На правах рукописи
| Вид материала | Автореферат |
- Печатная или на правах рукописи, 21.09kb.
- Удк 796/799: 378 , 770.24kb.
- На правах рукописи, 399.58kb.
- На правах рукописи, 726.26kb.
- На правах рукописи, 1025.8kb.
- На правах рукописи, 321.8kb.
- На правах рукописи, 552.92kb.
- На правах рукописи, 514.74kb.
- На правах рукописи, 670.06kb.
- На правах рукописи, 637.26kb.
На правах рукописи
Барбашин Сергей Иванович
ТАКТИКА ХИРУРГА ПРИ ОСЛОЖНЕННЫХ ФОРМАХ ЯЗВЕННОЙ БОЛЕЗНИ ЖЕЛУДКА И ДВЕНАДЦАТИПЕРСТНОЙ КИШКИ С СОПУТСТВУЮЩЕЙ ПАТОЛОГИЕЙ ГАСТРОПАНКРЕАТОДУОДЕНАЛЬНОЙ ЗОНЫ
14.01.17 – Хирургия
А в т о р е ф е р а т
диссертации на соискание учёной степени
кандидата медицинских наук
УЛЬЯНОВСК – 2010
Работа выполнена на кафедре госпитальной хирургии в
Государственном образовательном учреждении высшего профессионального образования Ульяновский государственный университет
^ Научный руководитель: доктор медицинских наук, профессор
Мидленко Владимир Ильич
Официальные оппоненты: доктор медицинских наук, профессор
Островский Владислав Казимирович
доктор медицинских наук, профессор
^ Власов Алексей Петрович
Ведущая организация: ГОУ ВПО Саратовский государственный
медицинский университет Федерального агентства по здравоохранению и
социальному развитию
Защита диссертации состоится « 10 » декабря 2010г., в 13-00 часов, на заседании диссертационного совета Д 212.278.06 при ГОУ ВПО «Ульяновский государственный университет» по адресу: г. Ульяновск, Набережная реки Свияги, 106, ауд. 701
С диссертацией можно ознакомиться в научной библиотеке ГОУ ВПО Ульяновский государственный университет, c авторефератом на сайте университета ссылка скрыта.
Отзывы на автореферат просим присылать по адресу: 432000, г. Ульяновск,
ул. Л. Толстого, 42, Ульяновский государственный университет, управление научных исследований
Автореферат разослан «____» ноября 2010 г.
Ученый секретарь
диссертационного совета
кандидат медицинских наук, доцент Визе-Хрипунова М.А.
^ ОБЩАЯ ХАРАКТЕРИСТИКА РАБОТЫ
Актуальность. Язвенная болезнь (ЯБ) желудка и двенадцатиперстной кишки (ДПК) является одним из самых распространённых хронических гастроэнтерологических заболеваний и занимает первые места в структуре общей заболеваемости и смертности во многих развитых странах. В случаях развития осложнений этой нозологии приходится сталкиваться с различными трудностями в диагностике, тактике ведения, а также со значительными финансовыми затратами [Гостищев В.К., 2004; Власов А.П. и соавт., 2005; Казымов И.Л. и соавт., 2007; Вачёв А.Н. и соавт., 2010; Monig S.P. et al., 2002].
Стойкие результаты консервативного лечения, даже на фоне современной противоязвенной терапии, наблюдаются лишь у 40% больных, а рецидив заболевания возникает у 60% пациентов. Если у пациента кроме язвенной болезни имеются и сопутствующие заболевания, и в первую очередь панкреатодуоденальной зоны, то результаты лечения значительно хуже [Исаев Г.Б., 2004; Осипов В.В., 2004; Bucur A., 1996; Monig S.P. et al., 2002]. Летальность после оперативных вмешательств при осложненных формах ЯБ желудка и ДПК составляет 2,7-17,0% [Синенченко Г.И. и соавт., 2005; Афендулов С.А. и соавт., 2006; Цыбульская И. А., 2008].
У 50-60% больных развиваются осложненные формы ЯБ, а также отмечается рост сопутствующей патологии, в том числе и гастроэнтерологических заболеваний [Чечурин Н.С., 1999; Ванюшин П.Н., 2007]. Открытым остаётся вопрос взаимодействия язвенной болезни желудка и ДПК, заболеваний поджелудочной железы и ДПК. Актуальным остаётся вопрос о профилактике взаимоотягощения заболеваний этой зоны.
При этом ЯБ ДПК занимает одно из первых мест среди причин хронического и острого панкреатита. По данным литературных источников хронический панкреатит (ХП) возникает на фоне ульцерозного процесса слизистой ДПК в 12-40% [Фраймович Н.М., Сухова Н.А., 1998; Новоселя Н.В., 2004]. Патогенетическими предпосылками развития панкреатита при ЯБ ДПК является общность иннервации, крово- и лимфообращения между поджелудочной железой и ДПК, повышение давления в ДПК, иммунные нарушения, влияние дисбаланса интестинальных гормонов, нарушение процесса перекисного окисления липидов, психосоматическая связь и другие, до конца не изученные, патогенетические механизмы [Вейн А.М., 1997; Чавкин П.М., 2009].
Всё это указывает на необходимость поиска новых, более эффективных, методов лечения осложнённых форм язвенной болезни желудка и двенадцатиперстной кишки с сопутствующей патологией гастропанкреатодуоденальной зоны и профилактики послеоперационных осложнений, позволяющих добиться оптимального результата при минимальном риске возникновения данных осложнений.
^ Цель исследования - улучшить результаты лечения больных осложненными формами язвенной болезни желудка и двенадцатиперстной кишки с сопутствующей патологией гастропанкреатодуоденальной зоны путём применения управляемой новокаиновой симпатической денервации и магнитотерапии.
^ Задачи исследования:
1. Изучить структуру сопутствующей гастроэнтерологической патологии у больных с осложненными формами язвенной болезни желудка и двенадцатиперстной кишки.
2. Оценить комплексное воздействие управляемой медикаментозной симпатической денервации и магнитотерапии на течение сопутствующей патологии гастропанкреатодуоденальной зоны при хирургическом лечении язвенной болезни желудка и двенадцатиперстной кишки.
3. Разработать алгоритм лечения больных хирургического профиля с осложненными формами язвенной болезни желудка и двенадцатиперстной кишки с сопутствующей патологией гастропанкреатодуоденальной зоны.
^ Научная новизна работы
Доказана эффективность комплексного использования управляемой новокаиновой симпатической денервации и магнитотерапии как метода профилактики и лечения осложнений после операций по поводу язвенной болезни желудка и двенадцатиперстной кишки с сопутствующей патологией гастропанкреатодуоденальной зоны.
Разработан алгоритм предоперационного и послеоперационного ведения больных осложнёнными формами язвенной болезни желудка и двенадцатиперстной кишки с сопутствующей патологией гастропанкреатодуоденальной зоны.
^ Практическая значимость работы
Предложена и внедрена в клиническую практику методика управляемой новокаиновой симпатической денервации и магнитотерапии, которая позволяет улучшить результаты оперативного лечения осложнённых форм язвенной болезни желудка и двенадцатиперстной кишки с сопутствующей патологией гастропанкреатодуоденальной зоны, снизить послеоперационную и общую летальность при данной патологии.
Применение разработанного лечебно-профилактического алгоритма позволяет снизить частоту развития ранних послеоперационных осложнений, улучшить результаты лечения ранних послеоперационных осложнений в случае их возникновения, сократить время пребывания больного в стационаре.
^ Основные положения, выносимые на защиту
- Наличие дуоденогастрального рефлюкса, телелимфангиэктазий в ДПК, патологии со стороны большого дуоденального сосочка и высокой степени контаминации H.pylori слизистой оболочки желудка, в любом сочетании, у пациентов с осложнёнными формами язвенной болезни желудка и двенадцатиперстной кишки, является достоверным признаком наличия сопутствующей патологии гастропанкреатодуоденальной зоны у данной категории больных.
- Применение управляемой новокаиновой симпатической денервации в до- и послеоперационном периоде в сочетании с магнитотерапией в послеоперационном периоде способствует улучшению результатов хирургического лечения язвенной болезни желудка и двенадцатиперстной кишки с сопутствующей патологией гастропанкреатодуоденальной зоны, позволяет значительно уменьшить развитие осложнений после операций на желудке и двенадцатиперстной кишке.
^ Внедрение результатов исследования в практику. Результаты проведённых исследований внедрены в клиническую практику в 5-м и 6-м хирургических отделениях МУЗ «Ульяновская городская клиническая больница скорой медицинской помощи», в хирургических отделениях ГУЗ «Ульяновская областная клиническая больница №1» и ГУЗ «Ульяновская областная больница №2», в хирургическом отделении МУЗ «Центральная городская клиническая больница» г. Ульяновска, в хирургическом отделении МУЗ «Чердаклинская центральная районная больница» Ульяновской области, в хирургическом отделении МУЗ «Сенгилеевская центральная районная больница» Ульяновской области. Материалы работы используются в учебном процессе при чтении лекций и проведении практических занятий для студентов старших курсов, клинических интернов и ординаторов на кафедрах факультетской и госпитальной хирургии медицинского факультета и на факультете последипломного образования Института медицины, экологии и физической культуры Ульяновского государственного университета.
^ Апробация работы. Основные положения и результаты диссертации были доложены и опубликованы на Всероссийской научной конференции с международным участием «Язвенная болезнь желудка и ДПК» (г. Сочи, 2006), на научно-практических конференциях врачей Ульяновской области (г. Ульяновск, 2005, 2006, 2007, 2008 гг.), двадцать девятом межобластном дне хирурга (Ульяновская область, 2008), X всероссийской научной конференции общих хирургов объединенной с проблемной комиссией РАМН «Неотложная хирургия» (г. Ростов-на-Дону, 2008), II межрегиональной научной конференции «Актуальные проблемы медицинской науки и образования» (г. Пенза, 2009), шестой Всероссийской научной конференции общих хирургов, объединённой с проблемной комиссией РАМН «Неотложная хирургия» (г. Нижний Новгород, 2009).
Публикации
По материалам диссертации опубликовано 17 научных работ в центральной и местной печати, в том числе 4 в изданиях, рекомендованных ВАК Министерства образования и науки Российской Федерации.
^ Объем и структура диссертации
Диссертация состоит из введения, обзора литературы, описания материала и методов исследования, результатов собственных исследований, изложенных в двух главах, их обсуждения, выводов и практических рекомендаций. Работа изложена на 118 страницах машинописного текста, иллюстрирована 14 рисунками и 24 таблицами. Библиографический список включает 226 отечественных и иностранных источников.
^ СОДЕРЖАНИЕ РАБОТЫ
Клиническая характеристика больных. Исследования проводились на клинической базе кафедры госпитальной хирургии медицинского факультета Ульяновского государственного университета (зав. кафедрой – заслуженный работник высшей школы РФ, академик РАЕН, доктор медицинских наук, профессор В.И. Мидленко), в клинической больнице скорой медицинской помощи и Центральной городской клинической больнице г. Ульяновска.
Под нашим наблюдением с 2004 по 2009 годы находилось 183 больных осложнёнными формами ЯБ желудка и ДПК в возрасте от 18 до 79 лет. Из них в процессе лечения выделено 64 (35%) пациента с ЯБ желудка и ДПК, и 119 (65%) больных ЯБ желудка и ДПК с сочетанной патологией гастропанкреатодуоденальной зоны. Среди них (n=183) у 90 (49,2%) больных язвенная болезнь осложнилась гастродуоденальным кровотечением, у 49 (26,8%) – перфорацией язвы, у 7 (3,8%) – стенозом привратника, у 29 (15,9%) – пенетрацией в поджелудочную железу и у 8 (4,4%) пациентов ЯБ желудка была выявлена малигнизация язвы (табл. 1).
Таблица 1
Осложнения язвенной болезни желудка и двенадцатиперстной кишки
| Характер осложнений | Число больных | |
| Абс. | % | |
| Гастродуоденальное кровотечение | 90 | 49,2 |
| Перфорация язвы | 49 | 26,8 |
| Стеноз | 7 | 3,8 |
| Пенетрация в поджелудочную железу | 29 | 15,8 |
| Малигнизация | 8 | 4,4 |
| Всего | 183 | 100 |
Среди больных с язвенной болезнью желудка и ДПК осложнённой кровотечением нами было оперировано 64 (71,1%) человека. Пролечены консервативно 26 (28,9%) пациентов, с применением различных эндоскопических гемостатических методик. Больные с малигнизацией язвы желудка, после морфологического подтверждения, были направлены на оперативное лечение в Областной клинический онкологический диспансер Ульяновской области. Таким образом, прооперировано 149 (81,4%) человек из наблюдаемых нами больных.
В комплексном лечении, для профилактики послеоперационного панкреатита, гастростаза, снижения пареза кишечника в до- и послеоперационном периоде у 44 больных ЯБ желудка и ДПК с сопутствующей патологией гастропанкреато-дуоденальной зоны, в послеоперационном периоде, были использованы управляемая новокаиновая симпатическая денервация (УНСД) и магнитотерапия на нервное сплетение грудного симпатического ствола, на уровне 7-8 грудных позвонков аппаратом «Магнитер» в течение 5 дней (группа исследования) (табл. 2).
Таблица 2
Распределение прооперированных больных по группам
| Группы больных | Больные | Количество (Абс. число) |
| исследования | ЯБ желудка и ДПК с сопутствующей патологией гастропанкреатодуоденальной зоны с применением УНСД и магнитотерапии | 44 |
| сравнения 1 | ЯБ желудка и ДПК с сопутствующей патологией гастропанкреатодуоденальной зоны | 47 |
| сравнения 2 | ЯБ желудка и ДПК без сопутствующей патологии гастропанкреатодуоденальной зоны | 58 |
| | Всего | 149 |
Для изучения результатов применения данных методик исследованы группа из 47 больных ЯБ желудка и ДПК с сопутствующей патологией гастропанкреато-дуоденальной зоны (группа сравнения 1) и группа из 58 пациентов с ЯБ желудка и ДПК без сопутствующей патологии гастропанкреатодуоденальной зоны (группа сравнения 2). В группах сравнения лечение больных в послеоперационном периоде проводили по общепринятой схеме.
^ Методы исследования. Диагноз заболевания ставился на основании жалоб больного, анамнеза, данных объективного исследования. Характер и локализация язвенного процесса уточнялись фиброгастродуоденоскопией эндоскопом «CIF – 30» фирмы «Olympus». Проводилось ультразвуковое исследование органов брюшной полости с помощью аппарата «SIM-5000» (Япония) с приставкой для цифрового допплеровского сканирования. Рентгенологическое исследование проводилось на аппаратуре марки Diagnomax. При выполнении дуоденальной и интестинальной манометрии использован метод открытого катетера в модификации Слабожанкина А.Д. (1974).
^ Методы лечения. Лечебная тактика зависела от характера осложнения язвенной болезни. При перфорации выполнялось оперативное лечение в экстренном порядке (49 пациентов). При язвенном гастродуоденальном кровотечении (90 пациентов) выполняли диагностическую и лечебную фиброгастродуоденоскопию (ФГДС) с местным гемостазом различными методами.
В случае продолжающегося кровотечения выполняли операцию по экстренным показаниям (8 пациентов), а при устойчивом гемостазе больных оперировали по срочным показаниям (56 пациентов). Без оперативного лечения выписаны из стационара 26 пациентов с язвенным кровотечением после проведения консервативной терапии. При пенетрирующих и стенозирующих язвах выходного отдела желудка все больные оперированы в отсроченном порядке.
Для профилактики послеоперационного панкреатита, гастростаза и пареза кишечника в до- и послеоперационном периоде применялась управляемая новокаиновая симпатическая денервация (УНСД) в сочетании с магнитотерапией в послеоперационном периоде.
Управляемая новокаиновая симпатическая денервация осуществлялась путём катетеризации левого паравертебрального пространства (рис.1). Катетер устанавливался за 30 минут до оперативного вмешательства.
В положении больного сидя, выпрямившись, определяли остистый отросток VII грудного позвонка, находящийся на линии, соединяющей нижние углы лопаток.
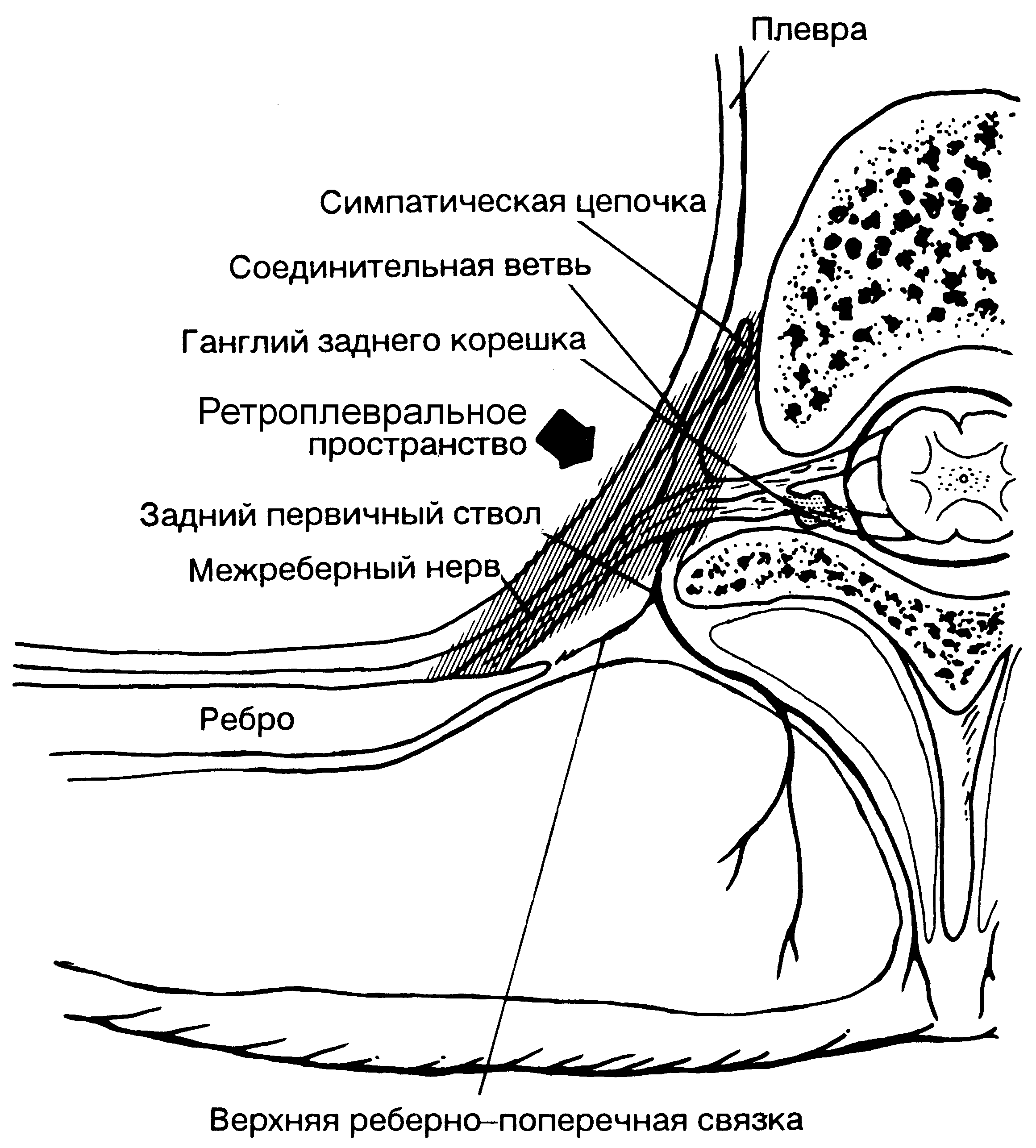
Рис. 1. Схема паравертебрального (ретроплеврального) пространства
Используя его как ориентир, опускались на один позвонок вниз до VIII грудного позвонка. Катетеризацию осуществляли на этом уровне по принципиальным соображениям, с целью воздействия как на ганглии, образующие левый большой чревный нерв, так и на ганглии, образующие левый малый чревный нерв, так как он оказывает достаточно сильное симпатическое воздействие на чревное нервное сплетение. Отступя влево от остистого отростка на 3 см, производили обезболивание кожи Sol. Novocaini 0,5% - 5 ml, затем выполняли анестезию глубже лежащих тканей обычной инъекционной иглой длиной 4 см тем же раствором в количестве 5-10 мл. Иглой типа Туохи (для эпидуральной анестезии) доходили до поперечного отростка IX грудного позвонка и, обходя его сверху, прокалывали верхнюю рёберно-поперечную связку (ощущение утраты сопротивления). Далее проводили катетеризацию левого паравертебрального пространства по Сельдингеру. Вводили проводник, удаляли иглу, по проводнику вводили тефлоновый катетер (для подключичной катетеризации) диаметром 1 мм и длиной 15 см, по которому вводился 2% раствор новокаина в количестве 20 мл.
Данную технику считаем наиболее безопасной, так как игла Туохи имеет скошенный край и мандрен, а краниальное направление иглы при огибании поперечного отростка сверху позволяет избежать прокола плевры и развития пневмоторакса. Катетер фиксировали пластырем к коже.
Операция проводилась в условиях первичной десимпатизации. В послеоперационном периоде 2% новокаин вводили в количестве 20 мл через 8 часов 3 раза в сутки. Общерезорбтивного действия мы не наблюдали ввиду малой абсорбции из паравертебрального пространства. Отмечали значительное уменьшение послеоперационной боли, что позволило в нескольких случаях отказаться от введения наркотических анальгетиков. Введение новокаина проводили в течение 3-5 суток послеоперационного периода, затем катетер удаляли, осложнений после данной манипуляции не отмечено.
Для купирования пареза двенадцатиперстной кишки и начальных отделов тощей кишки использовали воздействие переменного магнитного поля на чревное нервное сплетение. Аппарат «Магнитер» устанавливали на область VII-IX грудных позвонков на 20 минут 1 раз в день в течение 4-5 суток послеоперационного периода. Режим работы аппарата переменный, индукция 30 мТл.
^ Статистическая обработка результатов исследования. При статистической обработке данных для каждой выборки проверяли гипотезу о нормальности распределения. Различия между показателями считали статистически значимыми при р<0,05. Статистическая обработка результатов произведена с помощью пакета программ Statistica 6.0 for Windows и лицензированной программы Biostat. При сравнении качественных показателей использовали точный критерий Фишера. При сравнении непрерывных количественных показателей использовали критерий Стьюдента.
^ Результаты исследования. В нашем исследовании проведён анализ лечения 183 больных осложнёнными формами ЯБ желудка и ДПК. Среди них преобладали мужчины – 63,9% (117 пациентов), женщины составили 36,1% (66 больных). Язвенная болезнь желудка и ДПК нередко сочеталась с сопутствующими хроническими заболеваниями, которые наблюдались у 158 больных (86,3%) (табл.3).
Таблица 3
Сочетание язвенной болезни с заболеваниями других органов и систем
| Сопутствующие заболевания | Всего больных (n=183) | Локализация язвенного процесса | |||
| Желудок | ДПК | Желудок + ДПК | |||
| Абс. число | % | Абс. число | Абс. число | Абс. число | |
| Заболевания сердца. Гипертоническая болезнь | 106 | 57,9 | 26 | 78 | 2 |
| Заболевания поджелудочной железы | 87 | 47,5 | 15 | 69 | 3 |
| Заболевания желчевыводящих путей | 48 | 26,2 | 9 | 37 | 2 |
| Заболевания лёгких | 23 | 12,6 | 5 | 18 | 0 |
| Заболевания почек и мочевыводящих путей | 18 | 9,8 | 3 | 14 | 1 |
| Сахарный диабет | 14 | 7,7 | 0 | 10 | 0 |
| Другие заболевания | 42 | 22,9 | 15 | 24 | 0 |
| Всего | 338 | 100 | 73 | 250 | 8 |
Наиболее часто язвенная болезнь сочеталась с заболеваниями сердца (ишемическая болезнь сердца, нестабильная стенокардия, постинфарктный кардиосклероз) и гипертонической болезнью - 57,9%. На втором месте по частоте встречаемых сопутствующих заболеваний стоял хронический панкреатит (в том числе и в стадии обострения) – 47,5%. На третьем месте – заболевания желчевыводящих путей (дискинезия, желчекаменная болезнь, холецистит) – 31,7%. У большинства больных с сопутствующей патологией имело место сочетание нескольких хронических заболеваний.
Мы оценивали в сравнении группу из 115 больных с осложненными формами ЯБ желудка и ДПК с сопутствующей патологией гастропанкреатодуоденальной зоны (87 - имели заболевание поджелудочной железы, 48 – заболевание желчевыводящих путей, у 20 пациентов выявлено сочетание этих патологий) и группу больных из 68 человек без сопутствующей патологии данной локализации.
Многообразная патология привратника является одной из причин дуоденогастрального рефлюкса, но их взаимная встречаемость при эндоскопии не является параллельной, так регистрация функциональных и органических нарушений пилоруса встречается одинаково в обеих группах.
При изучении сопутствующей патологии гастропанкреатодуоденальной зоны нами выявлено, что антрум-гастрит встречается одинаково часто в обеих группах.
Дуоденогастральный рефлюкс при язвенной болезни, в отсутствии сопутствующей патологии гастропанкреатодуоденальной зоны, встречается в 20,6%, что статистически значимо меньше, чем в основной группе исследования (49,6%).
Различная патология большого дуоденального сосочка, способствующая возникновению хронического панкреатита и холецистита чаще встречается в группе с сочетанной патологией (14,9 и 2,9%).
Телелимфангиэктазии, встречающиеся в ДПК, являются маркёром нарушений поджелудочной железы и значительно реже встречаются во второй группе. Таким образом, телелимфангиэктазии могут иметь диагностическое и прогностическое значение для выявления сопутствующего панкреатита (рис.2).
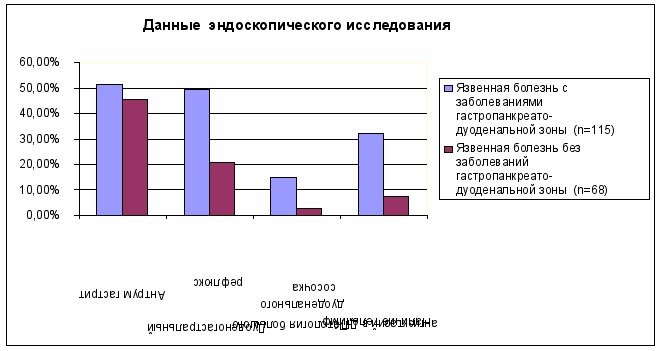
Рис. 2. Результаты эндоскопического исследования
Выявлены статистически значимые различия между группами по среднему уровню амилазы, липазы, трипсина (р<0,05), что указывает на вовлечение поджелудочной железы и желчевыводящих путей с желчным пузырём в патологический процесс всего комплекса гастропанкреатодуоденальной зоны (табл. 4).
Исследование на наличие H. pylori в слизистой желудка выявило, что статистической разницы частоты выявления данного микроба между группами нет.
Обсемененность H. pylori на 2-3 балла выявлялся у 76,5 % больных ЯБ без сопутствующей патологии, при сочетании ЯБ с патологией гастропанктеатодуоденальной зоны (панкреатите и холецистите) - в 84,4% случаев. В ходе исследования степени обсеменённости слизистой оболочки желудка H.pylori нами выявлено, что высокая степень контаминации может считаться маркером хронического панкреатита при ЯБ желудка (рис.3).
Средние размеры поджелудочной железы по данным УЗИ органов брюшной полости в обеих группах были примерно одинаковы, что отражает однородность выборки.
Таблица 4
Исследование уровня панкреатических ферментов крови
| Показатель фермента в крови | Язвенная болезнь с заболеваниями гастропанкреато-дуоденальной зоны (n=115) | Язвенная болезнь без заболеваний гастропанкреато-дуоденальной зоны (n=68) | р | |||
| Абс. число | % | Абс. число | % | | ||
| Амилаза | 16 – 32 г/(час.л) | 41 | 35,7 | 42 | 61,8 | <0,05 |
| более 32 г/(час.л) | 74 | 64,3 | 26 | 38,2 | 0,005 | |
| Липаза | 0,2-1,5 усл.ед | 26 | 22,6 | 43 | 63,2 | <0,05 |
| более 1,5 усл.ед | 89 | 77,4 | 25 | 36,8 | <0,05 | |
| Трипсин | 0-500 ммоль/л.с | 44 | 38,3 | 45 | 66,2 | <0,05 |
| более 500 ммоль/л.с | 71 | 61,7 | 13 | 33,8 | <0,05 | |
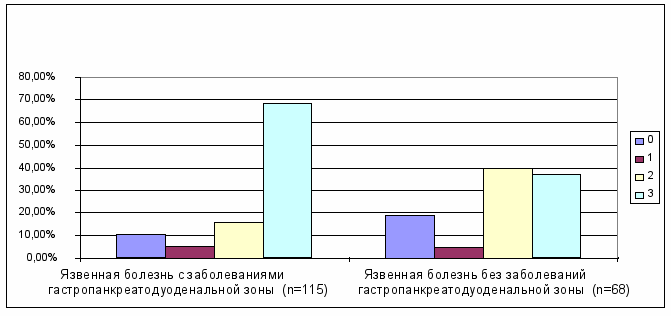
Рис. 3. Степень обсемененности слизистой желудка H. pylori
при язвенной болезни желудка и двенадцатиперстной кишки
Неровность и нечеткость контуров поджелудочной железы (ПЖ) почти в 2 раза чаше выявляется при сочетании патологий.
Из 183 находящихся под нашим наблюдением больных оперировано 149 (71,4%) человек. В экстренном порядке оперированы 49 (32,9%) пациентов с перфорацией язвы и 8 пациентов с продолжающимся гастродуоденальным кровотечением, 92 пациентам оперативное лечение выполнено по срочным показаниям (таб.5).
Таблица 5
Виды оперативных вмешательств у больных язвенной болезнью желудка и ДПК с сопутствующей патологией гастропанкреатодуоденальной зоны
| Виды оперативных вмешательств | Количество операций | % |
| Резекция желудка по Бильрот – I | 37 | 24,8 |
| Резекция желудка по Бильрот – I с терминолатеральным анастомозом | 12 | 6,7 |
| Резекция желудка по Бильрот – II в модификации Гофмейстера-Финстерера | 39 | 26,2 |
| Резекция желудка по Бильрот – II в модификации Витебского | 24 | 16,1 |
| Резекция по Бальфуру | 4 | 2,7 |
| Гастродуоденотомия с прошиванием кровоточащего сосуда | 3 | 3,4 |
| Иссечение язвы с пилоропластикой по Гейнеке-Микуличу с селективной ваготомией | 6 | 4,0 |
| Ушивание перфоративной язвы | 24 | 16,1 |
| Всего | 149 | 100 |
Больным группы исследования в раннем послеоперационном периоде на фоне стандартного комплекса лечебных мероприятий применялась УНСД разработанным нами способом в сочетании с магнитотерапией.
В послеоперационном периоде выполнен анализ клинических признаков развивающихся осложнений, которых в группе сравнения 1 зарегистрировано в 2 раза больше, чем в группе исследования, в группе сравнения 2 данные осложнения встречаются в 1,5 раза чаще (табл. 6).
У пациентов с осложнённым течением ЯБ желудка и ДПК в послеоперационном периоде выполняли исследование амилазы мочи. Было выявлено её повышение у 6,8% пациентов группы исследования, у 23,4% больных группы сравнения 1 и у 8,6% пациентов группы сравнения 2. По данным наших исследований достоверно показано, что в группе исследования и в группе сравнения 2 снижение амилазы мочи и её возвращение к норме происходит в более короткие сроки по сравнению с группой сравнения 1 (рис. 4).
Исследование уровня калия сыворотки крови в послеоперационном периоде выявило достоверные отличия среди сравниваемых групп, начиная с 13-14 суток, что указывало на разрешение нарушений эвакуаторной функции при осложнённом послеоперационном периоде.
Таблица 6
Результаты исследования послеоперационных больных
| Наименование симптомов | Группа исследова-ния (n=44) | Группа сравнения 1 (n=47) | Группа сравнения 2 (n=58) | р | |||
| Абс. | % | Абс. | % | Абс. | % | ||
| Боль в эпигастрии с рвотой | 1 | 2,3 | 7 | 14,8 | 3 | 5,2 | 0,036 |
| Послеоперационный парез кишечника | 2 | 4,5 | 9 | 19,1 | 4 | 6,9 | 0,032 |
| Общая слабость, тошнота | 13 | 29,5 | 15 | 31,9 | 17 | 29,3 | 0,493 |
| Длительный парез кишечника с симптомами перитонита | 1 | 2,3 | 2 | 4,3 | 2 | 3,4 | 0,524 |
| Иктеричность кожи и склер | 2 | 4,5 | 8 | 17,0 | 4 | 6,8 | 0,045 |
| Тахикардия без перитониальных симптомов | 3 | 6,8 | 9 | 19,1 | 5 | 8,6 | 0,075 |
г/(час*л)
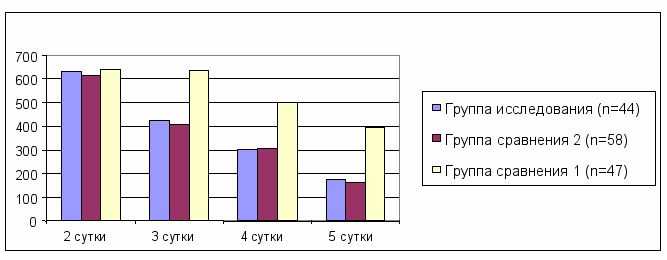
Рис. 4. Динамика амилазы мочи
Анализ уровня среднемолекулярных пептидов сыворотки крови проведён у 26 больных группы исследования и у 32 пациентов группы сравнения 1. При анализе полученных результатов отмечено, что содержание среднемолекулярных пептидов сыворотки крови достоверно быстрее снижается в группе исследования по отношению к показателям пациентов группы сравнения 1, начиная с 9-10 суток после операции.
По рентгенологическим и ультразвукового исследования данным получены статистически достоверное отличие лучших результатов в группе исследования.
С первых суток послеоперационного периода проводилось изучение внутрикишечного давления методом открытого катетера: до, во время и после сеанса магнитотерапии. Внутридуоденальное давление после резекции по Бильрот-I возрастало в среднем на 26,5±1,1% в группе исследования и на 31,6±1,3% в группе сравнения 1 (р< 0,05). Нормализация внутридуоденального давления в группе, получающих магнитотерапию, происходила через 26,0±1,2 минут, а в группе сравнения 1 через 36,6±1,7 минут (р< 0,05).
Быстрее происходила нормализация внутрикишечного давления в группе больных получавших магнитотерапию после резекции по методу Бильрот-II - 30,3±1,1 минут, против 37,1±1,5 минут в группе сравнения 1 (р< 0,05). Применение магнитотерапии позволило получить достоверный клинический эффект у всех больных в группе исследования, вне зависимости от способа резекции.
В послеоперационном периоде у больных осложнённой язвенной болезнью желудка и двенадцатиперстной кишки были выявлены осложнения во всех группах. Тем не менее, в группе исследования данные осложнения встречались реже в 2,1-2,8 раза (табл. 7).
В послеоперационном периоде в группе исследования (n=44) умер один пациент 64 лет от острого инфаркта миокарда, и послеоперационная летальность составила 2,3%. В группе сравнения 1 (n=47) умерло пять больных, из них трое от развившегося в послеоперационном периоде панкреонекроза. Послеоперационная летальность составила 10,6%. В группе сравнения 2 (n=58) по разным причинам умерло 3 пациента, соответственно послеоперационная летальность составила 5,1%. Стоит отметить не только снижение послеоперационной летальности на 8,3%, но и более благоприятное течение послеоперационного периода у больных группы исследования. Соответственно уменьшилась и продолжительность стационарного лечения в группе исследования на 6,2 суток.
Таблица 7
Послеоперационные осложнения со стороны брюшной полости
| Наименование осложнения | Группа исследования (n=44) | Группа сравнения 1 (n=47) | Группа сравнения 2 (n=58) | |||
| Абс. ч. | % | Абс. ч. | % | Абс. ч. | % | |
| Послеоперационный панкреатит | 3 | 6,8 | 10 | 21,3 | 9 | 15,5 |
| Динамическая кишечная непроходимость | 3 | 6,8 | 8 | 17,0 | 6 | 10,3 |
| Спаечная кишечная непроходимость | 1 | 2,3 | 2 | 4,3 | 1 | 1,7 |
| Несостоятельность культи ДПК или анастомоза | - | - | 1 | 2,1 | 1 | 1,7 |
| Анастомозит | 2 | 4,5 | 6 | 12,8 | 7 | 12,0 |
| Кровотечение | - | - | - | - | 1 | 1,7 |
| Всего | 9 | 20,5 | 27 | 57,4 | 25 | 43,1 |
При лечении в хирургическом стационаре больных с осложнёнными формами язвенной болезни желудка и двенадцатиперстной кишки с сопутствующей патологией гастропанкреатодуоденальной зоны была использована разработанная нами тактическая схема, позволяющая оптимизировать лечебные мероприятия, направленные на профилактику и лечение ранних послеоперационных осложнений при операциях на желудке (рис. 5).
Применение метода управляемой новокаиновой симпатической денервации и воздействия переменного магнитного поля на грудное нервное сплетение в послеоперационном периоде у больных осложнённой язвенной болезнью желудка и двенадцатиперстной кишки с сопутствующей патологией гастропанкреатодуоденальной зоны позволило:
- снизить частоту развития ранних послеоперационных осложнений на 36,9%;
- облегчить течение послеоперационного периода у больных с развившимися ранними послеоперационными осложнениями;
- добиться более раннего улучшения клинико-лабораторных и инструментальных показателей;
- уменьшить послеоперационную летальность на 8,3%;
- сократить продолжительность стационарного лечения на 6,2 суток.
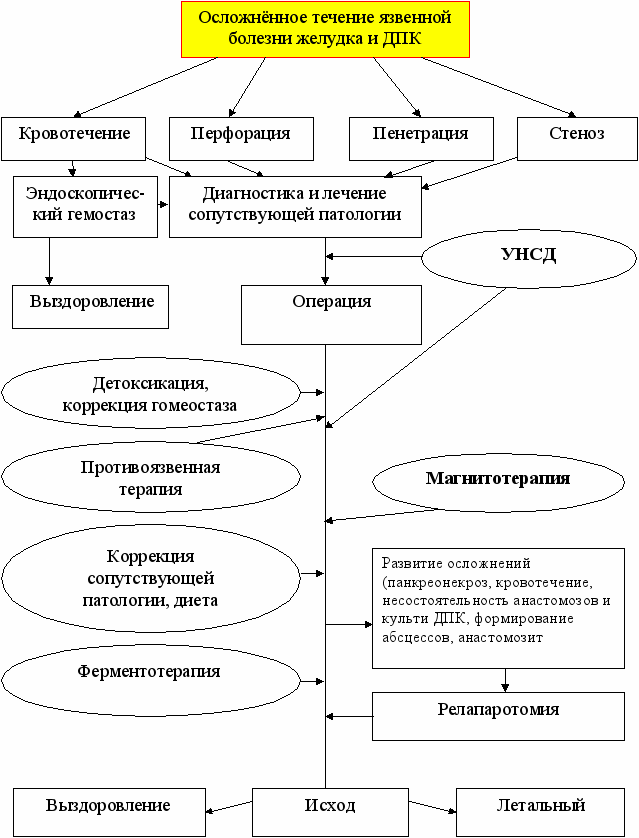
Рис.5. Алгоритм хирургического лечения язвенной болезни желудка и ДПК с ульцерогенными осложнениями и сопутствующей патологией гастропанкреатодуоденальной зоны
Выводы
- У больных осложненными формами язвенной болезни желудка и двенадцатиперстной кишки из сопутствующей патологии гастропанкреатодуоденальной зоны наиболее часто встречаются антрум-гастрит (51,3%), панкреатит (47,5%), заболевания желчевыводящих путей (31,7%). У 49,6% больных данной группы выявляется дуоденогастральный рефлюкс.
2. Управляемая новокаиновая симпатическая денервация и магнитотерапия в комплексном лечении оперированных больных по поводу осложнённой язвенной болезни желудка и двенадцатиперстной кишки с сопутствующей патологией гастропанкреатодуоденальной зоны позволяют ускорить положительную динамику основных клинико-лабораторных показателей, на 36,9% уменьшить частоту послеоперационных осложнений.
3. Разработанный алгоритм предоперационного и послеоперационного ведения больных осложнёнными формами язвенной болезни желудка и двенадцатиперстной кишки с сопутствующей патологией гастропанкреатодуоденального комплекса позволяет снизить послеоперационную летальность на 8,3%, сократить сроки лечения больных на 6,2 суток.
^ Практические рекомендации
- С целью профилактики развития послеоперационного панкреатита и динамической кишечной непроходимости при осложнённой язвенной болезни желудка и двенадцатиперстной кишки с сопутствующей патологией гастропанкреатодуоденальной зоны рекомендуем использовать управляемую новокаиновую симпатическую денервацию на уровне VIII-IX грудных позвонков слева. За 30 минут до операции и в послеоперационном периоде через каждые 8 часов вводится 20,0 мл 2% раствора новокаина в течение 3-5 суток.
- Для профилактики и лечения послеоперационных осложнений, больным осложнённой язвенной болезнью желудка и двенадцатиперстной кишки с сопутствующей патологией гастропанкреатодуоденальной зоны, рекомендуем применять управляемую новокаиновую симпатическую денервацию в сочетании с магнитотерапией на область VII-IX грудных позвонков один раз в день в течение 5 суток после операции на желудке. Режим работы переменный, индукция 30 мТл.
- Наличие дуоденогастрального рефлюкса, телелимфангиэктазий в ДПК, патологии со стороны большого дуоденального сосочка и высокой степени контаминации H.pylori слизистой оболочки желудка, в любом сочетании, у пациентов с осложнёнными формами язвенной болезни желудка и двенадцатиперстной кишки, рекомендуется считать достоверным признаком наличия сопутствующей патологии гастропанкреатодуоденальной зоны.
^ СПИСОК РАБОТ, ОПУБЛИКОВАННЫХ ПО ТЕМЕ ДИССЕРТАЦИИ
1. Барбашин С.И. Иммунологические аспекты в лечении больных с язвенными гастродуоденальными кровотечениями/ В.И. Мидленко, Н.И. Белоногов, С.И. Барбашин и др.// Вестн. новых мед. технологий. – Тула, 2007. – Том XIV, №3 – С.115-116.
2. Барбашин С.И. Алгоритм ведения больных при язвенных гастродуоденальных кровотечениях/ В.И. Мидленко, А.В. Смолькина,С.И. Барбашин и др.// Казанский медицинский журнал. – Казань, 2008. – Том LXXXIX, №3. – С. 238-241.
3. Барбашин С.И. Лечебно-диагностическая тактика при осложненной язвенной болезни желудка и двенадцатиперстной кишки у пациентов старше 60 лет/ В.И. Мидленко, А.В. Смолькина, С.И. Барбашин// Саратовский научно-медицинский журнал. –Саратов, 2008. – №2(20). – С. 115-120.
4. Барбашин С.И. Аутоиммунные процессы в сопоставлении с морфологией ткани печени и слизистой желудка при язвенной болезни/ А.В. Смолькина, А.Р. Ахметова, С.И. Барбашин и др.// Вестн. хирургической гастоэнтерологии. – Москва, 2008. – №4. – С. 65-66.
5. Барбашин С.И. Использование магнитотерапии после резекции желудка по поводу язвенной болезни желудка и ДПК у лиц пожилого и старческого возраста/ В.И. Мидленко, А.В. Смолькина, С.И. Барбашин и др.// Материалы XXXX науч.-практич. межрегион. конф. врачей. – Ульяновск, 2005. – С. 261-262.
6. Барбашин С.И. Алгоритм ведения больных при язвенных гастродуоденальных кровотечениях/ В.И. Мидленко, С.И. Барбашин, А.В. Смолькина и др. // Материалы XXXXI науч.-практич. межрегиональной конф. врачей. – Ульяновск, 2006. – С. 778-781.
7. Барбашин С.И. Применение магнитотерапии в послеоперационном периоде при язвенных гастродуоденальных кровотечениях у больных пожилого и старческого возраста/ В.И. Мидленко, А.В. Смолькина, С.И. Барбашин и др.// Вестн. хирургической гастоэнтерологии. – Москва, 2006. – № 1. – С. 63.
8. Барбашин С.И. Применение магнитотерапии в послеоперационном периоде при резекции желудка/ В.И. Мидленко, А.В. Смолькина, С.И. Барбашин и др.// Материалы науч.-практич. конф., посвященной 70-и летию службы скорой медицинской помощи. –Ульяновск, 2006. – С. 85-86.
9. Барбашин С.И. Применение управляемой медикаментозной симпатической денервации при хирургическом лечении язвенной болезни желудка и ДПК/ С.И. Барбашин, В.И. Мидленко, О.В. Мидленко, и др.// Материалы науч.-практич. конф., посвященной 70-и летию службы скорой медицинской помощи. – Ульяновск, 2006. – С. 92-93.
10. Барбашин С.И. Роль иммунитета при лечении больных с язвенными гастродуоденальными кровотечениями/ В.И. Мидленко, А.В. Смолькина, С.И. Барбашин и др.// Материалы XXXX II науч.-практич. межрегиональной конф. врачей – Ульяновск, 2007. – С. 463-465.
11. Барбашин С.И. Структура сопутствующих заболеваний у больных старше 60 лет с осложненной язвенной болезнью/ В.И. Мидленко, А.В. Смолькина, С.И. Барбашин и др.// Материалы XXXX II науч.-практич. межрегиональной конф. врачей. – Ульяновск, 2007. – С. 468-469.
12. Барбашин С.И. Сопутствующие заболевания у больных язвенной болезнью желудка и двенадцатиперстной кишки в старших возрастных группах/ В.И. Мидленко, А.В. Смолькина, С.И. Барбашин и др.// Материалы Всерос. конф. с международным участием «Медико-физиологические проблемы экологии человека». – Ульяновск, 2007. – С. 175-176.
13. Барбашин С.И. Релапаротомии при язвенной болезни желудка и ДПК/ А.Р. Ахметова, А.В. Смолькина, С.И. Барбашин и др. // Сб. тр. участников 29-го межобластного дня хирурга. – Ульяновск, 2008. – С. 68-74.
14. Барбашин С.И. Морфологические изменения слизистой желудка, двенадцатиперстной и тощей кишок при язвенной болезни/ В.И. Мидленко, Т.Я. Тарарак, С.И. Барбашин и др.// Сб. тр. участников 29-го межобластного дня хирурга. – Ульяновск, 2008. – С. 106-111.
15. Барбашин С.И. Хирургия язвенной болезни в Ульяновской области/ В.И. Мидленко, А.В. Смолькина, С.И. Барбашин и др.// Матер. тр. 5 Всерос. науч. Конф. общих хирургов объединенной с проблемной комиссией РАМН «Неотложная хирургия» и «Инфекция в хирургии» межвед. науч. совета по хирургии. – М.; Ростов-на-Дону, 2008. – С. 20-22.
16. Барбашин С.И. Тактика лечения осложненной язвенной болезни желудка и двенадцатиперстной кишки у пациентов старше 60 лет/ В.И. Мидленко, А.В. Смолькина, С.И. Барбашин и др. // Учёные записки УлГУ, серия Клиническая медицина, Вып.1(13). – Ульяновск, 2008. – С. 79-81.
17. Барбашин С.И. Магнототерапия в лечении дуоденогастрального рефлюкса при язвенной болезни желудка и двенадцатиперстной кишки/ В.И. Мидленко, Н.И.Белоногов, С.И. Барбашин и др. // Науч.-практич. журнал «Гастроэнтерология юга России». – Ростов-на-Дону, 2009. – С. 276-278.
^ Условные сокращения
Абс. – абсолютное число,
БСМП – больница скорой медицинской помощи,
ДПК – двенадцатиперстная кишка,
ПЖ – поджелудочная железа,
УЗИ – ультразвуковое исследование,
^ УНСД – управляемая новокаиновая симпатическая денервация,
ФГДС – фиброгастродуоденоскопия,
ХП – хронический панкреатит,
ЯГДК – язвенное гастродуоденальное кровотечение,
ЯБ – язвенная болезнь,
ЯБ ДПК – язвенная болезнь двенадцатиперстной кишки,
ЯБЖ – язвенная болезнь желудка.
Подписано в печать 08.11.2010.
Формат 60х84/16. Усл. печ. л. 1,0.
Бумага книжно-журнальная. Гарнитура Times New Roman.
Тираж 120 экз. Заказ № ____
Отпечатано с оригинал-макета в Издательском центре
Ульяновского государственного университета
4
 32000, г. Ульяновск, ул. Л. Толстого, 42.
32000, г. Ульяновск, ул. Л. Толстого, 42.