Автореферат диссертации на соискание ученой степени кандидата медицинских наук
| Вид материала | Автореферат диссертации |
- Акинфиев Сергей Николаевич автореферат диссертации, 1335.17kb.
- L. в экосистемах баренцева моря >03. 02. 04 зоология 03. 02. 08 экология Автореферат, 302.63kb.
- Автореферат диссертации на соискание ученой степени, 331.91kb.
- Автореферат диссертации на соискание ученой степени, 267.76kb.
- Автореферат диссертации на соискание ученой степени, 378.33kb.
- «Тобольская государственная социально-педагогическая академия им. Д. И. Менделеева», 345.4kb.
- Эволюция лирического героя в поэзии м. Турсун -заде, 1088.86kb.
- Автореферат диссертации на соискание ученой степени кандидата политических наук, 643.82kb.
- «Связи с общественностью в условиях чрезвычайных ситуаций» Аннотация к диссертации, 83.66kb.
- Стенограмма защиты Белогуровым Сергеем Геннадьевичем диссертации на соискание ученой, 141.46kb.
КУЛАБУХОВ ВЛАДИМИР АКИМОВИЧ
МАГНИТНО-РЕЗОНАНСНАЯ ТОМОГРАФИЯ В КОМПЛЕКСНОЙ ДИАГНОСТИКЕ И ВЫБОРЕ ЛЕЧЕБНОЙ ТАКТИКИ У БОЛЬНЫХ С ЗАБОЛЕВАНИЯМИ ВНЕПЕЧЕНОЧНЫХ ЖЕЛЧНЫХ ПРОТОКОВ И ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
14.00.27 - хирургия
АВТОРЕФЕРАТ диссертации на соискание ученой степени кандидата медицинских наук
Москва - 2007
Работа выполнена на кафедре факультетской хирургии медицинского факультета Российского Университета дружбы народов
Научный руководитель:
доктор медицинских наук
ванов Владимир Александрович
^ Официальные оппоненты:
заслуженный деятель науки РФ доктор медицинских наук, профессор ГУ РНЦХ РАМН
доктор медицинских наук, профессор
кафедры экспериментальной
и клинической хирургии МБФ РГМУ
^ Тимошин Андрей Дмитриевич
Горский Виктор Александрович
Ведущая организация:
ФГУ «Институт хирургии им. А.В. Вишневского Росмедтехнологий».
Защита состоится «24» декабря 2007 года в часов на заседании диссерта-
ционного совета Д. 212.203.09 в Российском университете дружбы народов
по адресу: 117198, г. Москва, ул. Миклухо-Маклая, д. 8.
С диссертацией можно ознакомиться в библиотеке Российского университета дружбы народов по адресу: 117198, г. Москва, ул. Миклухо-Маклая, д. 6.
Автореферат разослан
2007 г.
Ученый секретарь диссертационного совета доктор медицинских наук, профессор
Э.Д. Смирнова
^ АКТУАЛЬНОСТЬ ПРОБЛЕМЫ
Несмотря на быстрое развитие и постоянное совершенствование инструментальных методов обследования больных, выявление опухолей и особенно дифференциальная диагностика опухолей и доброкачественных заболеваний внепеченочных желчных протоков (ВЖП) и поджелудочной железы (ПЖ) остается сложной задачей. [Харченко В.П., 2000; Шалимов А.А., 2000; Кубышкин В.А., 2003; Данилов М.В., 2004; Долгушин Б.И., 2004; Путов Н.В., 2005; Патютко Ю.И., 2007; Peyre C.G., 2004]. К сожалению, у основной массы больных опухоли этой локализации диагностируются на поздних стадиях, что определяет неудовлетворительные результаты лечения [Брехов Е.И., 2000; Кубышкин В.А., 2003; Furukava H., 2002]. Лишь около 5 - 8 % пациентов с опухолями ПЖ могут быть радикально оперированы [Патютко Ю.И., 2007; Ayuso C. 2006]. У тех больных, которым была проведена радикальная операция, 5-летняя выживаемость колеблется от 2 - 5% [Catalano C., 1998; Spencer J.A., 1998] до 20 - 25% [Bluemke D.A., 1995; Megibow A.J., 1995].
В хирургии внепеченочных желчных путей остается актуальной проблема диагностики стриктур желчных протоков [Малярчук В.И., 2002; Тимошин А.Д., 2003; Чевокин А.Ю., 2003; Кубышкин В.А., 2003; Hart R.S., 2000; Mercado M.A., 2000; Lillemoe K.D., 2000]. Улучшение результатов лечения стриктур ВЖП сопряжено не только с техническими особенностями оперативных вмешательств, но и с ранней точной диагностикой уровня поражения и протяженности стриктуры желчных протоков [Гальперин Э.И., 2001; Климов А.Е., 2005].
В литературе противоречиво отражены сведения об информативности ультразвуковой диагностики, рентгеновской компьютерной томографии (РКТ) и магнитно-резонансной томографии (МРТ), особенно в дифференциальной диагностике опухолевых и воспалительных процессов в поджелудочной железе [Del Maschio A., 1991; Singer E., 2007; Czako L. 2007; Patlas
M., 2007].
Особенностью хронического панкреатита (ХП) является склонность к тяжелым осложнениям заболевания, в результате которых в течение 10 лет умирают 30%, в течение 20 лет - более 50% больных [Минушкин О.Н., 2002]. Кроме того, регистрируется рост заболеваемости карциномой ПЖ, которая развивается на фоне ХП. Поэтому, актуальной задачей является не только дифференциальная диагностика ХП и рака ПЖ, но и определение показаний к радикальным операциям у больных с ХП [Путов Н.В., 2005; Kim Y.H, 2005; Sand J., 2005; Herwick S., 2006; Schima W., 2006].
Большинство исследователей [Кармазановский Г.Г., 2006; Morgan D.E., 1997; Gohde S.C., 1997; Klein K.A., 1998;] считают РКТ томографию наиболее информативным методом оценки патологии ВЖП и ПЖ. Другие авторы [Лукьянченко А.Б., 2000; Черемисинов О.В., 2003; Кузин В.С., 2006; Robinson P.J., 2000; Pilleul F., 2005; Song S.J., 2007; Kinney T.P., 2007] отдают предпочтение МРТ.
Широкое внедрение в клиническую практику РКТ и высокопольной МРТ с использованием методики МР ХПГ позволяют улучшить диагностику и дифференциальную диагностику заболеваний ВЖП и ПЖ, а также повысить точность предоперационной оценки распространенности опухолевого процесса [Procacci C., 2001; Shamiyeh A., 2005; Michl P., 2006; Tomimaru Y., 2006; Kim J.K., 2007; Scheiman J.M., 2007; Sidden C.R., 2007].
Именно эти обстоятельства обуславливают актуальность поиска новых дополнительных диагностических методов для определения возможности улучшения результатов диагностики заболеваний внепеченочных желчных протоков и поджелудочной железы. В связи с чем, поставлены следующие цель и задачи исследования.
^ ЦЕЛЬ РАБОТЫ
Показать возможности МРТ в диагностике заболеваний внепече-ночных желчных протоков и поджелудочной железы в определении характера и распространенности патологического процесса и оценить значение метода в выборе лечебной тактики у этих больных.
^ ЗАДАЧИ ИССЛЕДОВАНИЯ
- Систематизировать МР семиотику опухолей и рубцовых стриктур внепе-ченочных желчных протоков, опухолей поджелудочной железы и хронического панкреатита.
- Показать диагностические возможности, роль и место МРТ в комплексной диагностике заболеваний внепеченочных желчных протоков и поджелудочной железы.
- Определить значение МРТ в выборе лечебной тактики у больных с заболеваниями внепеченочных желчных протоков и поджелудочной железы.
- Разработать алгоритм диагностической и лечебной тактики основанный на применении МРТ, у больных с заболеваниями внепеченочных желчных протоков и поджелудочной железы.
^ НАУЧНАЯ НОВИЗНА
Разработан комплексный методологический подход к проведению МРТ у больных с заболеваниями ВЖП и ПЖ. Сформирован и представлен перечень наиболее значимых МР симптомов опухолевого поражения ВЖП и ПЖ, доброкачественных стриктур ВЖП и ХП, отражающий практически весь реальный спектр возможных изменений в этих органах. Выявлены и систематизированы патогномоничные дифференциально-диагностические МР критерии, позволяющие в большинстве случаев различать опухолевые и воспалительные заболевания ВЖП и ПЖ. Показана диагностическая ценность метода при определении первичной локализации патологического процесса и его распространенности, вовлечении смежных органов и близлежа
щих магистральных сосудов. Определено значение МРТ в выборе лечебной тактики у больных с заболеваниями ВЖП и ПЖ.
^ ПРАКТИЧЕСКАЯ ЗНАЧИМОСТЬ РАБОТЫ
Внедрение в клиническую практику разработанного перечня основных МР симптомов опухолевого поражения ВЖП и ПЖ создает основу для расширения возможностей ранней диагностики новообразований этих органов. Установлена ведущая роль МРТ в сложных диагностических случаях, когда результаты ранее проведенных ультразвуковых, эндоскопических исследований и РКТ не позволяют однозначно подтвердить или отвергнуть диагноз опухоли. Разработанные критерии взаимоотношений опухолей ВЖП и ПЖ с близлежащими магистральными сосудами позволяют, в большинстве случаев, правильно определять инвазию опухоли в стенку сосуда и, соответственно, точнее планировать вид и объем оперативного вмешательства.
Показаны преимущества МРХПГ в определении характера, уровня и протяженности стриктур ВЖП, как альтернативы рентгеновским методикам контрастирования желчевыводящих путей, особенно у пациентов после реконструктивных оперативных вмешательств и в случаях невозможности выполнения эндоскопических исследований.
Информации полученной при МРТ с использованием методики МРХПГ у больных с заболеваниями ВЖП и ПЖ в большинстве случаев оказывается достаточной, для того, чтобы дифференцировать хронический псевдотумо-розный "головчатый" панкреатит и опухоль головки ПЖ, оценить осложнения ХП и выбрать адекватную лечебную тактику.
^ ВНЕДРЕНИЕ В ПРАКТИКУ
Результаты работы внедрены в практическую деятельность хирургических отделений ГКБ №64 и кафедры факультетской хирургии Российского университета дружбы народов. Материалы диссертации используются на практических занятиях, лекциях и семинарах по повышению квалификации врачей, в преподавании хирургии студентам IV курса РУДН из различных регионов страны и зарубежья, опубликованы в открытой печати в качестве научных статей, статей в помощь практическому здравоохранению.
^ АПРОБАЦИЯ РАБОТЫ
Материалы и основные положения диссертации были представлены и обсуждены на X Международной конференции хирургов-гепатологов России и стран СНГ (Москва,2003), научно-практической конференции «Актуальные вопросы абдоминальной хирургии» (Ташкент, 2004), конференции хирургов России, посвященной 100-летию со дня рождения профессора В.С.Семенова (Тверь, 2004), XII Международном Конгрессе хирургов-гепатологов стран СНГ (Ташкент, 2005), научно-практической конференции
врачей России, посвященной 70-летию Тверской государственной медицинской академии (Тверь, 2006), в материалах первой научно-практической конференции «Высокотехнологичные методы диагностики и лечения в абдоминальной хирургии - проблемы визуализации» (Москва, 2006).
Апробация диссертации проведена на объединенном заседании кафедры факультетской хирургии РУДН и сотрудников городской клинической больницы № 64.
^ ОБЪЕМ И СТРУКТУРА РАБОТЫ
Диссертация состоит из введения, обзора литературы, описания материала и методов исследования, результатов собственного исследования и их обсуждения, заключения, выводов, практических рекомендаций, списка литературы. Работа изложена на 155 страницах машинописного текста, содержит 25 таблиц, 69 рисунков и 1 схему. Библиографические данные включают в себя 219 литературных источника, в том числе 81 отечественных и 138 зарубежных.
^ СОДЕРЖАНИЕ РАБОТЫ
Работа выполнена на кафедре факультетской хирургии РУДН на базе городской клинической больницы № 64 г. Москвы. В исследование включены 74 пациента с заболеваниями ВЖП и ПЖ, которые наблюдались за период с 2000 по 2007 годы. Из них: I группу составили 27(36,5%) больных с заболеваниями ВЖП; II группу - 47(63,5%) больных с заболеваниями ПЖ.
^ Материал и методы исследования
В I группу вошли 27(36,5%) пациентов с заболеваниями ВЖП. Мужчин
было женщин - 16(%). Средний возраст больных составил 55,6 ± 2,9
(от 17 до 81 лет). В I группе больных большинство составляли пациенты с доброкачественными заболеваниями ВЖП - 17(63,0%), в том числе 9(52,9%) больных после перенесенных оперативных вмешательств: у 3(17,6%) пациентов были выявлены рубцовые стриктуры билиодигестивных анастомозов и у 6(35,3%) ятрогенные рубцовые стриктуры общего желчного протока. Воспалительные стриктуры ВЖП отмечены у 3(17,6%) больных. У остальных больных выявлено: у - 2(11,8%) первичный склерозирующий холангит; у -2(11,8%) пороки развития билиарной системы и у 1(5,9%) - синдром Мириз-зи. Опухоли желчевыводящих путей выявлены у 10(37,0%) больных, их них опухоли ВЖП - у 6(60,0%) пациентов и опухоли большого сосочка 12-перстной кишки (БСДК) - у 4(40,0%) больных.
Во II группу вошли 47(63,5%) пациентов с заболеваниями ПЖ. Мужчин было 29(%), женщин - 18(%). Средний возраст больных составил 48,9±2,4 (от 24 до 85 лет). Из 47 больных II группы у 26(55,3%) выявлена опухоль головки или тела ПЖ и у 21(44,7%) - хронический панкреатит. Из наблюдавшихся больных с ХП большинство составляли пациенты с псевдо-туморозным "головчатым" панкреатитом - 9(42,9%) случаев. У 8(38,1%)
больных хронический панкреатит сочетался с жидкостными скоплениями. У 4(19%) был выявлен индуративный панкреатит (ИП).
Механическая желтуха наблюдалась у 55(74,3%) пациентов: с заболеваниями ВЖП - у 23(41,8%) пациентов и с заболеваниями ПЖ - у 32(58,2%) больных. Уровень билирубинемии колебался от 21 до 484 мкмоль/л. Желтуха, чаще всего встречалась у больных со стриктурами ВЖП - 23(85,2%).
В I группе большинство больных 15(55,6%) имели блокаду проксимальных отделов желчевыводящих путей, из которых у 10(58,8%) пациентов с рубцовыми стриктурами желчных протоков, у 5(50%) - опухолями ВЖП.
Дистальная блокада желчных протоков наблюдалась у 12(44,4%) пациентов, из них у 6(35,3%) - за счет протяженной стриктуры дистального отдела желчного протока, у 1(5,9%) - за счет стеноза БСДК и у 5(50%) - опухоли.
У 33(70,2%) пациентов II группы выявлялась только дистальная блокада желчевыводящих путей, причиной которой в 21(63,6%) наблюдении явилась опухоль головки ПЖ и в 12(36,4%) - хронический панкреатит.
Распределение больных по стадии онкологического процесса представлено следующим образом: II стадия - у 4(11,1%) больных; III - у 11(30,6%) и IV - у 21(58,3%) пациента.
Гистологическая верификация диагноза проведена у 55(74,3%) наблюдавшихся пациентов, из них у 35(97,2%) больных с опухолями ВЖП и ПЖ, у 9(52,9%) со стриктурами ВЖП и у 11(52,4%) больных с ХП.
Интраоперационное подтверждение окончательного диагноза получено у 36(48,6%) больных, из них у 20(55,6%) пациентов с опухолями ВЖП и ПЖ, у 7(19,4%) со стриктурами ВЖП и у 9(25,0%) с ХП. Исследование гистологического материала после пункции под контролем УЗИ проведено у 8(10,8%) больных с заболеваниями ПЖ. При ЭРХПГ биопсия выполнена 10(13,5%) больным со стриктурами и опухолями ВЖП и ПЖ с прорастанием в БСДК или 12-перстную кишку. Биопсия при ЧЧХГ проведена у 1(1,8%) больного с опухолью ВЖП.
Основными методами обследования больных явились: сбор анамнеза, осмотр больного и оценка сопутствующей патологии, клинический и биохимический анализ крови, ультразвуковое исследование (УЗИ), магнитно-резонансная томография (МРТ), эндоскопическая ретроградная холангиопан-креатикография (ЭРХПГ), чрескожно-чреспеченочная холангиография (ЧЧХГ) и чрескожная тонкоигольная тканевая биопсия под контролем УЗИ. Ультразвуковое исследование. Первым инструментальным методом для выявления заболеваний ВЖП и ПЖ являлось УЗИ с применением разработанной на кафедре методики осмотра органов билиопанкреатодуоденальной области (В.А. Иванов, 1999). УЗИ было выполнено всем 74 больным.
Информативность УЗИ в диагностике заболеваний ВЖП составила 77,8%, - заболеваний ПЖ - 83,0%.
Эндоскопическая ретроградная холангиопанкреатикография. Среди 74 наблюдавшихся больных ЭРХПГ выполнена у 40(54,1%). Из них у 12(30,0%) пациентов в первой группе и у 28(70,0%) - во второй группе. Информатив
ность ЭРХПГ в диагностике заболеваний ВЖП составила 75%, - заболеваний
ПЖ - 85,7%.
Чрескожная чреспеченочная холангиография выполнена 5(6,8%) больным (4 - с заболеваниями ВЖП и 1- с заболеваниями ПЖ).
Фистулография выполнена 5(6,8%) пациентам (3 с заболеваниями ВЖП и 2 с заболеваниями ПЖ).
Магнитно-резонансная томография. МРТ выполнена всем 74 пациентам на томографе «Magnetom Harmony» («Siemens», ФРГ), с напряженностью поля сверхпроводящего магнита 1,0 Тл. Для визуализации органов брюшной полости необходимо получение Т1- и Т2-взвешенных изображений (Т1 ВИ и Т2ВИ) с использованием циркулярно-поляризованной поверхностной катушки Body Array Coil. Для подтверждения наличия свободной жидкости (выпот, кисты), а также для проведения МР ХПГ, которая относится к поколению проекционных МР-изображений ВЖП и протока ПЖ использовали режим МР гидрографии (Т2ВИ). Для диагностики вовлечения в патологический процесс сосудов в протокол исследования была включена ультракороткая последовательность Т2-True FISP (Trufi) в коронарной и аксиальной проекции, при этом изучали состояние прилежащих к измененному участку ПЖ чревного ствола, верхней брыжеечной артерии и вены, селезеночных артерии и вены.
^ Результаты исследования и их обсуждение
С опухолями внепеченочных желчных протоков обследовано 6(8,1%) пациентов. Диагностика опухолей ОЖП представлена небольшим количеством специфических критериев и была основана на выявлении локального утолщения стенки желчного протока. Размеры выявленных образований колебались: у 1(16,7%) пациента от 1,0 до 2.0 см; у 2(33,3%) - от 2,1 до 3,0 см; у 2(33,3%) - от 3,1 до 5,0 см и у 1(16,7%) пациента от 5,1 до 7,0 см. У всех пациентов этой группы было отмечено расширение внутрипеченочных желчных протоков, инфильтрация гепатодуоденальной связки. Из косвенных признаков неопластического процесса выявлено: у 1(16,7%) больного вовлечение воротной вены, у 1(16,7%) - метастазы в печени, у 5(83,3%) - увеличение лимфатических узлов, у 4(66,6%) - вовлечение в процесс смежных органов (головки поджелудочной железы, печени, стенки двенадцатиперстной кишки). В одном случае опухоль локализовалась в области средней и верхней трети ОЖП и определялась инфильтратом по ходу гепатодуоденальной связки. На МР ХПГ сигнал от просвета ОЖП не дифференцировался, за счёт обструкции опухолевой тканью. В другом случае при поражении дистально-го отдела ОЖП была выявлена небольших размеров опухоль до 2,0 см, расположенная циркулярно, вызывающая сужение протока в зоне поражения и выраженное супрастенотическое расширение его более 1,5 см и явления внутрипеченочной холангиоэктазии. По результатам наблюдений у 4(66,6%) больных выявлены бифуркационные опухолевые стриктуры (по классификации H. Bismuth): у -1 пациента IIIa; у - 1 пациента IIIb и у 2 больных - II типа. Во всех (100%) случаях опухоль проявлялась инфильтративным образованием по ходу гепатодуоденальной связки, изоинтенсивного МР сигнала,
без четких контуров, вызывающим явления высокой обструкции билиарной системы и выраженную внутрипеченочную холангиоэктазию.
С опухолями БСДК обследовано 4(5,4%) больных. К прямым признакам опухоли БСДК относится визуализация непосредственно объемного образования. В наших наблюдениях четкая визуализация опухоли БСДК выявлена у двух пациентов, у одного пациента опухолевый узел имел округлую форму до 2,0 см с четкими ровными контурами, у другого пациента опухолевый узел до 3,0 см, вызывал деформацию 12- перстной кишки на уровне БСДК. У 2 пациентов были выявлены образования размерами от 3,0 до 5,0 см, без четких контуров, представленные в виде инфильтративного образования в области медиальной стенки 12-перстной кишки, распространяющегося по стенке 12-перстной кишки и прорастающее экзофитно в область головки ПЖ, что требовало дифференциальной диагностики с опухолью головки ПЖ.
Косвенные признаки опухоли БСДК проявлялись нарушением билиар-ной проходимости и в 100% случаев характеризовались блокадой терминального отдела ОЖП, внутри- и внепеченочной холангиоэктазией. Причем расширение ОЖП при опухолях БСДК было более выраженным (от 1,5 до 3,0 см), чем при опухолях ВЖП и отмечалось у 75% пациентов. У 1 пациента расширение общего желчного протока было менее значимым до 1,5 см и у 2(50%) пациентов был выявлен увеличенный желчный пузырь. У большинства пациентов 3(75%) отмечались признаки обструкции главного панкреатического протока (ГПП) и его расширение.
У 3(75%) больных МР признаков метастазирования опухоли выявлено не было. У 1 пациента при операции выявлен одиночный метастаз в печени. Только у 1 больного определялась инфильтрация парапанкреатической клетчатки и гепатодуоденальной связки. У 3(75%) больных отмечено увеличение региональных лимфатических узлов. В 1 случае отмечено вовлечение в процесс смежных органов (прорастание в головку ПЖ и по стенке 12-перстной кишки). У 1 больного определялся МР признак тесного контакта опухоли с верхней брыжеечной артерией и веной.
С доброкачественными стриктурами ВЖП обследовано 17(23%) пациентов, преимущественно с послеоперационными рубцовыми стриктурами ОЖП и билиодигестивных анастомозов - 9(52,9%), у остальных 8(47,1%) пациентов выявлено: у - 2 первичный склерозирующий холангит; у - 3 воспалительные стриктуры желчного протока; у - 2 пороки развития билиарной системы и у 1 - синдром Мириззи.
МР семиотика обструкций дистального отдела ОЖП изучена на примере 7(41,2%) пациентов: у 1(5,9%) пациента со стриктурой ТОХ (в анамнезе резекция желудка) и у 6(35,3%) больных со стриктурами дистального отдела ОЖП. Стриктуры терминального отдела ЖП характеризовалась наличием конусовидного сужения на фоне расширенного ОЖП. Протяженная стриктура дистального отдела ОЖП характеризовалась обструкцией, неравномерной шириной просвета желчного протока, с участками сужения и деформации, неоднородностью структуры сигнала от желчи или полным отсутствием МР
сигнала в режиме гидрографии на уровне рубцового сужения, что отмечалось при полных стриктурах, распространяющихся до терминальных отделов. Выше места обструкции желчного протока во всех случаях выявлялось выраженное расширение внутри- и внепеченочных желчных протоков, подтверждающее наличие препятствия току желчи.
В случаях, когда причиной дистальной блокады ОЖП явилось воспаление ПЖ, при МРТ дифференцировалась увеличенная головка ПЖ, имеющая неравномерно повышенный МР сигнал от железистой ткани, за счет отёка железы, мелких кистозных включений.
При первичном склерозирующем холангите (ПСХ) выявлялись характерные изменения МР картины желчных протоков, наличие чередования участков локального неравномерного расширения внутри- и внепеченочных желчных протоков, по типу «четок», а также неоднородный МР сигнал от желчи и отсутствие выраженного расширения желчных протоков на всех уровнях.
МР диагностика причин проксимальной блокады проведена у 10(58,8%), пациентов. Из них: у 2(11,8%) пациентов с врожденной патологией желчевыводящих путей; у 1 (5,9%) пациента с ПСХ; у 1(5,9%) пациентки с синдромом Мириззи; у 2(11,8%) пациентов со стриктурой после лапароскопической холецистэктомии за счёт клипирования стенки желчного протока; у 1 (5,9%) пациентки - в результате краевого повреждения желчного протока при выполнении холецистэктомии и у 3(17,6%) пациентов со стриктурой гепатикоэнтероанастомоза. Следует отметить, что у 4(23,5%) пациентов стриктура локализовалась в области ворот печени, что требовало дифференциальной диагностики с опухолью Клацкина.
При ятрогенных проксимальных стриктурах ВЖП после холецистэк-томии применяли МР ХПГ для уточнения проксимального уровня рубцовой стриктуры, при этом во всех случаях был диагностирован уровень и протяженность стриктуры, за счет четкой визуализации проксимального и дис-тального отделов желчевыводящей системы.
При стриктурах билиодигестивных анастомозов оценить дистальный отдел ОЖП не представляется возможным за счет отсутствия МР сигнала от желчи. Поэтому функция билиодигестивного соустья оценивалась по косвенным МР признакам - наличию застойного жидкостного содержимого в петле кишки анастомоза и наличию холангиоэктазии, а также рубцовых изменений в области ворот печени.
МР критерии дистальной блокады ВЖП определялись по расширению ОЖП, выявленному у всех 7(100%) пациентов и расширению внутрипече-ночных ЖП, отмеченному в 85,7% наблюдениях. Причем расширение протока более 1,5 см было отмечено у 2(28,6%) пациентов. Признаки холангита (неоднородная структура желчи в желчном протоке, а также утолщение его стенки) были незначительны и определялись у 2(28,6%) пациентов. У 4(57,1%) пациентов этой группы было выявлено расширение ГПП, инфильтрация гепатодуоденальной связки определялась в 3(42,9%) случаях.
У 10(58,8%) больных с проксимальной блокадой отмечалось выражен
ное расширение внутрипеченочных ЖП, при отсутствии расширения общего желчного протока. Явления холангиоэктазии у этой группы пациентов были более выражены и отмечены у 6(60,0%) пациентов. Во всех случаях расширения главного панкреатического протока не выявлялось. У 5(50,0%) пациентов с рубцовыми стриктурами желчных протоков были отмечены ин-фильтративные изменения гепатодуоденальной связки.
С опухолью поджелудочной железы обследовано 26(35,1%) больных, из которых опухоль головки ПЖ выявлена у 20(76,9%) и опухоль тела у 6(23,1%) больных. К прямым МР признакам опухолей ПЖ мы относим изменение формы ПЖ и наличие объёмного образования, по МР характеристикам отличающегося от нормальной структуры железы в 100% случаев, четкая граница между пораженной опухолью и не измененной тканью железы. При опухоли головки и тела ПЖ у всех было выявлено локальное изменение формы железы, при этом очаговое изменение отмечено у 5(19,2%), диффузное у 6(23,1%) и смешанное у 15(57,7%). Размеры объёмного образования колебались: у 2(7,7%) пациентов от 2,1 до 3,0 см; у 15(57,7%) от 3,1 до 5,0 см и у 9(34,6%) от 5,1 до 7,0 см. По МР характеристикам большинство составляли образования солидного строения. У 2(7,7%) больных были выявлены дегенеративные изменения в опухолевом узле.
Из косвенных признаков опухоли ПЖ мы выявили признаки обструкции дистального отдела ОЖП и главного панкреатического протока и их расширение: до 1,5 см наблюдалось у 7(26,9%) больных; от 1,5 до 3,0 см - у 7(26,9%). У 12(46,2%) пациентов желчные протоки были не расширены. Расширение ГПП отмечено у всех 26(100%) пациентов. Внутрипеченочная холангиоэктазия выявлена у 13(50%) пациентов, а увеличенный желчный пузырь у 8(30,8%). Увеличение лимфатических узлов отмечено у 19(73,1%) больных, из них у 6(23,1%) имелись единичные лимфатические узлы и у 13(50%) - множественные. Метастатическое поражение печени отмечено в 6(23,1%) наблюдениях, метастазы выявлялись как очаги округлой формы, различного диаметра, имеющие повышенный МР сигнал на Т2 ВИ часто с зоной выраженного отёка и гипоинтенсивные на Т1 ВИ, где отечный компонент был выражен недостаточно. Инфильтрация опухолью парапанкреатиче-ской клетчатки дифференцировалась у 13(50%) пациентов, а инфильтрация гепатодуоденальной связки у - 6(23,1%). Вовлечение в опухолевый процесс верхней брыжеечной вены отмечено у 6(23,1%) пациентов; верхней брыжеечной артерии у 5(19,2%); чревного ствола у 4(15,4%); селезеночной вены у 3(11,5%); селезеночной артерии у 1 и воротной вены у 5(19,2%) больных.
У 9(34,6%) больных выявлены признаки вовлечения в процесс смежных органов: у 7(77,7%) было отмечено вовлечение 12-перстной кишки, у 1(11,1%) пациента прорастание капсулы правой доли печени и толстой кишки, у 1(11,1%) больного опухоль крючковидного отростка ПЖ прорастала поперечно-ободочную кишку. Вовлечение в процесс смежных органов оценивалось по наличию тесного контакта объёмного образования ПЖ и тканей прилежащих органов, отсутствия жировых прослоек и деформацией прилежащего органа. МР признаками вовлечения 12-перстной кишки или приле
жащей толстой кишки можно считать: образование неоднородной структуры, инфильтрирующее стенку кишки со стороны серозной оболочки; асимметричное утолщение кишки, деформацию и сужение просвета, с чёткой границей неизмененной стенки кишки.
МРТ выполнена 21(28,4%) пациенту с хроническим панкреатитом. Псевдотуморозный панкреатит (ПТП) выявлен у 9(42,9%) пациентов, инду-ративный панкреатит (ИП) у 4(19,0%), хронический панкреатит с псевдокистами у 8(38,1%) пациентов.
Во всех наблюдениях выявлялись изменения формы ПЖ при ПТП, у 6(66,7%) пациентов изменения были выявлены в области головки ПЖ, в 3(33,3%) случаях изменения носили диффузный характер.
При индуративном и хроническом панкреатите с парапанкреатически-ми скоплениями во всех случаях наблюдались диффузные изменения формы ПЖ. Неровные контуры ПЖ выявлены у всех обследованных, при ПТП - в области головки ПЖ, при остальных формах воспалительного процесса диф-фузно во всех отделах ПЖ. Изменение структуры ПЖ железы носили преимущественно смешанный характер, что отмечено у 6(66,7%) пациентов с ПТП, у 50% - с ИП и у 75% - с ХП с псевдокистами. Изменения наблюдались как в головке, так и в других отделах железы, диффузный характер изменений отмечен в 33,3%, 50% и 25% соответственно. Увеличение головки ПЖ отмечено в 17(81%) наблюдениях, из них от 3,0 до 5,0 см у 11(64,7%) пациентов и более 5,0 см у 6(35,3%) пациентов. Кистозная трансформация структуры головки ПЖ выявлена в 12(57,1%) случаев, причем у 11(91,7%) пациентов за счет наличия мелких множественных кист.
Холангиоэктазия, выявлена у 12(57,1%) пациентов, расширение ОЖП было незначительным до 1,5 см. МР признаки внутрипеченочной холангио-эктазии отмечены у 7(33,3%) пациентов. Расширение ГПП и его извитость, наблюдались у 18(85,7%) пациентов, причем расширение было более выраженным при панкреатите от 0,4 см до 1,0 см, чем при опухолях ПЖ, что является результатом дегенеративных изменений. У 9(42,9%) пациентов этой группы в ГПП были обнаружены конкременты различного диаметра. У 16(76,2%) пациентов определялась инфильтрация парапанкреатической клетчатки, в 100% выявленная у больных с ИП, ХП с псевдокистами и в 44,4% наблюдениях при ПТП. У 7(33,3%) пациентов с распространением процесса на стенку 12-перстной кишки и желудка отмечались явления гастро - и дуоденостаза. У 9(42,9%) пациентов определялись псевдокисты ПЖ.
Результаты информативности МРТ в диагностике заболеваний ВЖП и ПЖ представлены в таблице 1.

Таблица 1
Из таблицы 1 видно, что максимальные значения информативности МРТ отмечены у больных с ХП - 95,2% и со стриктурами ВЖП - 94,1%. В диагностике опухолей ВЖП и ПЖ эти показатели ниже и соответствуют
90% и 88,4%.
Значение МРТ в выборе лечебной тактики у больных с заболеваниями внепеченочных желчных протоков и поджелудочной железы
Среди наблюдавшихся пациентов с заболеваниями ВЖП пролечено 27(36,5%) больных. Хирургические операции в этой группе выполнены 12(44,4%) больным, эндопротезирование выполнено у 9(33,3%) пациентов, наружное дренирование у 3(11,1%) и консервативная терапия у 3(11,1%) пациентов.
По результатам комплексного обследования, с учетом данных МРТ, 10(13,5%) больным с опухолями ВЖП и БСДК выполнены следующие методы лечения: радикальное хирургическое лечение выполнено 5(50%) больным, в том числе у 4 больных с опухолью БСДК. ПДР выполнена у 3(75,0%) больных с опухолью БСДК и 1(16,7%) больному с опухолью дистального отдела ОЖП. Одной пациентке выполнена трансдуоденальная папилэктомия. В 5(50%) наблюдениях выполнено эндоскопическое протезирование. У 4 пациентов с опухолью Клацкина, методом декомпрессии билиарного тракта явилось: эндопротезирование правого долевого протока - у 2-х больных, - левого долевого протока - у 1 больного и желчного протока - у 1 больного. У одного пациента после ПДР, на МРТ выявлен рецидив неопластического процесса, с формированием проксимальной стриктуры, методом окончательного лечения явилась ЧЧХС с раздельным внутренним дренированием долевых протоков.
Среди 17(23,0%) пациентов с рубцовыми стриктурами ВЖП основным методом лечения явился хирургический, который был применен у 7(41,2%)

пациентов. Виды хирургических операций представлены в таблице 2.
У 3(42,9%) пациентов выполнили гепатикоэнтеростомию с энтероэнте-роанастомозом и отключением приводящей петли по Эппу. В остальных случаях были выполнены операции по формированию холедоходуоденоана-стомоза - у 2(28,6%) пациентов, гепатикодуоденостомия с резекцией печеночного протока - у 1(16,6%) больного. Бигепатикоэнтеростомия по Ру выполнена 1(14,3%) пациентке с проксимальной стриктурой ВЖП.
Наружные и внутренние дренирующие операции, выполненные у 3(17,6%) и 4(23,5%) пациентов, также являются методом выбора для деком
прессии билиарного тракта у больных с механической желтухой, как в виде предоперационной подготовки, так и в виде основного способа лечения, у 3(17,6%) больных проводилось консервативное лечение. Следует отметить, что из 7 оперированных пациентов, у 3 были произведены различные методы предоперационной декомпрессии желчной гипертензии: в одном случае применялось эндопротезирование латексным стентом; в двух других случаях хо-лецистостомии (в одном наблюдении через культю шейки желчного пузыря по Praderi-Smith). Наружные виды дренирования были выполнены 3(17,6%) пациентам: в одном случае в виде холецистостомии, как способ предоперационной подготовки у больного с рубцовой стриктурой дистального отдела желчного протока и выраженной билиарной гипертензией, оцененной при МР ХПГ; в другом случае транспеченочное дренирование было выполнено с целью окончательного лечения у больной с проксимальной блокадой в результате рубцовой стриктуры гепатикоэнтероанастомоза, с выраженным фиброзом в области ворот печени. В третьем случае в качестве лечебной тактики выбрано эхо-контролируемое санирование холангиогенных абсцессов печени, описанных при МРТ, у больной с рубцовой стриктурой гепатикоэн-тероанастомоза, осложнённой желчным свищём.
Внутреннее дренирование проведено 4(23,5%) пациентам как альтернатива хирургического лечения. У двух пациентов данной группы было проведено внутреннее дренирование, после ЭПСТ. У одной пациентки с краевым ранением желчного протока установлен эндопротез в общий желчный проток, у другого пациента с ПСХ эндопротез был установлен в правый долевой проток.
Среди наблюдавшихся пациентов с заболеваниями поджелудочной железы пролечено 47(63,5%) больных. Хирургические операции в этой группе выполнены 22(46,8%) больным, эндопротезирование выполнено у 13(27,7%) пациентов, наружное дренирование у 1 больного и диагностическая лапаро-томия у 2(4,3%) пациентов. Консервативная терапия у 9 (19,1%) пациентов.
Среди 26(35,1%) пациентов с опухолями ПЖ основным методом лечения явился хирургический, который был применен у 13(50%) пациентов. Характер и вид выполненных хирургических операций представлен в таблице 3.

Таблица 3
Как видно из таблицы 3 основным методом оперативного лечения явилась ПДР, которую выполнили у 9(69,2%) больных. Панкреатэктомия выполнена у 1(7,7%) больного, ввиду распространенности процесса. Паллиативные операции выполнены в 3(23,1%) наблюдениях.
Эндопротезирование у больных с опухолями поджелудочной железы выполнено у 7(26,9%) пациентов, консервативное лечение - у 4(%) больных. В 2 (5,6%) случаях при опухолях ПЖ оперативное вмешательство завершено диагностической лапаротомией.
Из 21 (28,4%) пациента с ХП хирургическое лечение выполнено у 9(42,9%). Необходимо отметить, что в одном случае до резекции головки ПЖ было выполнено эндоскопическое дренирование желчного протока, с целью разрешения механической желтухи. У одного пациента была выполнено эхо-контролируемое дренирование псевдокисты сальниковой сумки перед выполнением двух этапов хирургических дренирующих операций: гастроэнте-роанастомоза с энтероэнтероанастомозом и цистогастроанастомоза. Характер и вид выполненных хирургических операций представлен в таблице 4.

Таблица 4
Из данных таблицы 4 видно, что основным методом хирургического лечения явилась резекция головки ПЖ выполненная у 5(55,6%) пациентов, из них в одном случае с наложением цистогастроанастомоза. Второе место по частоте выполнения занимали операции по формированию обходных анастомозов, выполненных у 2(22,2%) пациентов (гастроэнтероанастомоз, с эн-тероэнтероанастомозом, в одном случае в сочетании с цистогастроанастомо-зом). Среди наблюдавшихся больных с одинаковой частотой были выполнены абдоминизация ПЖ и ГПДР.
Внутреннее эндоскопическое дренирование применено у 6(28,6%) больных. Одному больному выполнено наружное эхо-контролируемое дренирование кисты. Консервативное лечение проведено 5(23,8%) пациентам.
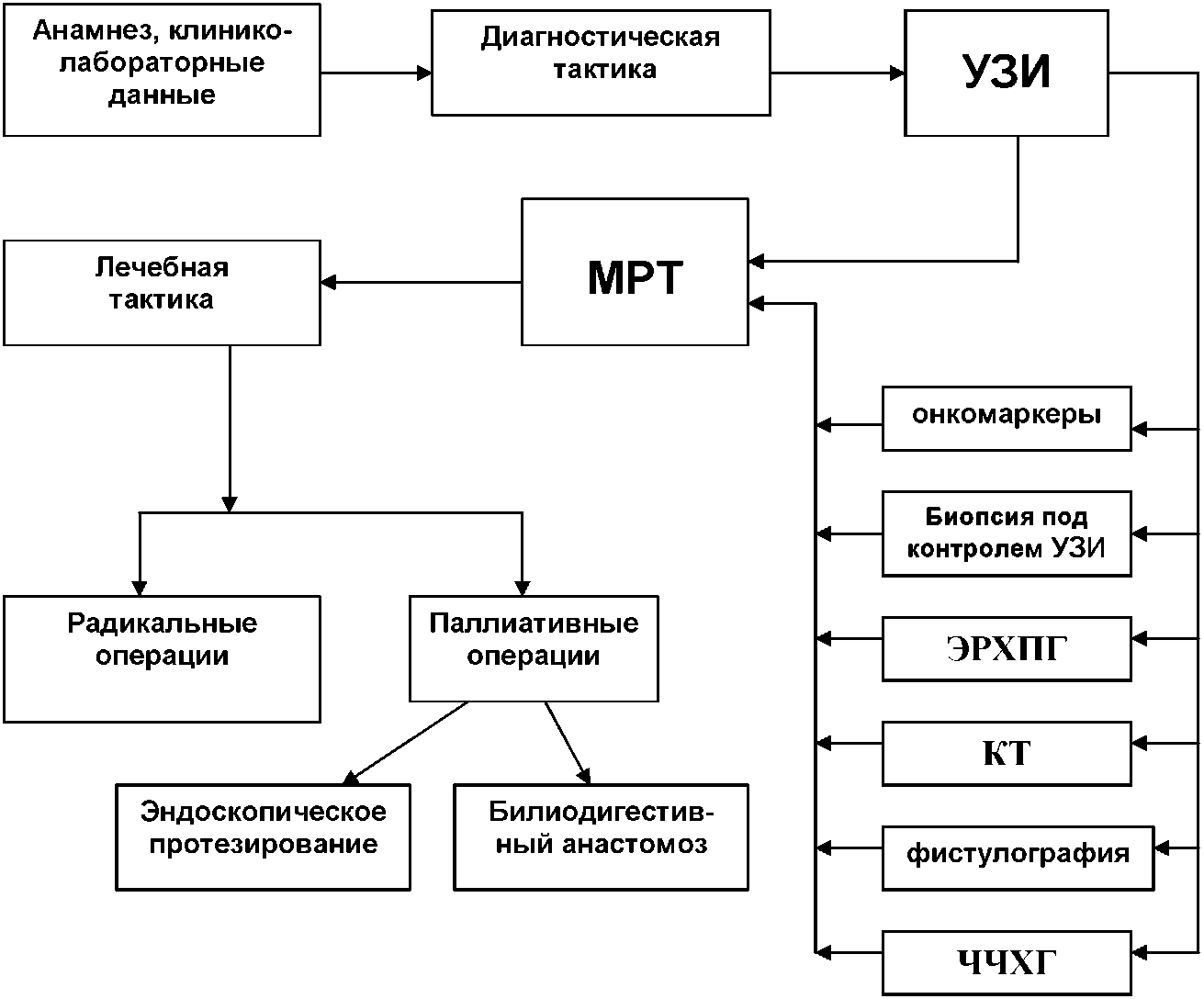
Анализируя данные клинического исследования, с учетом роли МРТ, в диагностике заболеваний ВЖП и ПЖ в хирургической клинике РУДН разработан алгоритм диагностической и лечебной тактики при заболеваниях вне-печеночных желчных протоков и поджелудочной железы. (Схема 1).
После сбора анамнеза и стандартного клинико-лабораторного исследования определяется диагностическая тактика, основой которой является МРТ. Первым методом инструментальной диагностики является ультразвуковое исследование, по результатам которой принимается решение о необходимости применения дополнительных методов исследования: определение уровня онкомаркеров, проведении биопсии под контролем УЗИ, КТ, выполнения рентгеноконтрастных методов исследования (ЭРХПГ, ЧЧХГ, при наличии наружного желчного свища или дренажа в протоках - фистулогра-фия).
Схема 1
^ Алгоритм диагностической и лечебной тактики при заболеваниях внепеченочных желчных протоков и поджелудочной железы
Информативность комплексной диагностики заболеваний ВЖП и ПЖ представлена в таблице 5.
Таблица 5

^ Информативность комплексной диагностики заболеваний ВЖП и ПЖ (n =74)
Из таблицы 5 видно, что информативность комплексной диагностики при заболеваниях внепеченочных желчных протоков составила 96,2%, поджелудочной железы - 93,6 %.
Максимальные значения информативности в диагностике заболеваний ВЖП и ПЖ были получены при МРТ и составили соответственно 92,6% и 91,5%. Применение разработанного алгоритма диагностической и лечебной тактики у больных с заболеваниями ВЖП и ПЖ в большинстве случаев позволило не применять инвазивные рентгеноконтрастные методики исследования (ЭРХПГ, ЧЧХГ), а информации полученной при МРТ оказалось достаточной для отбора больных на радикальные операции у 37,8(28)% больных, на паллиативные операции у 43,2(32)% и отказаться от проведения эксплора-тивных лапаротомий.
ВЫВОДЫ
- Систематизирование магнитно-резонансных признаков заболеваний внепеченочных желчных протоков и поджелудочной железы позволяет повысить информативность магнитно-резонансной томографии в диагностике рубцовых стриктурах внепеченочных желчных протоков до 94,1%, - опухолей ВЖП до 90%, опухолей поджелудочной железы до 88,4 % и хронического панкреатита до 95,2%.
- Применение магнитно-резонансной холангиопанкреатикографии при обструкции желчевыводящих протоков позволяет отказаться от применения инвазивных рентгеноконтрастных методик исследования (ЭРХПГ, ЧЧХГ), а использование магнитно-резонансной томографии в комплексной диагностике заболеваний внепеченочных желчных протоков и поджелудочной железы позволяет считать этот метод исследования методом окончательной диагностики.
- Информации получаемой при МРТ у больных с заболеваниями внепеченочных желчных протоков и поджелудочной железы в подавляющем большинстве случаев оказывается достаточной для определения лечебной тактики, вида и объёма оперативного лечения.
- Применение разработанного алгоритма диагностической и лечебной тактики у больных с заболеваниями внепеченочных желчных протоков и поджелудочной железы с использованием МРТ повысило точность комплексной диагностики заболеваний ВЖП до 96,2%, заболеваний поджелудочной железы до 93,6%, что позволило у 37,8% наблюдавшихся больных выполнить радикальные операции, у 43,2 % - паллиативные операции и отказаться от выполнения эксплоративных лапаротомий.
^ ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ
1. Выполнение МРТ обязательно при противоречиях клинической картины и данных, полученных с помощью традиционного комплекса методов исследования, при подозрении на объёмные образования внепеченочных желчных протоков и поджелудочной железы, а также с целью дифференци
альной диагностики опухолей поджелудочной железы и хронического псев-дотуморозного панкреатита.
- Применение МРТ в комплексной диагностике с пункционной тонкоигольной биопсией под контролем УЗИ и определением онкомаркеров крови следует выполнять на завершающем этапе диагностики при выборе лечебной тактики.
- МРТ и МРХПГ следует использовать в качестве основного неинва-зивного метода у больных с рубцовыми стриктурами внепеченочных желчных протоков и билиодигестивных анастомозов, как альтернатива рентгено-контрастным инвазивным методикам исследования (ЭРХПГ, ЧЧХГ);
- Данные МРТ играют важную роль в комплексной диагностике заболеваний внепеченочных желчных протоков, поджелудочной железы и позволяют определить тактику лечения: при хроническом псевдотуморозном панкреатите и выставить показания к оперативному лечению, а при опухолях внепеченочных желчных протоков и поджелудочной железы осуществлять отбор больных для выполнения радикальных и паллиативных операций.
^ СПИСОК ПЕЧАТНЫХ РАБОТ ПО ТЕМЕ ДИССЕРТАЦИИ
1. Резекция головки поджелудочной железы как метод хирургического лечения хронического индуративного панкреатита с поражением головки поджелудочной железы. Малярчук В.И., Климов А.Е., Малюга В.Ю., Кулабухов В.А. // Журнал «Вестник РУДН», серия «Медицина», № 3, 2003, С. 52 - 58.
- Выбор метода оперативного вмешательства при хроническом панкреатите с преимущественным поражением головки поджелудочной железы. Маляр-чук В.И. Малюга В.Ю., Климов А.Е., Кулабухов В.А., Майкл Аладе. // Журнал «Анналы хирургической гепатологии», 2003, №2, том 8, С. 208 - 209.
- Резекция головки поджелудочной железы как способ хирургического лечения хронического панкреатита с преимущественным поражением головки поджелудочной железы. Малярчук В.И., Климов А.Е., Малюга В.Ю., Габоян
- С., Кулабухов В.А.,Майкл Аладе. // Материалы научно-практической конференции «Актуальные вопросы абдоминальной хирургии» посвященной памяти У.А. Арипова, Ташкент 2004, 15-16 ноября. С. 95.
- Выбор метода хирургического лечения хронического панкреатита с преимущественным поражением головки поджелудочной железы. Малярчук
- И., Климов А.Е., Малюга В.Ю., Габоян А.С., Кулабухов В.А., Аладе М. // Журнал «Вестник неотложной и восстановительной хирургии», Донецк, том
- № 1, 2004, С. 50 - 54.
- Диагностика и хирургическое лечение больных хроническим панкреатитом с преимущественным поражением головки поджелудочной железы. Ма-лярчук В.И., Иванов В.А., Климов А.Е., Малюга В.Ю., Федоров А.Г., Кула-бухов В.А., Аладе М., Петенко О.Н. // Материалы конференции хирургов России «Достижения и проблемы современной клинической и экспериментальной хирургии». - Тверь, 2004. - С. 126-128.
- Панкреатэктомия как вариант хирургического лечения рака поджелудочной железы на ранней стадии заболевания. Малярчук В.И., Иванов В.А., Пе
тенко О.Н., Рыков В.М., Шашко К.Г., Кулабухов В. А., Кулабухова Е.А., Га-боян А.С. // Вестник РУДН. - М., 2004. - №3(27). - С. 92-94.
- Диагностика и хирургическое лечение хронического панкреатита. Маляр-чук В.И., Иванов В.А., Климов А.Е., Малюга В.Ю., Федоров А.Г., Кулабухов
- А., Кулабухова Е.А., Аладе М., Петенко О.Н. // Анналы хирургической ге-патологии, 2005. - Т.10, № 1. - С. 39-44.
- Необходимость комплексного обследования пациентов с клиническим подозрением на рак поджелудочной железы. Малярчук В.И., Петенко О.Н., Иванов В.А., Кулабухов В.А., Габоян А.С. // Сборник научных работ «Актуальные вопросы практической медицины». - М., 2005. - С. 72 - 76.
- Дифференциальная диагностика рака головки поджелудочной железы. Малярчук В.И., Климов А.Е., Федоров А.Е., Бабаев Ф.А., Давыдова С.В., Пе-тенко О.Н., Кулабухов В.А.,Малюга В.Ю. Журнал «Хирургия» ACQA Azer-baycah Cerrah ve Qastroenteroloqlarm Assosiasiyasi 2005. №1. С. 49-54.
10. Магнитно-резонансная томография в дифференциальной диагностике
опухолей поджелудочной железы и хронического панкреатита. Иванов В.А.,
Климов А.Е., Кулабухов В.А., Кулабухова Е.А. // Материалы 1 научно-
практической конференции «Высокотехнологичные методы диагностики и
лечения в абдоминальной хирургии - проблемы визуализации», М., 2006. -
С. 56 - 58.
- Магнитно-резонансная томография в диагностике заболеваний билиопан-креатодуоденальной области. Климов А.Е., Кулабухов В.А., Кулабухова Е.А. // Анналы хирургической гепатологии, 2006, т.11, №3.С. 202-203. Изд. «Ви-
дар».
- Возможности магнитно-резонансной томографии в дифференциальной диагностике хронического панкреатита и опухолей поджелудочной железы. Климов А.Е., Кулабухов В.А., Кулабухова Е.А. // Материалы научно-практической конференции врачей России, посвященной 70-летию Тверской государственной медицинской академии. Успенские чтения. Выпуск 4. Тверь 2006. С. 164 - 166.
Кулабухов Владимир Акимович (Россия)
^ МАГНИТНО-РЕЗОНАНСНАЯ ТОМОГРАФИЯ В КОМПЛЕКСНОЙ ДИАГНОСТИКЕ И ВЫБОРЕ ЛЕЧЕБНОЙ ТАКТИКИ У БОЛЬНЫХ С ЗАБОЛЕВАНИЯМИ ВНЕПЕЧЕНОЧНЫХ ЖЕЛЧНЫХ ПРОТОКОВ И ПОДЖЕЛУДОЧНОЙ ЖЕЛЕЗЫ
В диссертации представлены результаты обследования и лечения 74 пациентов: 27 больных с заболеваниями внепеченочных желчных протоков и 47 больных с заболеваниями поджелудочной железы. Проанализированы данные инструментальных методов диагностики, включающих ультразвуковую томографию, магнитно-резонансную томографию, эндоскопическую ретроградную холангиопанкреатикографию. Разработан методологический подход к проведению МРТ у больных с заболеваниями внепеченочных желчных протоков и поджелудочной железы, позволивший повысить точность магнитно-резонансной томографии при рубцовых стриктурах внепече-ночных желчных протоков до 94,1%, - при опухолях ВЖП - 90%, при опухолях поджелудочной железы - 88,4 % и при хроническом панкреатите -95,2%. Полученные данные явились основой нового лечебно - диагностического алгоритма, что позволило повысить уровень комплексной диагностики при заболеваниях внепеченочных желчных протоков до 96,2% и поджелудочной железы до 93,6% и выполнить у 37,8 % больных радикальные операции, у 43,2 % - паллиативные операции и отказаться от выполнения экспло-ративных лапаротомий.
^ KULABUKHOV VLADIMIR AKIMOVICH (Russia)
Magnetic resonance imaging in complex diagnosing and choice оf therapeutic management of patients with extrahepatic biliary duct
and pancreas diseases.
The thesis presents the results of 74 patients examination and therapy: 27 patients with exrahepatic biliary duct diseases and 47 patients with pancreas diseases. The information provided by instrumental diagnostic methods including ultrasonic tomography, magnet resonance imaging, endoscopic retrograde cholan-giopancreaticography. The methodological approach to MRI implementation for the patients with extrahepatic biliary duct and pancreas diseases was developed, which made it possible to raise the accuracy of MRI for cicatricial extrahepatic biliary duct strictures up to 94,1%, for extrahepatic biliary duct tumors - up to 90%, for pancreas tumors - up tp 88,4% and for chronic pancreatitis - up to 95,2%. The findings were the foundations of the new therapeutic and diagnostic algorithm that enabled to raise the level of complex diagnosing for exrahepatic biliary duct diseases up to 96,2% and for pancreas diseases - up to 93,6% and that enabled to perform major surgery on 37,8 % of patients, to perform palliative operations on 43,2% of patients and to stop implementing explorative laparotomies.
