Проект протокола дифференциальной диагностики и лечения синдрома холестаза у новорожденных детей
| Вид материала | Документы |
- План практического занятия: обсуждение методов диагностики, дифференциальной диагностики, 118.68kb.
- Белорусский государственный медицинский университет дыхательные расстройства у новорожденных, 179.76kb.
- Романцова Татьяна Ивановна Особенности клинической симптоматики, диагностики и лечения, 646.33kb.
- Стратегия и тактика лечения больных, 9494.11kb.
- Особенности диагностики и лечения синдрома диспепсии у детей с атопическим дерматитом, 335.95kb.
- Н. А. Нечипоренко и д м. н., профессор, 2241.71kb.
- Дифференциальная диагностика отеков нижних конечностей и лечение отечного синдрома, 248.41kb.
- Дифференциальной диагностики. // Проблемы информатики в образовании, управлении, экономике, 33.35kb.
- Научная программа конференции предполагает обсуждение следующих вопросов: эпидемиологические, 46.92kb.
- А поликлинической педиатрии попова ольга васильевна клиника, диагностика и лечение, 532.67kb.
ПРОЕКТ ПРОТОКОЛА
ДИФФЕРЕНЦИАЛЬНОЙ ДИАГНОСТИКИ И ЛЕЧЕНИЯ СИНДРОМА
ХОЛЕСТАЗА У НОВОРОЖДЕННЫХ ДЕТЕЙ
Авторы: А.В. Дегтярева, Ю.Г.Мухина, Н.Н.Володин
Введение
Одним из наиболее частых нарушений метаболизма, выявляемых в период новорожденности, является повышение концентрации билирубина в сыворотке крови. При его уровне более 68 мкмоль/л у новорожденных появляется желтушность кожных покровов и склер. Гипербилирубинемия в первые дни жизни может быть обусловлена как физиологическими, так и патологическими причинами и поэтому всегда требует особого внимания. Нарастание интенсивности желтухи, ее зеленоватый оттенок наряду с постепенным увеличением размеров печени, изменением ее консистенции от эластичной до плотной, появление ахолии стула и темного цвета мочи, свидетельствует о нарушении экскреторной функции гепатобилиарной системы – неонатальном холестазе. Лабораторным подтверждением данного синдрома служит повышение прямой фракции билирубина более чем на 15-20% от уровня общего, увеличение концентраций холестерина, бета-липопротеидов (β-ЛПД), желчных кислот (ЖК), а также уровня ферментов щелочной фосфатазы (ЩФ) и гамма-глутаминтрансферазы (ГГТ).
Причинами синдрома холестаза в период новорожденности могут быть морфофункциональные особенности печени и желчных протоков, которые характеризуются высоким уровнем синтеза желчных кислот и незрелостью их печеночно-кишечной циркуляции. Кроме этого, уже на первом месяце жизни могут выявляться первые клинические признаки, свидетельствующие о патологии печени и желчевыводящих протоков, манифестирующих в виде синдрома холестаза.
За последние 20 лет наше понимание основ и патофизиологии многих болезней печени значительно углубилось. Внедрение новых подходов к диагностике и лечению, накопленный клинический опыт позволили установить целый ряд новых нозологических форм, которые до недавнего времени обозначались термином идиопатический неонатальный гепатит. Учитывая что, эффективность лечения врожденных заболеваний печени зависит от сроков его начала, особую значимость приобретает проблема ранней диагностики.
Формирование неонатального холестаза может быть обусловлено заболеваниями гепатобилиарной системы, а также совокупностью неспецифических патологических факторов перинатального периода, т.е иметь внепеченочное происхождение.
Независимо от этиологии холестаза терапия этой категории больных предполагает назначение лечебного питания, дополнительного введения жирорастворимых витаминов, а также использования желчегонного препарата урсодезоксихолевой кислоты. В случае холестаза, обусловленного внепеченочными причинами (транзиторного) на фоне лечения отмечается положительная динамика и постепенное купирование патологического состояния. При болезнях печени и желчывыводящей системы с целью уточнения причины и своевременного назначения этиопатогенетической терапии, дети нуждаются в углубленном обследовании в условиях специализированного отделения.
^ Неонатальный холестаз, обусловленный внепеченочными причинами.
В структуре внепеченочных причин формирования неонатального холестаза ведущее место занимают состояния, сопровождающиеся развитием гипоксии или ишемии гепатобилиарной системы, гипоперфузией желудочно-кишечного тракта, стойкой гипогликемией, метаболическим ацидозом и застойной сердечно-сосудистой недостаточностью.
Нарушение экскреторной функции гепатобилиарной системы может выявляться у детей с гемолитической болезнью новорожденных на фоне значительного повышения концентрации билирубина. При этом отмечается изменение коллоидных свойств желчи и повышением ее вязкости. В ряде случаев билирубин может оказывать непосредственное токсического действие на мембраны гепатоцитов и митохондрии клеток. Важное место занимают системные и локализованные бактериальные инфекции. Синтез и экскреция сложного каскада медиаторов воспаления купферовскими клетками, а также гепатоцитами и эндотелиальными клетками синусоидов, оказывает непосредственное влияние на образование и экскрецию желчи. Лечебные мероприятия, проводимые новорожденным в условиях отделения реанимации и интенсивной терапии, включают потенциально гепатотоксичные лекарственные средства, полное парентеральное питание, которые также способствуют нарушению функционального состояния гепатобилиарной системы. Развитие холестаза чаще отмечается у недоношенных новорожденных при одновременном действии нескольких патологических и ятрогенных факторов на функцию печени и состояние желчных протоков. В основе этих изменений лежат различной степени выраженности деструктивные изменения желчевыводящих протоков, нарушение проницаемости мембран гепатоцитов и межклеточных соединений, являющиеся в большинстве случаев обратимыми при проведении своевременной терапии. Характерной особенностью неонатального холестаза, обусловленного внепеченочными причинами, является его зависимость от тяжести и длительности патологических состояний перинатального периода и действия ятрогенных факторов. По мере улучшения общего состояния ребенка и разрешения основного заболевания, в большинстве случаев происходит постепенное уменьшение холестаза. Однако остаточные его явления могут сохраняться в течение длительного времени, до 6-8 месяцев жизни. Диагноз неонатального холестаза, являющегося осложнением тяжелой внепеченочной патологии устанавливается при выявлении, предрасполагающих к его развитию факторов и исключения болезней гепатобилиарной системы.
Терапия в этих случаях включает адекватное лечение основного заболевания, ограничение использования потенциально гепатотоксичных лекарств и препаратов крови, Показано назначение патогенетически обоснованной желчегонной терапии препаратом урсодезоксихолевой кислоты (Урсофальк-суспензия), в дозе 15-20 мг/кг/сут. Использование большинства других желчегонных препаратов, содержащих первичные желчные кислоты (холензим, фламин, аллохол и другие) имеет ограничения в неонатальном периоде, т.к. в этом возрасте характерно их высокое образование с проявлением токсического эффекта.
Заболевания печени и желчных протоков, проявляющиеся синдромом холестаза у новорожденных и детей раннего возраста (Таблица 1).
Таблица 1
Заболевания печени и желчных протоков, проявляющиеся синдромом холестаза у новорожденных и детей раннего возраста
Внепеченочный холестаз
- Атрезия внепеченочных желчных протоков
- Киста общего желчного протока
- "Желчные пробки" и/или камни желчного протока
- Сдавление общего желчного протока
Внутрипеченочный холестаз
1. Прогрессирующий семейный внутрипеченочный холестаз (ПСВХ)
-1 тип (болезнь Байлера)
-11 тип (синдром Байлера)
-111 типа(дефицит MDR3 –гена)
2. Доброкачественный семейный внутрипеченочный холестаз
3. Метаболические нарушения
- Дефицит альфа-1-антитрипсина
- Галактоземия
- Фруктоземия
- Тирозинемия
- Нарушение синтеза желчных кислот, вследствие дефицита ферментов
- Пероксисомальная недостаточность (синдром Цельвейгера),
- Неонатальный гемохроматоз
- Болезнь Нимана-Пика тип С
- Митохондриальная недостаточность
4. Инфекционные заболевания (вирусные, бактериальные, вызванные простейшими)
5. Эндокринные нарушения
-Гипопитуитаризм
-Гипотиреоз
6. Хромосомные нарушения
-Трисомия 13, 17 или 18 хромосом
7. Холестаз, связанный с полным парентеральным питанием
8. Холестаз, вызванный токсическим действием лекарственных препаратов
9. Другие
-Синдром Алажиля
-Несиндромальная форма гипоплазии внутрипеченочных ЖП
-Перинатальный склерозирующий холангит
-Идиопатический неонатальный гепатит
В зависимости от уровня поражения гепатобилиарной системы принято выделять заболевания, проявляющиеся внепеченочным и внутрипеченочным холестазом, дифференциальная диагностика между которыми основана на сочетании трех признаков: стойкости ахолии стула, уровня ГГТ крови и визуализации желчного пузыря при УЗИ натощак (^ таблица 2)
Таблица 2.
Дифференциальная диагностика между внепеченочным и внутрипеченочным холестазом у новорожденных детей.
Т | ВнепеченочныйХолестаз | ^ Внутрипеченочный холестаз |
| Стойкость ахолии стула | Постоянная | Непостоянная |
| Уровень ГГТ крови | | или |
| Визуализация ЖП при УЗИ | Не визуализируется | Визуализируется |
ГГТ- гамма глутаминтрансферраза, ЖП – желчный пузырь, УЗИ – ультразвуковое исследование.
^ Внепеченочный холестаз.
Постоянный характер ахолии стула, повышение сывороточного уровня фермента ГГГ, а также отсутствие визуализации желчного пузыря при УЗИ натощак является характерным признаком внепеченочного холестаза, причинами развития которого в этом возрасте может быть:
- Атрезия внепеченочных желчных протоков
- Киста общего желчного протока
- "Желчные пробки" и/или камни общего желчного протока.
Наиболее частой причиной внепеченочного холестаза и неонатального холестаза в целом является атрезия внепеченочных желчных протоков (АВЖП), характерным признаком которой служит:
- В большинстве случаев дети с АВЖП рождаются доношенными с антропометрическими показателями, соответствующими физиологической норме.
- Желтуха появляется на 2-3 сутки жизни, т.е. в обычные для физиологической желтухи сроки. Примерно у двух третей больных отмечается наличие «светлого промежутка» - уменьшение интенсивности желтухи к концу 1-2 недели жизни с последующим постепенным ее нарастанием и появлением зеленоватого оттенка желтухи к концу 1 месяца.
- Ахолия стула является наиболее ранним и постоянным клиническим признаком болезни, ее появлению часто предшествует отхождение мекония.
- Характерным для АВЖП является отсутствие гепатомегалии при рождении с последующим увеличением размеров печени и изменением ее консистенции от эластичной до плотной в течение первых 2 месяцев жизни.
- К возрасту 1 месяца жизни возможно развитие геморрагического синдрома (кровотечение со слизистых ЖКТ, пупочной ранки, внутричерепное кровоизлияние), обусловленного дефицитом витамин-К зависимых факторов свертываемости крови (ПТИ или ПТВ) в результате нарушения процессов всасывания витамина К в кишечнике.
- К возрасту 1-2 месяцев жизни, как правило, формируется дефицит веса, степень выраженности которого зависит от вида вскармливания ребенка.
- Наиболее ранним лабораторным признаком болезни служит повышение билирубина за счет прямой фракции в сыворотке крови, составляющей более 20% от уровня общего билирубина.
- Характерно повышение других биохимических маркеров холестаза (гамма-глутаминтрансферраза (ГГТ), β-липопротеиды, холестерин, щелочная фосфатаза, желчные кислоты и др.), степень выраженности которых в динамике нарастает от минимального повышения в течение первых 2-3 недель жизни до значительного повышения к 2-3 месяцам.
- Ферменты цитолиза (АЛТ, АСТ) повышаются умеренно, и, как правило, отсрочено. В большинстве случаев в течение первых 2-3 недель после рождения эти показатели остаются в пределах нормы и затем постепенно повышаются.
- Показатели, отражающие белково-синтетическую функцию печени (альбумин, фибриноген, ПТИ и др.), на ранних сроках болезни, не изменяются.
- Информативным методом визуализации гепатобилиарной системы является УЗИ, при проведении которого желчный пузырь натощак не визуализируется или выявляется в виде «гиперэхогенного тяжа». В ряде случаев при атрезии желчных протоков выявляют расширение внутрипеченочных желчных протоков, реже - кисты в воротах печени и полисплению.
- Дополнительное диагностическое значение имеют гепатобилиарная сцинтиграфия, ретроградная холецистохолангиография (РХПГ), магниторезонансная томография (МРТ) и биопсия печени. При гепатобилиарной сцинтиграфии, имеющей достаточно высокую чувствительность и специфичность у больных с АВЖП отмечается отсутствие поступления радиоизотопного вещества в кишечник наряду с удовлетворительной поглотительной и накопительной функцией печени. Проведение РХПГ имеет целый ряд технических ограничений у детей первых месяцев жизни.
- Морфологическое исследование биоптата печени показывает различной степени выраженности сгустки желчи, пролиферацию желчных протоков, отек портальных трактов и фиброз.
- Без хирургического лечения уже к 5-6 месяцам жизни появляются признаки портальной гипертензии, спленомегалия, а также кожный зуд и ксантомы, которые в дальнейшем прогрессивно нарастают и свидетельствуют о формировании билиарного цирроза печени.
Лечение атрезии внепеченочных желчных протоков включает проведение операции по Касаи, эффективность которой зависит от возраста больного. Наиболее оптимальным считаются первые 2 месяца жизни, в то время как у детей старше 3 месяцев эффективность этой операции значительно снижается. Важное значение имеет послеоперационная профилактика и коррекция инфекционных и склеротических изменений желчевыводящей системы. С этой целью проводится противовоспалительная терапия, включающая высокие дозы преднизолона внутривенно в течение первой недели (10, 8, 6, 5, 4, 3 и 2 мг/кг/сут) и затем 2 мг/кг/сут перорально в течение 2-8 недель и антибактериальная терапия. Для улучшения оттока желчи рекомендуется длительное использование урсодезоксихолевой кислотой (Урсофальк) из расчета 20 мг/кг/сутки.
^ Киста общего желчного протока в 2-5% случаев вызывают полное нарушение проходимости желчевыводящей системы, и является причиной внепеченочного холестаза. В большинстве случаев эти кисты сочетаются с АВЖП. Клинико-лабораторные проявления не отличаются от симптомов, характерных для АВЖП. Вместе с тем, при проведении УЗИ выявляют полостное образование в проекции общего желчного протока. Определенное диагностическое значение при кисте общего желчного протока имеет гепатобилиарная сцинтиграфия. Данное исследование может быть использовано для выбора тактики хирургического вмешательства. Лечение включает удаление кисты и восстановление проходимости желчевыводящей системы. При отсутствии АВЖП прогноз при кисте общего желчного протока, как правило, благоприятный.
^ Желчные пробки и желчные камни общего желчного протока, нарушающие его проходимость встречаются значительно реже. Как правило, признаки холестаза появляются внезапно на фоне тяжелой внепеченочной перинатальной патологии. Наиболее информативным при этом методом диагностики является УЗИ. Обнаружение эхо-плотных включений в проекции общего желчного протока часто в сочетании с расширением предлежащего участка свидетельствует о желчных пробках или желчных камнях. Лечение включает желчегонную терапию препаратами урсодезоксихолевой кислоты (Урсофальк) из расчета 15-20 мг/кг/сут. При неэффективности консервативной терапии осуществляется хирургическая коррекция.
^ Внутрипеченочный холестаз.
Характерной особенностью заболеваний печени, сопровождающихся внутрипеченочным холестазом, является непостоянный характер ахолии стула и визуализация желчного пузыря при УЗИ. При этом сывороточный уровень ГГТ может быть как повышенным, так и в пределах нормы. Низкий уровень этого показателя наряду с повышением других маркеров холестаза свидетельствует о нарушении синтеза или экскреции желчных кислот (ЖК) в генезе заболевания. Фермент ГГТ является мембрана-связанным, локализующимся преимущественно в эпителиальных клетках внутрипеченочных желчных протоков. Основным стимулом для его выделения служат ЖК. Следовательно, заболевания при которых ЖК не поступают во внутрипеченочную желчевыводящую систему, не будут сопровождаться повышением уровня данного фермента. Следует также отметить, что в большинстве случаев низкий уровень ГГТ сочетается с низким уровнем холестерина сыворотки крови.
Выявление внутрипеченочного холестаза с низким уровнем ГГТ служит показанием для исследования ЖК крови и желчи, а у детей старше 3-6 месячного возраста оценки выраженности кожного зуда (таблица 3).
Значительное повышение, преимущественно первичных ЖК в сыворотке крови при их отсутствии или следовых концентрациях в желчи свидетельствует о нарушении экскреции ЖК, которое может быть в основе прогрессирующего семейного внутрипеченочного холестаза (ПСВХ) 1 и 2 типов, а также рецидивирующего семейного внутрипеченочного холестаза (РСВХ). Дифференциальный диагноз между этими заболеваниями основан на динамическом наблюдении больного. При ПСВХ характерно волнообразное течение болезни с постепенным прогрессированием и формированием цирроза печени. РСВХ имеет доброкачественный характер, в межприступный период какие-либо признаки болезни отсутствуют.
Следовые концентрации желчных кислот в сыворотке крови и в желчи при повышении промежуточных продуктов их синтеза в сыворотке крови отражает нарушение синтеза ЖК. Две принципиально разные причины обуславливают нарушение синтеза ЖК: дефицит фермента, ответственного за синтез ЖК и пероксисомальные нарушения. Дифференциальная диагностика между этими состояниями основана на оценке состояния ЦНС и почек, а также определении уровня длинноцепочечных (С22) жирных кислот. Для пероксисомальной недостаточности характерны патологические изменения ЦНС и почек, а также повышение уровня длинноцепочечных (С22) жирных кислот. Указанные изменения не встречаются при нарушении синтеза ЖК, вследствие ферментопатий. Учитывая наследственный характер представленных заболеваний, их подтверждением могут быть также результаты молекулярно-генетического тестирования специфического локуса.
Таблица 3.
Дифференциальная диагностика заболеваний, обусловленных нарушениями синтеза или экскреции желчных кислот
^ непостоянный характер ахолии стула, низкий ГГТи визуализация желчногопузыря при УЗИ. | ||||||||||
ЖК сыворотки крови и желчи,(наличие кожного зуда) | ||||||||||
  | ||||||||||
| в крови и отсутствие в желчи ЖК, кожный зуд | Отсутствие в крови и желчи ЖК, промежуточных продуктов их синтеза в крови, отсутствие кожного зуда | |||||||||
  | ||||||||||
| | | |||||||||
| Нарушение экскреции ЖК | Нарушение синтеза ЖК | |||||||||
 |  | |||||||||
| | О  собенности фенотипа, патология ЦНС и почек, повышение длинноцепочечных ( С22) жирных кислот. собенности фенотипа, патология ЦНС и почек, повышение длинноцепочечных ( С22) жирных кислот. | |||||||||
| |  | |||||||||
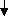 | нет | д  а а | ||||||||
| | | | ||||||||
| | Нарушение синтеза жК, вследствие ферментопатии | Пероксисомальная недостаточность | ||||||||
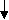 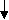 | | | | |||||||
| | | | | |||||||
| 1. ПСВХ 1 типа (болезнь Байлера) 11 типа(синдром Байлера) 2.Доброкачественный семейный внутрипеченочный холестаз | 1.ТГХК –синдром (дефицит 7-α-гидроксилазы) 2.Дефицит 4 -3-оксистероид-5--редуктазы 3.Дефицит 3--гидрокси- -С27- стероид дегидрогеназы/изомеразы | | 1.Структурные нарушения пероксисом (синдром Цельвейгера) 2.Функциональные нарушения пероксисом | |||||||
.
ГГТ-гамма глутаминтрансферраза, ЖК – желчные кислоты, ПСВХ – прогрессирующий семейный внутрипеченочный холестаз, ТГХК – тетрагидрохолевая кислота.
Синдром внутрипеченочного холестаза с высоким уровнем ГГТ сыворотки крови включает широкий спектр заболеваний и вызывает наибольшие диагностические трудности. Дифференциальную диагностику между заболеваниями данной группы следует начинать с оценки общего состояния больного и сочетанных изменений со стороны других органов или систем (таблица 3)
Таблица 3.
Дифференциальная диагностика между заболеваниями, проявляющимися внутрипеченочным холестазом с высоким ГГТ у новорожденных детей.
| ^ Н  арушение общего состояния арушение общего состояния | + | Патологические изменения со стороны других органов. | |
 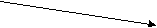  |  |  | |
| нет | | да | |
| Метаболические нарушения:
Заболевания с преимущественным поражением внутрипеченочных ЖП:
| | ^ Инфекционные заболеванияЭндокринные нарушения
Метаболические нарушения
Хромосомные нарушения ^ Полное парентеральное питаниеТоксическое действие лекарств Идиопатический неонатальный гепатит |
ЖП – желчные протоки, МDR3 ген – ген полилекарственной резистентности.
^ Инфекционные заболевания. Этиологическими факторами врожденного гепатита у новорожденных детей являются вирусы (цитомегалии, краснухи, герпеса, Коксаки, гепатита В,С, редко А), бактерии (листерий, сифилиса, туберкулеза) токсоплазмы и микоплазмы. При неонатальном сепсисе причиной развития гепатита могут быть Escherihia coli, Listeria monocytogenes, Streptococci группы В и Staphylococcus aureus. В большинстве случаев неонатальный или врожденный гепатит, вызванный вышеуказанными возбудителями, является одним из проявлений генерализованной инфекции. Выявление признаков инфекцонного процесса и характерного для той или иной инфекции симптомокомплекса является необходимым условием для диагностики гепатита. Более чем в 50% случаев при внутриутробной инфекции отмечаются лишь реактивные изменения печени. Характерным для гепатита является сочетание синдрома холестаза с биохимическим синдромом цитолиза (повышением АЛТ, АСТ более чем в 8-10 раз, при соотношении АЛТ/АСТ ≥1) и нарушением синтетической функции печени (снижение альбумина, фибриногена, ПТИ и др.). Наиболее объективным доказательством неонатального гепатита являются результаты морфологического исследования биоптата печени, при котором выявляются типичные для каждой инфекции признаки. Так, например клетки «совиный глаз» при ЦМВ инфекции. Исследования, выявляющие возбудителя и/или антитела к нему, подтверждают диагноз.
Терапия врожденного и неонатального гепатита, требует специфического лечения в зависимости от возбудителя. Острая цитомегаловирусная инфекция является показанием к введению специфического иммуноглобулина (Цитотект), препаратом выбора при герпетической инфекции служит ацикловир (Зовиракс), бактериальные и паразитарные инфекции являются показанием к антибактериальной терапии с учетом чувствительности.
^ Метаболические нарушения. Характерной особенностью заболеваний, обусловленных метаболическими нарушениями, за исключением дефицита--1-антитрипсина, являются патологические изменения со стороны других органов, а также гипогликемия. Внепеченочные признаки болезни часто предшествуют клинико-лабораторным проявлениям холестаза. Во всех случаях выявляются различной степени выраженности патологические изменения ЦНС, почек и глаз. У этих больных отмечаются выраженные срыгивания и рвота, плохая прибавка массы тела, частый жидкий стул, раздражительность, клинические эквиваленты гипогликемии и ряд других признаков. При неонатальном гемохроматозе и митохондриальной недостаточности отмечается клиническая симптоматика полиорганной недостаточности. При галактоземии и фруктоземии существует связь между началом энтерального питания или введением в рацион продуктов, содержащих фруктозу или сахарозу и появлением первых признаков заболевания. Характерной особенностью тирозинемии является «капустный запах» и фотофобия, связанная с развитием кератита. При метаболических нарушениях, так же как и, при инфекционных заболеваниях, существует характерный для каждого заболевания симптомокомплекс, играющий ведущую роль в диагностике. Результаты биопсии печени, а также специфические исследования, выявляющие соответствующие ферментные дефекты и повышение соответствующих метаболитов в крови и моче, подтверждают диагноз.
Лечение метаболических болезней включает назначение диеты, не содержащей галактозу и лактозу при галактоземии, на фоне которой отмечается полное выздоровление больного. В качестве лечебных смесей на первом году можно использовать – NAN безлактозный, Прегестимил, Нутрамиген и др. При тирозинемии назначается диета, не содержащая тирозин, метионин и фенилаланин. Для детей первого года на российском рынке существует лечебная смесь – Фенил-Фри. В последние годы широко используется также ингибитор фермента 4-гидроксифенилпируват диксигеназы 2-(2-нитро-4-трифлюорометилбензол)-1,3-циклогексанедион) (НТБЦ) - Nitisinone (Orfadin), предупреждающий образование высокотоксичных метаболитов тирозина – фумарилацетоацетата и сукцинилацетона. Этот препарат назначается из расчета 1 мг/кг/сут, перорально. При необходимости доза может быть увеличена до 1,5 мг/кг/сут. При Фруктоземии необходимо исключить из диеты продукты, содержащие фруктозу, сукрозу и мальтозу. Вместе с тем многие другие метаболические нарушения не имеют методов этиопатогенетического лечения. При неонатальном гемохроматозе, болезне Нимано-Пика типе С показано проведение трансплантации печени. Митохондриальные нарушения характеризуются полиорганным поражением с вовлечением в патологический процесс других органов и систем. При этом наблюдается развитие тяжелых необратимых изменений ЦНС, почек и других органов.
По частоте встречаемости среди метаболических болезней первое место занимает галактоземия, при которой прогноз зависти от своевременного выявление и раннего назначения лечения.
Галактоземия является наследственным заболеванием, включающим патологические изменения со стороны печени, почек, ЦНС и глаз. Это заболевание встречается с частотой 1: 50.000 (1:18.000 -1:180.000) живорожденных новорожденных.
Заболевание имеет аутосомно-рецессивный тип наследования, связанный с 9 хромосомой. В основе данного заболевания лежит дефицит фермента галактоза-1-фосфат-уридилтрансферазы, принимающего участие в превращении галактозы в глюкозу. В патогенезе галактоземии выделяют два основных механизма. Первый связан с уменьшением синтеза высоко энергетических соединений (АТФ, ГТФ, ЦТФ), а также угнетением ферментов глюконеогенеза и образования глюкозы из гликогена, что приводит к тяжелым метаболическим нарушениям в клетках различных органов. Вторым повреждающим фактором является синтез токсических соединений, таких как галактитол, галактонат и галактонолактон. Галактитол обладает способностью проникать в хрусталик глаза, приводя к повышению осмотического давления, электролитным нарушениям, денатурации белка с формированием катаракты. Кроме того, постепенно нарастающая концентрация галактитола в сыворотке крови в течение длительного времени может приводить к образованию глюкозы и способствовать развитию сахарного диабета. Другие метаболиты, синтезируемые из галактоза-1-фосфата, оказывают непосредственное гепато-, нейро-и нефротоксическое действие, а также вызывают гемолиз эритроцитов.
Первые клинические проявления заболевания в виде синдрома холестаза появляются спустя несколько часов или дней после начала кормления ребенка грудным молоком или содержащими галактозу искусственными смесями. Холестазу могут предшествовать срыгивания, диарея, плохая прибавка массы тела и другие общие симптомы. Одновременно с вовлечением в патологический процесс печени, отмечаются изменения со стороны органа зрения (формирование катаракты), ЦНС (первым симптомом поражения которой являются признаки внутричерепной гипертензии) и почек (преимущественно канальцевая недостаточность с развитием гиперхлоремического ацидоза, альбуминурии, аминоацидурии, галактозурии). Нередко продукты метаболизма галактозы вызывают общие симптомы интоксикации организма с развитием септического процесса. В возрасте 3-6 месяцев жизни, при продолжающем поступлении галактозы с пищей, развивается цирроз печени.
Пренатальная диагностика включает определение активности галактоза-1-фосфатуридилтрансферазы в культуре амниоцитов или ворсинах хориона. В случае сниженной активности данного фермента необходимо исключить галактозу из диеты женщины. Кроме того, рождение ребенка с галактоземией является показанием для исключения галактозы из диеты женщины во время повторных беременностей.
Диагноз галактоземии устанавливают на основании повышенного содержания галактозы в сыворотке крови, редуцирующих веществ в моче, дефиците фермента галактоза-1-фосфат уридилтрансферразы в эритроцитах, лейкоцитах и гепатоцитах. Возможно также генетическое тестирование специфического локуса.
Основным методом лечения является диета с полным исключением галактозы и лактозы (Прегестимил, Нутрамиген, АL110 и другие). Своевременное начало лечебного питания приводит к полному выздоровлению больного. Контроль за эффективностью лечебного питания целесообразно проводить путем определения уровня галактоза- 1 -фосфата в эритроцитах. Допустимым считается повышение данного метаболита до 3 мг/дл.
При своевременном назначении лечебного питания прогноз благоприятный. Описаны редкие случаи развития цирроза печени и/или печеночно-клеточной карциномы. Может также отмечаться низкий интеллектуальный индекс с нарушением абстрактного мышления, речи и зрительного восприятия, мышечная гипотония, тремор, атаксия и умственная отсталость. Кроме того, описаны случаи нарушения репродуктивной функции у женщин с формированием гипергонадотропного гипогонадизма.
^ Эндокринные нарушения. Синдром холестаза является одним из проявлений гипотиреоза или гипопитуитаризма, которые имеют типичные клинико-лабораторные проявления. Низкий уровень соответствующих гормонов подтверждает диагноз. Врожденные эндокринные нарушения служат показанием к проведению заместительной гормональной терапии.
^ Токсическое действие лекарств. В большинстве случаев при холестазе, вызванном токсическим действием лекарственных препаратов существует указание об использовании потенциально гепатотоксичного лекарства, что имеет определенное значение в диагностике. К потенциально гепатотоксичным препаратам могут быть отнесены некоторые антибиотики (тетрациклин, эритромицин, линкомицин, новобиоцин, клавулановая кислота, ампициллин, левомицетин, гентамицин, цефалоспорины 1 поколения, тиенам), мочегонные (лазикс), нестероидные противовоспалительные (индометецин), нитрофураны (фурагин, 5-нок), сульфониламидные препараты, антиконвульксанты и нейролептики. Лечение токсического поражения печени включает исключение потенциально гепатотоксичных лекарств, желчегонную и посиндромную терапию.
^ Длительное полное парентеральное питание. Холестаз, обусловленный длительным полным парентеральным питанием (ППП) может быть диагностирован у новорожденных, получающих ППП более 2-х недель и у детей более старшего возраста – более 3-4 недель. После начала энтерального питания характерно уменьшение признаков холестаза. Наиболее эффективным этиопатогенетическим лечением при этом является максимально раннее начало энтерального питания, а также желчегонная терапия.
^ Идиопатический неонатальный гепатит. Диагноз идиопатического неонатального гепатита устанавливается при исключении всех известных причин развития синдрома холестаза и выявлении гигантоклеточной трансформации гепатоцитов при гистологическом исследовании биоптата печени.
Характерной особенностью заболеваний с преимущественным поражением внутрипеченочных желчных протоков, а также дефицита--1-антитрипсина является удовлетворительное самочувствие больных и отсутствие патологических изменений других органов и систем (таблица 3). Дефицит--1-антитрипсина в течение первого месяца жизни проявляется синдромом холестаза, тогда как патологические изменения со стороны легких развиваются значительно позже, после 3-5 лет жизни. Диагностическое значение имеет низкий сывороточный уровень альфа-1-антитрипсина и альфа-1-глобулина.
В эту подгруппу синдром Алажиля отнесен условно. Для него характерны аномалии и/или пороки развития других органов, однако в большинстве случаев они не имеют клинического значения. Диагностика синдрома Алажиля основана на выявлении характерных особенностей фенотипа и 2-х или более типичных аномалий и/или пороков развития других органов:
- Выявление признаков внутриутробной гипотрофии (весо-ростовой показатель для доношенных новорожденных, соответствие веса при рождении гестационному возрасту при преждевременных родах).
- Выявление фенотипических особенностей (широкий, выступающий лоб, гипоплазия средней трети лица, глубокопосаженные, широкорасставленные глаза (гипертелоризм), длинный прямой нос с утолщением на кончике, выступающий подбородок, редкая дерматоглифика и др.)
- ЭХО-КГ (периферический стеноз или гипоплазия легочной артерии)
- Консультация Офтальмолога (задний или передний эмбриотоксон)
- Рентген позвоночника – прямая проэкция (расщепление тел позвонков в виде «бабочки».
Реже при данном синдроме встречаются аномалии мочевыделительной системы и других органов.
Для подтверждения диагноза проводится пункционная биопсия печени, при которой выявляют гипоплазию внутрипеченочных желчных протоков. Этиопатогенетическое лечение данного синдрома отсутствует. При формировании цирроза печени и отсутствии грубых пороков сердца или почек единственным радикальным методом лечения является трансплантации печени.
Отсутствие симптомокомплекса, характерного для синдрома Алажиля служит основанием для проведение пункционной биопсии печени и по показаниям ретроградной или чрезкожной холангиографии (таблица 4).
Таблица 4.
Дифференциальная диагностика между заболеваниями с преимущественным поражением внутрипеченочных желчных протоков.
| Б   иопсия печени иопсия печени | | Гипоплазия ж.п. | 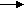 | ^ Несиндромальная форма гипоплазии внутрипеченочных ж.п. | |||||
| | | | | | |||||
| Пролиферация ж.п. | | | | | |||||
 | | | | | |||||
| Р  етроградная или чрезкожная холецистохолангиография етроградная или чрезкожная холецистохолангиография | | Д  еформация ж.п. еформация ж.п. | | ^ Перинатальный склерозирующий холангит | |||||
| | | | | | |||||
| норма | | | | | |||||
| | | | | | |||||
^ ПСВХ 3 типа( | | Отсутствие фосфолипидов в желче | | | |||||
В
 ыявление гипоплазии внутрипеченочных желчных протоков (при отсутствии характерных для синдрома Алажиля признаков) свидетельствует о несиндромальной форме гипоплазии внутрипеченочных желчных протоков. Обнаружение пролиферации желчных протоков требует дополнительного проведения ретроградной или чрезкожной холангиографии. Деформация желчных протоков, выявляемая при холангиографии в сочетании с пролиферацией желчных протоков при гистологическом исследовании биоптата печени позволяет установить диагноз перинатального склерозирующего холангита. Отсутствие изменений при этом исследовании свидетельствует о прогрессирующем семейном внутрипеченочном холестазе (ПСВХ) 3 типа, подтверждением которого является отсутствие фосфолипидов в желче.
ыявление гипоплазии внутрипеченочных желчных протоков (при отсутствии характерных для синдрома Алажиля признаков) свидетельствует о несиндромальной форме гипоплазии внутрипеченочных желчных протоков. Обнаружение пролиферации желчных протоков требует дополнительного проведения ретроградной или чрезкожной холангиографии. Деформация желчных протоков, выявляемая при холангиографии в сочетании с пролиферацией желчных протоков при гистологическом исследовании биоптата печени позволяет установить диагноз перинатального склерозирующего холангита. Отсутствие изменений при этом исследовании свидетельствует о прогрессирующем семейном внутрипеченочном холестазе (ПСВХ) 3 типа, подтверждением которого является отсутствие фосфолипидов в желче.^ Симптоматическое лечение синдрома холестаза
Симптоматическое лечение направлено на профилактику и лечение осложнений длительно сохраняющегося синдрома холестаза и формирующегося цирроза печени
При всех заболеваниях, проявляющихся синдромом холестаза за исключением атрезии внепеченочных желчных протоков, кисты общего желчного протока и нарушения синтеза желчных кислот, вследствие ферментопатии, показано проведение желчегонной терапии препаратом урсодезоксихолевой кислоты (Урсофальк). Использование других желчегонных препаратов имеет ограничения у детей первых месяцев жизни, так как многие из них (холензим, фламин и другие) содержат высушенную желчь крупного рогатого скота и, следовательно первичные ЖК, образование которых в этом возрасте и так велико. Урсодезоксихолевая кислота (УДХК) представляет собой нетоксичную третичную желчную кислоту (ЖК), в норме содержащуюся в желчи человека в небольших количествах (не более 5% от общего пула желчных кислот). Она является более полярной и гидрофильной по сравнению с другими ЖК. Эти свойства обуславливают практически полное отсутствие токсичности данного соединения, а также ее высокую холекинетическую активность. Спектр терапевтического действия УДХК включает несколько основных механизмов:
- УДХК образует смешанные мицеллы с неполярными гидрофобными ЖК, что значительно уменьшает потенциал их токсичности и усиливает их экзоцитоз путем активации кальций-зависимой альфа-протеинкиназы.
- УДХК индуцирует холерез богатый бикарбонатами, что приводит к увеличению пассажа желчи и стимулирует выведение токсичных ЖК и билирубина.
- Неполярные димеры этой ЖК встраиваются во внутренний слой мембран гепатоцитов, стабилизируя их структуру.
- УДХК обладает способностью уменьшать всасывание токсичных и липофильных ЖК и других компонентов желчи в подвздошной кишке.
- УДХК снижает экспрессию антигенов главного комплекса гистосовместимости (HLA 1 класса на гепатоцитах и HLA 2 класса на эпителиальных клетках желчных протоков), которые обуславливают активацию цитотоксичных Т-лимфоцитов.
Препараты урсодезоксихолевой кислоты назначаются из расчета 15-20 мг/кг/сут. При недостаточной эффективности доза может быть увеличена до 30 мг/кг/сут. При проведении длительного лечения более 1-2 месяцев используется поддерживающая доза 10 мг/кг/сут.
Для обеспечения нормального темпа роста таким детям требуется увеличение белковой и калорийной нагрузки по сравнению со здоровыми детьми а, также содержание в диете среднецепочечных триглицеридов (СЦТ). При этом важным условием является сбалансированность рациона питания. Это может быть достигнуто путем использования в рационе специальной лечебной диеты. Если это не приводит к желаемому эффекту, питание проводится через назогастральный зонд или осуществляется частичное парентеральное питание.
При наличии грудного молока и отсутствии противопоказаний к его приему у ребенка, следует назначать ферментные препараты (креон – 1тыс ЕД/кг/сут) или комбинировать грудное молоко с лечебной смесью, содержащей СЦТ.
При отсутствии грудного вскармливания, потребность детей в основных пищевых ингредиентах может быть достигнута при использовании лечебного питания, содержащего СЦТ или проведении частичного парентерального питания.
Необходимое для детей с синдромом холестаза количество СЦТ (50-60%) содержится в лечебной смесе Хумана, СЦТ, а также в смесях на основе белковых гидролизатов (Прегестимил, Алфаре и др.). Использование последних не вполне оправдано у этой категории больных, т.к. в большинстве случаев у них нет нарушений всасывания белка и аллергии к нему, а эти смеси имеют значительно худшие вкусовые качества и более высокую стоимость. Наш опыт использования смеси Хумана, СЦТ у детей с хроническими прогрессирующими заболеваниями печени свидетельствует о хорошей ее переносимости и значительном улучшении нутритивного статуса больных.
Важным компонентом питания являются жирорастворимые витамины и микроэлементы, дефицит которых отмечается у всех больных с длительно сохраняющимся синдромом холестаза. Рекомендуемые дозы жирорастворимых витаминов и микроэлементов представлены в таблице 6.
^ Таблица 6.
Дозы витаминов и микроэлементов, рекомендуемые больным
с синдромом холестаза.
| Название: | Доза: | Путь введения: | Кратность: |
| Витамин Д | 30000 – 60000 МЕ *5.000 – 8.000 МЕ | В/м Peros | 1 раз/мес. 1раз/сут |
| Витамин А | 25000 – 50000 МЕ *5.000-20.000 МЕ | В/м Peros | 1 раз/мес. 1 раз/сут |
| Витамин Е | 10 мг/кг *25 МЕ/кг/день | в/м peros (tocopherol polyethylene glycol 1000 succinate) | 1раз/2 нед. |
| Витамин К (викасол) | 1мг/кг (мах–10 мг) | Peros, в/м | 1раз/1-2 нед. |
| Кальций | 50мг/кг** | Peros | 1раз/сут |
| Фосфор | 25 мг/кг | Peros | 1раз/день |
| Цинк(цинк сульфат) | 1 мг/кг | Peros | 1 раз/день |
*при отсутствии мониторинга уровня витаминов в крови следует отдавать предпочтение пероральному пути введения.
** из рассчета элементарного Са, отношение Са/Ф = 2.
Большинство хронических заболеваний печени, проявляющихся синдромом холестаза, сопровождаются кожным зудом, значительно нарушающим качество жизни больных. Существуют разные методы, уменьшающие кожный зуд. Это лекарственные препараты с различным механизмом действия (холестерамин, рифампицин, урсофальк, гептрал и др.), фототерапия, плазмоферез и операция билиарного отведения. Используются также средства, воздействующие на рецепторный аппарат кожи, такие как ментоловое масло, ланолин, теплые ванны и т.д.
Осложнениями цирроза печени являются портальная гипертензия, гепаторенальный и гепатопульмональный синдромы, бактериальный перитонит и/или холангит, а также печеночная энцефалопатия. Лечение портальной гипертензии включает ограничение соли, использование мочегонных препаратов, восполнение уровня альбумина в крови, а в тяжелых случаях - парацентез. Расширенные вены пищевода и желудка являются показанием к назначению Н2 –блокаторов и, в ряде случаев осуществлению склеротерапии. Формирование гепаторенального и гепатопульмонального синдромов является абсолютным показанием к трансплантации печени. При бактериальных осложнениях осуществляется антибактериальная терапия. Появление признаков энцефалопатии служит основанием для назначения диеты с низким содержанием белка и применения препаратов лактулозы (Дюфалак и др.).
^ Таким образом, неонатальный холестаз является одним из ранних признаков широкого спектра болезней печени и желчных протоков, а также может иметь внепеченочное происхождение. Эффективность лечения многих наследственных и врожденных заболеваний гепатобилиарной системы зависит от сроков ее начала, и следовательно, определяет необходимость их ранней диагностики. Алгоритм дифференциальной диагностики предусматривает оптимальный перечень исследований, необходимый для установления диагноза в максимально короткие сроки.

 ип холестаза
ип холестаза дефицит MDR3 гена)
дефицит MDR3 гена)