Автореферат диссертации на соискание учёной степени
| Вид материала | Автореферат диссертации |
- Автореферат диссертации на соискание ученой степени, 378.33kb.
- Автореферат диссертации на соискание учёной степени, 846.35kb.
- Автореферат диссертации на соискание ученой степени, 267.76kb.
- Акинфиев Сергей Николаевич автореферат диссертации, 1335.17kb.
- L. в экосистемах баренцева моря >03. 02. 04 зоология 03. 02. 08 экология Автореферат, 302.63kb.
- Автореферат диссертации на соискание ученой степени, 645.65kb.
- Автореферат диссертации на соискание ученой степени, 678.39kb.
- Автореферат диссертации на соискание ученой степени, 331.91kb.
- Автореферат диссертации на соискание ученой степени, 298.92kb.
- Автореферат диссертации на соискание ученой степени, 500.38kb.
На правах рукописи
Серёгина Маргарита Витальевна
ДИФФЕРЕНЦИАЛЬНАЯ ДИАГНОСТИКА И ТАКТИКА ВЕДЕНИЯ БОЛЬНЫХ С ОСТРЫМ АППЕНДИЦИТОМ В СОЧЕТАНИИ С ГИНЕКОЛОГИЧЕСКОЙ ПАТОЛОГИЕЙ
14.00.27 – Хирургия
14.00.01 – Акушерство и гинекология
Автореферат
диссертации на соискание учёной степени
кандидата медицинских наук
Ульяновск – 2007
Работа выполнена на кафедре госпитальной хирургии в ГОУ ВПО Ульяновский Государственный университет и на базе МУЗ УГК Больницы скорой медицинской помощи
Научные руководители: доктор медицинских наук, профессор
Мидленко Владимир Ильич
доктор медицинских наук, профессор
Кан Нина Ивановна
Официальные оппоненты: доктор медицинских наук, профессор
Островский Владислав Казимировч
доктор медицинских наук, профессор
Аскольская Светлана Ивановна
Ведущая организация – ГОУ ВПО Нижнегородская государственная медицинская академия
Защита состоится «___» ___________2007г. в __ часов на заседании диссертационного совета Д 212.278.06 при ГОУ ВПО Ульяновский государственный университет по адресу Набережная реки Свияга, 106, ауд. 701.
С диссертацией можно ознакомиться в библиотеке Ульяновского государственного университета, авторефератом - на сайте университета lsu.ru
Отзывы на автореферат просим присылать по адресу: 432000, г.Ульяновск, ул. Л.Толстого, 42, управление научных исследований.
Автореферат разослан «__» _________2007г.
Учёный секретарь
диссертационного Совета
кандидат медицинских наук, доцент Визе-Хрипунова М.А.
Актуальность
Одновременное вовлечение в патологический процесс червеобразного отростка и женских внутренних половых органов, по данным различных авторов составляет 14,50-62,14% (Puylaert J.B.C.V., 1986; Morgan R.J., 1991; Kottman L.M., 1995; Newkirk G.R., 1996). По мнению И.Л. Роткова (1988) 90% таких случаев относится к молодым женщинам. При этом первичный очаг во внутренних половых органах является источником поражения аппендикса (Минкевич К.В. и соавт., 2001; Миколаускас В.П., 2004; Мирзабалаева В.К., 2005).
Нередко при исследовании червеобразного отростка возникают затруднения в определении формы острого аппендицита. Это бывает в тех случаях, когда воспаление ограничивается наружными слоями отростка, а остальные слои выглядят интактными. В большинстве случаев такая картина наблюдается при вторичном аппендиците (Русаков В.И., Поляк А.И., Перескоков С.В., 1990; Ищенко А.И., Абдуллаева У.А., 2000).
Причиной диагностических затруднений при обследовании больных, поступивших с подозрением на острый аппендицит, является сопутствующая гинекологическая патология. Клинические симптомы сочетанных заболеваний нередко идентичны. При этом часто совершаются ошибки в распознавании патологии и в выборе хирургической тактики – запоздалые операции. Особенно затрудняется диагностика в тех случаях, когда заболевание осложняется перитонитом (Савельева Г.М., Антонова Л.В., 1990; Кукош М.В., Завьялов В.В., 2004).
Среди больных, доставленных «скорой помощью» с диагнозом острого аппендицита женщины составляют 70% (Бараев Т.М., 1999; Jeffrey R.B.Jr., 1988; Peterson H.B. et al., 1990). У половины из них выявляются заболевания половой сферы. Ретроспективный анализ показал, что причиной ошибок в 33,3% случаев являются воспалительные заболевания придатков матки (Савельева Г.М., 2000; Сажин В.П. и соавт., 2004).
Нередко тазовое расположение червеобразного отростка принимается за воспаление придатков матки, внематочную беременность, и затрачивается много времени для уточнения диагноза (Года И.Б. и соавт., 1999; Lin M.C. et al., 1992; Baker A., 1999).
Остаётся нерешённым вопрос об объёме хирургического лечения в тех случаях, когда интраоперационно обнаруживается вторично-изменённый червеобразный отросток (Атанов Ю.П., 1981). Ряд авторов считает, что нет необходимости в проведении аппендэктомии, поскольку воспалительный процесс не распространяется глубже серозной оболочки, и может купироваться антибактериальными препаратами (Хараберюш В.А. и соавт., 1992; Нечай А.И., 1999; Quan M., 1994). Другие, напротив, настаивают на одномоментной операции (Александров Л.С. и соавт., 2003; Буценко В.Н. и соавт., 2004).
Противоречивость данных о методах дифференциальной диагностики и обосновании тактики лечения симультанных заболеваний послужило основанием для нашего исследования.
Цель исследования
Улучшить результаты дифференциальной диагностики и лечения
больных с острым аппендицитом в сочетании с гинекологической
патологией.
Задачи исследования
- Изучить особенности течения острого аппендицита в сочетании с гинекологическими заболеваниями в зависимости от первичного или вторичного воспалительного поражения червеобразного отростка.
- Уточнить диагностические критерии первичного и вторичного воспалительного поражения червеобразного отростка у больных с острым аппендицитом в сочетании с гинекологическими заболеваниями.
- Исследовать характер микрофлоры при остром аппендиците, сочетающемся с гинекологической патологией и её влияние на течение сочетанных заболеваний.
- Изучить структуру осложнений острого аппендицита в зависимости от степени деструкции червеобразного отростка и характера гинекологической патологии.
- Разработать алгоритм ведения больных с острым аппендицитом в сочетании с гинекологической патологией в зависимости от первичного или вторичного воспалительного поражения червеобразного отростка и изучить характер послеоперационных осложнений.
Научная новизна работы
- Уточнены диагностические критерии первичного и вторичного воспалительного поражения червеобразного отростка у больных с острым аппендицитом в сочетании с гинекологическими заболеваниями.
- Исследован характер микрофлоры при остром аппендиците, сочетающемся с гинекологической патологией и её влияние на течение сочетанных заболеваний.
- Разработан алгоритм ведения больных с острым аппендицитом в сочетании с гинекологической патологией в зависимости от первичного или вторичного воспалительного поражения червеобразного отростка.
Практическая значимость работы
- Результаты исследования микрофлоры, вызывающей аппендицит, помогают подобрать антибактериальную терапию и предотвратить дальнейшее распространение воспалительного процесса при остром аппендиците, сочетающемся с гинекологической патологией.
- Определение лейкоцитарного индекса интоксикации позволяет уточнить диагноз при остром аппендиците, сочетающемся с гинекологической патологией.
- Разработанный нами алгоритм ведения больных способствует снижению количества необоснованных аппендэктомий.
Основные положения, выносимые на защиту
- Клинические симптомы острого аппендицита выражены слабее при сочетании его с острой гинекологической патологией. Среди местных симптомов чаще выявляются симптомы Ровзинга, Бартомье-Михельсона и Ситковского. Отсутствие симптомов аппендицита не исключает его наличие.
- При остром первичном аппендиците, сочетающемся с гинекологическими заболеваниями, среди возбудителей преобладают кишечная палочка, бактероиды, пептококки и пептострептококки. При вторичном поражении червеобразного отростка основную массу микроорганизмов составляют стафилококки, стрептококки и энтерококки.
- При остром аппендиците, сочетающемся с гинекологической патологией, необходимо использовать лейкоцитарный индекс интоксикации, особенно при стёртой клинике. Уровень ЛИИ выше 2,2, рассчитанный по методу Я.Я. Кальф-Калифа, и выше 3,2, рассчитанный по методу В.К. Островского, соответствует необратимым воспалительным изменениям в брюшной полости и является одним из критериев оперативного вмешательства.
- Для удобства и простоты определения ЛИИ предпочтительнее использовать расчётную формулу В.К. Островского.
Апробация работы
Основные положения работы доложены и обсуждены на ежегодных научно-практических конференциях врачей Ульяновской области 2002-2007 годах, на научно-практической конференции хирургов Российской Федерации г. Санкт-Петербурга 3-4 июня 2004г, совместной научно-практической конференции хирургов Пензенской и Ульяновской областей в г. Сызрани 2006г.
Внедрение результатов работы
Результаты работы внедрены в практику работы хирургических и гинекологических отделений МУЗ Ульяновской городской клинической больницы скорой медицинской помощи, МУЗ Областной клинической больницы №2, научный и учебный процесс кафедры госпитальной хирургии, кафедры постдипломного образования и семейной медицины ГОУ ВПО Ульяновского Государственного университета.
Объём и структура диссертации
Диссертация изложена на 121 страницах машинописного текста. Состоит из введения, 5 глав, обсуждения результатов исследования, выводов, практических рекомендаций и указателя литературы. Работа иллюстрирована 28 таблицами, 16 рисунками. Библиографический указатель включает 211 работ отечественных и 80 работ иностранных авторов.
Материал и методы исследования
Исследование проводилось на базе Ульяновской городской клинической больнице скорой медицинской помощи. Под наблюдением находилось 658 женщин в возрасте от 15 до 56 лет, поступивших в стационар в экстренном порядке с острым аппендицитом в сочетании с гинекологическими заболеваниями. Отбор больных осуществлялся методом случайной выборки. Больные были обследованы по единой схеме с использованием данных анамнеза, клинических, лабораторных и инструментальных методов исследования. Пациентки по группам распределялись в зависимости от первичного или вторичного поражения червеобразного отростка, проводимого обследования и оперативного лечения. Больные в группах были сопоставимы по возрасту, сопутствующей патологии, перенесённым заболеваниям, состоянию на момент поступления и выраженности деструктивных изменений в патологических очагах.
Всем пациенткам в динамике определялся лейкоцитарный индекс интоксикации (ЛИИ) по формуле, предложенной Я.Я. Кальф-Калифом (1941) ЛИИ определялся также по его упрощённой формуле, разработанной В.К. Островским и соавт. (1983):
ЛИИ=
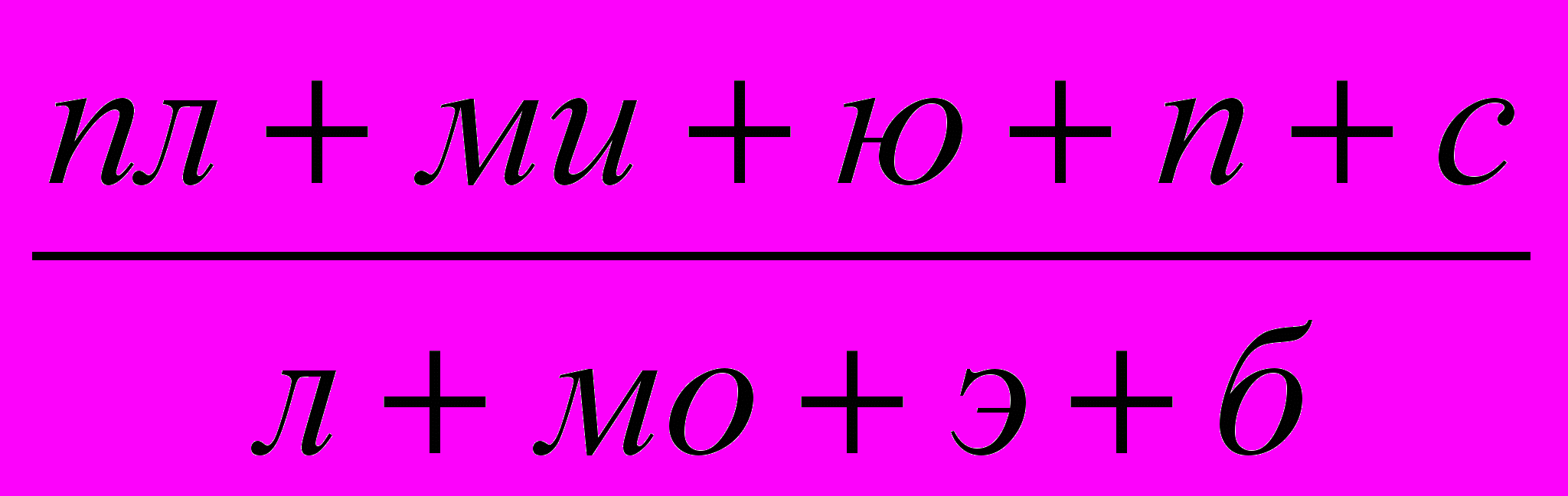 , где пл – плазматические клетки, ми – миелоциты, ю – юные клетки, п – палочкоядерные нейтрофилы, с – сегментоядерные нейтрофилы, л – лимфоциты, м – моноциты, э – эозинофилы, б – базофилы (Островский В.К. и соавт., 1983). Норма для этого показателя составляет 1-3у.е.
, где пл – плазматические клетки, ми – миелоциты, ю – юные клетки, п – палочкоядерные нейтрофилы, с – сегментоядерные нейтрофилы, л – лимфоциты, м – моноциты, э – эозинофилы, б – базофилы (Островский В.К. и соавт., 1983). Норма для этого показателя составляет 1-3у.е.Всем больным проводилось оперативное лечение. Выбор объёма оперативного вмешательства зависел от макроскопических изменений червеобразного отростка, матки и придатков. Дифференцированное назначение антибактериальных препаратов определялось выявленными интраоперационно структурными изменениями.
Статистическая обработка результатов исследования проводилось на персональном компьютере Chaintech CT-6 VIA5T с использованием возможностей интегрированного пакета статистических программ. Полученные данные интерпретировались с учётом рекомендаций Г.Г. Автандилова (1990) и С. Гланца (1998).
Результаты исследования и их обсуждение
Проведённые исследования показали, что возраст больных колебался от 15 до 56 лет. Средний возраст пациенток составил 20,5±2,5 лет. Большая часть пациенток (37,0±2,6%) приходилась на возраст 20-29 лет (р<0,02), в возрасте до 19 лет было 28,5±2,4% женщин (р<0,02), старше 35 лет пациенток - 19,4±2,1% (р<0,01). Наименьшее число среди обследованных больных отмечалось в возрасте 30-34 лет – 15,1±1,9% (р<0,001).
Больные были подразделены на две группы в зависимости от первичного или вторичного поражения червеобразного отростка. В первую группу вошли 349 женщин с острым первичным аппендицитом, сочетающимся с гинекологическими заболеваниями. Во вторую группу - 309 женщин с острой гинекологической патологией, осложнённой вторичным аппендицитом. В зависимости от проводимого лечения больные были также подразделены на две группу. Основную группу составили 330 пациенток, которые обследовались и лечились согласно разработанным нами алгоритмам. Группа сравнения включала 328 пациенток, обследуемых в соответствии с общепринятыми стандартами и не подвергавшихся с лечебной или диагностической целью лапароскопическим операциям. Различия в численности между подгруппами статистически не значимо (χ²=0,96 с поправкой Йейтса, υ=1, р>0,05).
Боли в животе беспокоили в течение 3,4±3,0 дней к моменту госпитализации в стационар. По локализации боли чаще всего располагались в правой подвздошной области – в первой группе 65,3±2,5%, во второй группе – 51,1±2,8% (р<0,001). Из других вариантов локализации болей преобладали: в первой группе эпигастральная область – 14,3±1,8% (р<0,001), во второй - над лоном – 33,0±2,6% (р<0,001).
Мы проанализировали частоту встречаемости симптомов острого аппендицита у обследованных нами больных. В первой группе чаще всего встречались симптомы Бартомье-Михельсона (51,6±2,7%), Ровзинга (38,9±2,6%) и Ситковского (38,4±2,6%), во второй – симптомы Ситковского (26,5±2,5%) и Ровзинга (21,7±2,3%). Отмечается статистически достоверное преобладание их у больных первой группы (р<0,001).
Среди симптомов гинекологических заболеваний, у всех обследуемых нами больных, обнаруживались симптомы Поснера и Промптова. Симптом Дуэйя чаще определялся во второй группе (49,5±2,8%, р<0,001), а симптом Гентера – в первой (8,6±1,5%, р<0,001).
Нами изучены возможности УЗИ для проведения экстренной диагностики сочетанных заболеваний. С целью верификации диагноза всем больным проводилось УЗИ органов малого таза и брюшной полости с прицельным осмотром правой подвздошной области. Червеобразный отросток был выявлен у 612 больных в виде образования трубчатой формы. Причём у 92,5±1,4% пациенток первой группы наружный диаметр этого образования превышал 8 мм, а толщина стенок более 3мм. В то время как у 93,5±1,4% больных второй группы диаметр червеобразного отростка составлял от 6 до 8 мм, а толщина его стенок была менее 3 мм (р>0,05). Выраженная болезненность в правой подвздошной области при давлении датчиком отмечалась у 91,4±1,5% больных первой группы. Во второй группе этот признак выявлялся у 84,5±2,0% (р<0,01). Ригидность червеобразного отростка и отсутствие перистальтики в нём выявлялась у 91,7±1,5% больных первой группы, а у 88,5±1,7 % - симптом гипоэхогеннного внутреннего кольца. Во второй группе эти явления отсутствовали (р<0,001).
Таким образом, отсутствие симптома гипоэхогенного внутреннего кольца и ригидности позволяет с определенной уверенностью поставить диагноз вторичного аппендицита.
При ультразвуковом исследовании органов малого таза у 74,2±2,3% больных в первой группе и 72,1±2,5% - второй, обнаруживалась жидкость в позадиматочном пространстве (р>0,05). Гипоэхогенная структура яичников выявлялась в первой группе у 60,2±2,6%, во второй - у 22,6±0,8% (р<0,001), тонкостенное образование яичника обнаруживалось в 11,5±1,7% случаев в первой группе и 22,9±2,4% - во второй (р<0,001). Нечёткие контуры М-эхо с повышенной эхоплотностью и диффузное утолщение стенок матки у больных первой группы отмечались в 10,8±1,6% и 10,6±1,6% соответственно, во второй - 26,2±2,5% и 22,0±2,3% (р<0,001). Тубоовариальное образование было выявлено у 1,1±0,5% пациенток первой группы и 11,9±0,7% - во второй (р<0,001). Расширение сосудистых элементов в параметрии обнаружено у больных первой группы в 7,4±1,4% и 4,2±1,1% - второй (р>0.05).
Таким образом, эхопризнаки острого аппендицита чаще выявляются при первичном аппендиците, сочетающемся с гинекологической патологией, а при острых гинекологических заболеваниях, осложнённых вторичном аппендиците – эхопризнаки патологии внутренних половых органов. Более широкое использование ультразвукового исследования с высокой точностью позволяет дооперационно не только выявить острый аппендицит, но и предположить его первичное или вторичное поражение.
У 113 пациенток первой группы и 107 женщин второй группы с диагностической целью была проведена пункция заднего свода влагалища. Кровь была получена в первой группе у 56,6±4,6% от общего числа проведённых пункций (р<0,01) а во второй - 53,3±4,8% (р<0,001). Частота встречаемости гнойной жидкости различного характера в исследуемых группах статистически не значима (р>0,05).
У пациенток проводилось бактериологическое исследование материала из просвета червеобразного отростка с определением чувствительности к антибиотикам. У больных первой группы отмечено, что при катаральной форме острого первичного аппендицита преобладала кишечная палочка (82,1±4,7%, р<0,001), при флегмонозном аппендиците – пептострептококки (20,3±2,8%, р<0,001) и пептококки (18,3±2,7%, р<0,001), а при гангренозном – пептококки (47,5±5,6%, р<0,001) и бактероиды (23,7±4,7%, р<0,002) (таблица 1). Во второй группе среди микроорганизмов преобладали: фекальный энтерококк (18,7±2,2%, р>0,05), гемолитический стрептококк (17,4±1,3%, р>0,05), золотистый стафилококк (12,9±1,9%, р<0,05) и пептострептококк (10,6±1,7%, р<0,005)(таблица 2).
Таблица 1
Характер микрофлоры у больных первой группы
| Микроор-ганизм | Катаральный аппендицит | Флегмонозный аппендицит | р | Гангренозный аппендицит | р | |||
| n=67 | М±m% | n=202 | М±m% | n=80 | М±m% | |||
| E.coli | 55 | 82,1±4,7 | 28 | 13,8±2,4 | <0,001 | 9 | 11,2±3,5 | >0,05 |
| Proteus vulgaris | 3 | 4,5±2,5 | 6 | 2,9±1,4 | >0,05 | - | - | >0,05 |
| Pseudom. aerog. | 4 | 5,9±1,1 | 3 | 1,5±0,8 | <0,05 | 2 | 2,5±1,7 | >0,05 |
| St. aureus | 3 | 4,5±2,5 | 20 | 9,9±2,1 | >0,05 | 3 | 3,7±2,1 | >0,05 |
| Str. haemol | - | - | 19 | 9,4±2,0 | <0,001 | - | - | <0,001 |
| Enteroc. faecalis | - | - | 25 | 12,3±2,3 | <0,001 | - | - | <0,001 |
| Bacteroides fragilis | - | - | 17 | 8,4±0,6 | <0,001 | 19 | 23,7±4,7 | <0,002 |
| Peptococс. spp. | - | - | 37 | 18,3±2,7 | <0,001 | 38 | 47,5±5,6 | <0,001 |
| Peptostr. spp. | - | - | 41 | 20,3±2,8 | <0,001 | 4 | 5,0±2,4 | <0,001 |
| Роста микрофлоры нет | 2 | 2,9±2,0 | 6 | 2,9±1,4 | >0,05 | 5 | 6,2±2,7 | >0,05 |
Таблица 2
Характер микрофлоры у больных второй группы
| Микроорганизм | n=309 | М±m, % | р |
| Enterococcus faecalis | 58 | 18,7±2,2 | >0,05 |
| Str. haemolyticus | 54 | 17,4±1,3 | >0,05 |
| St. aureus | 40 | 12,9±1,9 | <0,05 |
| Peptostr. spp. | 33 | 10,6±1,7 | <0,005 |
| Peptococcus spp. | 31 | 10,0±1,7 | <0,002 |
| E. coli | 30 | 9,8±1,7 | <0,002 |
| Candida albicans | 21 | 6,8±1,4 | <0,001 |
| Bacteroides fragilis | 17 | 5,5±1,3 | <0,001 |
| Actinobacillus | 18 | 5,8±1,3 | <0,001 |
| Kl. aerogenosae | 7 | 2,3±0,8 | <0,001 |
При анализе интоксикации по методике В.И. Краснопольского и соавт. (2001) выявлено, что в первой группе преобладала средняя степень (45,6%), а во второй – лёгкая степень (62,855). Разница статистически значима (χ²=43,65, υ=2, р<0,001).
У обследуемых больных мы определяли ЛИИ двумя способами: по формуле Я.Я. Кальф-Калифа и по формуле В.К. Островского. Рассчитывать ЛИИ по формуле В.К. Островского быстрее и удобнее, чем классической. Различия показателей статистически незначимы (р>0,05), что позволяет использовать расчётную формулу В.К. Островского для оценки состояния гинекологических больных.
Было отмечено, что уровень ЛИИ более 2,2 – по формуле Я.Я. Кальф-Калифа и более 3,2 – по формуле В.К. Островского соответствует катаральным или вторичным изменениям в червеобразном отростке, сочетающемся с осложнёнными кистами яичника, флегмонозному аппендициту – 3,8±0,2 и более – по формуле Кальф-Калифа, 4,9±0,4 и более – по формуле Островского. Уровень ЛИИ свыше 5,0, рассчитанном по формул Кальф-Калифа и более 7,0, рассчитанном по формуле Островского – соответствуют гангренозному аппендициту, а также гнойному сальпингиту, осложнённому вторичным аппендицитом (в первой группе rs=0,99, во второй rs=1).
В первой группе выявлен достоверный рост индекса интокскации по мере перехода от катаральной формы аппендицита к флегмонозной и гангренозной, а также при присоединении деструктивного очага в придатках матки (р<0,05). Во второй группе достоверный рост ЛИИ отмечается при гнойном сальпингоофорите, сочетающемся с вторичным аппендицитом (р<0,02 – при методе Я.Я. Кальф-Калифа, р<0,05 – при методе В.К. Островского).
Мы разработали алгоритм ведения больных с острым аппендицитом, сочетающимся с гинекологической патологией в зависимости от выраженности клинических проявлений аппендицита, характера изменений в матке и придатках и лабораторно-инструментальных данных (основная группа).
При поступлении больных оценивалась выраженность клинических проявлений. При наличии яркой симптоматики больных оперировали в экстренном порядке. При стёртой клинической картине мы проводили пункцию заднего свода влагалища, УЗИ органов малого таза и правой подвздошной области. При наличии эхопризнаков аппендицита, проводилось оперативное лечение.
Затруднения возникали в тех случаях, когда при УЗИ обнаруживали небольшое увеличение червеобразного отростка или его болезненность. В этих случаях мы определяли ЛИИ. При наличии ЛИИ, рассчитанного по методу Кальф-Калифа, 2,2 и выше или 3,2 и выше – по методу Островского – мы проводили оперативное лечение.
При низком ЛИИ и отсутствии симптомов аппендицита, осуществлялось консервативное лечение под наблюдением и оценкой эффективности терапии. При отсутствии эффекта от консервативного лечения, проводилась повторная оценка клинических проявлений и подсчёт ЛИИ. При его росте больных оперировали (рисунки 1,2).
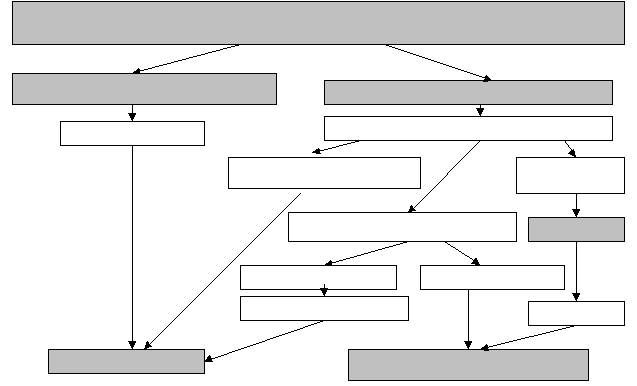 Подозрение на острый аппендицит, сочетающийся с воспалительными заболеваниями
Подозрение на острый аппендицит, сочетающийся с воспалительными заболеваниямиматки и придатков
симптомы аппендицита присутствуют симптомов аппендицита нет
ЛИИ1≥2,2, ЛИИ2≥3,2 УЗИ малого таза и брюшной полости
УЗ признаки первичного УЗИ признаки
аппендицита ОВЗПМ
УЗ признаки втор. аппендицита а/б лечение
ЛИИ1≥2,2, ЛИИ2≥3,2 ЛИИ1≤2,2, ЛИИ2≤3,2
гной при кульдоцентезе эффекта нет
лапаротомия диагностическая лапароскопия
Примечание: ЛИИ1 – лейкоцитарный индекс интоксикации, рассчитанный по методу Я.Я.Кальф-Калифа, ЛИИ2 – лейкоцитарный индекс интоксикации, рассчитанный по методу В.К.Островского
Р
 исунок 1. Алгоритм ведения больных с острым аппендицитом, сочетающимся с воспалительными заболеваниями матки и придатков
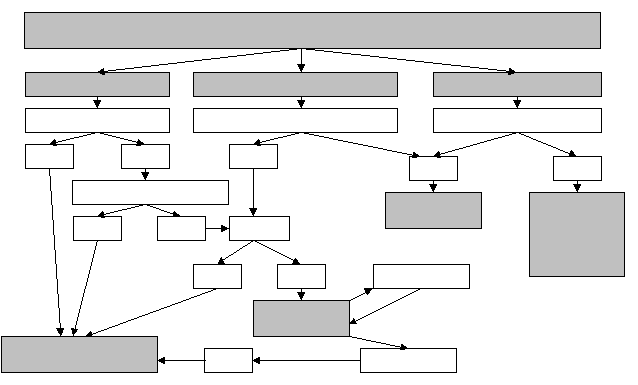
исунок 1. Алгоритм ведения больных с острым аппендицитом, сочетающимся с воспалительными заболеваниями матки и придатковПодозрение на острый аппендицит, сочетающийся с кистой яичника
Разрыв кисты Кровоизлияние в кисту Перекрут кисты
Кульдоцентез Клиника аппендицита Клиника аппендицита
.
Кровь Отриц нет Есть Нет
Клиника аппендицита Экстренная Инфузионная
операция терапия, под-
Есть Нет ЛИИ1 готовка к
операции
> 2,2 < 2,2 Эффект есть
А/б лечение
Операция
УЗИ Эффекта нет
Примечание: ЛИИ1 – лейкоцитарный индекс интоксикации, рассчитанный по методу Я.Я.Кальф-Калифа
Рисунок 2. Алгоритм ведения больных с острым аппендицитом, сочетающимся с кистами яичников
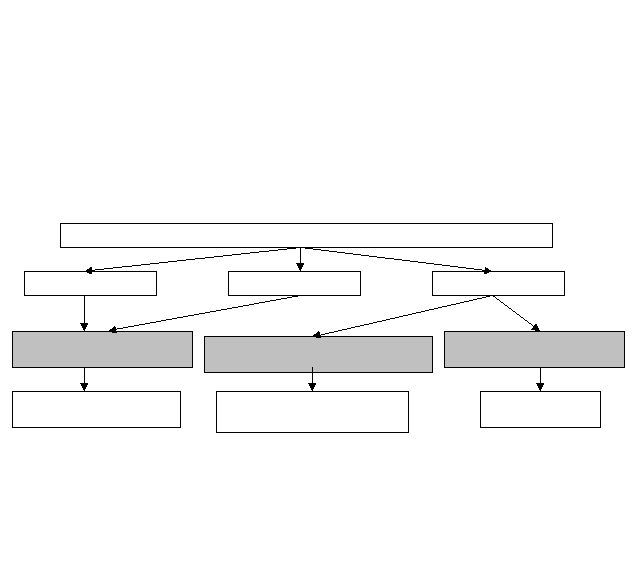 На основании интраоперационных признаков первичного и вторичного аппендицита, наличии сопуствующих гинекологических заболеваний нами разработан алгоритм дифференциального подхода к аппендэктомии, который мы применяли у больных в основной группе (рисунок 3). Пациентки в группе сравнения велись в соответствии со стандартами.
На основании интраоперационных признаков первичного и вторичного аппендицита, наличии сопуствующих гинекологических заболеваний нами разработан алгоритм дифференциального подхода к аппендэктомии, который мы применяли у больных в основной группе (рисунок 3). Пациентки в группе сравнения велись в соответствии со стандартами. Макроскопические изменения червеобразного отростка
Деструкция Ригидность Гиперемия
+ любая острая +катаральный сальпингоофорит, +гнойный сальпингит,
гинекологич. патология киста яичника с кровоизлиянием разрыв кисты яичника
Аппендэктомия Отказ от аппендэктомии Аппендэктомия
Рисунок 3. Алгоритм дифференциального подхода к аппендэктомии
Все пациентки подверглись оперативному лечению. В основной группе у 102 женщин произведена операция лапароскопическим доступом, что составило 30,9% от всех операций. Червеобразный отросток 316 больных удалён у 316 пациенток. В послеоперационном периоде женщины получали антибактериальную терапию. Повторных хирургических вмешательств у них по поводу острого аппендицита не проводилось. Всем больным в группе сравнения операции проводились лапаротомным доступом. Аппендэктомии в этой группе проводились всем пациенткам, независимо от сопутствующей гинекологической патологии.
Применение лапароскопии у обследованных нами больных, показало необходимость её более широкого использования для ургентной диагностики сочетанной патологии, что позволило уменьшить количество необоснованных аппендэктомий.
При анализе гистологических материалов удалённых червеобразных отростков выявлено отсутствие воспалительных изменений в отростке в основной группе только в 1% случаев, а в группе сравнения – 13,4%.
Мы проанализировали степень расхождения клинических диагнозов и гистологических заключений удаленных червеобразных отростков. Различие между гистологическими и клиническими диагнозами в основной группе статистически незначимы (р>0,05). При сравнении клинических данных и гистологических заключений удалённых отростков выявлена высокая прямая корреляционная зависимость между ними (rs=0,99, р<0,001). В группе сравнения при анализе гистологических заключений и клинических диагнозов удалённых червеобразных отростков, было выявлено расхождение в определении неизменённых червеобразных отростков, вторичного и первичного аппендицита (р<0,001). Причём в определении вторичных изменений червеобразного отростка отмечена гипердиагностика, а в отношении первичного аппендицита – гиподиагностика.
Таким образом, анализ клинических данных и гистологических заключений показал, что клинико-лабораторные методы исследования и разработанный нами алгоритм диагностики позволяет выявить острый аппендицит, сопутствующий гинекологическим заболеваниям и дооперационно установить степень его воспаления.
Из вышеперечисленного также следует, что при выявлении интраоперационно макроскопически изменённого червеобразного отростка, следует его удалять. Такая позиция обусловлена не низкой частотой послеоперационных осложнений, а невозможностью прогнозировать дальнейшее течение воспалительного процесса, прогрессированием изменений лабораторных показателей и верифицированными гистологическими заключениями. Вышеописанная тактика позволила избежать летальных случаев среди больных.
Анализ осложнений аппендицита при сочетанной патологии у обследуемых нами больных показал, что при первичном аппендиците, сочетающемся с острой гинекологической патологией, количество осложнений составило 33,2±2,5%, а при вторичном аппендиците - 1,6±0,7% (р<0,001).
Убольных первой группы в структуре осложнений преобладал местный перитонит– 14,1±1,8% (р<0,001). Во второй группе среди осложнений аппендицита аппендикулярный инфильтрат составил 1,6±0,7% (р>0,05).
У обследованных нами больных осложнённая гинекологическая патология при сочетании её с острым аппендицитом, составила в основной группе 18,6±2,1% в первой группе и 48,8±2,8% - во второй (р<0,001). В структуре осложнений у больных первой группы преобладали параметрит и гемоперитонеум - 9,2±2,1% (р>0,05), а во второй группе – гемоперитонеум (21,0±2,3%, р<0,001) и пельвиоперитонит (20,7±2,3%, р<0,001).
Таким образом, при первичном аппендиците, сочетающемся с гинекологической патологией, осложнения обусловлены самим аппендицитом, а при вторичном – заболеваниями внутренних половых органов. Разница между осложнениями в исследуемых группах статистически значима (р<0,001).
В основной группе осложнения в послеоперационном периоде наблюдались у 38 больных (11,5±1,7%), в группе сравнения – у 63 (19,2±2,1%, р<0,001). В структуре осложнений преобладал инфильтрат послеоперационной раны: в основной группе 3,6±1,0%, в группе сравнения – 6,7±1,4% (р<0,05).
Таким образом, в группе сравнения частота послеоперационных осложнений была выше в 1,6 раза, чем в основной группе.
В послеоперационном периоде бактериологическое исследование из патологического очага показало, что в основной группе преобладали бактероиды (57,8±8,0%), кишечная палочка (52,6±8,1%), пептококки (44,7±8,0%) и пептострептококки (39,5±7,9%). В группе сравнения чаще выявлялись бактероиды (52,4±6,3%), золотистый стафилококк (38,1±6,1%) и гемолитический стрептококк (33,3±5,9%). Отмечено статистически достоверное преобладание кишечной палочки (р<0,05) у больных основной группы по сравнению с группой сравнения.
Мы проанализировали отдалённые послеоперационные осложнения у обследованных больных. Отдалённые послеоперационные осложнения в группе сравнения отмечались в 10,6±1,7% случаев, а в основной группе – в 4,8±1,1% (р<0,05). В структуре осложнений преобладают хронические боли – в основной группе 2,1±0,85% и в группе сравнения - 7,6±1,4% (р<0,001).
Мы сравнили среднюю продолжительность пребывания в стационаре. В основной группе среднее пребывание в стационаре составляет 6,5±0,5, а в группе сравнения – 11,4±1,3 койко-дня (р<0,05).
Выводы
- Течение острого аппендицита, сочетающегося с гинекологической патологией, стёртое. На первый план выходит острая гинекологическая патология, особенно при вторичном аппендиците.
- Основными критериями дифференциальной диагностики острого аппендицита и гинекологической патологии являются боль в правой подвздошной области без иррадиации, положительные симптомы Бартомье-Михельсона, Ровзинга и Ситковского, наличие эхопризнаков аппендицита, ЛИИ свыше 2,2, рассчитанном по формуле Я.Я. Кальф-Калифа и свыше 3,2, рассчитанном по формуле В.К. Островского.
- При первичном аппендиците в сочетании с острой гинекологической патологией основными возбудителями являются кишечная палочка, бактероиды, пептококки и пептострептококки. При вторичном аппендиците, сочетающемся с гинекологическими заболеваниями – стафилококки, стрептококки и энтерококки, нередко сочетающиеся с кандидами.
- При остром аппендиците, сочетающемся с гинекологической патологией осложнённые формы встречаются чаще, чем при изолированном поражении червеобразного отростка или внутренних половых органов. При первичном аппендиците осложнения в основном обусловлены самим аппендицитом, а вторичном – острыми гинекологическими заболеваниями.
- Разработанный алгоритм ведения больных с сочетанной патологией позволяет выявить острый аппендицит, снизить количество необоснованных аппендэктомий в 13 раз, снизить частоту ранних послеоперационных осложнений в 1,6 раза, поздних послеоперационных осложнений – в 2,2 раза.
Практические рекомендации
- В диагностике острого аппендицита, сочетанного с острой гинекологической патологией, наиболее достоверными и значимыми являются симптомы Бартомье-Михельсона, Ровзинга, Ситковского и УЗИ органов брюшной полости с прицельным осмотром правой подвздошной области.
- Для оценки деструктивных изменений в брюшной полости при остром аппендиците, сочетающемся с гинекологической патологией, следует использовать ЛИИ. Уровень ЛИИ более 2,2 – по формуле Я.Я. Кальф-Калифа и более 3,2 – по формуле В.К. Островского соответствует катаральным и вторичным изменениям в червеобразном отростке, сочетающемся с осложнёнными кистами яичника, флегмонозному аппендициту – 3,8±0,2 и более – по формуле Кальф-Калифа, 4,9±0,4 и более – по формуле Островского. Уровень ЛИИ свыше 5,0, рассчитанном по формуле Кальф-Калифа и более 7,0, рассчитанном по формуле Островского – соотвестствует гангренозному аппендициту, а также гнойному сальпингиту, осложнённому вторичным аппендицитом. Для определения ЛИИ при сочетанной патологии предпочтительнее использовать расчётную формулу В.К. Островского как более доступную и простую в расчёте.
- При острой гинекологической патологии, сочетающейся с острым аппендицитом, симультанную аппендэктомию необходимо проводить при деструктивных изменениях в червеобразном отростке. Поверхностно-изменённый червеобразный отросток удаляют при наличии внутрибрюшного кровотечения или деструктивных изменений в придатках матки.
Список работ, опубликованных по теме диссертации
- Мидленко В.И. Критерии диагностики аппендицита, сочетающегося с гинекологической патологией. / В.И. Мидленко, М.В. Серёгина, В.В. Серёгина //Скорая медицинская помощь. – 2004. – Т.5. - №3. – С.39-40.
- Мидленко В.И. Характер микрофлоры и влияние её на течение острого аппендицита, сочетающегося с гинекологической патологией. /В.И. Мидленко, В.В. Серёгина, М.В. Серёгина //Скорая медицинская помощь. – 2004. – Т.5. - №3. – С.40-41.
- Мидленко В.И. Хирургическая тактика при остром аппендиците, сочетающемся с острой гинекологической патологией. /В.И. Мидленко, В.В. Серёгина, М.В. Серёгина //Ратнеровские чтения, 2003: Сб. работ научно-практической конференции – Самара, 2003. – С.59-60.
- Мидленко В.И. Лейкоцитарный индекс интоксикации как критерий деструктивных изменений червеобразного отростка и придатков матки при острых гинекологических заболеваниях, сочетающихся с острым аппендицитом. /В.И. Мидленко, В.В. Серёгина, М.В. Серёгина //Ратнеровские чтения, 2003: Сб. работ научно-практической конференции – Самара, 2003. – С.61-62.
- Мидленко В.И. Лейкоцитарный индекс интоксикации в диагностике аппендицита, сочетающегося с острой гинекологической патологией. /В.И. Мидленко, М.В. Серёгина, В.В. Серёгина //Диагностика и лечение острого аппендицита и других заболеваний кишечника: Сб. научн. тр. – Саратов, 2004. – С.89-91.
- Мидленко В.И. Характер микрофлоры у пациенток с острым аппендицитом в сочетании с острой воспалительной гинекологической патологией. /В.И. Мидленко, В.В. Серёгина, М.В. Серёгина //Диагностика и лечение острого аппендицита и других заболеваний кишечника: Сб. научн. тр. – Саратов, 2004. – С.92-95.
- Рыбкина К.Я. Критерии эффективности преформированных методов лечения острых воспалительных заболеваний придатков матки. /К.Я. Рыбкина, В.В. Серёгина, М.В. Серёгина //Медицинские аспекты охраны и укрепления здоровья: Сб. научн. тр. – Ульяновск, 2004. – С.316-317.
- Серёгина В.В. Опыт лечения тубоовариальных абсцессов. /В.В. Серёгина, М.В. Серёгина, О.А. Балашкина //Актуальные вопросы здравоохранения. Проблемы, поиски, решения: Сб. научн. тр. – Ульяновск. – 2005. – С.390-391.
- Серёгина М.В. Особенности этиотропной терапии при сочетании аппендицита с воспалительными заболеваниями придатков матки. / М.В. Серёгина, В.В. Серёгина //Ратнеровские чтения – 2005: Сб. работ научно-практической конференции. – Самара, 2005. – С.64-65.
- Серёгина В.В. Степень деструкции червеобразного отростка как результат воздействия патогенного возбудителя у больных с острым аппендицитом на фоне острого воспаления придатков матки. /В.В. Серёгина, М.В. Серёгина //Ратнеровские чтения -2005: Сб. работ научно-практической конференции. – Самара, 2005. – С.66-67.
- Родионова В.Н. Диагностика и лечение острых гнойно-воспалительных заболеваний придатков матки. /В.Н. Родионова, О.А. Балашкина, С.А. Захаревский, С.В. Кузин, М.В. Серёгина //Актуальные вопросы здравоохранения. Проблемы, поиски, решения: материалы 40-й научно-практической межрегиональной конференции врачей. – Ульяновска, 2005. – С.312-314.
- Серёгина М.В. К вопросу диагностики острых сальпингоофоритов. /М.В. Серёгина, В.В. Серёгина //Модернизация здравоохранения и совершенствование охраны здоровья населения: материалы 41-й научно-практической межрегиональной конференции. – Ульяновск, 2006. – С.714-715.
- Мидленко В.И. Сравнительный анализ видов оперативных доступов у пациенток с острыми заболеваниями матки и её придатков, сочетающихся с острым аппендицитом. /В.И. Мидленко, В.В. Серёгина, М.В. Серёгина //Модернизация здравоохранения и современные вопросы практической медицины: материалы 42-й научно-практической межрегиональной конференции. – Ульяновск, 2007. – С.475-477.
- Мидленко В.И. Ранние послеоперационные осложнения у пациенток с острыми воспалительными заболеваниями матки, её придатков, сочетающихся с острым аппендицитом. /В.И. Мидленко, В.В. Серёгина, М.В. Серёгина //Модернизация здравоохранения и современные вопросы практической медицины: материалы 42-й научно-практической межрегиональной конференции врачей. – Ульяновск, 2007. – С.477-480.
- Серёгина В.В. Виды операционных доступов у женщин с острым аппендицитом, сочетающимся с острыми воспалительными заболеваниями матки и её придатков. /В.В. Серёгина, М.В. Серёгина //Российский биомедицинский журнал Medline.ru.-2007. – Т.8. –Ст.42. – С.455-462.
