Фонд «Регион»
| Вид материала | Документы |
СодержаниеТаблица 2. Структура заболеваемости туберкулезом легких в Донецкой области |
- Лекция 31, 155.07kb.
- Лекция 4 ч, 128.57kb.
- Пресс-релиз, 475.13kb.
- Отчет о работе некоммерческой организации «Алтайский фонд микрозаймов» в 2010 году, 49.56kb.
- Ладимирскую область победителем Национальной премии тпп РФ в области предпринимательской, 5.92kb.
- Золотое кольцо калининграда (часть, 106.37kb.
- Реферат отчета по нир на тему: Развитие и сопровождение информационно-аналитического, 19.31kb.
- Урок по географии в 9 классе. Тема «Москва и Московский столичный регион», 91.94kb.
- Решением Совета Директоров, 1062.67kb.
- Информационное письмо, 25.22kb.
Таблица 2. Структура заболеваемости туберкулезом легких в Донецкой области
Год | Очаговый туберкулез | Инфильтративный туберкулез | Диссеминированный туберкулез | Фиброзно-кавернозный туберкулез | ||||
| Абс. числа | % к тубер-кулезу легких | Абс. числа | % к тубер-кулезу легких | Абс. числа | % к тубер-кулезу легких | Абс. числа | % к тубер-кулезу легких | |
| 1978 | 705 | 47,1 | 624 | 41,7 | 98 | 6,5 | 32 | 2,1 |
| 1979 | 722 | 48,4 | 614 | 41,2 | 89 | 6,0 | 27 | 1,8 |
| 1980 | 664 | 43,3 | 709 | 46,2 | 99 | 6,5 | 34 | 2,2 |
| 1981 | 555 | 39,1 | 715 | 50,4 | 96 | 6,8 | 26 | 1,8 |
| 1982 | 543 | 36,8 | 760 | 51,5 | 71 | 4,8 | 24 | 1,6 |
| 1983 | 584 | 39,5 | 772 | 52,2 | 72 | 4,9 | 15 | 1,0 |
| 1984 | 523 | 34,4 | 883 | 58,1 | 70 | 4,6 | 14 | 0,9 |
| 1985 | 474 | 30,9 | 931 | 60,6 | 86 | 5,6 | 9 | 0,6 |
| 1992 | 328 | 23,6 | 925 | 66,6 | 76 | 5,5 | 16 | 1,1 |
| 1993 | 378 | 22,1 | 1198 | 70,0 | 95 | 5,5 | 11 | 0,6 |
| 1994 | 419 | 23,7 | 1176 | 66,5 | 107 | 6,0 | 15 | 0,8 |
| 1995 | 418 | 21,0 | 1322 | 66,6 | 151 | 7,6 | 19 | 1,0 |
| 1996 | 499 | 22,3 | 1422 | 63,5 | 177 | 7,9 | 32 | 1,4 |
| 1997 | 548 | 23,1 | 1585 | 66,7 | 148 | 6,2 | 38 | 1,6 |
| 1998 | 688 | 24,3 | 1818 | 64,3 | 157 | 5,6 | 52 | 1,8 |
 Рис. 3. Структура заболеваемости туберкулезом легких в Донецкой области в 1978 г.
Рис. 3. Структура заболеваемости туберкулезом легких в Донецкой области в 1978 г.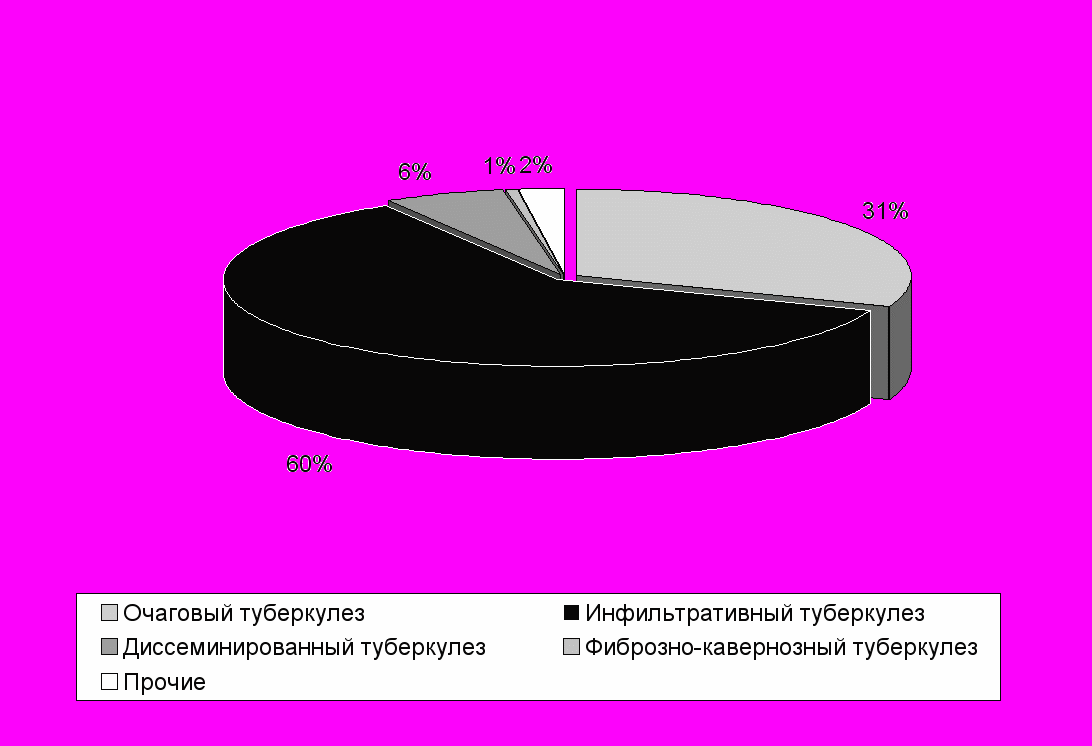
Рис. 4. Структура заболеваемости туберкулезом легких в Донецкой области в 1985 г.


Рис. 5. Структура заболеваемости туберкулезом легких в Донецкой области и на Украине в 1992 г.

 Рис. 6. Структура заболеваемости туберкулезом легких в Донецкой области и на Украине в 1995 г.
Рис. 6. Структура заболеваемости туберкулезом легких в Донецкой области и на Украине в 1995 г.

Рис. 7. Структура заболеваемости туберкулезом легких в Донецкой области и на Украине в 1998 г.
Сравнение данных, представленных в рис.5, 6 и 7 свидетельствует о том, что структура клинических форм туберкулеза, составленная по формализованным диагнозам, на протяжении 6 последних лет оставалась практически неизменной. При более глубокой клинической экспертизе впервые выявленного туберкулеза нами было установлено, что в составе инфильтративных форм наблюдается стремительный рост удельного веса злокачественно протекающего туберкулеза, который в соответствие с новой классификацией будет в дальнейшем зарегистрирован как казеозная пневмония. В настоящее время, по данным фтизиатрической службы Донбасса, злокачественно текущие формы туберкулеза (казеозная пневмония и генерализованный туберкулез) составляют более 30% всех случаев впервые выявленного туберкулеза и более 50% инфильтративных и диссеминированных форм. Новое неблагоприятное качество патоморфоза туберкулеза в последние 5-6 лет явилось одной из основных причин низкой эффективности лечения и стремительного роста смертности (Глава 1) от туберкулеза.
ЛИТЕРАТУРА
- Аксенова В.А., Пучков К.Г., Николаева Н.В. Проблема массовой противотуберкулезной иммунизации в современных условиях // Российский медицинский журнал.–1997.–№ 5.–С. 31-36.
- Горохова Т.В. Динамика и структура лекарственной устойчивости микобактерий туберкулеза у больных легочным туберкулезом // Проблемы туберкулеза.–1997.–№ 2.–С. 33-35.
- Дорожкова И.Р., Земскова., Круду В.Н., Кочеткова Е.Я. Эндогенная реактивация туберкулеза как результат реверсии прогрессирующих L-форм микобактерий // Проблемы туберкулеза.–1995.–№ 3.–С. 43-46.
- Земскова З.С., Дорожкова И.Р. Скрыто протекающая туберкулезная инфекция.–М.: Медицина, 1984.–224 с.
- Капков Л.П. Концепция управления противотуберкулезными мероприятиями в новых социально-экономических условиях России // Проблемы туберкулеза.–1997.–№1.–С. 6-8.
- Кноринг Б.Е., Ариэль Б.М. Оценка клинической значимости туберкулиновой сенсибилизации у больных раком легкого // Проблемы туберкулеза.–1996.–№ 2.–С. 26-30.
- Кобелева Г.В., Копылова И.Ф. Танатогенез туберкулеза органов дыхания в современных условиях // Проблемы туберкулеза.–1997.–№ 1.–С. 35-37.
- Краснов В.А., Мурашкина Г.С., Новикова Н.М., Ревякина О.В. Эпидемиологическая ситуация по туберкулезу в Западной Сибири в 1991-1995 гг. // Проблемы туберкулеза.–1997.–№ 1.–С. 13-14.
- Мороз А.М. Туберкулез: болезнь настоящего и будущего // Российский медицинский журнал.–1996.–№5.–С. 55-57.
- Норейко Б.В., Гуренко Е.Г. Особенности бактериовыделения при кониотуберкулезе легких // Проблемы туберкулеза.–1990.–№5.–С. 48-50.
- Норейко Б.В., Лепшина С.М., Норейко С.Б. и др. Особенности течения пневмокониоза у горнорабочих, инфицированных L-формами микобактерий туберкулеза // Український пульмонологичний журнал.–1994.–№ 3.–С. 24-26.
- Норейко Б.В., Олиферовская Р.П., Прилуцкая Н.В. и др. Диспансеризация больных пневмокониозом. Методические рекомендации.–Донецк. 1991.–19 с.
- Пузанов В.А., Николаева Г.М. Состояние микобактериальной популяции в ранние сроки экспериментального туберкулеза // Проблемы туберкулеза.–1995.–№ 2.–С. 55.
- Саин Д.О., Яворский К.М., Емельянов О.С., Болотникова В.А., Грумарь А.Г. Современные социально-эпидемиологические клинико-пато-генетические аспекты туберкулеза органов дыхания в республике Молдова // Проблемы туберкулеза.–1997.–№ 1.–С. 17-19.
- Сиренко И.А., Корплякова Г.Я., Сирота П.И., Марченко О.Н. Об инфицированности туберкулезом подростков // Проблемы туберкулеза.–1997.–№3.–С. 4-6.
- Фещенко Ю.И., Мельник В.М. Эпидемиологическая ситуация по туберкулезу в Украине и деятельность противотуберкулезной службы // Украинский пульмонологический журнал.–1997.–№ 3.–С. 5-8.
- Фещенко Ю.И., Поддубный А.Ф., Куничкина С.А., Антонек С.М. Туберкулез органов дыхания и синдром приобретенного иммунодефицита на Украине // Проблемы туберкулеза.–1997.–№4.–С. 55-57.
- Фещенко Ю.И., Мельник В.М. Медико-социальные и организационные аспекты фтизиопульмонологии // Сб.: Мат. научных работ II съезда фтизиатров и пульмонологов Украины. – Киев. – 1998. – С. 19-22.
- Хоменко А.Г. Современные тенденции в эпидемиологии туберкулеза и пути уменьшения резервуара инфекции // Проблемы туберкулеза.–1997.–№1.–С. 4-6.
- Хоменко А.Г. Туберкулез сегодня и завтра – проблемы и пути решения // Проблемы туберкулеза.–1995.–№1.–С. 4-8.
- Худзик Л.Б., Казимирова Н.Е., Арсеньев В.С. Особенности течения специфического процесса в зонах высокого экологического риска // Проблемы туберкулеза.–1997.–№1.–С. 46-48.
- Черенько С.О. Основные принципы лечения туберкулеза легких с резистентными микобактериями туберкулеза // Украинский пульмонологический журнал.–1997.–№3.–С. 27-31.
- Чуканов В.И. Проблемы лечения больных туберкулезом легких (ЦНИИТ РАМН) // Проблемы туберкулеза.–1997.–№4.–С. 17-19.
- Passannante M.R., Gallagher C.T., Reichman L.B. Preventive therapy contacts of multidrug resistant tuberculosis. A Delphi survey. // Chest.–1994.–Vol.106, №2.–P. 431-434.
- Passannante M.R., Restifo R.A., Reichman L.B. Preventive therapy for the patient with both universal indication and contraindication for isoniazid. // Chest.–1993.–Vol. 103, №3.–P. 825-831.
- Simone P.M., Iseman M.D. Drug-resistant tuberculosis: a deadly - and growing-danger. // J.Respir.Dis.–1992.–Vol. 13, №7.–P. 960-971.
- Tuberculosis A. Global Emiergency: Case Natifucation Update (February 1996). Global Tuberculosis Programme World Health Organisation – Geneva, 1996. (Who/TB 96.197.–S. 1-2.)
- Wallace J.R. Mycobacteruym avium complex lung disease and women. Now an equal opportunity disease. // Chest.–1994.–Vol. 105, № 1.–P. 6-7.
Глава III.
L-МИКОБАКТЕРИОЗ
Со времен открытия в 1882 году Р.Кохом возбудителя туберкулеза было проведено большое количество исследований по изучению морфологических, тинкториальных, биологических и других свойств возбудителя.
Р.Кох, будучи убежденным мономорфистом, считал, что открытый им возбудитель туберкулеза является микроорганизмом с навсегда зафиксированными свойствами; обнаруженные им зернистые образования он считал спорами микобактерий. Эти метафизические концепции Р.Коха были опровергнуты многими микробиологами, доказавшими возможность существования различных гетероморфных форм МБТ.
В 1907 году Н.Much выявил зернистые формы МБТ. И.И. Мечников (1888) описал различные полиморфные формы МБТ: кокковидные, полностью разветвленные, с колбообразными вздутиями на концах и др.
В 1910 году А.Fontes при фильтрации гноя из лимфатического узла обнаружил фильтрующиеся формы. Многие авторы, повторив опыт A.Fontes и пассируя фильтрующиеся формы через организм лабораторных животных, чувствительных к туберкулезу, подтвердили факт их существования.
А.И. Тогунова (1927), М.М. Ценахович (1927), А.Galmette (1933) указали на возможность регенерации фильтрующихся форм в типичные кислотоустойчивые формы. Несмотря на многочисленные эксперименты, сведения о роли фильтрующихся форм в патогенезе туберкулеза очень скудны. Фильтрующиеся формы были выделены от больных туберкулезом людей (Ю.К.Вейсфермер, 1975) и животных (L. Negre, L. Bretey, 1952). Этот факт позволил сделать вывод, что фильтрующиеся формы могут вызвать развитие специфического воспаления.
Более того, А. Galmette (1936) предполагал, что в начальных фазах заболевания МБТ размножаются в виде фильтрующихся форм. Со специфическим действием фильтрующихся вариантов МБТ в начальных фазах болезни А.А. Кисель (1941) связывает развитие туберкулезной интоксикации у детей. Триус (1938) обнаружил фильтрующиеся формы МБТ в плаценте и плодах больных туберкулезом беременных женщин. А. Galmette (1936) выдвинул гипотезу, что эти субмикроскопические формы могут переходить через плаценту беременных женщин и вызывать у детей явление интоксикации. Многие авторы предполагали, что фильтрующиеся формы могут играть определенную роль в гематогенно-диссеминированном распространении туберкулезной инфекции.
В 1951 году D.D. Esopoltae впервые выделены «видимые, но не растущие» МБТ из остаточных посттуберкулезных казеозных очагов. По данным литературы до 27% некультивируемые МБТ выявляют при лечении больных туберкулостатическими средствами. (А.А. Клебанов, 1960, Т.Н. Лещенко 1964)
В организме больных туберкулезом под влиянием различных факторов МБТ изменяются в довольно широких пределах (полиморфизм, плеоморфизм). В доантибактериальную эру изменчивость проявлялась в основном колебаниями кислотоустойчивости МБТ вплоть до ее полной утраты, а также изменениями структуры микроорганизма с образованием фильтрующихся форм. В антибактериальный же период возникла более глубокая трансформация МБТ в виде L-форм [12, 21, 28, 33]. Более того, в результате применения длительной, интенсивной многократно повторяемой полихимиотерапии туберкулеза на протяжении 50 лет, массовое явление L-трансформации МБТ стало научно-практической проблемой особого значения.
Существование L-форм МБТ впервые было описано G.А1ехаndor-Jackson (1945), выделившей из спинномозговой жидкости больных туберкулезным менингитом необычные по форме нитевидные, кокковидные и ветвистые микроорганизмы, реверсировавшие в последующем в обычные кислотоустойчивые микобактерии туберкулеза. Дальнейшие исследования доказали способность МБТ образовывать L-формы. Первоначально эти исследования проводились в лабораторных условиях в связи с отсутствием адекватных методов выделения L-форм МБТ из патологического материала. Сложность выделения и культивирования L-форм микобактерий была связана с особенностями их метаболизма, прихотливостью к источникам питания, осмотической хрупкостью, сниженной адаптивностью к факторам внешней среды [1, 5, 6].
Роль L-форм МБТ в развитии туберкулеза у человека подвергалась сомнению, а сами L-формы причислялись лишь к вариантам лабораторной изменчивости. Благодаря совершенствованию методов бактериологических исследований и повторному выделению L-вариантов возбудителей из организма больных, внимание клиницистов было привлечено к атипичным МБТ. Значение L-форм микобактерий в развитии туберкулеза установлено в эксперименте. Работами Дорожковой И.Р. (1974), Земсковой З.С. (1977) установлено, что L-формы не только сохраняют патогенность исходного вида МБТ, но и приобретают новые свойства, характеризующиеся способностью вызывать неспецифическое воспаление [11].
Механизм индукции L-вариантов МБТ выяснен недостаточно. Их возникновение обычно связывают с адаптацией микроорганизма к действию различных неблагоприятных факторов внешней среды.
Наиболее обоснованная и научно подтвержденная концепция о сущности явления L-трансформации дана в работах Тимакова В.Т., Каган Г.Я. (1973). Они считают, что возникновению L-форм способствует не только воздействиe селекционно-мутационного характера, но и нарушения автономной системы репродукции клеточной стенки под действием разнообразных вредных агентов внешней среды.
В настоящее время L-формы МБТ у больных туберкулезом обнаружены не только в мокроте, но и в промывных водах бронхов, в резекционном материале, в спинномозговой жидкости больных туберкулезным менингитом, в моче больных туберкулезом почек , при осумкованных эмпиемах, в остаточных туберкулезных изменениях у лиц, перенесших туберкулез [1, 2, 4, 10, 15, 16, 17, 18, 19, 23, 25].
В 1990 году нами объяснено олигобактериовыделение типичных штаммов МБТ у больных кониотуберкулезом вследствие их трансформации в L-формы, чему , на наш взгляд, способствует минерализация легких пылью, содержащей двуокись кремния, и гипоксемия. Причем L-формы МБТ, обнаруженные в мокроте больных активными формами кониотуберкулеза, существенно отличались от L-форм, выделенных от больных неактивными формами заболевания. Бактериовыделение L-форм у всех больных в первом случае было массивным. При микроскопическом исследовании мокроты больных неактивными формами кониотуберкулеза чаще определялись мелкие, вакуолизированные L-формы, которые отличались скудным и замедленным ростом.[8]
Проблема, вызванная наличием L-форм МБТ у больных туберкулезом легких, очень актуальна. Цикл крупных работ, освeщающих ее, удостоен Государственной премии СССР в области науки за 1982 год. Она обсуждается на микробиологических конгрессах, конференциях, симпозиумах. При ВОЗ созданы специализированные центры по ее изучению-
Работы последних лет не только осветили бактериологические аспекты L-трансформации возбудителя туберкулеза, но и позволили изучить особенности клинической картины некоторых форм заболевания у больных, выделяющих L-формы МБТ. По данным Карачунского М.А. и соавт. (1980) у больных с впервые выявленным деструктивным туберкулезом легких L-формы МБТ выделены в 85,3% случаев, причем в 9,6% - в монокультуре, в 75,7% - в сочетании с бактериальными формами возбудителя. Особое значение имеет обнаружение L-форм МБТ в монокультуре, т.к. обнаружение атипичных вариантов МБТ является единственной бактериологической находкой, подтверждающей специфическую этиологию процесса. Клиническая симптоматика у этой группы больных характеризовалась незаметным началом и медленным развитием туберкулезного процесса, слабой выраженностью местных и общих воспалительных изменений, преобладанием ограниченных поражений легких с формированием крупных очагов и фокусов с небольшими участками распада в них. Течение туберкулеза легких у лиц, выделяющих L-формы МБТ, отмечалось значительно большей торпидностью и более длительным сохранением полостей распада, чем у больных, выделяющих бактериальные формы возбудителя. Эффективность противотуберкулезной химиотерапии у данной группы больных также была значительно ниже.
Таким образом, Карачунским М.А. и соавт. (1980) было доказано, что выделение L-форм МБТ у больных впервые выявленным деструктивным туберкулезом легких оказывает существенное влияние на клинические проявления и результаты лечения этих больных.
Кочеткова Е.Я. (1989) изучила клинические проявления и течение впервые выявленного туберкулеза легких у больных пожилого возраста, выделяющих L-формы МБТ [22]. Отличительной особенностью у этих больных было выраженное преобладание (40%) очаговых форм туберкулеза, заболевание у них чаще (56,7%) выявлялось при профилактических обследованиях. Признаки интоксикации и кашель были выражены меньше, чем у больных, выделявших типичные МБТ или МБТ с L-формами одновременно. Подобная тенденция прослежена и в отношении физикальных данных. Существенные различия были и в рентгенологических проявлениях заболевания. У больных, выделявших только L-формы МБТ, преобладали более ограниченные процессы. Экссудативная реакция была выражена умеренно, участки распада встречались лишь в единичных случаях. Кожная чувствительность к туберкулину почти у половины больных (44,4%) пожилого и старческого возраста, выдeлявших L-формы, была отрицательной, выраженная реакция наблюдалась реже. Одной из особенностей бактериовыделения у больных пожилого и старческого возраста явилось более редкое выделение L-форм МБТ в монокультуре, по сравнению с больными молодого и среднего возраста с аналогичными поражениями (1,4 % и 21,1%, соответственно).
Таким образом, у больных пожилого и старческого возраста, выделявших L-формы МБТ, клиническая симптоматика была невыраженной, в легких преобладали ограниченные поражения, течение процесса характеризовалось торпидностью и замедленным рассасыванием воспалительных изменений в легких.
Салобай Р. Ю. и соавт. (1982) осветилa роль L-вариантов МБТ в возникновении и течении рецидивов туберкулеза легких. По их данным, при рецидивах туберкулеза у 13,6% больных, выделяющих только L-формы МБТ, наблюдались преимущественно очаговая и инфильтративные формы без распада и диссеминации. Выявлена зависимость между величиной остаточных туберкулезных изменений и частотой выделения L-форм МБТ: частота рецидивов туберкулеза зависит от величины остаточных туберкулезных изменений. Вероятность развития рецидива значительно возрастает при обнаружении нестабильных вариантов L-форм МБТ, т.к. в 22% случаев происходит реверсия L-вариантов в бактериальные формы. У больных с рецидивом туберкулеза легких наблюдается длительное присутствие L-трансформированных форм МБТ, обнаружена взаимосвязь между качественным составом бактериальной популяции и формой туберкулеза. У лиц, выделявших ассоциацию бактериальных и L-форм МБТ, клиническое течение рецидива более тяжелое, а эффективность лечения ниже, чем у больных, выделявших лишь бактериальные формы МБТ [3, 26].
Согласно данным Дорожковой И. Р. и соавт. (1989), выделение L-форм МБТ у больных с остаточными туберкулезными изменениями не всегда сопровождалось наличием явных клинических и рентгенологических признаков активации туберкулезного процесса. Активный специфический процесс, в момент обследования у данной категории больных установлен в 42,7% случаев. Явное прогрессирование туберкулеза отмечено лишь у 22,9%. Однако длительное (более 2 лет) наблюдение за этими больными позволило подтвердить важную роль L-форм МБТ в активации туберкулезного процесса. Так, у 5 больных рецидив туберкулеза развился через 2-3 месяца, у 7 - через 4-6 месяцев; у 13 - после 6 месяцев наблюдения. При этом были диагностированы следующие клинические формы процесса: очаговая у 14 больных, инфильтративная - у 12, диссеминированная - у 5, цирротическая - у 1, туберкулема - у 1, туберкулез бронхов - у 1. У остальных лиц, выделявших L-формы МБТ, активность туберкулезного процесса при последующем наблюдении не установлена [9].
Однако, выделение биологически измененных вариантов возбудителя туберкулеза указывает на потенциальную активность специфического процесса и требует дифференцированного подхода к тактике диспансерного учета. Так, среди 47 выделителей L-форм МБТ, у которых не было установлено рецидива туберкулезного процесса, только у 18 не отмечено никаких клинических и рентгенологических признаков активности. У остальных в процессе наблюдения обнаружены те или иные признаки ухудшения состояния, повышенная утомляемость, кашель, обострение ХНЗЛ, интеркуррентные заболевания.
Инсанов А. Б. и соавт. (1990) указывает на отличительные особенности клинической симптоматики туберкулезного менингита у детей, в спинномозговой жидкости которых, обнаруживали L-формы МБТ [15]. Этими особенностями были: незаметное начало и постепенное развитие признаков заболевания, более позднее обращение за медицинской помощью, приводящее к несвоевременной диагностике, меньшая выраженность явлений туберкулезной интоксикации и менингиальных симптомов. Гаджиев Т.С. (1991) отмечает изменения клинической картины туберкулеза легких у больных с рецидивами заболевания [5].
При некоторых формах легочного и внелегочного туберкулеза L-формы МБТ обнаруживают значительно чаще, чем бактериальные штаммы возбудителя. При туберкулемах L-формы МБТ были обнаружены в 67,3% случаев, а бактериальные формы микобактерий - в 25,2%. При хронических эмпиемах плевральной полости L-формы МБТ были обнаружены в 80,5% случаев, а типичные МБТ - в 34% [4]. При бактериологическом исследовании пораженных туберкулезом периферических лимфоузлов L-формы МБТ были обнаружены значительно чаще, чем бактериальные формы возбудителя [6, 19]. На особенности течения костно-суставного туберкулеза, вызванного L-формами МБТ, указывают Ченских Е.П. и соавт. (1987) [31].
Обнаружение L-форм МБТ имеет значение также в теоретическом плане для более глубокого понимания патогенеза туберкулезной инфекции и механизмов противотуберкулезного иммунитета. Как показали работы Дорожковой И. Р. (1974), Земсковой З.С. (1977), именно L-формы МБТ являются основной формой персистирования возбудителя в организме человека. По современным представлениям, эти формы микобактерий являются основным фактором нестерильного противотуберкулезного иммунитета у инфицированных лиц. Аналогичные закономерности прослежены и при поствакционном процессе [32].
Cледует отметить, что L-трансформация является характерным свойством микобактерий туберкулеза. L-формы МБТ способны длительно персистировать в организме инфицированных и больных туберкулезом людей. У больных туберкулезом легких L-формы МБТ выделяются столь же часто, как и бактериальные формы, а при внелегочных формах туберкулеза - значительно чаще. Их обнаружение может иметь диагностическое и прогностическое значение. У определенной категории больных, выделяющих L-формы МБТ, клинические проявления и течение патологического процесса имеют характерные отличительные особенности. Однако, все исследования, описанные в литературе, проведены у больных с различными формами туберкулеза легких. В доступной литературе мы не нашли сообщений о клинических особенностях кониотуберкулеза у лиц, выделяющих L-формы МБТ, а также сведений о вариантах течения кониотуберкулеза, вызванного различными разновидностями L-форм МБТ.
Между тем, изучение указанных вопросов, на наш взгляд, имеет определенное научное и практическое значение.
Целью работы было изучение клинико-рентгенологических и функциональных особенностей кониотуберкулеза легких в зависимости от характера бактериовыделения L-форм МБТ Это заболевание оказалось оптимальной клинической моделью для изучения данного вопроса как вследствие высокой выявляемости L-форм МБТ, достигавшей 97,3% при активном кониотуберкулезе, так и потому, что в организме этих больных, особенно в легочной ткани, действуют механизмы, препятствующие нормальной жизнедеятельности коховских штаммов МБТ и обладающие перманентными L-трансформирующими свойствами. К ним относятся пылевая минерализация легких и легочно-сердечная недостаточность, при которых в легких создаются анаэробные условия, препятствующие нормальной жизнедеятельности аэробных штаммов МБТ и способствующие однонаправленной биотрансформации МБТ в L-формы. Комплексному исследованию и длительному наблюдению подвергнуто 79 больных кониотуберкулезом легких, которые при поступлении в специализированное отделение были полностью обследованы клинико-рентгенологически и лабораторно. Помимо традиционных методов исследования были использованы: БЦЖ-тест, компьютерная спирография на аппарате «Пульма-01», исследование мокроты на L-формы МБТ, рентгенополипневмография, определение газового состава крови и кислотно-щелочного состояния. Для выделения L-форм МБТ посев производили в 3 пробирки с полужидкой питательной средой и серию контролей согласно схеме, предложенной В.Д. Тимаковым и Г.Я. Каган (1967). Полужидкая среда, приготовленная на основе полусинтетической среды Школьниковой, модифицированная И.Р. Дорожковой (1974), была использована потому, что она дает наибольший процент положительных результатов выделения L-форм МБТ при наименьшем проценте загрязнения посевов посторонней микрофлорой.
Для успешного решения поставленной задачи был разработан принципиально новый диагностический комплекс, обеспечивающий высокую точность выявления туберкулезной инфекции у больных кониотуберкулезом легких. [5]. Модификация известного способа выделения L-форм МБТ в мокроте больных заключается в дополнительном проведении морфологического типирования МБТ [3]. Разработанный нами метод включает, наряду с детальным изучением морфологических признаков L-форм МБТ, последующую их группировку с определением размеров и массы бактериальных клеток, а также абсолютных и относительных значений численного состава различных популяций L-вариантов МБТ [28].
Все обследуемые были мужского пола в возрасте от 41 до 79 лет, преобладали лица среднего возраста (56±1.26 лет). Длительность течения пневмокониоза составила от 1 до 34 лет, туберкулеза – от 1 до 32 лет. Профессиональный стаж находился в интервале 9-38 лет. В зависимости от типа выделенных L-форм МБТ больные были разделены на 7 групп. По возрастному составу группы были идентичны.
Группу А составили больные неактивными формами кониотуберкулеза, мокрота которых не содержала МБТ и измененных форм МБТ.
Группу В составили больные активными формами кониотуберкулеза, в мокроте которых были обнаружены только типичные штаммы МБТ.
Группу С составили больные неактивными формами кониотуберкулеза, мокрота которых содержала стабильные варианты L-форм МБТ.
Группу D представили больные, мокрота которых содержала стабильные варианты L-форм МБТ, однако, по клинико-рентгенологическим данным у больных диагностированы активные формы кониотуберкулеза.
Группу E составили больные, мокрота которых содержала нестабильные варианты L-форм МБТ; у больных диагностированы неактивные формы кониотуберкулеза.
Группу F составили больные, мокрота которых содержала нестабильные варианты L-форм МБТ, но у больных отмечены активные формы кониотуберкулеза легких.
Группу G составили больные, мокрота которых содержала ревертантные штаммы МБТ.
Обращает на себя внимание то обстоятельство, что среди выделителей стабильных L-форм МБТ большинство составляют больные неактивными формами кониотуберкулеза, тогда как среди выделителей нестабильных L-форм – наоборот (табл. 1).
Критерий χ2, вычисленный по соответствующей четырехпольной таблице сопряженности, оказался равен 11,98 (р<0,001). Это означает, что нестабильность L-форм МБТ достоверно связана с активностью кониотуберкулеза.
