Г и ё сова парвина Фаёзовна выбор метода операции при посттромботической болезни нижних конечностей
| Вид материала | Автореферат |
- «Оценка эффективности и безопасности структурно-резонансной терапии у больных варикозной, 174.61kb.
- Тематический план наименование разделов и дисциплин Число учебных часов, 108.12kb.
- О. В. Данилевская общая характеристика работы, 344.71kb.
- Выбор метода реваскуляризации у больных с дистальными формами облитерирующего атеросклероза, 327kb.
- Дифференциальная диагностика отеков нижних конечностей и лечение отечного синдрома, 248.41kb.
- Особенности морфо-функциональных изменений мышц при хронической артериальной недостаточности, 252.93kb.
- Из самых распространенных методов хирургического лечения больных с декомпенсацией кровообращения, 50.86kb.
- Отчет применение коллаген-хитозанового комплекса Коллахит в лечении трофических (флебогенных), 74.74kb.
- Студент должен иметь представление, 2057.74kb.
- Применение пневмомассажа нижних конечностей для коррекции расстройств ортостаза, 66.98kb.
На правах рукописи
Г И Ё С О В А
Парвина Фаёзовна
ВЫБОР МЕТОДА ОПЕРАЦИИ ПРИ ПОСТТРОМБОТИЧЕСКОЙ БОЛЕЗНИ НИЖНИХ КОНЕЧНОСТЕЙ
14.00.27 - хирургия
А в т о р е ф е р а т
диссертации на соискание ученой степени
кандидата медицинских наук
Душанбе – 2007
Работа выполнена на кафедре хирургических болезней № 2 Таджикского государственного медицинского университета имени Абуали ибни Сино на базе Республиканского научного центра сердечно-сосудистой и грудной хирургии
Научный руководитель: лауреат Государственной премии им.
Абуали ибни Сино, доктор медицинских
наук, профессор Султанов Д.Д.
Официальные оппоненты
Ведущее учреждение
Защита состоится “___” _____________________2007 г., в _______ часа на заседании диссертационного совета Д-737.005.01 при Таджикском государственном медицинском университете им. Абуали ибни Сино (734003, г.Душанбе, пр. Рудаки, 139)
С диссертацией можно ознакомиться в библиотеке Таджикского государственного медицинского университета им. Абуали ибни Сино
Автореферат разослан “_____” ________________________2007 г.
Ученый секретарь
диссертационного совета,
доктормед.наук,профессор Гаибов А.Д.
ОБЩАЯ ХАРАКТЕРИСТИКА РАБОТЫ
Актуальность проблемы изучения хронической венозной недостаточности, в первую очередь, обусловлена чрезвычайной распространенностью данной патологии в современном мире. Так, по оценкам независимых экспертов ВОЗ данная патология наблюдается у 15-50% взрослого населения большинства стран Европы и Северной Америки (привед. по Ю.М.Стойко, 2004), [Богданов А.Е., и др. 1992; Богачев В.Ю. и др. 2003, Савельев В.С. и др., 2001]. В России из 35 миллионов человек, страдающих хронической венозной недостаточностью нижних конечностей у 15% имеются трофические нарушения мягких тканей [Яблоков Е.Г. и др., 1999; Сапелкин С.В. и др., 2004]. Последние данные в мировой литературе свидетельствуют о том, что несмотря на достигнутые значительные успехи в диагностике и лечении ХВН, заболевание не имеет тенденцию к снижению и не наблюдается значительных прогрессов в улучшении результатов лечения. Венозные трофические язвы встречаются в 0,3% случаев среди взрослого населения европейских стран. Общая частота открытых и заживших трофических язв венозной этиологии равна 1,3% [Ricotta J.J. et all, 1997]. ХВН на почве ПТБ встречается среди населения в целом: в 0,1-0,3% у лиц молодого возраста и в 2,1 – 3,2% в старшем возрасте [Wolf V. 1971, Trengrove N.J. et all, 1996].
Посттромботическая болезнь является одной из основных причин развития декомпенсированных форм хронической венозной недостаточности нижних конечностей. [Савельев В.С. и др., 1987; Веденский А.Н., 1997]. Медицинская и социальная значимость посттромботической болезни нижних конечностей связана с высоким уровнем инвалидизации больных, преимущественно трудоспособного возраста и значительными экономическими затратами на их лечение. В общей структуре венозной патологии ПТБ составляет до 28% [Берган Дж.Дж., 1995]; ею страдают 8% взрослого населения развитых стран [Богачев В.Ю., 2002]. Осложненные формы ПТБ при этом достигают до 1%. В ближайшие десять лет от начала заболевания 1/3 больных становятся инвалидами [Магомедов М.Г. и др., 2002; 2005]. У 60% больных возникают рецидивы заболевания с такими проявлениями, как постоянные отеки, рецидивирующие трофические язвы, дерматиты, псевдоварикоз, являющимися причиной длительных мучительных страданий [Чернышов В.Н., Крыгин С.Г., 1997; . Michiels C. et all, 1997].
В последнее время явно уменьшилось число публикаций, освещающих проблемы реконструктивной хирургии посттромботической болезни. Вероятно, это обусловлено с одной стороны тем, что в последнее время резко усилилась пропаганда консервативной терапии, малоинвазивной хирургии, с другой стороны, возможно, неудовлетворенностью результатами сложных, трудоемких реконструктивных операций. Реальная оценка эффективности малоинвазивной хирургии, высоко технологичной эндоскопической диссекции перфорантных вен позволяет делать вывод, что они устраняют лишь один компонент сложной патологической венозной гемодинамики при посттромботической болезни. Их применение в изолированном виде является явно недостаточным.
На данном этапе достижений в хирургии ПТБ нет унифицированного единого оперативного вмешательства при ПТБ, в силу разнообразности и распространенности посттромботических изменений различных сегментов глубокой венозной системы нижних конечностей. Обсуждаются отдельные виды оперативного лечения, методы малоинвазивной хирургии, которые, по сути дела, направлены на отдельные механизмы развития ХВН при ПТБ. Также остается неопределенным показания и выбор методов хирургического лечения в зависимости от характера и распространенности посттромботического процесса.
В связи с вышеизложенным нами поставлены следующая цель и задачи исследования;
Цель исследования.
На основе изучения характера посттромботических изменений и нарушений венозной гемодинамики разработать тактику и выбор метода хирургического лечения при различных формах посттромботической болезни нижних конечностей.
Задачи исследования.
1. Изучить особенности клиники и нарушения венозной гемодинамики в зависимости от характера и локализации посттромботических поражений глубоких вен нижних конечностей.
2. Изучить диагностические возможности УЗДГ, дуплексного сканирования и флебографии у больных с ПТБ.
3. Выработать показания и определить объем оперативных вмешательств при поражениях различных сегментов глубоких вен нижних конечностей.
4. Оценить эффективность хирургической тактики изучением ближайших и отдаленных послеоперационных результатов.
Научная новизна.
Изучены особенности клиники, нарушения венозной гемодинамики в зависимости от характера и распространенности посттромботических поражений глубоких вен нижних конечностей.
Изучены диагностические возможности и роль УЗДГ, дуплексного сканирования и флебографии при ПТБ нижних конечностей.
Выявлена прямая зависимость между тяжестью ХВН и степени реканализации, распространенности посттромботических изменений глубоких вен.
Установлено что при односторонних окклюзиях подвздошных вен, развитие надлобковых коллатералей способствует благоприятному течению ПТБ. Окклюзионая форма заболевания встречается в 37,8% случаях при ПТБ.
Впервые выработаны конкретные показания и выбор методов операции при различных уровнях ПТБ.
Впервые выработана собственная хирургическая тактика при ПТБ глубоких вен нижних конечностей разных уровней.
На основе изучения отдаленных послеоперационных результатов доказана эффективность хирургической тактики и методов коррекции венозной гемодинамики.
Практическая значимость.
Выявленные особенности клинического проявления ХВН при поражениях различных сегментов глубоких вен будут способствовать улучшению диагностики у больных с ПТБ нижних конечностей.
УЗ-дуплексное сканирование и УЗДГ позволяют объективно оценить патологическую венозную гемодинамику в нижних конечностях, и для правильного выбора оперативного вмешательства необходимо иметь полную информацию о состоянии венозного кровотока на всех сегментах глубоких вен.
Выработанная хирургическая тактика позволяет оптимизировать методы оперативных вмешательств в зависимости от характера и тяжести посттромботических изменений глубоких вен.
Оптимальный выбор и необходимый объем оперативного вмешательства улучшить результаты хирургического лечения всех форм ПТБ нижних конечностей.
Внедрение в практику результатов настоящего диссертационного исследования будет способствовать улучшению диагностики и лечения, больных с посттромботической болезнью нижних конечностей.
Основные положения, выносимые на защиту.
1. Тяжесть клиники ХВН зависела от степени реканализации тромбированных вен, распространенности посттромботических изменений и от длительности заболевания.
2. Окклюзионая форма встречается в 37,8% случаях при ПТБ.
3.Флебография показана при окклюзионых формах ПТБ для уточнения распространенности окклюзии и путей коллатерального оттока.
4. Целесообразно выполнения операций в более ранних сроках заболевания, т.е., в стадии полной реканализации и развития коллатеральных путей венозного оттока.
5. Предложены основные принципы хирургического лечения ПТБ и хирургическая тактика.
6. Разработаны показания и выбор методов оперативного вмешательства при посттромботическом поражении различных сегментов глубоких вен нижних конечностей.
Внедрение результатов исследования в практику.
Полученные результаты исследования успешно применяются в отделении хирургии сосудов Республиканского научного центра сердечно-сосудистой и грудной хирургии, в хирургическом отделении МСЧ ТАДАЗ. Результаты работы используются на кафедре хирургических болезней № 2 ТГМУ в лекционном материале на тему: «Острые тромбофлебиты и посттромбофлебитический синдром нижних конечностей» для студентов 5 курса ОМФ и магистров хирургического профиля.
Апробация работы. Основные положения диссертации доложены на 9-м Всероссийском съезде сердечно-сосудистых хирургов. (Москва, 2003); 52-м международном конгрессе Европейского общества сердечно-сосудистых хирургов (Стамбул, 2003); IX ежегодной сессии НЦССХ им. А.Н.Бакулева РАМН с Всероссийской конференцией молодых ученых (Москва, 2005); на 50 и 51-й научно-практической конференциях ТГМУ (Душанбе, 2002;2003); и на 2-й Республиканской научно-практической конференции ассоциации кардиологов республики Таджикистан с международным участием (Худжанд, 2004); IX ежегодной сессии НЦССХ им. А.Н.Бакулева РАМН с Всероссийской конференцией молодых ученых (Москва, 2005); заседание Общества хирургов республики Таджикистан (2006).
Публикации.
По теме диссертации опубликованы 10 научных работ и получено одно удостоверение на рационализаторское предложение.
Структура и объем диссертации.
Диссертация изложена на .. страницах компьютерного набора (шрифт 14, интервал-1,5), состоит из введения, обзора литературы, 4 глав собственных исследований, заключения, выводов, практических рекомендаций и указателя литературы, включающего 208 источников. Текст иллюстрирован 14 таблицами и 13 рисунками.
СОДЕРЖАНИЕ РАБОТЫ
Характеристика клинических наблюдений и методы исследования.
В основу настоящего исследования положен анализ результатов обследования и хирургического лечения 78 больных с посттромботической болезнью вен нижних конечностей. Все эти больные наблюдались в отделение хирургии сосудов Республиканского научного центра сердечно-сосудистой и грудной хирургии с января 1996 по декабрь 2005 г.
Мужчины составили 59 (75,3%), женщины – 19 (24,7%). Возраст больных колебался от 16 до 70 лет. Средний возраст составил 38+1,46 года.
Все больные в зависимости от уровня перенесенного тромбофлебита глубоких вен, были разделены на 3 группы: 1- группа – с посттромботической болезнью (ПТБ) глубоких вен голени (27); 2-группа – с ПТБ бедренного сегмента с интактной или хорошей реканализацией общей бедренной и подвздошной вены (29); 3-я группа – с хронической окклюзией или выраженным стенозом общей бедренной и/или подвздошной вен, т.е. обтурационной формой ПТБ (22).
Длительность заболевания колебалась от 1 года до 20 лет. При оценке тяжести ХВН мы использовали классификацию, предложенную Е.Г.Яблоковым и соавт. [87] и одобренную Совещанием экспертов по разработке стандартов лечения варикозной болезни (Москва, 16.06.2000 г.) и IX Всероссийским съездом хирургов (Волгоград, сентябрь, 2000 г.)
ХВН I степени среди наших больных имела место только у 4 (5,2%) больных. ХВН II степени наблюдалась у 42 (53,8%), ХВН III степени – у 32 (41%), т.е. больных с трофическими язвами было 32, из них у 7 – были зарубцевавшие язвы. Давность возникновения язвы составила от 3 месяцев до 4 лет. Всего окклюзионная форма наблюдалась у 29 (37,8%) из всех 78 больных. По данным других авторов, окклюзионные формы в среднем встречаются в 20-25 % случаев.
Методы исследования. Венозная гемодинамика изучалась методами УЗДГ, УЗ-дуплекснго сканирования. По показаниям некоторым больным была выполнена флебография. Полученные данные подвергали обработке на ЭВМ с применением методов вариационной статистики и корреляционного анализа.
Ультразвуковая допплерография. Для исследования больных методом УЗДГ применялся аппарат СД-100 “Вингмед” фирмы “Medata” (Швеция), с преобразователями ультразвуковых колебаний с частотами 5-10 Мгц.
Данный метод применялся как в дооперационном периоде, так и после операции для оценки эффективности коррекции венозной гемодинамики.
Задачами при исследовании методом УЗДГ являлись:
- установление проходимости или окклюзии глубоких вен;
- исследование функции клапанного аппарата глубоких, поверхностных и коммуникантных вен;
- выявление вертикального рефлюкса в глубоких венах бедра, задней большеберцовой вене, сафено-бедренного рефлюкса, рефлюкса в малой подкожной вене и горизонтального рефлюкса на голени в коммуникантных венах;
- измерение величины и определение направления кровотока в расширенных надлобковых венозных коллатералях.
Данным методом были обследованы 72 больных.
Ультразвуковое дуплексное сканирование. Исследование проводилось на аппарате SD-800 фирмы “Philips” c использованием линейного датчика с частотой излучения 5;7;10 Мгц.
Исследование проводилось на уровне бедра, голени и подвздошных вен в В-режиме и цветового допплеровского картирования (ЦДК). При этом задачами исследования явилось изучение состояния глубоких вен на всех уровнях, выявление путей коллатерального оттока, наличие патологических рефлюксов, измерение скорости кровотока в надлобковых коллатералях до коррекции и после. Данным методом обследовано 61 больной.
Флебография. Рентгеноконтрастные методы исследования проводили на ангиографическом комплексе Infinix CC “Toshiba” (Япония). В основном производилась прямая восходящая флебография. При этом изучалось изменение глубоких вен голени, бедра и подвздошной вены, пути коллатерального оттока при обтурационных формах, наличие рефлюксов. Флебография всего была выполнена по показаниям 18 больным.
РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЯ И ИХ ОБСУЖДЕНИЕ
Клиническая семиотика ПТБ характеризуется многообразием. Для каждого сегмента поражения характерны свои симптомы, что являлось основанием разделения наших больных на 3 группы.
С поражением глубоких вен голени наблюдались 27 больных. У большинства больных наблюдалась ХВН тяжелой степени, т.е. III степень (трофические язвы) отмечалась у 17 (63%) , II степень – у 10 (37%) больных. Сроки существования язвы в среднем составил 1,2 года. Длительность заболевания до развития трофической язвы варьировала в широких пределах: от 1 года до 9 лет. Из них у 5 больных язва развилась в сроках до 2 лет, у 4 зажившая язва при поступлении в клинику. Средняя длительность заболевания составила 6,4 года.
У 10 больных отмечалась ХВН II степени. Основными жалобами у больных явились отеки голени, увеличивающиеся при нагрузке. После отдыха отмечали значительное уменьшение или исчезновения отека. Чувство тяжести, распирания, ночные судороги в больной конечности. Периметр больной конечности превышал периметр здоровой на 3-4 см. Трофические изменения кожи у 6 больных были умеренными. У 4 других трофические нарушения были выраженными: обширная гиперпигментация медиальной поверхности н/3 голени, индурация, хронический тромбофлебит варикозно-расширенных подкожных вен, явления целлюлита, т.е. предъязвенное состояние.
У остальных 17 больных наблюдалась ХВН III степени. У них имелись трофические язвы голени средним сроком существования 1,2 года (у 4 -зажившая). 5 больных с явлениями экземы и дерматита до госпитализации получали амбулаторное лечение у дерматолога и после стихания процесса были госпитализированы.
УЗДГ в данной группе больных была произведена у всех 27 больных. Рефлюкс по поверхностной бедренной вене был выявлен у 13 больных, горизонтальный рефлюкс на уровне голени – у 26 и рефлюкс в задней большеберцовой вене – у 20 больных. Следует отметить, что УЗДГ давала информацию только о патологической гемодинамике, топическая диагностика была неполной. Тем не менее, для установления диагноза ПТБ УЗДГ при первичном обследовании является незаменимым методом.
Самым информативным методом в диагностике ПТБ являлось дуплексное сканирование [63,64,91,170,191]. Этот метод у больных с ПТБ голени проведено в 19 случаях. При этом вертикальный рефлюкс в поверхностной бедренной вене выявлен в 9, горизонтальный рефлюкс – в 16, вертикальный рефлюкс в задней большеберцовой вене – в 13 и изменения подколенной вены с удовлетворительным просветом выявлен в 10 случаях. Следует отметить, что данные дуплексного сканирование совпадали с данными флебографии. Флебография в данной группе проведено лишь 4 больным. Основными механизмами развития ХВН в I группе явилис: сужения, обтурации глубоких вен голени, нарушение функции мышечно-венозной помпы, клапанная недостаточность реканализованных вен, горизонтальный рефлюкс по перфорантным венам, нарушение лимфообращения.
С посттромботическими поражениями бедренного сегмента наблюдались 29 больных. В данной группе также преобладали больные с II степенью ХВН. Так, у 11 (37,9%) наблюдалась ХВН III ст., т.е. имелись трофические язвы, у 18 (62,1%) ХВН II ст. Длительность заболевания варьировала от 1 года до 20 лет, в среднем – 6,4 года. Возможно, относительно большой удельный вес больных с тяжелой степенью ХВН было связано с длительным сроком заболевания. Средние сроки существования язвы составили 1,2 года.
Клинические проявления ХВН соответственно степеням были идентичными с первой группой. Отек распространялся лишь на бедро. Следует отметить, что в ранних сроках болезни до 2 лет и менее, трофические изменения на голени практически отсутствовали, вторичное расширение подкожных вен были не выраженными. В области паха, надлобковой области расширение вен не наблюдались. У 7 (24,1%) больного отмечалась обтурационная форма ПТБ, т.е. окклюзия поверхностной бедренной вены. У 20 больных из 29 отмечались нарушения венозной гемодинамики первичного и вторичного характера на уровне голени.
При УЗДГ у 19 больных был диагностирован вертикальный рефлюкс в поверхностной бедренной вене, что свидетельствовало о хорошей реканализации. А у 7 с окклюзионной формой – кровоток не регистрировался. У 20 больных, которым было проведено дуплексное сканирование, была получена полная информация о состоянии глубоких вен. Основными факторами развития ХВН в этой группе явились: сужение, обтурация, клапанная недостаточность поверхностной бедренной вены, вторичные изменения вен голени, клапанная недостаточность вен голени и перфорантных вен, нарушение лимфообращения
В третьей группе – окклюзией общей бедренной и/или подвздошной вен, либо по отдельности, были 22 больных. Средняя длительность заболевания составила 8,7 лет (от 1 года до 20 лет). В данной группе больные по сравнению с двумя другими были более легкими, благоприятными. Из всех 22 больных у 4 наблюдалась ХВН I степени, у 14 - II степени (субкомпенсация). ХВН III степени с трофическими язвами имело место у 4 больных. Характерным симптомом окклюзии подвздошной вены являлось расширение подкожных вен в области паховой складки на стороне поражения и у более половины больных расширение надлобковых вен («естественная Пальма»).
Следует отметить, что у тех больных, у которых «естественная Пальма» была хорошо развита, венозное кровообращение было более компенсированным, а ХВН – субкомпенсированным. Информативность УЗДГ при данной локализации процесса была высокой. Окклюзии подвздошной вены во всех случаях при помощи УЗДГ была диагностирована. По надлобковым венам кровоток был направлен в сторону здоровой конечности. Скорость кровотока колебалась в пределах 7-13 см/сек в горизонтальном положении. Информативность дуплексного сканирования была еще выше, из 21 больного обследованного этим методом в 20 случаях диагностирована полная окклюзия подвздошной вены, а в 1 случае – резкий стеноз. Флебография была проведена в этой группе 12 больным. В большинстве случаев данные дуплексного сканирования были достаточными для оптимального выбора оперативного лечения. Основными факторами развития ХВН в III-й группе явились: окклюзия подвздошной вены, недостаточность коллатеральных путей оттока, посттромботические изменения глубоких вен других сегментов, вторичные изменения вен голени, недостаточность перфорантных вен.
До 1997 года в сосудистом отделении РНЦСС и ГХ больные с ПТБ лечились хаотично, целенаправленное исследование не велось. Основными видами оперативного лечения явились флебэктомия и операция Линтона. Перекрестное бедренно-бедренное шунтирование были единичными. Кроме того, большинство больных лечились консервативно. Нельзя не отметить, что непосредственные результаты после операции Линтона удовлетворяли во многом хирургов. Однако, эти больные через определенное время после операции вновь обращались с возобновлением прежних жалоб. Большинство из них периодически лечились стационарно или амбулаторно в связи с прогрессированием ХВН.
С 1997 года нами разработана тактика хирургического лечения, направленая на коррекцию основных патогенетических механизмов нарушения венозной гемодинамики, которая развивается закономерно после перенесенного острого тромбофлебита глубоких вен нижних конечностей.
Этими принципами являлись:
1. Выполнить оперативное вмешательство в более ранних стадиях болезни (в стадии реканализации), когда еще не успели развиться глубокие нарушения венозной гемодинамики, непораженные сегменты магистральных вен еще дееспособны, трофические нарушения еще не развились, или они минимальны;
2. Максимально корригировать все виды патологических вено-венозных сбросов (рефлюксов);
3. Улучшить венозный отток;
4. Сохранить все интактные коллатеральные вены;
5. Желательно все необходимые виды операции выполнить в один этап, т.е., производить многокомпонентные, комбинированные операции, ибо оставление какого-либо звенья патогенеза ХВН, не даст желаемого результата;
6. Выбор метода операции должен зависить от локализации, тяжести, протяженности и характера посттромботических изменений глубоких вен.
Всем 78 больным были произведены широкий спектр оперативных вмешательств.
В первой группе с ПТБ голени выполненные операции выглядели следующим образом:
- коррекция клапанов поверхностной бедренной вены (экстравазальная или интравазальная)
- устранение клапанной недостаточности коммуникантных вен (операция Линтона, операция Савельева-Константиновой, эндоскопическая диссекция, надфасциальная перевязка перфорантных вен)
- устранение клапанной недостаточности задней большеберцовой вены (обтурация или резекция задней большеберцовой вены).
Иссечение подкожных вен играла не основную роль. Основной ствол большой подкожной вены на бедре всегда сохранялся.
Так как у 10 больных были выявлены относительная недостаточность клапанов поверхностной бедренной вены, им были выполнены коррекция клапанов экстравазальным и интравазальными способами. Обычно эти операции были комбинированы основными корригирующими операциями на голени: коммуникантная недостаточность была устранена эндоскопической диссекцией (3); классической операцией Линтона Фельдеровским разрезом (2); Резекцией или обтурацией задней большеберцовой вены (4); субфасциальным лигированием перфорантных вен по методу Савельева-Константиновой (1).
У 10 других больных были выполнены комбинированные корригирующие операции: флебэктомия и резекция задней большеберцовой вены и диссекция перфорантных вен.
Остальным 7 больным из всех 27 были выполнены однокомпонентные операции: операция Линтона – 4; эндоскопическая диссекция коммуникантных вен – 3. Эти операции были направлены только на устранение горизонтального рефлюкса по перфорантным венам.
Операции выбора при ПТБ голени: резекция задней большеберцовой вены, субфасциальная диссекция перфорантных вен по Савельеву-Константиновой, при наличии только коммуникантной недостаточности - эндоскопическая диссекция перфорантных вен.
Методы коррекции венозной гемодинамики при поражении бедренного сегмента разнообразны и сложны. Единого способа операции не существует.
При хорошей реканализации поверхностной бедренной вены в 14 случаях были выполнены переключающие операции, изменением направления кровотока из поверхностной бедренной вены через интактные клапаны других вен. В 9 случаях поверхностная бедренная вена после пересечения анастомозировалась с глубокой бедренной веной, в 5 – с большой подкожной веной. У 8 больных переключающие операции были комбинированы с другими оперативными вмешательствами на голени. 2 переключающие операции были выполнены при окклюзии поверхностной бедренной вены на уровне н/з бедра. В 2 случаях произведена перевязка поверхностной бедренной вены из-за неполной реканализации последней; у 2 больных производилась коррекция сохранившихся клапанов поверхностной бедренной вены; еще у 4 больных с обтурационной формой были выполнены только резекция задней большеберцовой вены в комбинации с диссекцией коммуникантных вен. В отношении 4 больных была предпринята неадекватная хирургическая тактика, т.е., при хорошей реканализации поверхностной бедренной вены, была выполнена флебэктомия или операция Линтона без коррекции пораженных вен бедра.
Операции выбора при ПТБ бедра: переключение поверхностной бедренной вены с направлением кровотока через интактные клапаны других вен (при реканализации); при обтурации поверхностной бедренной вены: – переключение ее в большую подкожную вену на н/3 бедра или переключение подколенной вены (при наличии условий); основными операциями при обтурационной форме являются корригирующие операции на голени
В 3-ей группе больных с окклюзией подвздошной вены выбор метода операции зависел от состояния коллатеральных путей оттока. Объем операции зависел от выраженности ХВН, степени нарушения венозной гемодинамики на уровне голени. При данной локализации поражения может быть выполнены 2 вида операций: операция Пальма-Эсперона и коррекция надлобковых коллатеральных вен. Показания к этим операциям ставятся в зависимости от состояния коллатеральных вен надлобковой области – «естественная пальма». Необходимость сочетания операций на голени зависит от степени нарушения гемодинамики на голени.
В случае не выраженности коллатеральных вен надлобковой области нами была произведена классическая операция перекрестное аутовенозное бедренно-бедренное шунтирование Пальма-Эсперона. Данный вид операции был выполнен у 11 больного. Альтернативой операции Пальма-Эсперона являлась коррекция надлобковых коллатералей путем резекции удлиненных, извитых подкожных вен надлобковой области и наложение анастомоза конец в конец. Данный вид операции также был выполнен у 10 больных. В надлобковых коллатералях до операции измерялся венозный кровоток (10 больных) со скоростью в среднем 7,4+0,47см/ сек. После операции у больных, перенесших данную операцию, отмечалось заметное усиление скорости кровотока (ЛСК в среднем составила 16,2 + 0,7 см/ сек). При определении различий скорости кровотока до и после операции методом по парных сравнений получена высокая достоверность (P<0,01).
В раннем послеоперационном периоде осложнения во всех группах отмечались в 13 (16,8%) случаях. Наибольше всего наблюдалась лимфорея – у 8 (10,4%) больных. Из 78 операций в 64 (84,4%) случаях осложнения не отмечались. Следует отметить, что о гемодинамическом эффекте операции в ближайшем послеоперационном периоде судить не возможно, так как регресс симптомов ХВН происходил медленно в течение длительного времени.
Отделенные послеоперационные результаты изучались в процессе диспансерного наблюдения, при повторном обращении больных в ангиологический кабинет поликлинического отдела РНЦСС и ГХ. Сроки наблюдения составили от 6 месяцев до 5 лет. В отдаленном периоде практически все больные наблюдались в сроках от 1 года до 5 лет и более. При этом до 1 года наблюдались 17, до 2 лет – 13, до 3 лет – 15, до 4 лет - 9, до 5 лет и более – 23 больных.
Результат оценивался по 3-х балльной системе: хороший, удовлетворительный и неудовлетворительный. При хорошем результате отмечался значительный регресс признаков ХВН, переход одной степени ХВН к другой - более легкой, отмечалось заживление и отсутствие рецидива язвы, улучшение качества жизни, восстановление трудоспособности, при УЗДГ - проходимость анастомоза и отсутствие патологических рефлюксов. Больные считали, что операция им значительно помогла. Удовлетворительный результат считался тогда, когда незначительный регресс симптоматики ХВН, уменьшение отека конечности, субъективное улучшение состояния, уменьшение трофических нарушений, отсутствие рецидива язвы. При УЗДГ отмечалась проходимость анастомоза, либо тромбоз, улучшение коллатерального кровотока, усиление кровотока в бедренной вене, чем эти показания до операции. Больные считали, что операция несколько облегчила их состояние. Неудовлетворительный результат считался в тех случаях, когда признаки ХВН не регрессировали, а наоборот отмечалось прогрессирование ХВН, рецидив трофической язвы. Больные отмечали отсутствие эффекта от проведенной операции.
Мы анализировали динамику степени ХВН после операции во всех группах, которая представлена в табл. 1 и рис. 1.
Изменения степени ХВН в результате хирургического лечения во всех группах. Табл. 1.
| Степень хронической венозной недостаточности | До операции количество больных | После операции количество больных |
| III ст. - декомпенсация II ст. - субкомпенсация I ст. – компенсация | 32 42 4 | - (5) 16 (22) 31 (4) |
| Всего | 78 | 47 (31) |
Примечание: в графе после операции указано количество больных, у которых после операции отмечалось снижение тяжести ХВН; в скобках – количество больных, у которых ХВН оставалась на прежнем уровне.
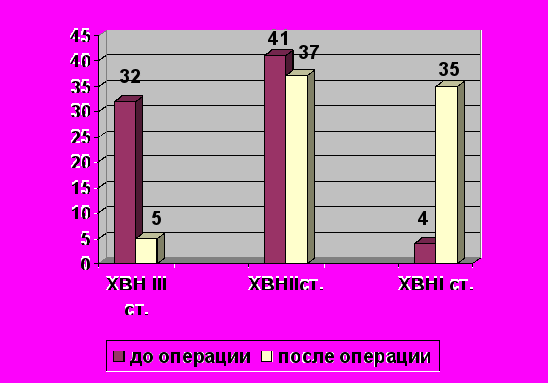
Рис. 1. Динамика степени ХВН в результате хирургического лечения
Таким образом, хорошие результаты в сроках до 5 лет сохранялись у 35 (44,9%), удовлетворительные – у 36 (46,2%) и неудовлетворительные – у 7 (8,9%) больных. Всего положительные результаты были отмечены у 71 (92,2%) больного (табл. 2 и рис. 2).
Отдаленные послеоперационные результаты в сроки до 5 лет во всех группах. Табл.2.
| Хорошие результаты | Удовлетворительные результаты | Неудовлетворительные результаты |
| 35 (44,9%) | 36 (46,2%) | 7 (8,9%) |

Рис.2. Диаграмма отдаленных результатов.
В заключение следует отметить, что в раннем послеоперационном периоде оценить истинные результаты хирургического лечения невозможно, так как регресс симптомов ХВН происходит постепенно в течение многих месяцев. Стабилизация корригированной патологической венозной гемодинамики, улучшение венозного оттока проявляются позже - от 6 месяцев до года. Как было сказано выше, хирургическая коррекция венозного кровотока не излечивает больного, но приводит к стойкой ремиссии заболевания, при адекватной реабилитации после операций к значительному регрессу ХВН. Всякое оперативное вмешательство преследует двоякую цель: коррекция патологической венозной гемодинамики и улучшение венозного оттока. Достичь этой цели одним вмешательством не возможно. Поэтому основным звеном нашего подхода к вопросу хирургического лечения ПТБ является выполнение многокомпонентных операций для достижения обеих целей. Изолированные операции можно выполнить тогда, когда в ранних стадиях ПТБ еще не включены многие звенья патогенеза развития ХВН, патологический венозный кровоток имеет ограниченный характер. Поэтому хорошие отдаленные результаты были отмечены у больных при выполнении только переключающих операций на бедре, операции Пальма-Эсперона и коррекции надлобковых коллатералей, у которых не имелись глубокие нарушения венозной гемодинамики на уровне голени.
Залогом успеха хирургического лечения ПТБ, на наш взгляд, являются такие принципы, как: получение полной информации о состоянии глубоких вен всех уровней по данным дополнительных методов исследования без снижения роли флебографии; выполнение операции в более ранних сроках после перенесенного тромбофлебита глубоких вен, но только после завершения процесса реканализации; многокомпонентные операции; не нарушать естественные коллатеральные пути; обеспечить достаточный венозный отток из дистальных сегментов конечностей, корригируя мышечно-венозную помпу на голени.
ВЫВОД Ы
1. Тяжесть клиники ХВН зависела от степени реканализации тромбированных вен, распространенности посттромботических изменений и от длительности заболевания:
- окклюзионные формы ПТБ наблюдались в 37,8% случаях.
- трофические язвы отмечались у 41% больных.
- наиболее тяжелая степень ХВН отмечалась при обтурациях двух и
более сегментов глубоких вен.
2. Ультразвуковая доплерография и дуплексное сканирование сосудов позволяет определить локализацию и характер поражения глубоких вен. Так при ПТБ голени нарушение венозной гемодинамики в основном отмечается на уровне голени, а при поражения вен бедра и подвздошного сегмента в ранних стадиях гемодинамика нарушается только в указанных сегментах, которая в последующем распространяется на уровне голени.
3. При ПТБ голени операциями выбора являются резекция задней большеберцовой вены и субфасциальная диссекция по Савельеву-Константиновой, при наличии только коммуникантной недостаточности – эндоскопическая диссекция перфорантных вен.
4. При ПТБ вен бедра, когда поверхностная бедренная вена реканализована, наиболее физиологичным методом операции является переключение поверхностной бедренной вены с направлением кровотока через интактные клапаны других вен и сочетание корригирующих операций на голени.
- при окклюзионных формах ПТБ показана переключение большой подкожной вены на позицию подколенной в сочетании с корригирующими операциями на голени.
5. При окклюзии подвздошной вены сопровождающая не выраженными надлобковыми коллатералями показана операция Пальма-Эсперона, а при варикозной трансформации развитых надлобковых коллатералей – их коррекция.
6. В результате примененной нами хирургической тактики хорошие результаты в сроках до 5 лет сохранялись у 35 (44,9%), удовлетворительные – у 36 (46,2%) и неудовлетворительные – у 7 (8,9%) больных.
ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ
1. Для решения вопроса об операции необходимо определить сегменты посттромботического поражения глубоких вен нижних конечностей.
2. Для выбора и определения объема оперативных вмешательств необходимо иметь полную информацию о состоянии глубоких вен всех уровней по результатам УЗДГ, дуплексного сканирования, а в ряде случаев по необходимости и флебографии.
3. Для диагностики флебография показана при окклюзионных формах ПТБ для уточнения распространенности окклюзии и путей коллатерального оттока. В остальных случаях дуплексное сканирование дает достаточную информацию о состоянии глубоких вен и патологической гемодинамики.
4. Оптимальным сроком для реконструктивных операций является стадия полной реканализации после острого тромбоза глубоких вен (не менее 1 года) и развитии коллатеральных путей венозного оттока.
5. Хирургическая тактика в зависимости от распространенности посттромботического поражения включает: одноэтапность, многокомпонентность корригирующих операций, максимальное устранение всех компонентов патологической венозной гемодинамики различных сегментов глубокой венозной системы.
6. При трофических язвах размерами до 2 см возможно иссечение язвы с пластикой местными тканями, а при размерах более 5 см - перевязка притекающих вен под язвой по предложенной нами методике.
Список опубликованных работ
1. Реконструктивные операции при хронической венозной недостаточности // 9-й Всероссийский съезд сердечно-сосудистых хирургов. Бюллетень НЦССХ им. А.Н.Бакулева РАМН, том 4 №11, Москва, 18-21 ноября 2003г. -С.146 (в соавт.с Султановым Д.Д.).
2. Предоперационная подготовка больных с венозными трофическими язвами. // 51-й научно практическая конференция ТГМУ им. Абуали ибни Сино “Вода и здоровье” Сборник научных статей. Душанбе. - 2003. С.297-298. (в соавт.с Султановым Д.Д. и др.).
3. Treatment of ulcers in patients with chronic vein failure. 52nd ESCVS International Congress November- 2003. (Sultanov D.D.,)
4. Коррекция клапанов глубоких вен при хронической венозной недостаточности // IX ежегодная сессия НЦССХ им. А.Н. Бакулева РАМН с Всероссийской конференции молодых ученных. Том 6. №3 Москва 15-17 май 2005г. С. 79. (в соавт. с Усманов Н.У.и др.)
5. Коррекция венозной гемодинамики при хронической венозной недостаточности нижних конечностей. // Матер.2-й республиканской научно - практической конференции ассоциации кардиологов Республики Таджикистан с международным участием. Худжанд 2004. С. 106 (Гиёсова П.Ф.)
6. Коррекция венозной гемодинамики при обтурационных формах постромбофлебетической болезни нижних конечностей // Материалы конференции молодых ученых и студентов с международным участием Душанбе, 12 апреля 2006 год. С. 143-145. (Гиёсова П.Ф.)
7. Реконструктивные операции при односторонних окклюзиях подвздошной вены // Реферативный сборник непубликуемых работ выпуск 06. 2006. Депонированные научные работы РТ. (в соавт.с Султановым Д.Д. и др.).
8. Основные принципы хирургического лечения посттромботической болезни нижних конечностей // Журнал «Здравоохранение Таджикистана» №4 Душанбе 2006. (в соавт.с Султановым Д.Д. и др.).
9. Восстановительные операции при посттромботической болезни // Актуальные проблемы клинической онкологии. 50-я научно-практическая конференция ТГМУ им. Абуали ибн Сино с международным участием. Душанбе 25 декабря 2006г. С .231. (Гиёсова П.Ф.)
10. Выбор методов операции при посттромботической болезни подвздошно-бедренного сегмента // Журнал «Медицина Кыргызстана» Бишкек-Чолпон-Ата, 2007. №4, С.146-150 (в соавт.с Султановым Д.Д. и др.).
Рационализаторское предложение
Способ хирургического лечения венозной трофической язвы // Рационализаторское предложение № 3147/Р-449 от 16.10.2006г. (в соавт.с Султановым Д.Д. и др.).
РЕЗЮМЕ
Гиёсова П.Ф. Выбор метода операции при посттромботической болезни нижних конечностей.
В диссертации анализированы результаты хирургического лечения 78 больных с посттромботической болезнью нижних конечностей. Оценена важная роль неинвазивных методов диагностики таких как ультрозвуковая доплерография и дуплесное сканирование. В зависимости от локализации посттромботического поражения глубоких вен нижних конечностей все больные разделены на 3 группы: I – посттрботическая болезнь (ПТБ) голени, II - ПТБ бедренного сегмента и III - односторонние окклюзии подвздошной вены. Разработана хирургическая тактика и основные принципы хирургического лечения при поражениях различных сегментов глубоких вен нижних конечностей. Определен необходимый объем и выбор методов реконструктивных и корригирующих оперативных вмешательств для каждого сегмента глубокой венозной системы. В частности установлено, что при локализации ПТБ на уровне голени эффективным является резекция задней большеберцовой вены и субфасциальная диссекция по Савельеву-Константиновой, при наличии только коммуникантной недостаточности – эндоскопическая диссекция перфорантных вен. При поражения бедренной вены, когда поверхностная бедренная вена реканализована, наиболее физиологичным методом операции является переключение поверхностной бедренной вены с направлением кровотока через интактные клапаны других вен и сочетание корригирующих операций на голени. А при окклюзионных формах ПТБ бедренного сегмента показана переключение большой подкожной вены на позицию подколенной в сочетании с корригирующими операциями на голени. При окклюзии подвздошной вены сопровождающая не выраженными надлобковыми коллатералями показана операция Пальма-Эсперона, а при варикозной трансформации развитых надлобковых коллатералей – их коррекция.
В результате применения этих принципов в отдаленном периоде в сроках до 5 лет хорошие результаты сохранялись у 35 (44,9%), удовлетворительные – у 36 (46,2%) и неудовлетворительные – у 7 (8,9%) больных. Всего положительные результаты были отмечены у 71 (92,2%) больного
Страница -138, таблица- 21, рисунок -14, библиограф -213.
Summary
Giyosova P.F. Choice of surgery in postthrombotic diseases of lower extremities
Candidate dissertation – Surgery – 14.00.27
Results of surgical treatment of 78 patients with postthrombotic diseases of lower extremities was analyzed. The role of noninvasive diagnostic methods as ultrasound dopplerography and duplex scanning was estimated. In depend on localization of postthrombotic lesions in lower extremities deep veins the patient were divided in 3 groups: I – postthrombotic diseases of shin, II - postthrombotic diseases of the femoral segment, III- single -side occlusion of iliac veins. Surgical tactic and main principles of surgical treatment in lower’s extremities deep veins lesions were developed. Necessary volume and choice the methods of reconstructive and corrective surgical intervention for every segment of deep venous system was determined. It was established that in localization of postthrombotic diseases on the shine’s level the resection of tibial posterior veins and subfacial dissection by Saveliev-Konstantinova is preferable. In presence only insufficiency of communicated veins – endoscopic dissection of perforant veins is recommended. In the case of femoral veins lesion when superficial femoral vein is recanalyzed more physiologic method of surgery is changeover the superficial femoral vein with direction of blood currency thorough intact valves and combination of corrective surgeries on shines. In occlusion of iliac vein accompanied with non extensive suprapubical collaterals surgery of Palm-Esperon is indicated and in case of varicous transformation of suprapubical collaterals – their correction is necessary.
In the results of using these principles at remote time till 5 years good outcomes were observed in 35(44,9%), satisfactory – in 36 (46,2%) and insufficient – in 7 (8,9%) patients. Positive results were noted in 71 (92,2%) patients.
Pages –138, Pictures – 14, Table – 21, Bibliography – 213.
Хулоса
Ѓиёсова П.Ф. «Интихоби усули љарроњї зимни бемории пасазтромбозии атрофияи поён»
Дар диссертация натиљаи муолиљаи амалиётии 78 нафар беморони гирифтор ба бемории пасазтромбозии атрофияи поён тањлил гардидаст. Хамчунин наќши муњими усулњои ѓайриинвазиви ташхис аз ќабили доплерографияи ултросадои ва сканеркунии дуплекси арзёби шудааст. Хамаи беморон бар асоси мавќеи љойгиршави эњтимоли пасазтромбозшави варидњои амиќи атрофияти поён ба 3 гуруњ људо карда шудаанд: I – бемории пасазтромбозии сегменти соќ; II – бемории пасазтромбозии сегменти рон; III – оклюзияи якљонибаи вариди тињигох. Усули амалиёти ва принсипњои ассосии муолиљаи амалиёти њангоми эътилоли сегментњои гуногугуни варидњои амиќи атрофияи поён ба вуљуд оварда шуданд. Барои њар як сегменти системаи варидњои амиќ њаљми ногузир ва тарзи интихоби љароњии реконструктивї ва ислоњкунандатаин карда шудаанд. Аз љумла муќарар гардид, њангоми дар ноњияи соќ ва диссекцияи субфассиалии Савелев-Константинова, аммо зимни сирфан мављуд будани нокифоягии коммуникатї диссексияи эндоскопї вариди перфоративї самарбахш ба њисоб меравад.
Њангоми эътилоли вариди рон, ки дар он сурат вариди сатњии рон дучор реканализасия мегардад, усули аз нигоњи физиологї муносибтари љарроњї он аст, ки тамоюли вариди сатњи ронро бо гардонидани самти хунгардиш аз роњи дарѓотњо (клапанњо) – и интактии варидњои дигар таѓир додав а љароњии ислоњкунандаи соќро тавъам месозем. Аммо зимни мављуд будани шаклњои окклюзионии бемории пасазтромбозии сегментии рон таѓир додани тамоюли вариди калони зери љилди ба мавзеи тањтизонуи дар пайвастаги бо љароњии руи соќ раво дониста шудааст. Зимни окклюзияи вариди тињигоњ, ки кололатералњои нињонии зеризињориро ба њамроњ доарад, љароњии Пальма – Эсперон, аммо њангоми мављуд будани трансформасияи варикозии колатералхои инкишофёфтаи зеризињори ислоњи онњо чоиз аст.
То 5 сол пеш бар асари истифодаи принсипњои ёдшуда дар мавриди 35 аз беморон (44,9%) натиљаи хуб. Дар мавриди 36 нафар аз беморон (46,2%) натиљаи ќаноатбахш ва дар мавриди 7 нафар аз беморон (8.9%) натиљаи ѓайриќаноатбахш собит боќи монд. Ба таври кули дар мавриди 71 нафар беморон (92,2%) натиљаи мусби ба назар расид.
Сањифа -138, љадвал-21, расм-14, библиография 213
