Симультанные лапароскопические холецистэктомии и гинекологические операции при сочетанной патологии желчного пузыря и органов малого таза 14. 01. 17 Хирургия
| Вид материала | Автореферат |
- Лекция по внутренним болезням. Тема: заболевания желчного пузыря и желчевыводящих путей, 99.94kb.
- Модель пациента, 89.94kb.
- Приложение к, 93.87kb.
- Программа №16 санаторно-курортной помощи больным с болезнями печени, желчного пузыря,, 40.25kb.
- Лекция Лапароскопические операции на придатках матки. Операции при внематочной беременности, 44.13kb.
- Лечебно диагностическая программа при заболеваниях печени, желчного пузыря, желчевыводящих, 63.99kb.
- Лечебно диагностическая программа при заболеваниях печени, желчного пузыря, желчевыводящих, 70.73kb.
- Система применения природных лечебных факторов урала у детей с экологически отягощенными, 564.56kb.
- Кафедра анатомии, 12.44kb.
- Хронические заболевания желчного пузыря и желчных путей классификация, 196.05kb.
РЕЗУЛЬТАТЫ ОПЕРАТИВНОГО ЛЕЧЕНИЯ И ИХ ОБСУЖДЕНИЕ
Оценка изменений показателей центральной гемодинамики.
Во время лапароскопической операции при наложении карбоксиперитонеума в организме развивается ряд патофизиологических сдвигов: изменение механики дыхания вследствие поджатия диафрагмы, изменение гемодинамики в связи с компрессией брюшной аорты и нижней полой вены (уменьшение венозного возврата к сердцу, снижение сердечного выброса), абсорбция углекислого газа через брюшину (один из факторов развития гиперкапнии и ацидоза), вентило-перфузионный дисбаланс, перераспределение жидкости в организме.
Для оценки влияния длительного карбоксиперитонеума на системную гемодинамику в интра- и раннем послеоперационном периоде, мы сравнивали показатели среднего артериального давления (АДср), частоты сердечных сокращений (ЧСС), индекса общего периферического сопротивления сосудов (ИОПСС) и сердечного индекса (СИ) у пациенток основных 1-ой и 2-ой групп и контрольной группы 3, где карбоксиперитонеум не накладывался. Показатели регистрировали с помощью полифункционального монитора Hewlett Packard, реомонитора «Диамант», по методу Тищенко на 8 этапах: начало операции, холецистэктомия, гинекологический этап (дренирование брюшной полости в 3-ей группе), конец операции, 1 час после операции, 5 часов после операции, 24 часа после операции, 48 часов после операции.
В таблице 6 и рисунках 4-7 представлены колебания гемодинамических показателей на различных этапах исследования. Фоновое состояние в трех группах характеризовалось нормодинамическим режимом кровообращения.
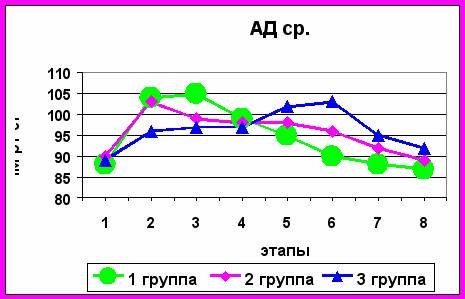
Рисунок 4. Динамика изменений среднего артериального давления
У пациенток 1-ой и 2-ой групп показатели АДср нарастали на фоне длительного напряженного карбоксиперитонеума на травматичных этапах операции, а через 5-6 часов быстро снижались до исходных величин. Так, на гинекологическом этапе операции отмечалось достоверное повышение АДср в 1-ой группе (p<0,05) до 105±4,7 мм рт.ст., а через 5 часов после операции отмечалось снижение до 90±3,8 мм рт.ст. Во 2-ой группе через 5 часов после операции уровень АДср составил 96±3,6 мм рт.ст (рис.4).
Данные, зарегистрированные у пациенток 3-ей группы, демонстрируют то, что интраоперационно отмечались стабильные значения АДср, а в раннем послеоперационном периоде оно изменялось в сторону повышения до высоких значений – 103±4,1 мм рт.ст. (p<0,05). На 1 - 2 сутки после операции наблюдалась некоторая тенденция к понижению данного параметра.
При регистрации ЧСС наблюдалась схожая картина: отмечено достоверное повышение ЧСС на лапароскопических этапах симультанных операций до 95-97 уд/мин (p<0,05), и быстрая нормализация данных показателей через 5-6 часов после операции в 1-ой и 2-ой группах (рис.5).
В группе сравнения интраоперационно показатель ЧСС оставался относительно стабильным, однако в ближайшем послеоперационном периоде мы фиксировали достоверное увеличение ЧСС - через 5 часов после окончания операции до 95±3,3 уд/мин (p<0,05).
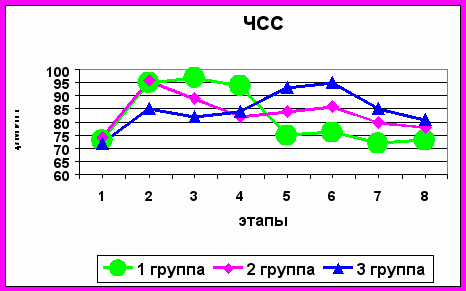
Рисунок 5. Динамика изменений частоты сердечных сокращений
Во время наложения карбоксиперитонеума отмечен рост показателей ИОПСС: на этапе ЛХЭ в 1-ой группе до 2298±384,2 дин.с.см-5.м2; во 2-ой группе до 2305±342,1 Дин.с.см-5.м2. К концу операции отмечалось повышение ИОПСС в 1-ой группе до 2295±318,7 Дин.с.см-5.м2 (p<0,05). В послеоперационном периоде в основных группах ИОПСС быстро нормализовался и оставался стабильным.
В группе №3 в раннем послеоперационном периоде мы наблюдали достоверное (p<0,05) увеличение ИОПСС до 2279±239,3 Дин.с.см-5.м2 (5 часов после операции), с последующим постепенным снижением данного показателя (рис.6).
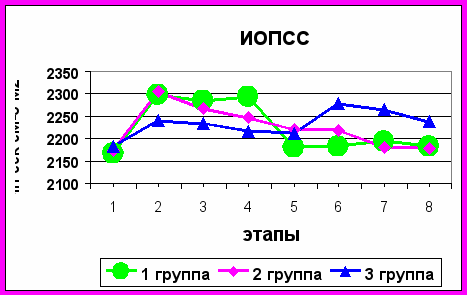
Рисунок 6. Динамика изменений индекса общего периферического сопротивления сосудов
СИ во всех группах не имел тенденции к критическим сдвигам(рис.7). В 1-ой группе было отмечено достоверное снижение СИ на гинекологическом этапе до 3,18±0,41 л/м2 мин, и к концу операции до 3,23±0,29 л/м2 мин, во 2-ой группе отмечалось снижение СИ на этапе ЛХЭ до 3,22±0,28 л/м2 мин (p<0,05). В послеоперационном периоде показатели СИ во всех группах сохранялись стабильными и статистически достоверных отличий не наблюдалось (p>0,05).
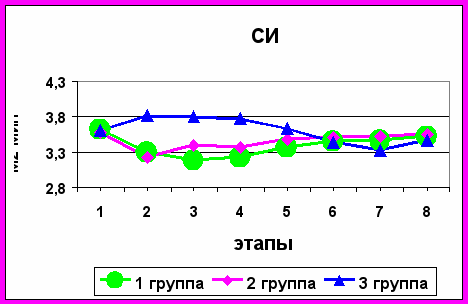
Рисунок 7. Динамика изменений сердечного индекса
-
4 8ч.после
8ч.после
операции
87±3,5
89±4,8
92±2,5
73±3,2
78±2,8
81±4,7
2183±298
2178±318
2238±330
3,52±0,31
3,55±0,37
 3,46±0,20
3,46±0,20
24ч.после
операции
88±2,4
92±5,4
95±3,2
72±3,8
80±4,5
85±5,4
2193±279
2181±394
2265±416
3,47±0,23
3,52±0,26
3,32±0,17
5ч.после
операции
90±3,81
96±3,6
103±4,11
76±2,91
86±3,4
95±3,31
2182±3121
2218±328
2279±2391
3,45±0,35
3,51±0,32
3,43±0,31
1ч.после операции
95±4,3
98±3,9
102±3,2
75±4,4
84±2,8
93±4,2
2181±257
2221±267
2212±343
3,36±0,27
3,48±0,41
3,63±0,23
Конец
операции
99±5,4
98±4,7
97±6,4
94±2,3
82±3,7
84±5,4
2295±3191
2248±302
2215±3311
3,23±0,291
3,37±0,35
3,78±0,381
Гинекол.
этап3
105±4.71
99±6,4
97±2,71
97±4,51
89±5,3
82±3,91
2286±287
2268±258
2234±310
3,18±0,411
3,39±0,34
3,80±0,271
Этап
ХЭК
104±6,1
103±2,9
96±5,6
95±4,7
96±4,1
85±2,6
2298±384
2305±3422
2240±2142
3,29±0,36
3,22±0,282
3,82±0,442
Начало
операции
88±3,3
90±2,6
89±4,7
73±3,8
74±2,8
72±4,0
2167±312
2173±254
2182±292
3,62±0,31
3,58±0,25
3,61±0,27
№
Гр.
1
2
3
1
2
3
1
2
3
1
2
3
Параметры
АДср
мм рт.ст.
ЧСС
уд/мин
ИОПСС
Дин.с.см -5 .м2
СИ
л/м2 мин
Таким образом, во всех группах тенденций к критическим сдвигам не отмечалось. Более высокие показатели ЧСС, АДср, ИОПСС, низкие показатели СИ в группах №1 и №2 на лапароскопических этапах операции, при сопоставлении с группой сравнения, свидетельствуют об отрицательном кардиотропном действии карбоксиперитонеума.
Однако, анализ раннего послеоперационного периода показал, что исследуемые гемодинамические параметры за счет меньшего операционного стресса и травматизации тканей, в 1-ой группе стабилизировались и приближались к исходному уровню фактически в первые несколько часов после операции, во 2-ой группе на 1-2 сутки после операции. В 3-ей группе, при меньшем объеме, сразу после вмешательства показатели возрастали и их нормализация происходила на только 2-3-и сутки после операции.
Оценка степени интенсивности болевого синдрома
Для объективизации интенсивности болевого синдрома мы использовали визуальную аналоговую шкалу боли (ВАШ) по Scott J., Huskisson E.C. (1976), которая представляет собой горизонтальную линию длиной 10 см, на одном конце написано «отсутствие боли», на другом – «самая сильная боль». Интенсивность боли по ВАШ оценивали через 5-6 часов и через 24 часа после операции (до инъекции анальгетика) у 43-х пациенток 1-ой группы, 53-х пациенток 2-ой группы и 36-ти пациенток 3-ей группы.
Таблица 7
Средний балл степени интенсивности болевого синдрома по визуальной аналоговой шкале через 5-6 часов и 24 часа после операции
| Группы Время | 1группа (n=43) | 2 группа (n=53) | 3 группа (n=36) |
| 5-6ч. п/операции | 3,12±0,29* | 4,00±0,30 | 4,50±0,37* |
| 24ч.п/операции | 1,88±0,33* | 2,60±0,22 | 2,58±0,27* |
Примечание: * - разница статистически значима при сравнении 1 и 3 групп p<0,05
Через 5-6 часов после операции степень болевого синдрома в 1-ой группе была наименьшей, средний балл составил 3,12±0,29 (p<0,05), 44,2 % больных оценили интенсивность боли в 3 балла, 18,6 % - в 2 балла. При сравнении среднего балла интенсивности болевого синдрома во 2-ой и 3-ей группах статистически значимых различий не было выявлено (p>0,05) (табл.7).
Через 24 часа после операции наименьший показатель отмечен в 1-ой группе - 1,88±0,33 балла (p<0,05); большинство больных (48,8%) поставили 2 балла, а 32,6 % больных – 1 балл. Во 2-ой и 3-ей группах степень интенсивности болевого синдрома была схожей: средний балл составил 2,60±0,22 и 2,58±0,27 соответственно(p>0,05)(табл.7).
По количеству необходимых в послеоперационном периоде анальгетиков, в 1-ой группе, где симультанно проводились две лапароскопические операции, наркотическое обезболивание (Sol.Promedoli 2%-1,0 в/м) в первые сутки понадобилось только 24-м больным (37,5 % в группе), во 2-ой и 3-ей группах - всем пациенткам. На вторые сутки оно понадобилось во 2-ой 58 больным (87 %) и в контрольной группе 41-ой больной (91,1%).
Судя по частоте наркотического обезболивания, в 1-ой группе, интенсивность болевого синдрома была самой низкой. Во 2-ой и 3-ей группах данные были схожи (p>0,05).
Таким образом, интенсивность болевого синдрома у больных группы №1 была ниже, а в группе №2 такой же, как и в группе сравнения, при большем объеме операции в разных областях брюшной полости.
Оценка времени активизации больных
Время активизации больных в послеоперационном периоде является важным показателем для оценки тяжести перенесенного вмешательства и определяет степень адаптации пациента.
Наиболее ранняя активизация наблюдалась у больных 1-ой группы: в среднем, через 3,1 часа после операции они садились в постели, а через 13,9ч уже могли самостоятельно вставать (p<0,05).
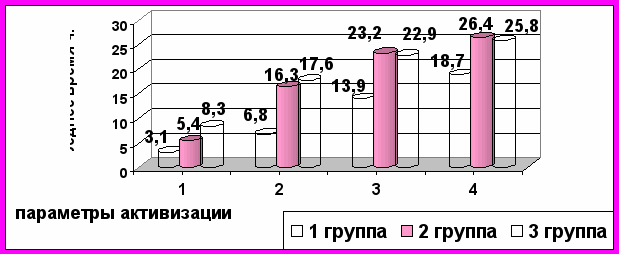
Рисунок 8. Среднее время активизации больных в послеоперационном периоде в трех группах
Параметры активизации: 1-больная садится в постели, 2-встает с поддержкой, 3-ходит по палате с поддержкой, 4-ходит по коридору самостоятельно
Между показателями в группах №2 и №3 статистически значимых отличий не выявлено (p>0,05). Пациентки 2-ой группы садились в постели в среднем через 5,4 часа, а начинали ходить через 23,2 часа после операции. В контрольной группе, после проведенной изолированной ХЭ, больные начинали садиться в постели, в среднем, через 8,3 ч после операции, ходить начинали через 22,9 ч. Разница в показателях по сравнению с 1 группой значительна (рис.8).
Это свидетельствует о том, что при большем объеме вмешательства, в 1-ой группе послеоперационная реабилитация больных проходила быстрее, а во 2-ой приблизительно одинаково с контрольной группой.
Анализ послеоперационных осложнений
Ведение больных после выполнения симультанных операций на разных анатомических областях брюшной полости требует повышенного внимания.
Всем пациенткам проводилась антибактериальная терапия. В ряде случаев, при проведении симультанных ЛХЭ и объемных гинекологических операций, проводилась интраоперационная антибиотикопрофилактика. После симультанных вмешательств пациенткам назначался антибиотик цефалоспоринового ряда на 3-4 суток. В ряде случаев, если имелись технические сложности, желчеистечение, выпадение конкрементов в брюшную полость во время операции, массивный спаечный процесс, при сочетании ЛХЭ и экстирпации матки, надвлагалищной ампутации матки, дополнительно назначался метрогил на 3-4 дня. Обезболивание проводилось наркотическими (промедол 2%-1,0 в/м) или ненаркотическими анальгетиками (кеторал, анальгин, баралгин), а так же, для профилактики тромбообразования, назначались гепарин или фраксипарин по схеме на 3-5 дней.
Если было выполнено дренирование подпеченочного пространства или малого таза, осуществлялся динамический контроль характера и количества отделяемого по дренажам. При отсутствии патологических признаков, страховочные дренажи удалялись из брюшной полости на 2-3 сутки.
При анализе количества послеоперационных осложнений (табл.8) статистических различий между показателями основных и контрольной группы не выявлено (p>0,05).
Таблица 8
Число послеоперационных осложнений в трех группах
| | 1 Группа | 2 Группа | 3 Группа |
| Число осложнений | 4 | 5 | 3 |
| % | 6,3 % | 7,5 % | 6,7 % |
В 1-ой группе, где ЛХЭ проводилась симультанно с ЛГО, отмечено 4 осложнения (6,3 %). У 1-ой пациентки (1,6 %) отмечалась эмфизема подкожно-жировой клетчатки. У 2-х больных (3,1 %) отмечался инфильтрат в области параумбиликальной раны, проведено местное лечение. У 1-ой больной (1,6 %) на 4 сутки после операции, был выявлен абсцесс печени в области ложа желчного пузыря. Пациентке под контролем УЗИ была выполнена пункция и санация абсцесса, курс дополнительной антибиотикотерапии с положительным эффектом, больная была выписана в удовлетворительном состоянии на 14 сутки после операции.
По данным литературы, послеоперационные осложнения ЛСО достигают 9,1% и аналогичны таковым при изолированных вмешательствах.
Во 2-ой группе, где первым этапом проводилась ЛХЭ, а вторым – лапаротомная гинекологическая операция, отмечено 5 осложнений (7,5 %): у 1-ой пациентки (1,5 %) отмечалась эмфизема подкожно-жировой клетчатки, у 2-х (3 %) отмечался инфильтрат послеоперационной раны, проведено местное лечение. У 1-ой больной (1,5 %) в послеоперационном периоде отмечалось поступление желчи по страховочному дренажу до 200 мл в сутки, в экстренном порядке было выполнено ЭРХПГ, при котором патологии желчевыводящих путей выявлено не было. Поступление желчи по дренажу самостоятельно прекратилось на 4-е сутки и было расценено как желчеистечение из хода Люшко. У 1-ой больной (1,5 %) после проведения симультанных ЛХЭ и надвлагалищной ампутации матки, на 1 сутки после операции возникло внутрибрюшное кровотечение из a.Uterina, что потребовало экстренной релапаротомии, восстановления гемостаза, санации и дренирования брюшной полости. Пациентка была выписана на 11 сутки после операции в удовлетворительном состоянии.
В 3-ей группе, где проводилась изолированная ХЭ доступом по Кохеру, отмечено 3 осложнения (6,7 %): у 2-х пациенток (4,5 %) отмечен инфильтрат послеоперационной раны; у 1-ой (2,2 %) – гематома послеоперационной раны, проведено местное лечение.
Таким образом, в исследуемых группах количество послеоперационных осложнений было фактически идентичным при разном объеме оперативного вмешательства. В большинстве случаев наблюдались «раневые» осложнения. Возникшие абдоминальные осложнения были выявлены в ранние сроки и вовремя купированы.
Летальных исходов не отмечено.
При анализе частоты обострений хронических терапевтических заболеваний (табл.9), в частности сердечно-сосудистой патологии, в раннем послеоперационном периоде, статистических различий между показателями основных и контрольной группы не выявлено (p>0,05).
Таблица 9
Число обострений хронической терапевтической патологии
| Группы Патология | 1 Группа | 2 Группа | 3 Группа | |||
| n | % | n | % | n | % | |
| Сердечно-сосудистые заболевания | 2 | 3,15 | 4 | 6,0 | 3 | 6,7 |
| Другие терапевтические заболевания | 2 | 3,15 | 2 | 3,0 | 1 | 2,2 |
| ВСЕГО | 4 | 6,3 | 6 | 9,0 | 4 | 8,9 |
В 1-ой группе обострения наблюдались у 4-х пациенток (6,3%): у 2-х (3,15%) развился гипертонический криз, у 1-ой больной обострение хронического бронхита, у 1-ой больной наблюдалось обострение хронического пиелонефрита.
Во 2-ой группе отмечено 6 случаев обострения хронических терапевтических заболеваний (9,0 %): у 3-х пациенток (4,5 %) обострение ишемической болезни сердца, у 1-ой больной (1,5 %) развился гипертонический криз, в 2-х случаях (3 %) - обострение хронического бронхита.
В 3-ей группе возникло 4 случая обострения терапевтической патологии (8,9 %): у 3-х пациенток (6,7 %) – обострение ИБС, гипертонической болезни, у 1-ой больной (2,2 %) обострилась язвенная болезнь 12-перстной кишки.
Пациентки были консультированы соответствующими специалистами, проводилась дополнительная консервативная терапия с положительным эффектом.
Выявлено, что количество обострений сердечно-сосудистых заболеваний в послеоперационном периоде не связано с влиянием карбоксиперитонеума на системную гемодинамику при ЛСО.
При анализе средней длительности послеоперационного койко-дня статистически значимых отличий между группами не выявлено (p>0,05). В 1-ой группе он составил в среднем – 7,9±1,2; во 2-ой и 3-ей группах фактически одинаков - 9,2±1,9 и 9,1±2,0 соответственно, при разном объеме оперативного вмешательства.
Таким образом, при проведении симультанных операций, отпадает необходимость в повторной госпитализации, снижается риск повторной анестезии, риск обострения нескорригированной вовремя хирургической патологии, развития спаечной болезни брюшной полости, необходимость в дополнительной антибиотикотерапии, по сравнению с двумя последовательными изолированными операциями. Нужно учитывать этический аспект, ведь повторная госпитализация и оперативное вмешательство являются неблагоприятным стрессорным фактором для пациентов.
Симультанные операции с использованием лапароскопической техники, в частности, такие широко внедренные в хирургическую практику как холецистэктомии и гинекологические операции, обладают рядом неоспоримых преимуществ: избавление больного от нескольких хирургических заболеваний, возможностью проведения операций на разных этажах брюшной полости при минимальной травматичности, низким операционным стрессом, ранней активизацией больных, хорошим косметическим эффектом, экономической рентабельностью.
ВЫВОДЫ
1. При наличии хронического холецистита в сочетании с доброкачественной гинекологической патологией, требующих оперативного лечения, лапароскопическая симультанная операция, при отсутствии противопоказаний, является операцией выбора.
2. Использование рациональных хирургических доступов и постановка троакаров по разработанным нами стандартам создает оптимальные условия для выполнения лапароскопических симультанных операций на органах подпеченочного пространства и малого таза.
3. При проведении лапароскопических симультанных вмешательств, в интраоперационном периоде под влиянием длительного напряженного карбоксиперитонеума возникают некоторые контролируемые отрицательные сдвиги основных показателей системной гемодинамики, однако в раннем послеоперационном периоде отмечается их быстрая нормализация и стабильность гемодинамического профиля, по сравнению с показателями при традиционных операциях.
4. Изучение результатов симультанных операций, выполняемых по поводу хронического холецистита и гинекологической патологии с использованием лапароскопических методик, указывает на их значительные преимущества: при большем объеме вмешательства не отмечается увеличения частоты послеоперационных осложнений, обострений хронической терапевтической патологии, наблюдается ранняя активизация больных, низкая интенсивность болевого синдрома по сравнению с традиционными способами хирургического лечения подобной патологии.
ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ
1. Комплексное обследование пациенток на догоспитальном этапе позволяет увеличить частоту выявления хронического калькулезного холецистита в сочетании с патологией органов малого таза, требующей хирургического лечения.
2. При отсутствии противопоказаний, в случае сочетания хронического холецистита и доброкачественной гинекологической патологии, лапароскопическая симультанная операция является приоритетной.
3. Если один их этапов при проведении симультанной операции на разных этажах брюшной полости по определенным показаниям невозможно выполнить лапароскопически, показан смешанный доступ: первый этап выполняется лапароскопически, а второй - лапаротомно.
4. При оценке операционно-анестезиологического риска при проведении симультанных операций с использованием лапароскопической техники предпочтительнее использовать классификацию московского научного общества анестезиологов и реаниматологов (МНОАР), которая позволяет наиболее полно охарактеризовать степень тяжести операции с учетом сопутствующей патологии, сложности анестезии, объема 2-х вмешательств и дать объективную оценку риска в баллах.
5. При проведении симультанных лапароскопической холецистэктомии и гинекологических операций, можно сократить количество стандартных доступов для троакаров, что снижает травматизацию ткани, не усложняет ход операции, обеспечивая при этом лучший косметический результат.
СПИСОК РАБОТ, ОПУБЛИКОВАННЫХ ПО ТЕМЕ ДИССЕРТАЦИИ
1. Брехов Е.И., Савинова Е.Б., Савинова Е.А.* Опыт проведения малоинвазивных симультанных операций. // Кремлевская медицина. Клинический вестник. – М.2005.-№2.-с.49-51.
2. Брехов Е.И., Башилов В.П., Брыков В.И., Савинова Е.А.* Малоинвазивные симультанные хирургические и гинекологические операции. // Материалы научно-практической конференции, посвященной 100-летию хирургической службы Тверской обл. – Тверь 2002.-№2.-с.46-48.
3. Савинова Е.Б., Брыков В.И., Репин И.Г., Савинова Е.А.* Симультанные лапароскопические операции в хирургии и гинекологии. // Материалы научно-практической конференции, посвященной 35-летию УНМЦ УДП РФ. – М.2003.-с.194-196.
4. Брехов Е.И., Брыков В.И., Савинова Е.А.* Лапароскопическая холецистэктомия в сочетании с симультанными малоинвазивными операциями. // Избранные вопросы клинической медицины, сб. научных трудов МЦ УДП РФ. – М.2004.-с.104-105.
Примечание* - соискатель сменила фамилию Савинова на Лебедева в 2005 г.
