Симультанные лапароскопические холецистэктомии и гинекологические операции при сочетанной патологии желчного пузыря и органов малого таза 14. 01. 17 Хирургия
| Вид материала | Автореферат |
- Лекция по внутренним болезням. Тема: заболевания желчного пузыря и желчевыводящих путей, 99.94kb.
- Модель пациента, 89.94kb.
- Приложение к, 93.87kb.
- Программа №16 санаторно-курортной помощи больным с болезнями печени, желчного пузыря,, 40.25kb.
- Лекция Лапароскопические операции на придатках матки. Операции при внематочной беременности, 44.13kb.
- Лечебно диагностическая программа при заболеваниях печени, желчного пузыря, желчевыводящих, 63.99kb.
- Лечебно диагностическая программа при заболеваниях печени, желчного пузыря, желчевыводящих, 70.73kb.
- Система применения природных лечебных факторов урала у детей с экологически отягощенными, 564.56kb.
- Кафедра анатомии, 12.44kb.
- Хронические заболевания желчного пузыря и желчных путей классификация, 196.05kb.
НАУЧНАЯ НОВИЗНА
Определены показания и противопоказания к проведению симультанных лапароскопической холецистэктомии и гинекологических операций и доказано, что при сочетании хронического холецистита и доброкачественной гинекологической патологии подобные вмешательства являются приоритетными у больных со скомпенсированной сопутствующей патологией.
Разработаны рациональные варианты хирургического доступа при проведении миниинвазивных симультанных операций в подпеченочном пространстве и малом тазу с возможным снижением числа проколов для троакаров в зависимости от анатомических параметров и планируемого объема операции.
Произведено изучение влияния длительного карбоксиперитонеума на гемодинамические показатели при проведении лапароскопической холецистэктомии, дополненной гинекологической операцией и выявлено, что, не смотря на некоторые отрицательные сдвиги во время вмешательства, в раннем послеоперационном периоде отмечается стабильность гемодинамического профиля.
Установлено, что степень интенсивности болевого синдрома, время активизации пациентов, характер и число послеоперационных осложнений, частота обострения хронических терапевтических заболеваний после выполнения подобных вмешательств не превышают показатели при традиционных изолированных методах хирургического лечения подобной патологии.
ПРАКТИЧЕСКАЯ ЗНАЧИМОСТЬ РАБОТЫ
В работе определены конкретные критерии возможности проведения симультанных лапароскопических вмешательств с учетом состояния больного, характера сочетанной патологии и риска анестезиологического пособия. Предложены рациональные варианты хирургического доступа при проведении ЛХЭ и лапароскопической гинекологической операции с возможным уменьшением количества доступов для троакаров в зависимости от анатомических параметров пациентки и объема операции. Оценена скорость восстановления параметров гемодинамики, интенсивности болевого синдрома, время активизации больных и характер послеоперационных осложнений после ЛХЭ, проведенной совместно как с лапароскопической, так и с лапаротомической гинекологической операцией.
ПОЛОЖЕНИЯ, ВЫНОСИМЫЕ НА ЗАЩИТУ
- При сочетании хронического холецистита и патологии органов малого таза, требующих оперативного лечения, при отсутствии противопоказаний, приоритетной является симультанная лапароскопическая операция.
- В ряде случаев, при проведении лапароскопической холецистэктомии и лапароскопической гинекологической операции, возможно сокращение количества стандартных доступов для троакаров, что ведет к уменьшению времени операции и травматизации тканей.
- Длительный карбоксиперитонеум во время симультанной лапароскопической холецистэктомии и гинекологической операции, не оказывает существенного влияния на показатели гемодинамики в послеоперационном периоде, что расширяет возможности проведения малоинвазивных симультанных вмешательств у больных с хронической терапевтической патологией.
- Количество послеоперационных осложнений и степень операционной травмы при проведении симультанно с лапароскопической холецистэктомией гинекологической операции не превышают данные показатели при выполнении традиционных методик хирургической коррекции подобной патологии.
АПРОБАЦИЯ РАБОТЫ
Материалы диссертационного исследования были доложены на научно-практической конференции, посвященной 100-летию хирургической службы Тверской области (Тверь, 2002г.); на научно-практической конференции, посвященной 35-летию ФГУ «УНМЦ» УД Президента РФ (Москва 2003г.); на научно-практической конференции врачей ФГУ «ЦКБ с поликлиникой» УД Президента РФ (Москва 2007г.); на совместной научно-практической конференции научных сотрудников ФГУ «Учебно-научный Медицинский Центр» УД Президента РФ, ФГУ ГНЦ Лазерной Медицины ФМБА России, ГКБ №51 Департамента Здравоохранения г. Москвы (03 июня 2010г).
ВНЕДРЕНИЕ РЕЗУЛЬТАТОВ ИССЛЕДОВАНИЯ
Методика проведения симультанных лапароскопической холецистэктомии и гинекологических операций внедрена в практику работы 1-го и 2-го хирургических, гинекологического отделений ФГУ «Центральная клиническая больница с поликлиникой» УД Президента РФ, 2-го и 3-го хирургических отделений ГКБ № 51 Департамента Здравоохранения г. Москвы.
ПУБЛИКАЦИИ: По теме диссертации опубликовано 4 печатные работы.
СТРУКТУРА И ОБЪЕМ ДИССЕРТАЦИИ
Диссертационная работа изложена на 136 листах машинописного текста, включает введение, 6 глав (обзор литературы, описание материалов и методов исследования, результаты исследования, обсуждение полученных данных, заключение) выводы, практические рекомендации и список литературы, содержащий ссылки на 130 работ отечественных и 58 – иностранных авторов. В диссертации представлены 17 таблиц и 13 рисунков и графиков.
СОДЕРЖАНИЕ РАБОТЫ
Клиническая характеристика и методы обследования больных
В основу работы положены результаты хирургического лечения 175 пациенток, из которых 130 больных с сочетанной патологией желчного пузыря и гинекологическими заболеваниями, перенесли симультанную операцию. Исследования проводились на базе ФГУ «Центральная клиническая больница с поликлиникой» УД Президента РФ (130 больных), Городской Клинической Больницы №51 Департамента Здравоохранения г. Москвы (45 больных) в период с 2002 по 2008 годы.
Больные по виду оперативного вмешательства и по характеру операционного доступа разделены на 3 группы:
1 группа (основная) – пациентки, перенесшие лапароскопическую холецистэктомию в сочетании с лапароскопическим гинекологическим вмешательством (64 больных);
2 группа (основная) – пациентки, перенесшие лапароскопическую холецистэктомию в сочетании с лапаротомным гинекологическим вмешательством (66 больных);
3 группа (контрольная) – пациентки, перенесшие традиционную холецистэктомию доступом по Кохеру (45 больных).
Все больные в исследуемых группах были сопоставимы по возрасту, нозологическим параметрам, характеру сопутствующих заболеваний.
Таблица 1
Распределение больных по возрасту
| Группы Возраст | 1 группа | 2 группа | 3 группа | Всего | ||||
| n | % | n | % | n | % | n | % | |
| До 39 | 9 | 14,0 | 7 | 10,6 | 3 | 6,7 | 19 | 10,8 |
| 40-49 | 19 | 29,7 | 16 | 24,2 | 11 | 24,4 | 46 | 26,3 |
| 50-59 | 19 | 29,7 | 20 | 30,3 | 15 | 33,3 | 54 | 30,9 |
| 60-69 | 14 | 21,9 | 17 | 25,8 | 13 | 28,9 | 44 | 25,1 |
| От 70 | 3 | 4,7 | 6 | 9,1 | 3 | 6,7 | 12 | 6,9 |
| Всего | 64 | 100% | 66 | 100% | 45 | 100% | 175 | 100% |
| Ср.возраст | 52,4±2,9 | 53,1±2,8 | 54,2±3,1 | ----- | ||||
В таблице 1 представлено возрастное распределение оперированных пациенток. Наибольшую группу больных составили женщины от 50 до 59 лет (30,9 %) и в возрасте от 40 до 49 лет (26,3 %).
Доля больных, имевших сопутствующие заболевания, была достаточно высока – 51-54% (табл.2). В структуре сопутствующей патологии первое место занимали хронические заболевания сердечно-сосудистой системы – 36 %.
Таблица 2
Число пациенток с сопутствующей патологией в группах
| Группы | 1 группа | 2 группа | 3 группа |
| Число больных | 33 | 36 | 24 |
| % | 51,6 % | 54,5 % | 53,3 % |
В большинстве случаев холецистэктомия проводилась в плановом порядке по поводу хронического калькулезного холецистита – у 164 больных (93,7%). У 8 пациенток (4,6 %) диагностирован полипоз желчного пузыря, а у 3 (1,7 %) – холестероз желчного пузыря (табл.3).
Таблица 3
Билиарная патология у прооперированных больных
| Группы Билиарная патология | 1 группа | 2 группа | 3 группа | Всего | ||||
| n | % | n | % | n | % | n | % | |
| Хр. кальк. холецистит | 59 | 92,2 | 62 | 94,0 | 43 | 95,6 | 164 | 93,7 |
| Полипоз желчного пузыря | 3 | 4,7 | 3 | 4,5 | 2 | 4,4 | 8 | 4,6 |
| Холестероз желчного пузыря | 2 | 3,1 | 1 | 1,5 | - | - | 3 | 1,7 |
| Всего | 64 | 100 | 66 | 100 | 45 | 100 | 175 | 100 |
Симультанные гинекологические операции проводились вторым этапом в 1-ой и 2-ой группах (130 пациенток). Структура и характер гинекологической патологии весьма разнообразны (табл.4).
Таблица 4
Гинекологическая патология у пациенток 1-ой и 2-ой групп
| ГРУППЫ Гинекологическая патология | 1 группа | 2 группа | Всего | |||
| n | % | n | % | n | % | |
| Доброкач. образования придатков: Цистаденома Зрелая тератома Параовариальная киста С-м поликистозных яичников Гидросальпингс Бесплодие Медицинская стерилизация Фибромиома матки Эндометриоз, аденомиоз Рецидив.гиперпласт.процесс эндометрия | 19 6 4 2 2 5 3 17 5 1 | 29,7 9,4 6,2 3,1 3,1 7,8 4,7 26,6 7,8 1,6 | 10 4 2 3 1 6 - 23 11 6 | 15,2 6,1 3,0 4,5 1,5 9,1 - 34.8 16,7 9,1 | 29 10 6 5 3 11 3 40 16 7 | 22,3 7,7 4,6 3,8 2,3 8,5 2,3 30,8 12,3 5,4 |
| Всего | 64 | 100 | 66 | 100 | 130 | 100 |
Наибольшее количество пациенток - 40 чел. (30,8 %) – было прооперировано по поводу фибромиомы матки. 29 (22,3%) больных было прооперировано по поводу доброкачественных кист яичников, в основном лапароскопическим методом.
Всем пациенткам проводилось стандартное предоперационное клинико-инструментальное обследование.
Из лабораторных исследований проводились: общий анализ крови, общий анализ мочи, коагулограмма, группа крови, биохимический анализ крови, реакция Вассермана, исследование крови на ВИЧ-инфекцию, на вирусный гепатит. При наличии кист яичников определяли онкомаркер СА 125.
Из инструментальных методов обследования проводились электрокардиография, рентгенография грудной клетки, ЭГДС, ультразвуковое исследование органов брюшной полости и малого таза, колоноскопия или ирригоскопия по показаниям.
Лапароскопические операции выполнялись с помощью инструментов фирм: Karl Storz (Германия), ETHICON (США), OLIMPUS (Япония). Операции проводились под интубационным наркозом с применением миорелаксации.
130 больных, оперированных нами симультанно, можно разделить на три категории: 1 - больные, у которых сочетанные заболевания, требующие оперативного лечения, выявлены на поликлиническом этапе – 69 человека (53%); 2 - больные, у которых сочетанные заболевания, выявлены при обследовании в стационаре – 57 человек (44 %); 3 - больные, у которых сочетанные заболевания выявлены интраоперационно – 4 человека (3 %).
По нашему мнению, всем пациенткам при подготовке к ЛХЭ необходимо выполнять УЗИ органов брюшной полости и малого таза и осмотр гинеколога. Так же при проведении лапароскопической операции необходима тщательная ревизия брюшной полости. Используя стандартный алгоритм обследования, нам удалось в 97% случаев выявить сопутствующую патологию, требующую хирургического лечения и избежать ошибок в тактике ведения больных.
Статистическая обработка данных проведена на ПЭВМ с помощью приложения Microsoft Excel 2006 к программному пакету Microsoft Office 2006, пакета прикладных программ STATISTICA.
Показания и противопоказания к проведению симультанных лапарокопической холецистэктомии и гинекологических операций
Клинические показания к проведению лапароскопических симультанных операций (ЛСО) соответствовали таковым при обычных вмешательствах. Однако особо приходилось оценивать общесоматическое состояние пациентки, степень компенсации сопутствующей терапевтической патологии.
Для комплексной оценки возможности проведения симультанной операции у пациенток 1-ой и 2-ой групп была использована классификация операционно-анестезиологического риска московского научного общества анестезиологов и реаниматологов (МНОАР, 1989г), предусматривающая количественную (в баллах) оценку риска по трем основным критериям:
1) общее состояние больного;
2) объем и характер хирургической операции;
3) вид анестезии.
Операционно-анестезиологический риск у больных в исследуемых группах при суммации составлял, в зависимости от сопутствующей патологии и объема выполненных операций, 3,5-5 баллов, что соответствует III (значительной) степени риска. Если перед операцией риск превышал 5 баллов, симультанная операция не проводилась.
При лечении пациентов мы руководствовались следующими противопоказаниями для проведения ЛСО:
Абсолютные: 1) терминальные состояния; 2) острые нарушения дыхательной или сердечной деятельности; 3) разлитой перитонит; 4)беременность; 5) диссеминированный злокачественный процесс; 6) тяжелое интраоперационное осложнение во время первого этапа операции; 7) гнойное воспаление передней брюшной стенки; 8) декомпенсированная терапевтическая патология;
Относительные: 1) коагулопатии; 2) ожирение 3-4 степени; 3)перенесенные лапаротомии, спаечная болезнь.
Противопоказания для проведения лапароскопической холецистэктомии:
Абсолютные: 1) рак желчного пузыря; 2) перипузырный инфильтрат хрящевидной плотности; 3) билиодигистивные свищи;
Относительные: 1)острый панкреатит; 2) сморщенный желчный пузырь; 3) отключенный желчный пузырь; 4) патология желчевыводящих путей: холедохолитиаз, стеноз БДС, острый холангит, механическая желтуха; 5)внутрипеченочное расположение желчного пузыря.
Противопоказаниями для проведения лапароскопических гинекологических операций явились:
Абсолютные: 1) размеры матки более 12 недель беременности при ЛНАМ, ЛЭМ; 2) шеечное расположение миоматозных узлов при ЛНАМ; 3) онкогинекологическое заболевание;
Относительные: 1) гнойно-воспалительные заболевания малого таза; 2) подозрение на онкогинекологическое заболевание; 3) массивный спаечный процесс в малом тазу; 4) доброкачественные кисты яичников более 10 см.
По мере накопления опыта проведения лапароскопических операций и совершенствования хирургической техники, некоторые противопоказания перестали препятствовать проведению лапароскопической операции.
При проведении ЛСО, надо учитывать целесообразность лапароскопического или лапаротомного доступа с точки зрения адекватности ревизии и объема оперативного пособия. У 66 пациенток (2-ая группа) нам пришлось отказаться от лапароскопического доступа на гинекологическом этапе, после проведенной ЛХЭ, в связи с характером патологии и для минимизации операционного риска.
Оперативные доступы при проведении симультанной лапароскопической холецистэктомии и гинекологических операций
В 1-ой группе, при проведении ЛХЭ симультанно с лапароскопической гинекологической операцией, мы старались минимизировать количество троакарных доступов, с учетом интраоперационной ревизии и анатомических особенностей пациентки, без ущерба удобству хирургических манипуляций. Три первых троакарных порта вводились в стандартных точках.
В ряде случаев, после ревизии, при небольших по объему гинекологических вмешательствах, 4-ый троакарный доступ по передней подмышечной линии смещали на 3-4 см книзу (5-7 см ниже реберной дуги) и 1-2 см медиальнее, что позволяло на гинекологическом этапе избежать дополнительных проколов. Подобный прием эффективен у пациенток, у которых расстояние между мечевидным отростком и лонным сочленением менее 35 см, между передневерхними подвздошными остями менее 33 см.
ЛХЭ проводилась по общепринятой методике. У большинства пациенток (93) при проведении ЛХЭ не отмечалось технических сложностей. В 5 случаях в подпеченочном пространстве был обнаружен перипузырный инфильтрат. У 22 больных (при водянке желчного пузыря) понадобилась пункция и аспирация содержимого желчного пузыря. У 9 больных мы столкнулись с трудностями в идентификации структур гепатодуоденальной связки, что потребовало более тщательной мобилизации.
Интраоперационная холангиография была проведена 5 больным. Показания к ней были следующие: расширение холедоха более 12 мм и наличие в анамнезе механической желтухи у 3 больных, трудности в идентификации структур гепатодуоденальной связки – у 1 больной, подозрение на травму холедоха – у 1 больной, при данном исследовании патологии не было выявлено.
У 1 пациентки возникло обильное кровотечение из пузырной артерии, которое было выявлено на гинекологическом этапе, гемостаз был восстановлен лапароскопически, интраоперационно.
В 29 случаях возникла перфорация желчного пузыря с истечением желчи и выпадением конкрементов в брюшную полость, произведена санация.
Отсеченный желчный пузырь помещался в контейнер и извлекался из брюшной полости в 1-ой группе из эпигастрального или параумбиликального доступа, во 2-ой группе на гинекологическом лапаротомном этапе.
Дренирование подпеченочного пространства выполнено у 78 больных при наличии инфильтрата; сомнениях в надежности гемостаза; перфорации желчного пузыря с истечением желчи и выпадением конкрементов; после проведения холангиографии. Дренаж выводили через 4-ый доступ для троакара.
В 1-ой группе на гинекологическом этапе у 33 больных (51,6 %) были произведены стандартные доступы в правой и левой подвздошных областях. При проведении объемных операций, с позиций технического удобства, на втором этапе выполняли проколы в стандартных точках (рис.1).
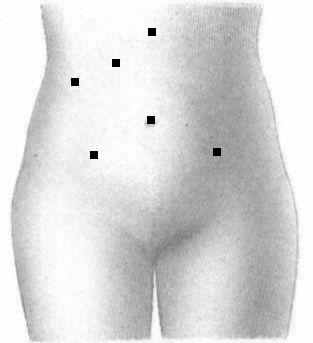
Рисунок 1. Вариант стандартного введения троакаров при сочетании ЛХЭ и ЛГО – 2 дополнительных доступа на 2 этапе
У 27 больных (42,2 %) 1-ой группы на втором этапе потребовался лишь 1 дополнительный доступ – в левой подвздошной области. У 4 пациенток (6,2%) дополнительных доступов не потребовалось (рис.2). Таким образом, смещение 4-го доступа при ЛХЭ позволило в 48,4% случаев уменьшить количество проколов на гинекологическом этапе и сократить время операции на 5-10 минут.
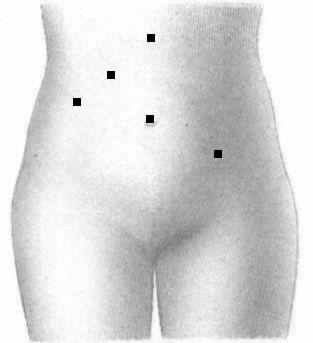
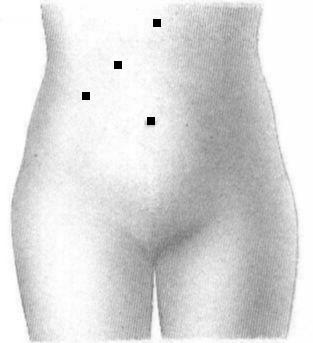
Рисунок 2. Варианты введения троакаров при сочетании ЛХЭ и ЛГО с сокращенным количеством доступов на 2 этапе.
Дренирование малого таза в 1 группе осуществлено 48 (75%) больным для контроля гемостаза, так же при ЛНАМ и ЛЭМ, через контрапертуру в левой подвздошной области.
Во 2-ой группе гинекологический этап проводился лапаротомно (рис.3). Доступ по Пфанненштилю выполнен у 58 больных (87,9%) при наличии массивного спаечного процесса в малом тазу, при доброкачественных кистах яичников более 10 см, при аденомиозе, рецидивирующем гиперпластическим процессе эндометрия, при множественной миоме матки размером более 12 недель беременности, в случаях конверсии при возникновении трудностей при лапароскопическом доступе.
Конверсия была обусловлена массивным спаечным процессом малого таза и невозможностью идентифицировать структуры у 3-х больных, у 1-ой – кровотечением из нижней надчревной артерии справа.
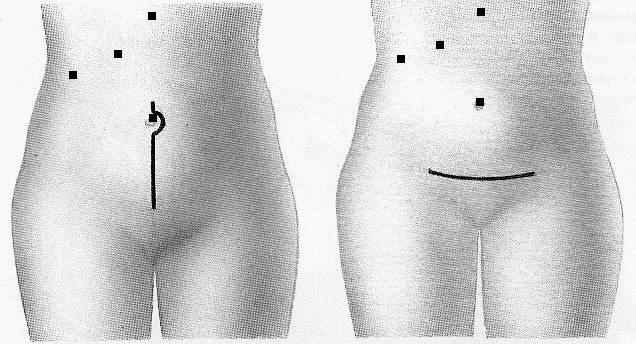
Рисунок 3. Варианты доступов при сочетании ЛХЭ и лапаротомической гинекологической операции
Нижне-срединную лапаротомию выполнили у 8 больных (12,1%) при крупных солидных образованиях придатков, подозрительных на злокачественную опухоль, при больших (более 17 недель) размерах миомы матки.
Таблица 5
Гинекологические операции, проведенные симультанно с ЛХЭ
| Группы Вид Операции | 1Группа ЛХЭ+ЛГО | 2 Группа ЛХЭ+ОГО | ||
| n | % | n | % | |
| Цистэктомия Сальпингэктомия Аднексэктомия Сальпингоовариолизис, хромотубация Коагуляция очагов эндометриоза, Медицинская стерилизация Консервативая миомэктомия Надвлагалищная ампутация матки без пр. Надвлагалищная ампутация матки с пр. Экстирпация матки без придатков Экстирпация матки с придатками | 20 2 10 5 3 3 4 8 5 3 4 | 26,5% 3,1% 15,6% 7,8% 4,7% 4,7% 6,3% 12,4% 7,8% 4,7% 6,3% | 7 - 11 6 5 - 4 9 11 7 6 | 10,6% - 16,7% 9,1% 7,6% - 6,0% 13,6% 16,7% 10,6% 9,1% |
| Всего | 64 | 100% | 66 | 100% |
Варианты гинекологических операций представлены в таблице 5. У большинства - 20 пациенток симультанным этапом выполнены лапароскопические цистэктомии, у 20 больных такие объемные и технически сложные операции как ЛНАМ и ЛЭМ.
Третью (контрольную) группу составило 45 пациенток, у которых холецистэктомия выполнена отрытым доступом по Кохеру в правом подреберье. Техника проведения подобных операций была стандартной. Дренирование подпеченочного пространства проводилось всем больным.
Время операций в трех группах достоверно различалось, среднем составляло в 1-ой группе 117±6мин, во 2-ой группе 131±5мин, в 3-ей группе 98±8 мин (p<0,05).
