Ефимова наталия Юрьевна
| Вид материала | Автореферат |
| Практические рекомендации |
- -, 56.51kb.
- Тема «Европейский Юг» Королёва Наталия Юрьевна, методист лаборатории географии Московского, 26.28kb.
- Волошин Владимир Иванович кандидат экономических наук, профессор Конина Наталия Юрьевна, 923.12kb.
- А. В. Ефимова на выездной коллегии в Сортавале Об итогах работы строительного комплекса, 230.79kb.
- Марина Борисовна Будильцева, Наталия Юрьевна Царева. М.: Астрель; Олимп, 2010. 190,, 407.87kb.
- Новая система оплаты труда – ключевой механизм модернизации образования горбачева наталия, 76.45kb.
- Федеральная миграционная служба (фмс россии) Управление Федеральной миграционной службы, 82.53kb.
- Светлана Юрьевна Кулябина, Марина Михайловна Александрова Консультант: главный специалист, 43.93kb.
- Учебное пособие в. В. Ефимова ефимова Влада Владиславовна кандидат юридических наук,, 4707.55kb.
- Насилие в отношении женщин в России Теневой доклад в работе над текстом Доклада принимали, 791.38kb.
Таким образом, у пациентов с метаболическим синдромом наблюдается более выраженное нарушение когнитивной функции, чем при АГ, связаное с усугублением нарушения мозгового кровотока при МС.
В настоящее время, самое пристальное внимание уделяется лечению АГ при метаболическом синдроме. Антигипертензивный препарат в данном случае должен быть не только метаболически нейтральным, но и влиять на функциональное состояние органов-мишеней, в том числе головной мозг. Однако в литературе имеются сообщения, отражающие противоречивые мнения о влиянии антигипертензивной терапии на состояние мозгового кровообращения [Мычка В.Б. и соавт.,2003; Суслина 3. и соавт., 2007]. Вопросы воздействия комбинаций препаратов на перфузию головного мозга и когнитивную функцию, особенно у пациентов с МС, практически не изучены. В нашей работе мы применяли 2 комбинации препаратов верапамил пролонгированного действия с индапамидом замедленного высвобождения (1-я группа) и эналаприлом (2-я группа). И заключили, что терапия верапамилом с эналаприлом оказывает более выраженное антигипертезивное действие, улучшает углеводный обмен, что сопровождается положительной динамикой церебрального кровотока по большему спектру областей головного мозга в отличие от сочетания верапамила с индапамидом, на фоне приема которого ухудшается углеводный обмен, что требует осторожности у больных МС. Обе исследуемые комбинации оказывают положительное влияние на показатели когнитивной функции, на обмен липидов в виде увеличения антиатерогенной фракции ЛПВП, снижают показатели микроальбуминурии.
Результаты нейропсихологического тестирования у больных с постоянной формой фибрилляции предсердий показали снижение показателей мышления на 13% (p=0,003), слухоречевой краткосрочной, долговременной памяти и продуктивности запоминания на 20% (p=0,045), 33% (p=0,0004) и 21% (p=0,0004), соответственно, а также зрительной кратковременной и долговременной памяти на 25% (p=0,008) и 32% (p=0,0003), соответственно, по сравнению с группой контроля (табл. 27). Кроме того, было выявлено замедление психомоторной скорости (по таблицам Шульте) в среднем на 51% (p=0,035), (по тесту “Шифровка”) на 29% (p=0,0009), (по модифицированной таблице Шульте) на 55% (p=0,0045) и снижение внимания в 3 раза (по количеству ошибок, допущенных при проведении корректурной пробы) (p=0,015) по сравнению с контрольной группой. Необходимо отметить также снижение пространственного мышления (проба Иеркса) на 6% (p=0,036) и конструктивно-пространственного гнозиса на 22% (p=0,033) по сравнению с контрольной группой. Одной из хорошо изученных причин цереброваскулярных расстройств при ФП является микротромбоэмболия мозговых артерий. Источником микроэмболов при этом служит левое предсердие, в котором вследствие прекращения систолы возникают условия для образования тромбов [Shinkawa A, et al., 1995, Stoddard M. et al., 1995]. Еще одним патогенетическим механизмом таких нарушений может явиться снижение центральной гемодинамики, вызванное хаотичной работой желудочков и отсутствием предсердного вклада в систолу. Эту гипотезу подтверждает полученные данные в процессе многофакторного регрессионного анализа о прямой зависимости между ухудшением показателей мышления, слухоречевой долговременной памяти, продуктивности запоминания, зрительной краткосрочной памяти и снижением фракции выброса левого желудочка (R2=0,29, p=0,026; R2=0,22; p=0,024; R2=0,40, p=0,02 и R2=0,18, p=0,047, соответственно). Нарушение центральной гемодинамики оказывало отрицательное влияние и на церебральную микроциркуляцию. Нами была обнаружена взаимосвязь между уменьшением минутного объема крови (МОК) и снижением мозгового кровотока в правой передней теменной области (R2=0,40, p=0,02).
В свою очередь, полученные нами результаты свидетельствуют о том, что существует прямая корреляционная связь между кровообращением в отдельных регионах головного мозга и показателями когнитивной функции. Так, по данным многофакторного регрессионного анализа, у больных с ФП ухудшение кратковременной памяти было взаимосвязано со снижением рМК в верхних и нижних отделах правой лобной доли (R2=0,21, p=0,03; R2=0,25; р=0,04, соответственно) и в правой затылочной области (R2=0,19, p=0,04), продуктивности запоминания с верхними отделами правой лобной доли (R2=0,28; р=0,03). Кроме, того была выявлена обратная зависимость между показателями психомоторной скорости (по данным корректурной пробы) и перфузией в верхних и нижних отделах правой лобной доли (R2=0,47, p=0,003; R2=0,38; р=0,002, соответственно), а также в верхних отделах левой лобной области (R2=0,35; р=0,004) и задних отделах правой теменной области (R2=0,36, p=0,02), а показатели внимания (по количеству ошибок при выполнении теста “Шифровка“ обратно коррелировали с уровнем кровотока в левой височной доле (R2=0,37, p=0,003). Учитывая тот факт, что согласно результатам, полученным в настоящем исследовании, когнитивная функция пациентов прямо связана с состоянием мозгового кровообращения, можно смело утверждать о том, что именно нарушение церебральной перфузии является одной из важнейших причин развития нейрокогнитивного дефицита у больных с постоянной формой ФП. Таким образом, результаты проведенного исследования показали, что у больных ФП даже при отсутствии очаговой неврологической симптоматики наблюдается когнитивная дисфункция, одной из патогенетических звеньев, которой является нарушение систолической функции левого желудочка, приводящее, в свою очередь к снижению церебральной перфузии.
При неэффективности медикаментозной терапии ФП, методом выбора для ее лечения становится радиочастотная аблация атриовентрикулярного соединения с последующей имплантацией частотно-адаптивного электрокардиостимулятора.
Через 3 месяца после операции и имплантации ЭКС наблюдалось достоверное увеличение фракции выброса левого желудочка на 6% (р=0,027), а также ударного (УО) и минутного объемов крови на 14% (р=0,0003) и 15% (р=0,015), соответственно. После оперативного лечения имело место статистически значимое улучшение показателей когнитивного статуса пациентов (р=0,0000001-0,03). Положительная динамика познавательной функции оказалась тесно связанной с показателями систолической функции левого желудочка по данным Эхо-КГ. Так, в процессе многофакторного регрессионного анализа была выявлена прямая зависимость между динамикой психомоторной скорости и изменением ударного объема (R2=0,32, p=0,018). Кроме того, нами была обнаружена взаимосвязь между улучшением слухоречевой долговременной памяти после имплантации ЭКС и увеличением фракции выброса левого желудочка (R2=0,36, p=0,030). Оперативное вмешательство с имплантацией ЭКС оказало положительное влияние на церебральную перфузию у обследованных пациентов. Так, по данным ОЭКТ с 99mТс-ГМПАО отмечалось увеличение рМК (по сравнению с исходным уровнем) в правой нижней лобной области на 11,5% (p=0,01), в левой верхней лобной на 5% (p=0,007) и левой височной долях на 6% (p=0,005). Улучшение центральной гемодинамики после имплантации ЭКС оказывало благотворное влияние и на церебральную микроциркуляцию. Так, в процессе многофакторного регрессионного анализа была выявлена прямая зависимость между усилением мозгового кровотока в левой верхней и правой нижней лобных долях и увеличением МОК и УО (R2=0,33, p=0,016; R2=0,28, p=0,027 и R2=0,32, p=0,017; R2=0,41, p=0,006, соответственно). В свою очередь изменения церебральной перфузии после установки ЭКС оказались тесно связанными с динамикой когнитивного статуса. Так увеличение рМК в левой верхней лобной доле сопровождалось улучшением слухоречевой долговременной памяти (R2=0,24; p=0,04), а уровень мозгового кровотока в нижних отделах правой лобной доли прямо коррелировал с показателями краткосрочной слухоречевой и зрительной памяти(R2=0,26; p=0,037, R2=0,26; p=0,04, соответственно. Следует отметить прямые зависимости между изменением рМК в левой височной области и динамикой продуктивности запоминания и конструктивно-пространственного гнозиса (R2=0,48; p=0,006, R2=0,24; p=0,047, соответственно). Достоверная зависимость выявлена между улучшением мышления после операции и усилением мозгового кровотока в левой верхней лобной доле (R2=0,34; p=0,013).
Полученные в нашем исследовании данные доказывают, что создание полной поперечной блокады методом радиочастотной аблации атриовентрикулярного соединения и имплантация ЭКС, увеличивая фракцию выброса левого желудочка, ударного и минутного объема крови, оказывает положительное влияние на церебральную перфузию и приводит к улучшению нейрокогнитивной функции пациентов (слухоречевой и зрительной памяти, абстрактного мышления, внимания и психомоторной скорости).
Проведенные нами исследования перфузии головного мозга методом ОЭКТ выявили, что коронарное шунтирование с использованием ИК сопровождалось снижением мозгового кровотока (в целом по группе) в лобной и теменной долях правого полушария (р=0,006-0,013) (рис.10).
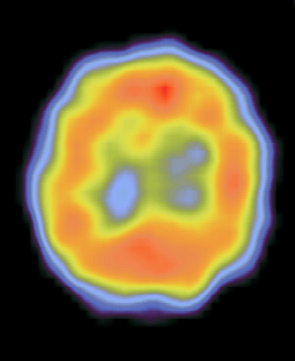

До КШ
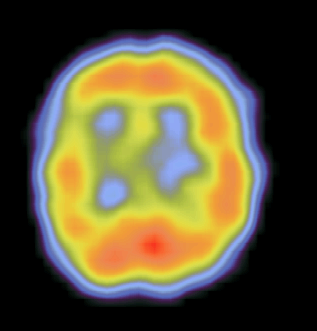
После КШ
Рис. 10. Томосрезы головного мозга, полученные после выполнения ОЭКТ с 99mТс-ГМПАО до и после КШ c применением ИК. После операции отмечается снижение церебральной перфузии в правой теменной области (обозначено стрелкой).
При индивидуальном анализе результатов перфузионной сцинтиграфии оказалось, что у 15 (68%) пациентов после хирургического вмешательства в условиях экстракорпорального кровообращения отмечалось снижение (более чем на 5%) церебральной перфузии, а у 7 (32%) изменений регионарного кровотока не наблюдалось (рис. 11). Случаи поражения теменных долей были описаны и в работах других авторов по результатам аутопсий тканей головного мозга пациентов, перенесших КШ [Murkin J.M. et. al., 1995; Degirmenci B. et. al., 1998]. Нарушение перфузии в париетальных зонах после хирургического вмешательства исследователи связывают с тем фактом, что именно эти области кровоснабжаются конечными разветвлениями трех мозговых артерий, и снижение кровотока в каждой из них может привести к поражению теменных областей [Howard R. et al., 1987].
Следует отметить, что через 6 месяцев после КШ с применением экстракорпорального кровообращения по данным ОЭКТ сохранялось снижение церебральной перфузии в правой задней теменной и в верхней лобной области по сравнению с дооперационным уровнем.
При индивидуальном анализе результатов мы обнаружили, что у 12 (54,5%) пациентов после операции в условиях ИК в отдаленном периоде было выявлено снижение регионарного кровотока по сравнению с исходными значениями, а у остальных 10 (45,5%) столь значительных изменений церебральной перфузии не отмечалось (рис.11). При этом только у трех больных величина мозгового кровотока возвратилась к дооперационным значениям. Следует отметить, что во всех этих случаях в ранние сроки после операции уровень снижения рМК превышал 5% от исходного.
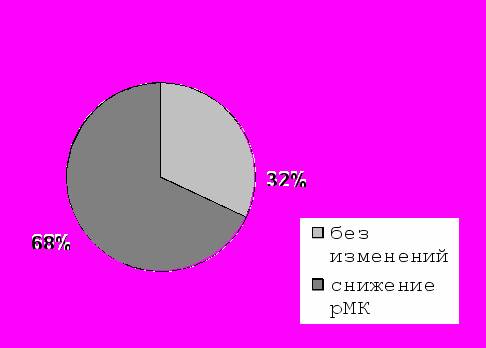 Через 14 дней после КШ Через 14 дней после КШ | 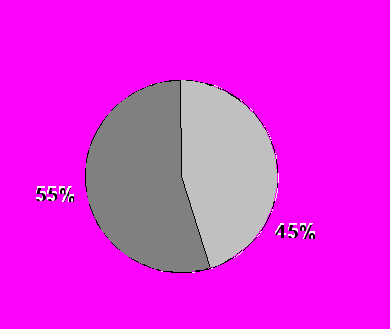 Через 6 месяцев после КШ |
Рис. 11. Изменение регионарного церебрального кровотока у пациентов после КШ с применением ИК.
Результаты нейропсихологического тестирования показали, что у 95% пациентов, перенесших КШ в условиях ИК, отмечался когнитивный дефицит, который сохранялся через 6 месяцев после оперативного вмешательства в 55% случаев.
Можно предполагать, что ранний послеоперационный когнитивный дефицит обусловлен комбинацией неспецифических эффектов хирургического вмешательства (психо-эмоциональный стресс, нарушение сна, незнакомая обстановка и проч.) и анестезии, накладывающейся на эффекты микроэмболии и/или гипоперфузии, которые являются наиболее вероятными патофизиологическими механизмами когнитивных изменений после операции на открытом сердце. Сходные объяснения даются авторами других исследований [Gill R., Murkin J.M.,1996, Selnes O.A. et al., 1999].
По данным многофакторного регрессионного анализа была выявлена достоверная корреляция между ухудшением долговременной зрительной памяти и снижением рМК в правой задней теменной области (R2=0,612; р=0,035).
По нашему мнению, причиной послеоперационной церебральной гипоперфузии у пациентов с ИБС после КШ с применением ИК является микроэмболия сосудов головного мозга, связанная со специфическими хирургическими и перфузионными манипуляциями (канюляция крупных сосудов, работа аппарата ИК и, особенно, наложение и снятие зажима с аорты). Источниками микроэмболии сосудов мозга при кардиохирургических операциях становятся, как правило, агрегаты тромбоцитов, воздух, липидные капли, белковые частицы, фрагменты кальцифицированных атеросклеротических бляшек из восходящей аорты и др. На возможность возникновения такой микроэмболии указывают в своих работах и другие исследователи [Barbut D. et al., 1996; Stump D.A. et al., 1996; Fearn S.J. et al., 2001].
Полученные нами данные свидетельствуют о том, что при выполнении КШ необходимы те или иные хирургические манипуляции, направленные на предупреждение цереброваскулярных осложнений или медикаментозная профилактика нейрокогнитивного дефицита.
В последние годы были разработаны модификации КШ, которые позволяют снизить травматичность операции с помощью доступа к сердцу через ограниченные разрезы или за счет отказа от применения аппарата ИК [Benetti F.J. et al., 1991; Buffolo E. et al., 1996]. Одним из таких хирургических вмешательств является КШ, при котором для иммобилизации шунтируемых сосудов используется местное фиксирующее устройство, а анастомозы накладываются без подключения аппарата искусственного кровообращения [Hart J.C., 2000]. Логично было бы предположить, что выполнение операции КШ без экстракорпорального кровообращения может позволить избежать церебральной эмболии, приводящей к снижению мозгового кровотока.
При выполнении коронарной реваскуляризации без остановки сердца достоверного ухудшения перфузии головного мозга (в целом по группе) не отмечалось. Более того, оперативное вмешательство на работающем сердце сопровождалось статистически значимым улучшением среднегрупповых показателей регионарного мозгового кровотока в верхних лобных и задних отделах теменных долей обоих полушарий, а также в правой затылочной области (р=0,007-0,034), которое сохранялось и через 6 мес после КШ. По данным индивидуального анализа среди пациентов этой группы через 2 недели после операции у 13 (59,1%) человек было выявлено существенное (более чем на 5%) улучшение кровотока в одном (7 случаев) или обоих (6 пациентов) полушариях, в семи (31,8%) случаях изменений перфузии обнаружено не было и только у двух больных имело место ухудшение церебрального кровотока (рис. 12). В отдаленном периоде наблюдения (6 мес.) распределение пациентов по послеоперационной динамике перфузии головного мозга практически не изменялось (рис.12).
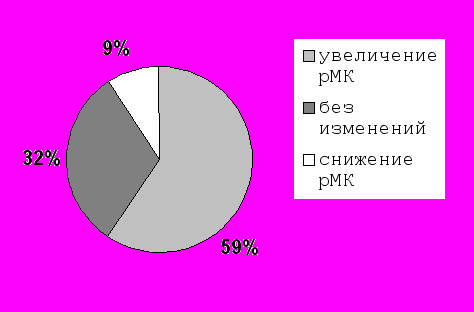 Через 14 дней после АКШ Через 14 дней после АКШ | 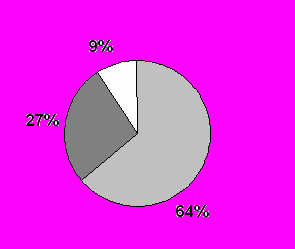 Через 6 месяцев после АКШ Через 6 месяцев после АКШ |
Рис. 12. Изменение регионарного церебрального кровотока у пациентов после КШ на работающем сердце.
У больных этой группы прослеживалось снижение риска развития нейрокогнитивного дефицита после операции. В наших исследованиях у нейрокогнитивная дисфункция отмечалась у 54% пациентов, перенесших КШ на работающем сердце, что было, несомненно, меньше (p<0,05), чем у больных I группы. В отдаленном периоде через 6 месяцев после выполнения хирургической реваскуляризации миокарда в условиях работающего сердца наблюдалось уменьшение частоты встречаемости нейрокогнитивного дефицита по сравнению с ранними сроками после операции (p<0,05). Так, ухудшение когнитивной функции (более чем на 20%) отмечалось только у трех (14%) пациентов данной группы. Представленные результаты позволяют говорить о том, что именно патогенные факторы экстракорпорального кровообращения играют важную роль в развитии цереброваскулярных осложнений после коронарного шунтирования.
При проведении многофакторного регрессионного анализа была выявлена достоверная зависимость между увеличением фракции выброса после операции и улучшением показателей корректурной пробы и отыскиванием чисел по таблице Шульте (R2=0,618; р=0,021) и (R2=0,911; р=0,044), соответственно. Исходя из полученных данных можно предполагать, что некоторое улучшение когнитивной функции после операции на работающем сердце может быть обусловлено улучшением общего состояния пациента в связи с нормализацией гемодинамики, в частности с увеличением показателя фракции выброса после реваскуляризации миокарда.
Полученные нами данные о том, что патофизиологической основой нейрокогнитивного дефицита после КШ в условиях экстракорпорального кровообращения является снижение мозгового кровотока и литературные сведения о положительном влиянии инстенона на церебральную перфузию и метаболизм нейронов в условиях ишемии мозга [Дамулин И.В и соавт. , Saletu В. et al., 1980], позволили предположить, что профилактическое введение инстенона окажет положительный эффект на состояние мозговой гемодинамики и когнитивной функции у больных ИБС после коронарного шунтирования, выполненного в условиях экстракорпорального кровообращения. У
 пациентов, оперированных в условиях ИК на фоне профилактического введения инстенона достоверных ухудшений перфузии головного мозга (в целом по группе) не отмечалось. При этом мы наблюдали снижение (более чем на 5%) церебрального кровотока лишь у 5 (23,8%) пациентов, в 8 (38,1%) случаях изменений рМК не отмечено, более того у 8 (38,1%) человек имело место его увеличение (рис.13).
пациентов, оперированных в условиях ИК на фоне профилактического введения инстенона достоверных ухудшений перфузии головного мозга (в целом по группе) не отмечалось. При этом мы наблюдали снижение (более чем на 5%) церебрального кровотока лишь у 5 (23,8%) пациентов, в 8 (38,1%) случаях изменений рМК не отмечено, более того у 8 (38,1%) человек имело место его увеличение (рис.13). 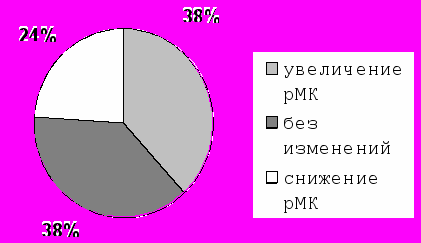 Через 14 дней после КШ | 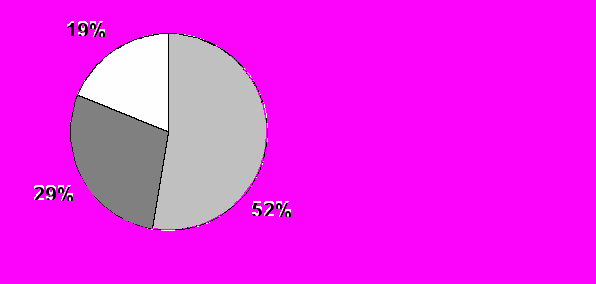 Через 6 месяцев после КШ Через 6 месяцев после КШ |
Рис.13. Изменение регионарного церебрального кровотока у пациентов после КШ в условиях ИК с применением инстенона.
Через 6 месяцев после КШ у лиц этой группы по данным ОЭКТ отмечалось увеличение церебральной перфузии в правой задней теменной области, в верхних лобных долях обоих полушарий, в правой височной области и обоих полушарий затылочной доли по сравнению с дооперационным уровнем. При индивидуальном анализе результатов мы обнаружили, что у 4 (19%) пациентов после операции в условиях ИК с применением инстенона в отдаленном периоде было выявлено снижение регионарного кровотока по сравнению с исходными значениями, у 6 (28,6%) значительных изменений церебральной перфузии отмечено не было и в 11 (52,4%) случаях наблюдалось увеличение рМК (рис.13). Результаты нейропсихологического тестирования показали, что в группе пациентов, у которых хирургическая реваскуляризация миокарда сопровождалась применением инстенона, значительное ухудшение памяти (более чем на 20%) наблюдалось лишь у 11 (61%) из 21 пациента, что достоверно меньше, чем в I группе (p<0,05), прооперированной без медикаментозной профилактики. В отдаленном периоде (через 6 месяцев) после выполнения хирургического вмешательства в условиях экстракорпорального кровообращения с применением инстенона наблюдалось снижение частоты встречаемости нейрокогнитивного дефицита по сравнению с ранними сроками. Так, ухудшение когнитивной функции (более чем на 20%) отмечалось только лишь у 30% пациентов данной группы.
Исходя из изложенного, можно сделать заключение, что профилактическое введение инстенона позволяет снизить негативные эффекты экстракорпорального кровообращения на когнитивную функцию. Профилактику негативного влияния ИК на церебральную перфузию и нейропсихологические показатели с помощью инстенона можно связать с действием компонентов этого препарата на различные звенья патогенеза ишемического и гипоксического поражения нервной системы путем повышения утилизации глюкозы и кислорода за счет активации анаэробного гликолиза и пентозных циклов [Hammerl H. et al., 1972, Saletu В., Grunberger J., 1980]. Таким образом, результаты настоящего исследования свидетельствуют о том, что профилактическое введение инстенона при выполнении КШ с применением экстракорпорального кровообращения позволяют значительно снизить риск нарушений мозговой гемодинамики и нейропсихологического состояния пациентов
П
 ри анализе всех трех групп пациентов оказалось, что изменениям мозговой перфузии соответствовала и динамика когнитивного статуса. Так из 23 пациентов с послеоперационным нарушением рМК у 21 (91%) отмечался нейрокогнитивный дефицит, и только в двух случаях ухудшений когнитивных показателей не наблюдалось. Среди лиц с неизмененной церебральной перфузией (21 больной) в 7 случаях (33%) когнитивная функция после операции не изменялась, а у 14 пациентов (67%) отмечался нейрокогнитивный дефицит. Из пациентов с увеличением рМК (21 человек) в 13 случаях (62%) КШ не влияло на когнитивные показатели, и у 8 больных (38%) была выявлена нейрокогнитивная дисфункция.
ри анализе всех трех групп пациентов оказалось, что изменениям мозговой перфузии соответствовала и динамика когнитивного статуса. Так из 23 пациентов с послеоперационным нарушением рМК у 21 (91%) отмечался нейрокогнитивный дефицит, и только в двух случаях ухудшений когнитивных показателей не наблюдалось. Среди лиц с неизмененной церебральной перфузией (21 больной) в 7 случаях (33%) когнитивная функция после операции не изменялась, а у 14 пациентов (67%) отмечался нейрокогнитивный дефицит. Из пациентов с увеличением рМК (21 человек) в 13 случаях (62%) КШ не влияло на когнитивные показатели, и у 8 больных (38%) была выявлена нейрокогнитивная дисфункция. Индивидуальный анализ результатов через 6 месяцев после КШ показал, что среди 24 пациентов с увеличенным рМК, только в двух случаях (8%) отмечался нейрокогнитивный дефицит. Среди 23 больных с неизмененной церебральной перфузией в 6 случаях (26%) сохранялась когнитивная дисфункция, а у 17 пациентов изменений нейропсихологических показателей по сравнению с дооперационным периодом не наблюдалось. Из 18 больных со сниженным рМК в 13 (72%) случаях был выявлен нейрокогнитивный дефицит и у 5 пациентов изменений когнитивного статуса не было.
Более того, оказалось, что перфузионную сцинтиграфию головного мозга, выполненную в ранние сроки после операции можно использовать и для прогнозирования развития отдаленного когнитивного дефицита. Так нейропсихологические нарушения через 6 месяцев после операции наблюдались у 68% больных со снижением более чем на 5% рМК в ранние сроки после операции, в то время как среди лиц без ухудшения церебральной перфузии когнитивная дисфункция имела место лишь в 14% случаев (р=0,007) (рис. 14).
 | 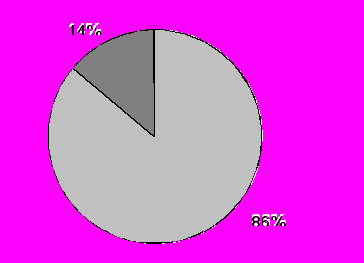 |
| Снижение рМК через 14 дней после КШ | рМК без ухудшений через 14 дней после КШ |
Рис.14. Динамика церебральной перфузии в ранние сроки после КШ и отдаленный прогноз когнитивного статуса.
Таким образом, результаты проведенных исследований и совокупность выводов настоящей работы позволяют сформулировать концепцию о роли цереброваскулярных нарушений в патогенезе когнитивной дисфункции у больных кардиологического профиля. Полученные данные указывают на то, что в основе познавательных расстройств, имеющих место при сердечно–сосудистой патологии, лежит обеднение церебральной перфузии, преимущественно, в лобных, теменных и височных долях. При этом механизмы развития цереброваскулярной недостаточности при той или иной нозологической форме заболеваний существенно отличаются. Так, у лиц с АГ преобладающим является дисрегуляция суточного профиля АД в сочетании с нарушением ликвородинамики и перивентрикулярным отеком; у больных МС - повышенная вариабельность АД в течение суток, устойчивый подъем ночного АД, увеличение индекса времени гипотонии, нарушение ЭЗВД и ЭНВД; у пациентов с ФП - нарушение центральной гемодинамики, а после КШ в условиях искусственного кровообращения - микроэмболия сосудов головного мозга, связанная со специфическими хирургическими и перфузионными манипуляциями (канюляция крупных сосудов, работа аппарата ИК, наложение и снятие зажима с аорты). В зависимости от особенностей возникновения и прогрессирования хронической ишемии мозга предложена стратегия патогенетически обоснованной профилактики мнестико-интеллектуальных расстройств.
ВЫВОДЫ
Одним из основных факторов нарушения когнитивной функции у больных с сердечно-сосудистой патологией является снижение регионарного мозгового кровотока в различных отделах коры головного мозга.
- Развитие когнитивных расстройств у больных эссенциальной гипертонией достоверно связано с дефицитом церебральной перфузии, формирование которого, в свою очередь, зависит от степени возрастания систолического и диастолического АД в разное время суток, увеличения индекса времени гипертензии, отсутствия ночного снижения АД, а также выраженности признаков внутричерепной гипертензии и нарушений ликвородинамики.
- Особенностями суточного профиля артериального давления и эндотелиальной функции, усугубляющими негативное влияние артериальной гипертензии на мозговой кровоток и когнитивную функцию у пациентов с метаболическим синдромом, являются увеличение индекса времени и площади гипертензии, повышенная вариабельность систолического артериального давления в течение суток, устойчивый подъем ночного АД в сочетании с ростом индекса времени гипотонии и нарушением эндотелийзависимой и эндотелийнезависимой релаксации сосудов.
- Под влиянием эффективной гипотензивной терапии у пациентов с артериальной гипертонией (β-блокатор) и метаболическим синдромом (комбинация антагониста Ca2+ с ингибитором АПФ) происходит улучшение перфузии головного мозга и регрессия нейрокогнитивного дефицита, обусловленные уменьшением нагрузки избыточным артериальным давлением и положительной динамикой его суточного ритма.
- У пациентов с постоянной формой фибрилляции предсердий развивается когнитивная дисфункция, одной из патогенетических звеньев которой является нарушение центральной гемодинамики, приводящее к обеднению церебральной перфузии. Радиочастотная аблация атриовентрикулярного соединения с последующей имплантацией электрокардиостимулятора оказывает положительное влияние на сократительную функцию миокарда левого желудочка, что сопровождается улучшением мозгового кровообращения и интеллектуально-мнестических процессов.
- Использование искусственного кровообращения в процессе коронарного шунтирования у пациентов с ишемической болезнью сердца сопровождается нарушением мозговой перфузии, патогенетически связанной с возникновением когнитивного дефицита. Выполнение операции на работающем сердце или профилактическое назначение церебропротективной терапии позволяют существенно уменьшить риск указанных осложнений.
- Неблагоприятным предиктором сохранения стойкого когнитивного расстройства после кардиохирургического лечения больных ишемической болезнью сердца является раннее послеоперационное снижение регионарного кровотока в лобных и/или теменных долях головного мозга более, чем на 5% от исходного уровня.
- Использование количественной перфузионной томосцинтиграфии головного мозга у больных с сердечно-сосудистыми заболеваниями без очаговой неврологической симптоматики следует считать методом выбора, позволяющим диагностировать диффузные нарушения церебрального кровообращения в различных регионах головного мозга, приводящие к нарушению слухоречевой и зрительной памяти, мыслительных процессов, внимания, психомоторной реакции и оптико-пространственного гнозиса, а также исследовать патогенез когнитивной дисфункции у данной категории пациентов.
ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ
- Для профилактики нарушений церебральной перфузии и когнитивного дефицита у больных ИБС, планируемых на операцию коронарного шунтирования в условиях экстракорпорального кровообращения, можно рекомендовать введение инстенона по следующей схеме: внутривенно капельно (в дозе 2 мл в 250 мл 0,9% раствора NaCl) за 1 сутки до операции, во время КШ (перед началом ИК), и в течение 4 дней после хирургического вмешательства один раз в день. Затем в течение 10 дней продолжить прием таблетированной формы инстенона (по 1 таблетке 3 раза в день).
- Операцию коронарного шунтирования предпочтительнее выполнять на работающем сердце (при наличии соответствующих показаний и технических условий), поскольку это позволяет избежать негативного влияния факторов искусственного кровообращения на мозговую перфузию и, тем самым, уменьшить риск нейрокогнитивных осложнений.
- Для оценки состояния церебральной перфузии у пациентов с сердечно-сосудистой патологией без неврологического дефицита следует проводить томосцинтиграфию головного мозга с количественным расчетом регионарного мозгового кровотока в верхних и нижних отделах лобной доли, передних и задних регионах теменной, височной и затылочной долей.
- Перед операцией коронарного шунтирования и на ранних сроках после неё в план обследования пациента целесообразно включать выполнение количественной перфузионной томосцинтиграфии головного мозга. При этом снижение регионарного кровотока в лобных и или теменных долях более чем на 5%, по сравнению с исходным уровнем, свидетельствует о наличии цереброваскулярных осложнений, что является неблагоприятным прогностическим признаком сохранения в дальнейшем нейрокогнитивного дефицита.
