Методические материалы для медицинских работников первичного звена г. Калининград, 2003 год
| Вид материала | Документы |
- Методические материалы в помощь повышению квалификации библиотечных работников на 2003, 1056.07kb.
- Формирование межличностной толерантности медицинских работников среднего звена в системе, 351.22kb.
- Методические рекомендации Минск, 2009 Информация подготовлена: Республиканский комитет, 546.95kb.
- Гришина Наталья Владимировна доктор психологических наук, профессор Чермянин Сергей, 1836.72kb.
- Методические материалы для подготовки к кандидатскому экзамену по историни и философии, 1834.32kb.
- Primary Care Physicians педиатрическая аллергология для врачей первичного звена и всем, 50.28kb.
- Методические рекомендации к изучению курса для студентов юридического факультета Калининград, 413.15kb.
- Требований охраны труда работников организаций москва 2011 год, 1471.62kb.
- Методические материалы по проектной деятельности, 27.05kb.
- Приказ от «15» декабря 2011 г. №2984-д г. Калининград Об аттестации руководящих работников, 97.01kb.
Перечень
форм первичной медицинской документации на ФАП
| № п/п | Наименование формы | Номер формы |
| 1. | Медицинская карта амбулаторного больного | 025/у |
| 2 | Направление на консультацию и во вспомогательные кабинеты | 028/у |
| 3. | Журнал учета процедур | 029/у |
| 4. | Контрольная карта диспансерного наблюдения | 030/у |
| 5. | Книга записи вызовов врачей (фельдшеров) на дом | 031/у |
| 6. | Ведомость учета посещений к среднему медицинскому персоналу здравпункта, ФАП | 039-1/у-88 |
| 7. | Экстренное извещение об инфекционном заболевании, пищевом, остром профессиональном отравлении, необычной реакции на прививку | 058/у |
| 8. | Журнал учета инфекционных заболеваний | 060/у |
| 9. | Рабочий журнал учета профилактических прививок | прил. №1 |
| 10. | Журнал учета и расхода бакпрепаратов | прил. №2 |
| 11. | Журнал учета экстренной профилактики столбняка | прил.№3 |
| 12 | Журнал регистрации амбулаторных больных | 074/у |
| 13. | Тетрадь записи беременных, состоящих под наблюдением ФАП | 075/у |
| 14. | Фельдшерская справка о смерти | 106-1/у-84 |
| 15. | Индивидуальная карта беременной и родильницы | 111/у |
| 16. | История развития ребенка | 112/у |
| 17. | Обменная карта родильного дома, родильного отделения больницы, сведения женской консультации о беременной | 113/у |
| 18. | Тетрадь учета работы на дому патронажной медицинской сестры (акушерки) | 116/у |
| 19. | Журнал учета чрезвычайных ситуаций | 168/у-96 |
| 20. | Журнал учета флюорографического обследования | прил.№4 |
| 21. | Списочный состав женского населения с 18-летнего возраста и отметка о профосмотре | 271 |
| 22. | Список женщин фертильного возраста высокой группы риска | прил.№5 |
| 23. | Паспорт обслуживаемого участка | прил.№6 |
| 24. | Отчет о работе ФАП за год | прил.№7 |
| 25. | Журнал замечаний и предложений, сделанных при проверках работы ФАП за год | прил.№8 |
| 26. | Журнал учета температурного режима холодильника | прил.№9 |
| 27. | Журнал учета работы бактерицидных ламп | при.№10 |
| 28. | Журнал учета работы воздушных и паровых стерилизаторов | 257/у |
| 29. | Журнал учета и расхода этилового спирта | прил.№11 |
| 30. | Журнал учета работы по гигиеническому обучению и воспитанию населения, пропаганде здорового образа жизни | при.№12 |
ОХРАНА РЕПРОДУКТИВНОГО ЗДОРОВЬЯ
ОБОСНОВАНИЕ:
-Снижение рождаемости.
-Повышение общей смертности.
-Рост психических и социально значимых заболеваний.
-Ухудшение состояния здоровья беременных.
-Высокий уровень материнской смертности.
-Высокая распространенность абортов.
-Недостаточное использование средств контрацепции.
-Проблемы подросткового возраста (наркомания, алкоголизм, токсикомания, ИППП).
-Высокий процент бездетных пар.
1.Репродуктивное здоровье, по определению ВОЗ, - состояние полного физического, умственного и социального благополучия, а не только отсутствие болезней и недугов во всех сферах, касающихся репродуктивной системы, ее функций и процессов.
В существующих социально-экономических условиях состояние репродуктивного здоровья населения страны остается одной из наиболее острых медико-социальных проблем, являясь фактором социальной безопасности.
2.Основные направления охраны репродуктивного здоровья населения.
Цель: сохранение и улучшение репродуктивного здоровья населения и повышение его репродуктивного потенциала.
Задачи: Обеспечение государственной политики в области охраны репродуктивного здоровья.
- Поддержка региональных проблем.
- Активное участие общественности.
- Совершенствование законодательной базы в области охраны репродуктивного здоровья.
3. Государственная политика в области охраны репродуктивного здоровья населения.
Проблемы охраны репродуктивного здоровья населения выходят за пределы компетенции здравоохранения и приобретают характер первостепенных задач национальной политики. Реализуется в рамках специальных федеральных целевых программ.
4.Система профилактических мер по охране репродуктивного здоровья.
- Предотвращать риск нарушения репродуктивного здоровья женщин.
- Проводить профилактику абортов.
- Предотвращать патологию беременности и родов.
- Для профилактики врожденных пороков развития и наследственных болезней обеспечить бесплатным медико-генетическим консультированием вступающих в брак молодоженов, пациентов и семей с нарушением репродуктивной функции.
5.Совершенствование организации медицинской помощи по охране репродуктивного здоровья.
-Оптимизация деятельности первичной медико-профилактической помощи с учетом внедрения семейной медицины.
-Развивать консультативно-диагностические службы и дневные стационары с расширением амбулаторной хирургической помощи по коррекции и восстановлению репродуктивной функции.
-Восстановление нарушений репродуктивного здоровья, особенно у подростков, должно стать важным направлением деятельности всех служб здравоохранения.
-Следует особое внимание уделить дальнейшему развитию андрологии.
6.Научные исследования в области охраны репродуктивного здоровья.
Осуществление медико-социальных исследований по репродуктивному поведению различных групп населения для научного обоснования программ в области семейной политики.
7.Система подготовки и усовершенствования кадров в области охраны репродуктивного здоровья
Для обеспечения охраны репродуктивного здоровья необходимо адаптировать новые специальности, такие как:
- врач общей практики,
- медицинский психолог,
- медицинская сестра с высшим образованием,
- специалист по социальной работе,
- специалист по медицине труда,
- менеджер здравоохранения и др.
8.Информационная и просветительская работа с общественностью и населением.
Успех мер по охране репродуктивного здоровья зависит от объединения усилий:
правительственных,
общественных,
религиозных и других организаций, партий и движений,
самого населения
на основе уважения личности и его права на выбор.
9.Механизмы и этапы реализации концепции.
1 этап-2000-2002 г.
2 этап –2003-2004 г.
Подписано министрами здравоохранения, образования, труда и социального развития. Концепция приведена в сокращении.
Репродуктивное здоровье мальчиков и юношей.
Отсутствие службы оказания помощи в репродуктивном здоровье мальчиков – отрицательный фактор в формировании половой и репродуктивной функции мужчин.
Детская и подростковая андрология.
Половое развитие человека идет в 2-х направлениях: психосексуальном и соматополовом.
Условно выделяют 7 этапов:
- Пренатальный (анте- и интранатальный) период.
Пол зародыша определяется в момент зачатия в зависимости от того, какой из сперматозоидов (носителей X или V) хромосомы вступил в оплодотворение.
Строение половых желез определяет гонадный пол. С 8 недель внутриутробного развития яички вырабатывают андрогены, под их влиянием происходит развитие и формирование внутренних и наружных половых органов по мужскому типу. При отсутствии или недостатке выработки андрогенов или нечувствительности периферических рецепторов к ним в процессе эмбриогенеза наружные половые органы могут формироваться по женскому типу или же развиваются различные аномалии.
- Неонатальный и грудной возраст.
Во время кормления грудью – формирование оральной фазы сексуальности (по З.Фрейду). Ласки матери, ее улыбка, голос, тактильные контакты все это по типу импринтинга (запечатление в мозге) определяет в дальнейшем эмоциональную и сексуальную сферу, положительно окрашивая ее.
- Период от 1 до 17 лет нейтральный или парапубертатный. Узнавание половой принадлежности окружающих. Половая идентификация. К 3-м годам констатация необратимости психического пола.
- Препубертатный период( 7-13 лет).
Закрепление полоролевых установок. В общении со сверстниками дети "самонастраиваются" на определенную психосексуальную ориентацию и половое распределение ролей.
- Пубертатный период( 12-16 лет).
Особенность в том, что юноша испытывает гамму психосексуальных эмоций на фоне значительных преобразований во всем организме. В начале периода – платонические мечты, затем постепенно платоническое либидо, затем эротические фантазии.
- Переходный период сексуальности (16-26 лет).
Эпизодические мастурбации для снятия полового напряжения и начало половой жизни. Формирование порога приемлемости.
- Период зрелой сексуальности с 25 лет.
Знание этих периодов позволяет медицинским работникам, педагогам учитывать эти детали для выбора адекватных воспитательных приемов, решения вопросов о задержке психосексуального развития и стадии, на которой оно остановилось.
Запаздывание признаков полового развития на 2 года и больше – это задержка, которая требует коррекции и исключения гипоганадизма.
Для оценки соответствия полового развития мальчиков календарному возрасту приводим ориентировочные данные:
| Возраст | Длина полового члена по дорсальной поверхности | Длина яичка |
| 11 лет | 4±1 см | 1,5±0,5 см |
| 12 лет | 5±1 см | 2±0,5 см |
| 13 лет | 6±1 см | 2,5±0,5 см |
| 14 лет | 7±2 см | 3±0,5 см |
| 15 лет | 7±2 см | 4±0,5 см |
| 16 лет | 8±1,5 см | 4,5±0,5 см |
| 17 лет | 9±2 см | 4,5±0,5 см |
| 18 лет | 10±2 см | 5±1 см |
Оволосение лобка с 12 лет; к 15-16 годам – ромб, с 17 лет на внутренней поверхности бедер. При отклонении от нормы необходимо направить пациента к специалисту.
Несмотря на то, что в более позднем возрасте пубертат наступает спонтанно, многие мужчины, перенесшие задержку, страдают нарушениями потенции и даже психическими отклонениями.
Профилактика заболеваний, угрожающих репродуктивному здоровью
1.Выявление у детей первого года жизни врожденной патологии яичек, полового члена и уретры:
- крипторхизма – неопущение яичка в мошонку - одностороннего или двухстороннего.
-аномалии количества и структуры яичка: полиорхизм (нахождение более двух яичек), моноорхизм (отсутствие одного яичка), анорхизм (отсутствие обоих яичек),
-аномалии полового члена – гипоспадия – недоразвитие губчатой части уретры, с замещением недостающего участка соединительной тканью и искревлением члена в сторону мошонки: головчатая, стволовая, мошоночная, промежностная,
-аномалии уретры – эписпадиия – порок развития уретры, отсутствие части верхней стенки.
2. Выявление у детей дошкольного возраста фимоза, функционально узкой крайней плоти, воспалительных заболеваний головки полового члена и крайней плоти.
3. Выявление у ребенка школьного возраста (до позднего пубартата) травм органов мошонки, воспаления яичка и его придатка, кист придатка.
4. Выявление заболеваний, свойственных активному пубертату: варикозное расширение вен семенного канатика, заболеваний передаваемых половым путем.
Решение репродуктивных проблем подростков – предупреждение бесплодия.
Репродуктивное здоровье девочек.
Клиническими признаками начала полового созревания является увеличение скорости роста, появление молочных желез и полового оволосения.
Ускорение темпов роста отмечается в возрасте 9-11 лет и связано со стимуляцией этого процесса половыми стероидами. Рост девочки за год увеличивается на 6-8 см
Следующий симптом – увеличение молочных желез – появляется в 10-11 лет. Первые волосы на лобке обнаруживаются у девочек 11-12 лет
Менархе обычно наблюдается в возрасте 12-13 лет. Менструации появляются при достижении массы тела 45 кг. У девочек с избыточной массой тела они начинаются раньше – в 12 лет, у девочек с дефицитом – позже после 13 лет. После менархе девочка вступает во вторую фазу полового развития, сразу после менархе часто наблюдается ановуляторные циклы и только через 1-2 года возникают –овуляторные
Появление вторичных половых признаков у девочек в возрасте до 8 лет можно расценивать как проявление преждевременного полового развития.
Отсутствие вторичных половых признаков (отсутствие молочных желез) в 13 лет и менструаций в 15 –16 лет свидетельствует о задержке полового развития.
Наиболее частой причиной задержки полового развития являются различные формы дисгенезии гонад, связанные как с хромосомным или генетическим дефектом, так и с тяжелым поражением гонад в эмбриональном или раннем постнатальном периоде.
Такая девочка должна быть направлена на консультацию в медико-генетическое отделение ЦПСиР , определение кариотипа будет решающим в постановке диагноза и тактике лечения. Показанием для консультации в медикогенетическом центре является также задержка роста (рост 13 летней девочки должен быть не менее 143 см и не более 165 см), неопределенное сторение наружних половых органов (в любом возрасте).
Нарушения менструального цикла у девочек бывают следующие: ювенильные кровотечения, аменорея, гипоменструальный синдром, альгодисменорея. Эти состояния требуют консультации детского гинеколога, который по приказу Областного отдела здравоохранения есть в каждом районе. Обильние или длительное маточное кровотечение, неоднократно рецидивирующее может быть проявлением заболевания крови, приводить к анемии и требуют консультации гематолога.
Воспаления гениталий неспецифические, для которых характерны зуд гноевидные умеренные или обильные выделения – вульвовагинит, лечение которого начинается с соблюдения правил гигиены половых органов (подмывание после посещения туалета, тщательное мытье рук, смена трусов 1-2 раза в день), Можно применить сидячие ванночки 1-2 раза в день по 15 минут при температуре 38-41 градус с отваром ромашки 10,0:1000, раствором фурациллина 0,02% на 1 л воды. При отсутствии эффекта необходимо направить к детскому гинекологу.
Вульвовагинит на почве энтеробиоза, вызывается занесенной во влагалище кишечной флорой. Необходим туалет половых органов и лечение энтеробиоза, которое повторяют через месяц.
Следует иметь в виду, что вульвовагинит может быть на почве инородного тела во влагалище.
Гинекологическая патология периода полового созревания.
Атрезия гимена.. При появлении у девочки чувства давления в области малого таза необходимо осмотреть наружные половые органы: отсутствие отверстия в девственной плеве ее выбухание подтверждает диагноз. Необходимо произвести рассечение девственной плевы в ближайшем гинекологическом стационаре. Если же в девственной плеве имеется отверстие, то давление может быть обусловлено атрезией на другом уровне: атрезия шейки матки или влагалища, сочетанием пороков развития матки с атрезией влагалища (обследование в стационаре).
Разрыв яичника наблюдается у девочек после появления овуляции. Фактически овуляция и есть разрыв яичника. Если при овуляции произойдет нарушение стенки кровеносного сосуда яичника, то кровотечение в брюшную полость вызовет симптомы раздражения брюшины, боли внизу живота, тошноту, рвоту. Диагноз может быть уточнен только в условиях стационара, может потребоваться операция. Острые боли в животе дает и перекрут ножки кисты яичника.
Использование современных контрацептивных средств
для охраны репродуктивного здоровья.
Группы контрацептивных средств:
- Комбинированные оральные контрацептивы (КОК).
- Контрацептивы, содержащие только гестаген.
- Спермицидные контрацептивы.
- Внутриматочные средства – ВМС.
- Барьерные средства контрацепции.
Аргументы в пользу выбора современных КОК:
-Менструации у женщин, использующих КОК становятся регулярными, менее обильными и менее болезненными, предменструальный синдром значительно менее выражен.
-Уменьшаются проявления доброкачественных изменений молочных желез (фиброзно-кистозных мастопатий и др.).
Снижается частота:
-Воспалительных заболеваний малого таза.
-Кист яичников.
-Миомы матки.
-Рака яичников и эндометрия.
-Бактериального вагиноза.
-Заболеваний щитовидной железы, анемии.
- КОК высокоэффективны, хорошо изучено их влияние на организм, могут использоваться от менархе до менопаузы, их действие обратимо и сегодня они доступны.
- При наличии акне и гирсутизма хороший эффект и регуляцию цикла дает Диане- 35. Этот КОК широко используется для контрацепции и лечения у женщин с явлениями гиперандрогенизации
Гормональный состав и дозы КОК
Монофазные КОК:
| Логест (Германия) | 75 мкг – гестодена 20 мкг – этинилэстрадиола |
| Фемоден (Германия) | 75 мкг – гестодена 30 мкг – этинилэстрадиол |
| Минизистон (Германия) | 125 мкг – левоноргестрел 30 мкг – этинилэстрадиол |
| Мерсилон (Нидерланды) | 150 мкг – дозогестрел 20 мкг – этинилэстрадиол |
| Микрогинон (Германия) | 150 мкг – левоноргестрел 30 мкг – этинилэстрадиол |
| Марвелон (Нидерланды) | 150 мкг – дезогестрел 30 мкг – этинилэстрадиол |
| Силест (Бельгия-Швейцария) | 250 мкг – норгестрел 35 мкг – этинилэстрадиол |
| Диана-35 (Германия) | 2 мг ципротерон ацетат 35 мкг - этинилэстрадиол |
Трехфазные КОК:
| Триквилар (Германия) 6 драже: 5 драже: 10 драже: | 50 мкг – левоноргестрел 30 мкг – этинилэстрадиол; 75 мкг – левоноргестрел 40 мкг – этинилэстрадиол; 125 мкг левоноргестрел 30 мкг - этинилэстрадиол |
| Тризистон (Германия) 6 драже: 6 драже: 9 драже: | 50 мкг – левоноргестрел 30 мкг – этинилэстрадиол 75 мкг – левоноргестрел 40 мкг – этинилэстрадиол 125 мкг – левоноргестрел 30 мкг – этинилэкстрадиол |
| Три-Мерси (Нидерланды) 7 драже: 7 драже: 7 драже: | 50 мкг дезогестрела 100 мкг – дезозестрел 30 мкг – этинилэстрадиол 150 мкг – дезогестрел 30 мкг - этинилэстрадиол |
- Препаратами первого выбора должны быть монофазные КОК с минимальной дозой гормонов ("Логест", "Мерсилон", "Новинетт").
- Трехфазные ОК применяются в том случае, если на монофазные ОК есть признаки недостатка эстрогенов – плохой контроль менструального цикла, сухость влагалища, снижение либидо.
Медицинские критерии приемлемости методов контрацепции
по ВОЗ 2000 года
1 категория, при которой КОК применяются без ограничения:
- Послеродовоый период без лактации (после 21 дня), после аборта (с первого дня).
- Возраст от менархе до 40 лет.
- Гестационный диабет.
- Варикозное расширение вен.
- Миома матки (бессимптомная).
- Эндометриоз.
- Доброкачественные заболевания яичников.
- Доброкачественные заболевания молочных желез.
- Трофобластическая болезнь.
- Неактивный вирусный гепатит.
- Патология щитовидной железы (гипо- и гипертиреоз).
- Железодефицитная анемия.
- Эпилепсия.
2 категория: Состояния при которых преимущества от использования обычно превышают риск.
- Кормление грудью (> 6 месяцев после родов).
- Возраст с 40 лет до менопаузы.
- Курение в возрасте до 35 лет.
- Сахарный диабет (без сосудистых осложнений).
- Частые головные боли, мигрень без очаговых неврологических симптомов.
- Бессимптомное течение заболеваний желчевыводящих путей, холецистэктомия в анамнезе,
- Ожирение (индекс массы тела > 30 кг/кв.м).
- Отягощенный анамнез по тромбэмболиям.
3 категория: Состояния при которых риск обычно превышает преимущества от использования метода
- Кормление грудью (от 6 недель до 6 месяцев после родов).
- Курение в возрасте 35 лет и старше (до 15 сигарет).
- Рак молочной железы в анамнезе (при отсутствии рецидива в течение 5 лет).
- Заболевания желчевыводящих путей в настоящее время.
- Прием рифампицина, гризеофульвина, противосудорожных препаратов (фенитоин, барбитураты)
- Сочетанные факторы риска сердечно-сосудистых заболеваний (возраст, курение, гипертензия).
Абсолютные противопоказания:
- Лактация (менее 6 недель после родов).
- Артериальная гипертензия (АД 160/100 и выше).
- Сахарный диабет (длительность > 20 лет, нефропатия, ретинопатия).
- Тромбоз глубоких вен, эмболия легочной артерии в анамнезе.
- ИБС, инсульт в анамнезе.
- Заболевание клапанов сердца с осложнениями.
- Возраст > 35 лет и курение (> 15 сигарет в день).
- Мигрень с очаговыми неврологическими симптомами.
- Рак молочной железы в настоящее время.
Преимущества КОК для подростков:
- Снижение риска дисфункциональных маточных кровотечений, воспалительных заболеваний органов малого таза, анемии и возможность регуляции менструального цикла (микрогинон, регулон или неизкодозированные – логест, мерсилон, новинетт).
- Лечебный эффект при дисменорее, акне, на которые в этом возрасте жалуются (диане-35,жанин).
- Желательно, чтобы подростки, вступая в новые сексуальные связи, одновременно использовали презерватив и гормональные контрацептивы.
- Антибиотики оказывают отрицательное влияние на всасывание контрацептивных таблеток, поэтому подростки должны быть предупреждены о необходимости принимать дополнительные меры предосторожности, если им назначены антибиотики.
- Внутриматочные средства не приемлемы для подростков.
Девочки подростки получают обширную информацию о сексуальных отношениях из телевизионных программ, газет и журналов и нуждаются в откровенной и внимательной консультации по поводу контрацепции.
Экстренная контрацепция.
Применение гормональных контрацептивов.
Применяются не позднее 72 часов после незащищеннго полового акта.
КОК – в дозе этинилэстрадиола 30 мкг 4 таблетки и через 12 часов еще 4 таблетки (регивидон, регулон, микрогинон, фемоден); в дозе этинилэстрадиола 50 мкг – 2 таблетки и через 12 часов еще 2 таблетки (нон-овлон). "Постинор" (левоноргестрел) - 1 т (750 мкг) затем еще 1 т через 12 часов.
Введение внутриматочного средства (ВМС).
ВМС введенная в течение 7 дней после незащищенного полового контакта или в пределах 5 дней после овуляции, независимо от количества половых сношений, предупреждает наступление беременности.
ВМС может оставаться в полости матки для продолжения контрацепции или может быть удалено во время следующей менструации.
ПОСЛЕ ЛЮБОГО ВИДА ЭКСТРЕННОЙ КОНТРАЦЕПЦИИ НЕОБХОДИМА ПОВТОРНАЯ КОНСУЛЬТАЦИЯ, чтобы выяснить нет ли беременности, и предложить на будущее эффективную контрацепцию. Большинство пациенток - это молодые девушки с первым сексуальным опытом.
Постнатальная контрацепция.
Кормящие матери.
Через 4 недели после родов прогестагеновые таблетки (микролют, эксклютон, чарозетта).
Инъекционные контрацептивы - через 4 недели после родов.
ВМС – вводится через 6 недель .
Некормящие матери.
КОК через 3 недели после родов.
Прогестагеновые таблетки - через 3 недели.
Инъекционные контрацептивы - через 3 недели.
ВМС – через 6 недель после родов, после кесерева сечения – через 6 недель.
Контрацепция у женщин старшего возраста.
-Здоровые некурящие женщины в возрасте 40 лет и старше могут использовать КОК вплоть до менопаузы. Предпочтение отдается -КОК-содержащим гестагены последней генерации (фемоден, регулон, марвелон, логест, мерсилон, новинетт).Женщинам, перенесшим тромбоз или указывающим на это заболевание у родственников, необходимо проходить специальное обследование для уточнения противопоказаний. Нежелательно использовать КОК курящим женщинам после 35 лет.
-Прогестагеновые контрацептивы ( микролют, эксклютон, чарозетта).
-ВМС содержащая левоноргестрел – «Мирена», эффективна в течение 5 лет, но может оставаться в полости матки и после менопаузы.
-Барьерные методы-презервативы, спермициды (фарматекс-свечи, гель) и др.
-Лапароскопическая стерилизация – надежный метод контрацепции, входящий в жизнь российских женщин.
Инъекционные контрацептивы
В России зарегистрирован один препарат, содержащий медроксипрогестерон 150 мг в 1 мл – Депо- Провера. Введение препарата повторяется каждые 12 недель, препарат безопасен и эффективен. У половины женщин может наступить аменорея. Современные деловые женщины высоко оценивают отсутствие менструаций и освобождение от предменструального синдрома во время использования Депо-Провера в качестве контрацепции.
Внутриматочные средства контрацепции.
- Сегодня применяются только медьсодержащие.
- Это метод длительной обратимой контрацепции.
- Может вызывать боли и усиление менструаций.
- ВМС противопоказаны женщинам с признаками инфекции. Хламидийная инфекция выявляется у 6-8 % пациенток и так как она может протекать без клинических симптомов необходимо обследование на выявление хламидий перед введением ВМС. Группа повышенного риска это молодые сексуально активные женщины, а также те, кто имеет много партнеров. Антибиотики после введения ВМС должны применяться при подозрении на хламидийную инфекцию или при экстренной контрацепции с помощью ВМС. Наиболее часто осложнения, связанные с воспалительными заболеваниями малого таза возникают в течение 20 дней после введения ВМС. Контрольные консультации должны быть через 6 недель, чтобы убедиться, что проводниковые нити на месте и признаков инфекции половых органов нет.
Барьерные методы
-Опасность инфицирования вирусом иммунодефицита человека (ВИЧ) увеличило популярность применения презервативов. Молодым мужчинам иногда необходимо продемонстрировать его применение. Презервативы обеспечивают надежную защиту от большинства заболеваний, передающихся половым путем.
- женские диафрагмы и колпачки имеют меньшую популярность, однако некоторые женщины предпочитают этот метод контрацепции и он дает неплохие результаты.
Естественные методы контрацепции
- Графики ректальной температуры, качество шеечной слизи и овуляторные боли могут использоваться женщинами для определения фертильного периода, в течение которого необходимо избегать половых сношений. Тест с моноклональными антителами для определения овуляции должен со временем стать популярным.
Хирургическая стерилизация.
Женская
Цель этого метода вызвать окклюзию труб, чтобы сперматозоиды не могли проникнуть в них и оплодотворить яйцеклетку. Операция необратима. Может выполняться лапароскопически и во время лапаротомии (при кесеревом сечении и др.). В России эта операция в 1993 г. разрешена законом и может быть проведена только по письменному заявлению женщины не моложе 35 лет или имеющей не менее двух детей, а при наличии медицинских показаний и согласия независимо от возраста и наличия детей. По ВОЗ абсолютных противопоказаний к добровольной стерилизации не существует.
Мужская
Вазэктомия – высокоэффективный метод стерилизации, который прекращает фертильную способность мужчины без изменения гормональной, половой и сексуальной функций. Вазэктомия более безопасна, дешевле и также эффективна как женская стерилизация. В России проведение мужской стерилизации разрешено законом.
Беплодие.
По определению ВОЗ бесплодным считается брак, в котором не наступила беременность в течение 1 года регулярной половой жизни без предохранения.
Частота бесплодия среди супружеских пар фертильного возраста колеблется по данным разных авторов от 20 до 40%
Причины бесплодия
| Патология маточных труб | - 15% |
| Неполноценная функция яичников. | - 20% |
| Иммунологическое бесплодие (эндометриоз) | - 5% |
| Мужское бесплодие | - 30% |
| (в сочетание с женским бесплодием – 15-20%) Бесплодие неясного генеза | 30% |
Методы обследования, применяемые для выявления причины бесплодия:
- Обследование на ИППП (инфекции передаваемые половым путем). Если результат указывает на хламидийную инфекцию, обоим партнерам необходимо провести лечение.
- Спермограмма и тесты на совместимость. Сперма должна быть собрана после трехдневного воздержания от половых сношений и доставлена в лабораторию в пределах двух часов.
Нормальные показатели спермы по данным ВОЗ
Измеренные параметры Нормальные показатели
Объем спермы больше 2 мл
Концентрация спермы больше 20 млн в мл
Подвижность 50% с поступательным движением
или более 25% с быстрым
Сперматозоиды больше 30 с нормальной морфологией
Если обнаружено уменьшение количества сперматозоидов или их подвижности в образцах спермы, полученных с интервалом в один месяц, необходима консультация андролога или уролога.
- Исследование уровня гормонов крови у женщин (ЛГ) гормонов на 2-5 день менструального цикла. Если менструальный цикл нерегулярный необходимо определить уровень тиреотропного (ТТГ) гормона и пролактина.
- Чтобы оценить процесс овуляции необходимо в течение 3 менструальных циклов измерять базальную температуру и определять уровень прогестерона в сыворотке крови в средине лютеиновой фазы ( при 28 дневном цикле на 21 день
При нерегулярном менструальном цикле и низком уровне прогестерона измерение базальной температуры выявляет ановуляцию, Таким женщинам показана стимуляция овуляции клостельбегидом в специализированном учреждении.
- При повышенной массе тела надо рекомендовать снизить ее и принимать фолиевую кислоту по 4 мг в день для профилактики анамалий нервной системы у плода.
- УЗИ гениталий проводится на 5-7 день цикла (при подозрении на эндометриоз исследование повторяется на 25-27 день) для оценки состояния яичников и содержания фолликулов, за ростом и созреванием фолликулов.
- Для уточнения состояния яичников и проходимости маточных труб, а также для исключения спаечного процесса и эндометриоза проводится лапароскопия. Оперативная лапароскопия проводится для лечения эндометриоза или для коогуляции поликистозных яичников.
- Гистеросальпигография выявляет проходимость труб.
- Кариотипирирование проводится для исследования числа и строения хромосом.
- При выявлении нарушения функции щитовидной железы женщина должна обследоваться и лечиться у эндокринолога.
- При галакторее и гиперпролактинемии необходимо обследование в специализированном учреждении.
Вспомогательные репродуктивные технологии: проводятся в крупных специализированных центрах.
- Экстракорпоральное оплодотворение (ЭКО) применяется у женщин с отсутствием и непроходимостью обеих маточных труб.
- Суррогатное материнство применяется в случаях отсутствия у женщины матки при сохраненных яичниках.
- Инсеминация донорской спермой применяемой в семьях, где причина отсутствия беременности в мужском бесплодии.
Пренатальная диагностика в профилактике наследственных
и врожденных заболеваний у детей.
- Медико-генетическое отделение областного Центра планирования семьи и репродукции
- проводит подготовка к браку, к беременности,
- оказывает консультативную помощь при привычном невынашивании,
- проводит медико-генетическое консультирование с составлением прогноза о возможности рождения здоровых детей.
- Медико-генетическое консультирование показано в следующих случаях:
- наличие в семье детей или близких родственников с врожденными пороками развития, наследственными, заболеваниями,
- невынашивание беременности, преждевременные роды, мертворождения в семье;
- воздействие вредных факторов, прием лекарственных средств, отравление накануне наступления беременности или в ранние сроки;
- бесплодие с невыясненной причиной.
- Проводит скрининг (массовое обследование) для выявления хромосомных заболеваний, врожденных пороков развития (ВПР) беременным в сроках 16-20 недель (анализ крови на альфа-фетопротеин – АФП и хорионический гонадотропин – ХГ). Это сывороточные белки, изменение уровня которых может указывать на наличие у плода хромосомной болезни (например, болезни Дауна и др.). В другие сроки беременности уровень белков крови (АФП и ХГ) становится не показательным и не может быть диагностическим признаком.
Исследование на АФП и ХГ осуществляется (для более точной диагностики) в сочетании с ультразвуковым (УЗИ) скринингом, который производится в следующие сроки беременности:
- в 12-14 недель – для уточнения срока беременности и измерения толщины воротникового пространства (в норме – до 2 мм; увеличение до и более 3 мм является признаком болезни Дауна);
- в 22-24 недели – для исследования органов плода и оценки состояния плаценты, количества околоплодных вод.
- в 32-34 недели:
- для функциональной оценки плода,
- выявления некоторых пороков развития, проявляющихся в поздние сроки беременности,
- определения тактики ведения беременности, метода родоразрешения.
При обнаружении отклонений от нормы при УЗИ и определении уровней АФП-ХГ во II триместре беременности проводятся инвазивные методы исследования с целью исключения хромосомных болезней у плода (забор крови из пуповины плода, забор материала из хориона или плаценты).
-Скрининг новорожденных проводится для своевременного выявления тяжелых наследственных заболеваний: фенилкетонурии и врожденного гипотиреоза, которые приводят к ранней инвалидности детей, выраженной умственной отсталости. Производится забор крови на специальные тест-системы (фильтры) когда еще ребенок находится в родильном доме на 4-5 сутки, а при ранней выписке – на участке или в Центре планирования семьи и репродукции. В любом случае забор крови у ребенка должен быть осуществлен не позднее 15 суток жизни ребенка. Раннее начало лечения этих заболеваний позволяет избежать грозных осложнений и дать возможность этим детям стать полноценными членами общества.
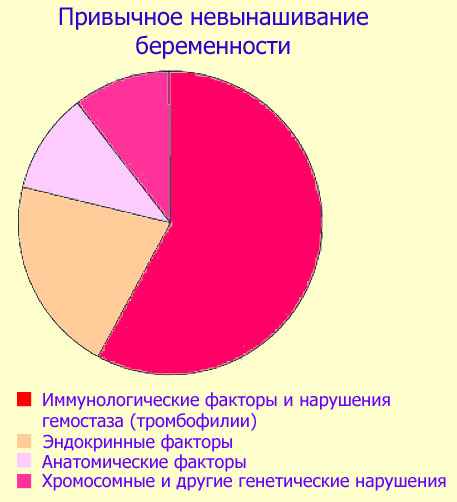
Невынашивание беременности.
- Привычный выкидыш, или привычное невынашивание беременности, определяется как повторяющаяся остановка развития беременности.
- Специальное обследование необходимо начинать в случае одного и более самопроизвольных прерываний беременности.
- -Привычный выкидыш характеризуется самопроизвольной остановкой развития беременности. Причины разнообразны и включают:
- 1) генетические/хромосомные дефекты,
- 2)иммунные факторы и патология системы гемостаза,
- 3)гормональные нарушения,
- 4)анатомические аномалии, (см. рис. 1).
 |
