Репродуктивное здоровье женщин, родившихся с полярными значениями массы тела 14. 01. 01 акушерство и гинекология
| Вид материала | Автореферат |
СодержаниеВес при рождении4000 -4800 г Практические рекомендации. Список работ, опубликованных по теме диссертации. Список употребляемых сокращений |
- Репродуктивное здоровье женщин фертильного возраста, работающих с персональными электронно-вычислительными, 397.33kb.
- Сафронова дарья александровна репродуктивное здоровье женщин после органосохраняющих, 427.95kb.
- Тема Лектор, 27.38kb.
- Новые направления организации перинатальной помощи в охране и реализации репродуктивного, 838.72kb.
- Тельными машинами: Автореф дис канд мед наук: 14., 615.72kb.
- Примерная программа наименование дисциплины «акушерство и гинекология» Рекомендуется, 499.66kb.
- Программа курса «Акушерство, гинекология и биотехника размножения животных», 86.79kb.
- Вклетках живых организмов содержится более 70 элементов, 116.77kb.
- Методическая разработка урока "Давайте питаться правильно!", 170.52kb.
- Оптимизация абдоминального родоразрешения беременных женщин с маловесными плодами 14., 266.94kb.
Следует отметить, что деление на этапы является условным, так как лечение хронической патологии длительный процесс, требующий проведения противорецидивных мероприятий. В этой связи имеется необходимость совместного и согласованного консультирования и лечения юных пациенток, родившихся с полярными значениями массы тела, педиатрами, неврологами, эндокринологами и гинекологами-ювенологами (табл. 4).
Следующий этап лечебно-профилактических мероприятий направлен на активацию компенсаторных механизмов ГГЯС. Предложенная система реабилитации действует согласно принципам: от простого – к сложному, от негормональной циклической терапии – к гормональной коррекции, от низких доз гормонов – к более высоким.
Т
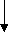 аблица 4.
аблица 4.Основные принципы ведения девочек-подростков, родившихся с полярными значениями массы тела.
| Основные характеристики | Вес при рождении 2000-2800 г | Вес при рождении 4000 -4800 г |
| Соматическая патология | Аллергические и инфекционные заболевания ДСТ | Аллергические и инфекционные заболевания Ожирение, сахарный диабет Дисфункция щитовидной железы, гепатит |
| Соматотип | Инфантильный | Равномерно опережающий норму |
| Особенности пубертатного периода | Задержка физического и полового развития | Ускоренное физическое развитие Изолированное пубархе Задержка полового развития |
| Консультации специалистов | Детский гинеколог Иммунолог – аллерголог Отоларинголог | Детский гинеколог Иммунолог – аллерголог Эндокринолог, невролог |
| Объем обследования | Иммунограмма Гинекологическое обследование УЗИ органов малого таза | Иммунограмма, сахарная кривая, ТТГ Гинекологическое обследование УЗИ органов малого таза, молочных желез |
| Ведение | Иммунокоррекция Коррекция отклонений физического и полового развития Диспансерное наблюдение | Иммунокоррекция Коррекция функции щитовидной железы Гепатопротекторы Диспансерное наблюдение |
Поскольку, масса тела при рождении несет информацию об определенных метаболических и гормональных сдвигах, то должна учитываться при дифференцированном подходе к лечебно-профилактическим мероприятиям овариально-менструальныхых расстройств (Рис. 6.).
С этой целью в пубертатном периоде целесообразно: выяснение данных анамнеза об условиях течения антенатального периода; массы тела при рождении; выявление подростков с дефицитом и избытком массы тела в группах девочек, родившихся с полярными значениями массы тела.
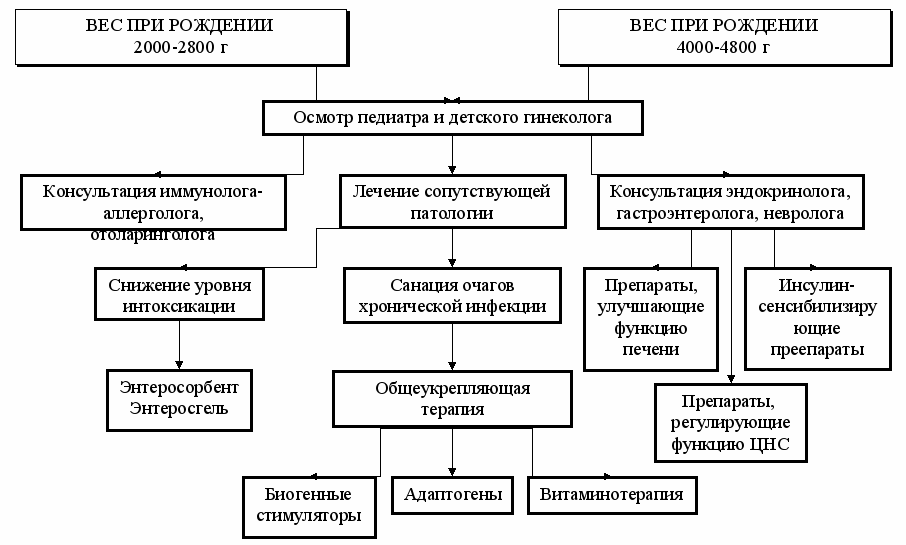
Рис. 5. Алгоритм дифференцированного подхода к лечебно-профилактическим мероприятиям у девочек, родившихся с полярными значениями массы тела.
Рис. 6. Варианты нарушения менструальной функции в зависимости от массы тела при рождении и сопутствующих отклонений от нормальной массы тела в пубертатном периоде.
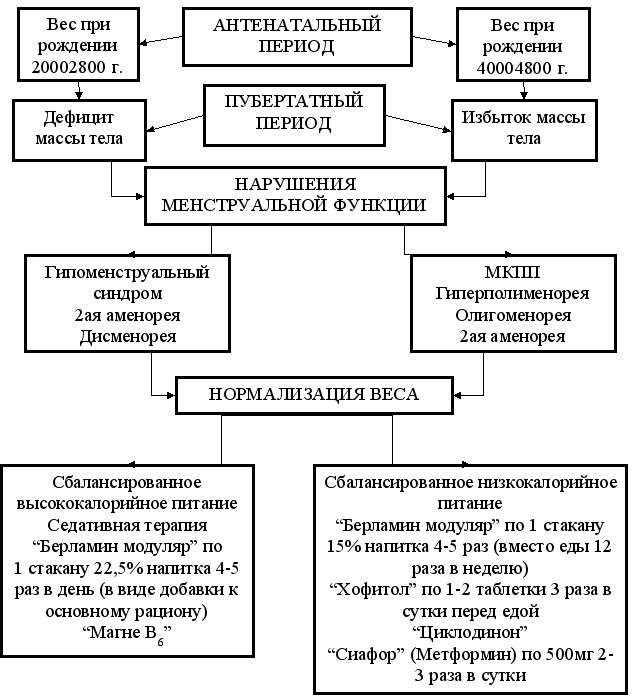
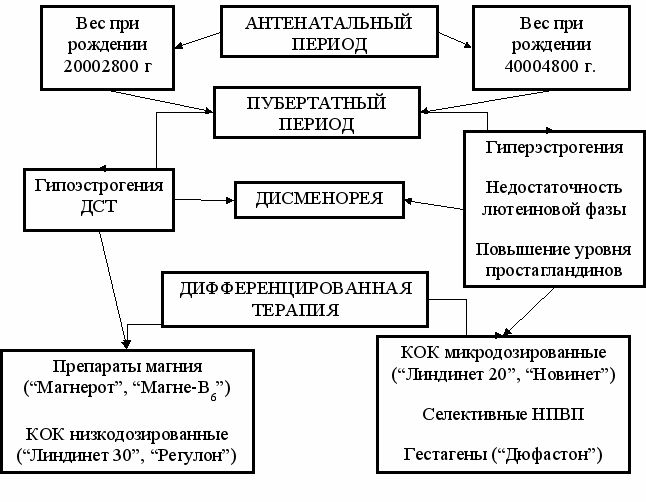
Полученные нами результаты выявили определенные различия в патогенезе дисменореи, в зависимости от массы тела при рождении. В качестве ведущих звеньев патогенеза дисменореи у девушек, родившихся с большой массой тела, следует выделять два механизма: уменьшение прогестерона в лютеиновую фазу менструального цикла и повышение уровня простагландинов, учитывая наличие гипертрофии эндометрия. У девушек, родившихся с малой массой тела, дисменорея, в большей степени, обусловлена дисплазией соединительной ткани и дефицитом внутриклеточного магния.
Учитывая вышеизложенное, нами был предложен дифференцированный, подход лечения дисменореи у девочек, в зависимости от массы тела при рождении (рис. 7.).
Рис. 7. Патогенетическое обоснование лечения дисменореи у девочек, в зависимости от массы тела при рождении.
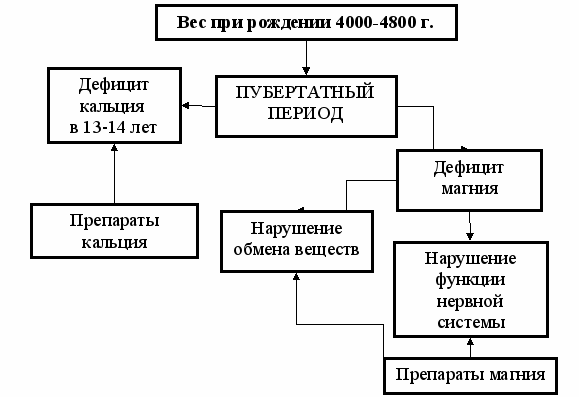
Проведенное исследование показателей минерального обмена у школьниц, родившихся с полярными значениями массы тела в пубертатном периоде, выявило ряд особенностей, позволяющих выделить девушек, родившихся с полярными значениями массы тела в группу риска, что обосновывает необходимость проведения у них своевременных лечебно-профилактических мероприятий (рис. 8.).
Рис. 8. Коррекция биохимических отклонений у девочек, родившихся с большой массой тела.
Результаты использования системы профилактики и реабилитации нарушений в репродуктивной системе у девушек, родившихся с полярными значениями массы тела.
Разработанный комплекс лечебно-профилактических мероприятий проводился 100 пациенткам 1-ой и 100 пациенткам 3-ей групп в течение 1,5 лет и еще в течение 1,5 лет динамическое наблюдение. Девушки, которым не проводились терапия (n1=70 и n3=78) были выделены в группы сравнения и обследованы через 3 года.
Контроль эффективности проводимых комплексных лечебно-профилактических мероприятий осуществлялся при динамическом обследовании девушек через каждые 3 месяца. Критериями эффективности лечения служили: нормализация МРИ, ускорение темпов полового созревания, стабилизация менструального цикла. В результате проведенных мероприятий отмечена нормализация массы тела у 65,0±4,8% девушек 1-ой и у 32,0±4,7% девушек 3-ей групп. Тем, у кого сохранялась избыточная масса тела, дополнительно назначали сенситайзеры инсулина, что способствовало нормализации массы тела еще у 35,0±4,8%. Через 6-12 месяцев улучшилось состояние углеводного и липидного обменов.
У девушек 3-ей группы содержание андрогенов снизилось до 2,1±0,5 нмоль/л. Уменьшение угревых высыпаний и сальности кожи отмечено через 3 месяца от начала терапии, а спустя 9-12 месяцев терапии в 3-ей группе, выраженность угревой сыпи уменьшилась у 60 девушек (60,0±4,9%).
У девочек 13 лет заметная стабилизация менструального цикла отмечена на третьем месяце проводимой терапии (в старших возрастных группах на 1,5-2 месяца позже), что характеризовалось снижением числа нерегулярных менструальных циклов в 2 раза одновременно с уменьшением явлений гипо- или гиперменструального синдрома и дисменореи, появлением большего числа двухфазных менструальных циклов.
Эффективность проводимой терапии оценивали также по количеству полостных фолликулов. На фоне лечения для динамического наблюдения за функциональным состоянием яичников один раз в 6 месяцев проводилось УЗИ органов малого таза. Регресс функциональных кист яичников, уменьшение общего числа фолликулов, у девушек 3-ей группы на фоне лечения наблюдались уже через 6 месяцев, полученный эфект сохранялся на протяжении 12 месяцев лечебного воздействия, а так же в течение как минимум 9 месяцев после его отмены. Овуляторные менструальные циклы были зафиксированы у 71 (71,0±4,5%) девушек.
У девушек, родившихся с малой массой тела, критерием эффективности проводимой терапии были ускорение темпов физического развития, соответствие вторичных половых признаков возрасту, и как следствие – увеличение БПР (12,40,7), увеличение эхографических размеров матки и толщены эндометрия, нормализация менструального цикла (75,0±4,3%).
Лечение девушек 3-ей группы было менее эффективным в отношении восстановления менструальной функции (48,0±5,0%), что объясняется вовлечением в патологический процесс, как центральных, так и периферических звеньев репродуктивной системы.
У девушек 1-ой группы под влиянием лечебно-профилактических воздействий функция яичников восстановилась только у части больных. Из 100 девушек, которым был проведено лечение, фолликулогенез несколько активировался у 34 (34,0±4,7%), восстановился временно и сохранялся в течение 6-9 месяцев после его отмены у 32 (32,0±4,7%). Стойкое улучшение функция яичников наблюдалось только у 25 девушек (25,0±4,3%), причем все они были из младшей возрастной группы (13-14 лет), а у 9 девушек 17-18 лет (9,0±2,9%) не было отмечено какого-либо улучшения фолликулогенеза на фоне проводимой терапии. На наш взгляд, это связано с тем, что снижение фолликулярного пула является необратимым процессом.
Применение комплексного лечения у пациенток с мастопатией (n1=48 и n3=100) к концу 3-го месяца лечения способствовало уменьшению субъективных симптомов. Через 12 месяцев лечения УЗ-мониторинг выявил у 85,4±5,1% (n1=41) девушек 1-ой группы и у 62,0± 4,9% 3-ей группы снижение плотности железистого и фиброзного компонентов за счет уменьшения участков гиперплазированной ткани, что трактовалось как регресс гиперпластического процесса в молочных железах. После лечения положительный эффект сохранялся на протяжении 7-8 месяцев после чего отмечено начало возврата симптомов, что определяет кратность проведения повторных курсов на протяжении пубертатного периода. Определился контингент девочек (в 1-ой группе 14,6±5,1% и в 3-ей группе 38,0± 4,9%), у которых не было эффекта от проводимой терапии. Это были девочки 17-18 лет, с выраженными признаками СГА и высоким уровнем ЛГ, что потребовало проведения более длительного лечения.
Проведенный комплекс лечебно-профилактических мероприятий способствовал улучшению гормонального статуса. Положительная динамика проявилась нормализацией гонадотропных гормонов у 76,0±4,3% в 1-ой группе и 82,0±3,8% в 3-ей групе. Уровень ТТГ в 3-ей группе снизился в среднем до 2,6±0,3 мМЕ/л. Отмечено нарастание уровня прогестерона в 1-ой и 3-ей группах до 2,4±0,8 нмоль/л, что соответствовало нормативным значениям. В 1-ой группе отмечено увеличение эстрадиола в 2 раза, в среднем он достигал на 5-7 день менструального цикла 210,7±23,8 нмоль/л. В 3-ей группе уровень эстрадиола снизился до 200,8±20,2 нмоль/л, а уровень ПРЛ – до 242,5 МЕ/л.
При обследовании девочек, которым не проводились терапия (n1=70 и n3=78) было обнаружено, что через три года после первичного осмотра у них прогрессируют нарушения менструальной функции, частота которых увеличилась в 2 раза. За период наблюдения в 3-ей группе у 51 девушки (65,4±5,4%) были выявлены диффузные уплотнения в обеих молочных железах, а у 27 (34,6±5,4%) появилась галакторея. В 1-ой группе, частота проявлений СГА несколько уменьшилась (21,4±4,9%), тогда как в 3-ей группе было зарегистрировано усиление проявлений СГА (64,1±5,4%).
Таким образом, предложенная система лечебно-профилактических мероприятий обеспечивает коррекцию гормональных и метаболических нарушений у девушек, родившихся с полярными значениями массы тела, ее применение на этапе становления репродуктивной функции является эффективным.
Выводы.
1. Масса тела, являясь наследственной характеристикой, определяет не только фенотипические проявления, но и особенности становления, функционирования и угасания репродуктивной системы женщины. Репродуктивная функция, состояние гормонального и метаболического статуса у женщин, родившихся с полярными значениями массы тела, в различные возрастные периоды имеет отличительные особенности.
2. Девочки, родившиеся с малой массой тела, в пубертатном периоде отстают в физическом и половом развитии; нарушения менструальной функции проявляются у них гипоменструальным синдромом и нерегулярным менструальным циклом (15,9%), высокой частотой дисменореи (74,1%) и вторичной аменореи (31,2%); имеют клинические признаки дисплазии соединительной ткани; эхографические признаки полового инфантилизма, снижение овариального резерва; гормональный статус характеризуется гипоэстрогенией и гипогестагенией; повышением базального уровня ФСГ.
3. Макросомия у девочек при рождении, в пубертатном периоде проявляется опережением физического развития при относительной задержке полового развития; менструальная функция характеризуется гиперменструальным синдромом и нерегулярным менструальным циклом (15,7%), высокой частотой дисменореи (52,8%) и маточных кровотечений пубертатного периода (39,3%); дисгормональными измененениями молочных желез (64%) и синдром гиперандрогении (53,9%); эхографическими признаками периферического типа поликистозных яичников и персистирующих ретенционных образований яичников. Гормональный статус характеризуется гиперэстрогенией и гипогестагенией, функциональной гиперпролактинемией повышением базального уровня ЛГ и тестостерона.
4. У женщин, родившихся с малой массой тела, в репродуктивном периоде снижен репродуктивный потенциал, проявляющийся бесплодием (11,5%) и самопроизвольными выкидышами (15,4%); беременность осложняется токсикозом в ранние сроки (60,9%); преобладают преждевременные роды (13,0%) и рождение маловесных детей; имеет место позднее начало лактации (26,1%) и гипогалактия (34,8%). В структуре гинекологических заболеваний доминируют неправильные положения (57,7%) и воспалительные заболевания внутренних половых органов (38,5%).
5. У женщин, родившихся с большой массой тела, в репродуктивном периоде имеет место бесплодие (15,4%); беременность осложняется гестозом (38,6%); роды сопровождаются аномалиями родовой деятельности, рождением крупного плода и кровотечением в раннем послеродовом периоде (13,6%); средняя продолжительность периода лактации составляет 9,50,7 месяцев. В структуре гинекологических заболеваний преобладают миомы матки – 42,3%, гиперпластические процессы эндометрия составляют 7,7%. Как следствие пролонгированного воздействия гиперэстрогении развиваются онкологические заболевания рак эндометрия и молочной железы (3,8%).
6. Женщины, родившиеся с малой массой тела, имеют раннее начало менопаузы (37,5%); течение менопаузального синдрома у них отличается преждевременным возникновением симптомов и тяжелым течением нейровегетативных и урологических расстройств, что обусловлено несвоевременным угасанием гормональной функции яичников.
7. У женщин, родившихся с большой массой тела, в 34,6% имеет место поздняя менопауза, средний возраст начала менопаузы у них составляет 52,7±0,4 года; менопаузальный период сопровождается прогрессированием метаболических нарушений, высокой (38,5%) частотой и тяжелым течением гипертонической болезни, кардиосклероза и сахарного диабета.
8. Выявленная взаимосвязь между массой тела при рождении и функционированием репродуктивной системы позволила разработать алгоритм диспансерного наблюдения женщин, родившихся с полярными весовыми значениями в различные возрастные периоды.
9. Использование предложенных комплексных лечебно-профилактических мероприятий репродуктивной системы у девушек, родившихся с полярными значениями массы тела, обеспечивает коррекцию гормональных и метаболических нарушений, способствует восстановлению овуляторного менструального цикла у 71,0%, улучшает уровень гонадотропных гормонов у 76,0±4,3% в 1-ой группе и 82,0±3,8% в 3-ей группе, уменьшает клинико-эхографические проявления мастопатии у 85,4% девушек 1-ой группы и у 62,0% 3-ей группы, создает условия для сохранения овариального резерва.
Практические рекомендации.
1. Девочек и женщин, родившихся с полярными значениями массы тела, необходимо выделять в группу риска по развитию соматической и гинекологической патологии. Для улучшения качества диагностики целесообразно использовать разработанные диагностические критерии и основные принципы их ведения.
2. Девочки, родившиеся с малой массой тела, являются группой риска по возникновению дисплазии соединительной ткани. Учитывая, что варикозное расширение вен малого таза, являющееся одним из системных проявлений дисплазии соединительной ткани, диагностируется в 10,0% у девушек этой группы в конце пубертатного периода, необходимо целеноправленное выявление у них данной патологии. С лечебно-профилактической целью этой группе пациенток целесообразно использование медикаментозных средств, способствующих нормализации колагенообразования.
3. Девочки, родившиеся с большой массой тела, относятся к группе риска по развитию сахарного диабета и метаболического синдрома. Особого внимания в этом отношении требуют дети, имеющие отягощенную по сахарному диабету наследственность, страдающие ожирением. В связи с этим, необходимо взятие их на диспансерный учет эндокринологом, проведение теста толерантности глюкозы для анализа особенностей углеводного обмена в пубертатный период. В этой группе необходимо своевременное проведение корригирующей диетотерапии, тем более, что частота уже зафиксированного у них сахарного диабета составила 12,9%, т.е. была в 11,7 раза выше, чем у девочек, родившихся с нормальной массой тела.
4. Девочек родившихся с полярными значениями массы тела, следует выделять в группу высокого риска по нарушениям менструальной функции. Выявленные клинические и патогенетические особенности нарушений менструального цикла требуют дифференцированного подхода к медикаментозной терапии.
5. При наличии у девушек, родившихся с большой массой тела в пубертатном периоде клинических признаков синдрома гиперандрогении и дисгормональных изменений молочных желез, следует проводить раннюю дифференциальную диагностику формы гиперандрогении (яичниковая, надпочечниковая, смешанная) с применением лабораторных методов исследования гормонального профиля, ультразвукового исследования внутренних половых органов и молочных желез. При отклонениях в системе щитовидной железы и надпочечников необходимо систематическое наблюдение и лечение у эндокринолога.
6. Полученные нами клинические данные свидетельствуют о значительном гормональном дисбалансе у девушек, родившихся с большой массой тела, к моменту завершения пубертатного периода, и диктуют необходимость определения у них концентраций пептидных и стероидных гормонов. При этом, концентрации пептидных и стероидных гормонов определенных у девушек, родившихся с нормальной массой тела, могут быть использованы в качестве стандартов для региона Центрального Черноземья.
7. Обнаруженные патологические варианты УЗ-картины яичников и матки у девушек, родившихся с полярными значениями массы, обосновывают необходимость проведения динамического ультразвукового скрининга у них в пубертатном периоде. УЗИ функционального состояния яичников у девушек, родившихся с полярными значениями массы тела, позволяет сузить рамки группы риска, наметить в каждом конкретном случае необходимую тактику профилактики и лечения выявленной патологии.
8. Беременность у женщин, родившихся с полярными значениями массы тела, желательно планировать после проведения прегравидарной подготовки. Учитывая раннее начало выключения овариальной функции у лиц, родившихся с малой массой тела, необходимо планирование беременности в раннем репродуктивном возрасте, так же, следует быть осмотрительными при решении вопроса о прерывании беременности. Целесообразно осуществлять индивидуальный подбор метода контрацепции; для сохранения овариального резерва предпочтительными являются монофазные КОК в пролонгированном режиме.
9. Врачам женских консультаций следует при взятии на учет по беременности выяснять данные о массе тела при рождении, как женщины, так и ее мужа для прогноза массы плода. Необходимо использовать комплекс лечебно-профилактических мероприятий направленных на предупреждение невынашивания беременности и раннего токсикоза в группе женщин, родившихся с малой массой тела, и гестоза, у женщин, родившихся с большой массой тела.
10. В постменапаузальном периоде женщины, родившиеся с полярными значениями массы тела, нуждаются в наблюдении и лечении у терапевта, эндокринолога, невролога, гинеколога. У женщин, родившихся с малой массой тела, необходима своевременная профилактика остеопороза. Учитывая раннее начало менопаузы и связанных с ней осложнений, в данной группе женщин оправданы варианты ЗГТ. У женщин, родившихся с большой массой тела, принимая во внимание, высокий риск гиперпластических процессов эндометрия, опухолей яичников, онкологической патологии органов репродуктивной системы, необходимо проведение гистероскопического исследования и аспирационной биопсии эндометрия, определение опухолевых маркеров и маммографии.
Список работ, опубликованных по теме диссертации.
- Хурасева, А.Б. Антропометрические показатели и специфические функции организма женщин, рожденных с разной массой тела / А.Б. Хурасева // Материалы конф. “Актуальные вопросы экспериментальной и клинической медицины и фармации”. – Курск, 1995. – С. 75-76.
- Хурасева, А.Б. Особенности течения беременности и родов у женщин, родившихся с крупной массой тела / А.Б. Хурасева, А.И. Круч // Материалы межобл. науч. конф. “Актуальные вопросы научно-практической медицины”. – Орел, 1997. – С. 334-335.
- Хурасева, А.Б. Овариально-менструальная функция у девочек, родившихся с крупной массой тела / Б.Ф. Хурасев, А.Б. Хурасева // Материалы межобл. науч. конф. “Актуальные вопросы науч.-практич. медицины”. – Орел, 1997. – С. 336-337.
- Хурасева, А.Б. Частота рождения детей с разной массой тела по данным родильных домов г. Курска / А.И. Круч, А.Б. Хурасева // Материалы межобл. науч. конф. “Актуальные вопросы научно-практической медицины”. – Орел, 1997. – С. 338.
- Хурасева, А.Б. Частота и некоторые факторы макросомии / А.Б. Хурасева // К истории Мценского здравоохранения и частные вопросы специализированной медицинской помощи. – Орел, 1997. – С. 174-175.
- Хурасева, А.Б. Течение беременности и родов у женщин, родившихся с крупной массой тела / А.Б. Хурасева, А.И. Круч // К истории Мценского здравоохранения и частные вопросы специализированной медицинской помощи”. – Орел, 1997. – С. 176.
- Хурасева, А.Б. Особенности репродуктивной системы у женщин, родившихся с крупной массой тела / А.Б. Хурасева // Тез. докл. науч.-практ. конф. “Перинатологические грани репродуктологии и детской гинекологии”. – СПб.: АОЗТ "Яблочко", 1997. – С. 56-57.
- Хурасева, А.Б. Влияние массы тела родителей на внутриутробное развитие плода и частоту макросомии / А.Б. Хурасева, А.И. Круч // Актуальные проблемы медицины и фармации: сб. науч. тр. 63-й итоговой науч. сес. КГМУ. – Курск, 1998. – С. 167.
- Хурасева, А.Б. Особенности развития девочек, родившихся с крупной массой тела / А.Б. Хурасева, Б.Ф. Хурасев // Актуальные проблемы медицины и фармации: сб. науч. тр. 63-й итоговой науч. сес. КГМУ. – Курск, 1998. – С. 167-168.
- Хурасева, А.Б. Выделение групп риска по развитию макросомии и нарушению регуляции овариально-менструальной функции у крупнорожденных женщин и девочек: пособие для студентов, интернов, врачей акушеров-гинекологов, эндокринологов и педиатров / А.Б. Хурасева. – Курск, 1998. – 8 с.
- Хурасева, А.Б. Hormone rate perculiarities in girls with mammary glands disgormone hyperplasia / А.Б. Хурасева, Б.Ф. Хурасев // World Congress of Pediatric and Adolescent Ginecology: Final program and book of abstracts. – Helsinki. Finland, 1998. – Publ.W 9.15
- Хурасева, А.Б. Sonographic evalution of the ovarian teenage girls with mammary glands disgormone hyperplasia and in the group with high birthweight / А.Б. Хурасева, Б.Ф. Хурасев // 4-th international congress. «The young woman at the rise of the 21 st century: Gynecological and reproductive issues in health and disease». – Athens. Greece, 1998. – P. 385.
- Хурасева, А.Б. Некоторые биохимические показатели обменных процессов у девочек с гиперплазиями молочных желез и у крупных при рождении девочек / А.Б. Хурасева, Б.Ф. Хураcев // Сб. науч. тр. “Человек и его здоровье». – Вып. 2. – Курск, 1999. – С. 187-190.
- Хурасева, А.Б. Эхографические параметры гениталий у девочек с функциональными гиперплазиями молочных желез и у крупных при рождении девочек в пубертатном периоде / А.Б. Хурасева, Б.Ф. Хураcев // Сб. науч. тр. “Человек и его здоровье”. – Вып. 2. – Курск, 1999. – С. 190-192.
- Хурасева, А.Б. Особенности становления менструальной функции у девочек с дисгормональньми гиперплазиями молочных желез / А.Б. Хурасева, Б.Ф. Хураcев // Материалы науч.-практ. конф. “Актуальные вопросы акушерства и гинекологии”. – Курск, 1999. – С. 63-64.
- Хурасева, А.Б. Структура заболеваемости у девочек, родившихся с задержкой внутриутробного развития и крупной массой тела / А.Б. Хурасева, Б.Ф. Хураcев // Материалы науч.-практ. конф. “Актуальные вопросы акушерства и гинекологии”. – Курск, 1999. – С. 33-36.
- Хурасева, А.Б. Special features of menstrual function in girls with dishormonal hyperplasias of mammary gland / А.Б. Хурасева, Б.Ф. Хураcев // VIII European Congress On Pediatric and Adolescent Gynecology. – Prague, Czech Republic, 2000. – P. 204-205.
- Хурасева, А.Б. Особенности физического развития девочек, родившихся с разной массой тела / А.Б. Хурасева, Б.Ф. Хураcев // Сб. науч. тр. “Человек и его здоровье”. – Вып. 3. – Курск, 2000. – С. 294-298.
- Хурасева, А.Б. Данные ультразвукового исследования внутренних половых органов у крупных при рождении девочек в пубертатном периоде / А.Б. Хурасева, Б.Ф. Хураcев // Сб. науч. тр. “Человек и его здоровье”. – Вып. 3. – Курск, 2000. – С. 298-299.
- Хурасева, А.Б. Некоторые особенности гормональных показателей у девочек, родившихся с крупной массой тела / А.Б. Хурасева, Б.Ф. Хураcев // Сб. науч. тр. “Человек и его здоровье”. – Вып. 3. – Курск, 2000. – С. 299-301.
- Хурасева, А.Б. Сравнительная характеристика структуры заболеваемости у девочек, родившихся с задержкой внутриутробного развития и крупной массой / А.Б. Хурасева // Материалы науч.-практ. конф. «Контрацепция и репродуктивное здоровье подростков». – СПб., 2002. – С. 110-113.
- Хурасева, А.Б. Становление статокинетических функций у девочек, родившихся с задержкой внутриутробного развития / А.Б. Хурасева // Материалы 3-й междунар. науч.-практ. конф. «Здоровье и образование в XXI веке». – М., 2002. – С. 417.
- Хурасева, А.Б. Особенности физического и полового развития девочек, родившихся с крупной массой тела / А.Б. Хурасева // Российский вестник акушера-гинеколога. – 2002. – № 4. – С. 32-35.
- Хурасева, А.Б. Оценка физического развития девушек различных возрастных групп в период полового созревания / М.Е. Клеткин, А.Б. Хурасева // Материалы 68-й межвузов. науч. конф. студентов и молодых ученых. В 3-х чч. – Часть 2. – Курск, 2003. – С. 59-60.
- Хурасева, А.Б. Сравнительная оценка особенностей физического развития девочек, родившихся с задержкой внутриутробного развития и макросомией / А.Б. Хурасева // Материалы V Всерос. Форума «Мать и дитя». – М., 2003. – С. 555-556.
- Хурасева, А.Б. Особенности физического развития девочек, родившихся с задержкой развития плода и макросомией / А.Б. Хурасева // Современные проблемы детской и подростковой гинекологии в России: сб. науч. тр. V Всерос. науч.-практ. конф. – СПб.: СПбГПМА, 2003. – С. 191-195.
- Хурасева, А.Б. Влияние массы тела родителей при их рождении на массу плода / Б.Ф. Хураcев, А.Б. Хурасева // Сб. работ 69 итоговой сес. КГМУ и отд. мед-биолог. наук Центр.-Чернозем. науч. центра РАМН. – Курск, 2004. – С. 376-377.
- Хурасева, А.Б. Роль клинической морфографии в оценке физического и полового развития девочек, родившихся с задержкой внутриутробного развития плода и макросомией / Б.Ф. Хураcев, А.Б. Хурасева // Сб. работ 69 итоговой сес. КГМУ и отд. мед-биолог. наук Центр.-Чернозем. науч. центра РАМН. – Курск, 2004. – С. 377-378.
- Хурасева, А.Б. Развитие девочек, родившихся с задержкой внутриутробного развития плода / А.Б. Хурасева // Сб. работ 69 итоговой сес. КГМУ и отд. мед-биолог. наук Центр.-Чернозем. науч. центра РАМН. – Курск, 2004. – С. 380-381.
- Хурасева, А.Б. Особенности физического развития девочек, родившихся с крупной массой тела / А.Б. Хурасева // Сб. работ 69 итоговой сессии КГМУ и отд. мед-биолог. наук Центр.-Чернозем. науч. центра РАМН. – Курск, 2004. – С. 381-382.
- Хурасева, А.Б. Прогнозирование массы плода в зависимости от массы тела родителей при их рождении / А.Б. Хурасева // Вестник Российского Государственного медицинского университета. – 2004. – № 3 (34). – С. 108.
- Хурасева, А.Б. Прогнозирование массы плода в зависимости от массы тела родителей при их рождении / А.Б. Хурасева // Сб. трудов юбилейной науч. конф. КГМУ и сессии Центрально-Черноземного науч. центра РАМН, посвященной 70-летию КГМУ «Университетская наука: Взгляд в будущее». – Курск, 2005. – Т. 1. – С. 381-382.
- Хурасева, А.Б. Физическое развитие девочек, родившихся с задержкой внутриутробного развития плода и макросомией / А.Б. Хурасева, Б.Ф. Хураcев // Сб. тр. межрегион. науч.-практич. конф. с междунар. участием «Новые технологии в диагностике и терапии гинекологических заболеваний и нарушений полового развития у девочек». – М., 2005. – С. 66-67.
- Хурасева, А.Б. Физическое развитие девочек и женщин, в зависимости от массы тела при рождении / А.Б. Хурасева, Б.Ф. Хураcев // Материалы VII Всерос. Форума «Мать и дитя». – М., 2005. – С. 538-539.
- Хурасева, А.Б. Значение проблемы синдрома задержки внутриутробного развития плода в современной педиатрии (Обзор литературы) / А.Б. Хурасева // Репродуктивное здоровье детей и подростков. – 2005. – № 3. – С. 67-78.
- Хурасева, А.Б. Влияние массы тела при рождении на особенности постменопаузального периода / А.Б. Хурасева // Материалы 8-го Всерос. Форума «Мать и дитя». – М., 2006. – С. 538-539.
- Хурасева, А.Б. Акушерско-гинекологическая патология матерей как фактор риска развития нарушений репродуктивной системы у их дочерей / А.Б. Хурасева, Е.Б. Локтюхова // Сб. трудов 71-й науч. конф. КГМУ и сессии Центрально-Черноземного научного центра РАМН «Университетская наука: Взгляд в будущее». – Курск, 2006. – Т. 1. – С. 278-279.
- Хурасева, А.Б. Особенности полового созревания в зависимости от антенатального периода / Е.Б. Локтюхова, А.Б. Хурасева // Сб. трудов 71-й научной конф. КГМУ и сессии Центрально-Черноземного научного центра РАМН «Молодежная наука и современность». – Курск, 2006. – Часть 1. – С. 309-310.
- Хурасева, А.Б. Профилактика и лечение синдрома задержки внутриутробного развития плода: пособие для студентов, интернов, врачей акушеров-гинекологов / А.Б. Хурасева. – Курск, 2006. – 18 с.
- Хурасева, А.Б. Прогнозирование массы плода в зависимости от массы тела родителей при их рождении / А.Б. Хурасева // Репродуктивное здоровье детей и подростков. – 2007. – № 1. – С. 74-78.
- Хурасева, А.Б. Взаимосвязь перинатального периода и периода полового созревания / А.Б. Хурасева, Е.Б Локтюхова // Сб. тр. 72-й науч. конф. КГМУ и сес. Центр.-Чернозем. науч. центра РАМН: «Университетская наука: Взгляд в будущее». – Курск, 2007. – Т. 3. – С. 63-65.
- Хурасева, А.Б. Особенности клинического течения синдрома гиперандрогении у женщин в зависимости от массы тела при рождении / А.Б. Хурасева // Материалы 9-го Всерос. Форума «Мать и дитя». – М., 2007. – С. 562-563.
- Хурасева, А.Б. Особенности менструальной функции у девочек-подростков с признаками дисплазии соединительной ткани / М.Г. Газазян, А.Б. Хурасева, М.Ю. Милюкова // Материалы 9-го Всерос. Форума «Мать и дитя». – М., 2007. – С. 355.
- Хурасева, А.Б. Особенности дифференцированного подхода к диспансерному наблюдению девочек, родившихся с разной массой тела / А.Б. Хурасева // Журнал акушерства и женских болезней. – 2007. – Т. LVI. – № 3. – С. 37-43.
- Хурасева, А.Б. Современный взгляд на проблему синдрома задержки внутриутробного развития плода / А.Б. Хурасева // Гинекология. – 2007. – Т. 9, № 5. – С. 40-45.
- Хурасева, А.Б. От антенатального периода к перименопаузе / А.Б. Хурасева // Материалы XI Европейского конгр. детских и подростковых гинекологов «Репродуктивное здоровье молодежи – здоровье следующих поколений». – СПб., 2008. – С. 22-23.
- Хурасева, А.Б. Роль наследственного фактора в формировании массы плода / А.Б. Хурасева // Системный анализ и управление в биомедицинских системах. – 2008. – Т. 7, № 2. – С. 375-378.
- Хурасева, А.Б. Синдром задержки внутриутробного развития плода в антенатальном периоде как маркер недифференцированных форм дисплазии соединительной ткани в постнатальном периоде онтогенеза / А.Б. Хурасева // Репродуктивное здоровье детей и подростков. – 2008. – № 6. – С. 68-73.
- Хурасева, А.Б. Значение ультразвукового исследования в диагностике нарушений репродуктивной системы у девочек, родившихся с большой массой тела / А.Б. Хурасева // Гинекология. – 2008. – Т. 10, № 6. – С. 46-49.
- Хурасева, А.Б. Возможность ультразвукового исследования в оценке состояния внутренних половых органов у девочек, родившихся с крупной массой тела / А.Б. Хурасева // Репродуктивное здоровье детей и подростков. – 2009. – № 1. – С. 48-55.
- Хурасева, А.Б. Значение ультразвукового сканирования в диагностике и прогнозировании нарушений репродуктивной системы у девочек, родившихся с синдромом задержки роста плода / А.Б. Хурасева // Вопросы гинекологии, акушерства и перинатологии. – 2009. – Т.8, № 1. – С. 64-68.
- Хурасева, А.Б. Состояние репродуктивной системы у девушек, родившихся с полярными значениями массы тела / А.Б. Хурасева, М.Г. Газазян // Вестник Российского университета дружбы народов. – 2009. – № 7. – С. 262-267.
- Хурасева, А.Б. Факторы риска развития остеопенических состояний в раннем репродуктивном возрасте / М.Г. Газазян, А.Б. Хурасева, Н.А. Никитина // Материалы III-го регионального научного форума «Мать и дитя». – М., 2009. – С. 60.
- Хурасева, А.Б. Современные представления об этиопатогенезе задержки внутриутробного развития плода / А.Б. Хурасева // Consilium medicum. – 2009. – № 6. – С. 76-79.
- Хурасева, А.Б. Поиски путей коррекции синдрома гиперандрогении у девочек, рожденных с большой массой тела / А.Б. Хурасева // Акушерство и гинекология. – 2009. – № 5. – С. 68-71.
- Хурасева, А.Б. Роль синдрома задержки внутриутробного развития плода в генезе клинических проявлений дисплазии соединительной ткани у девочек-подростков / А.Б. Хурасева // Журнал акушерства и женских болезней. – 2009. – Т. LVIII. – № 6. – С. 65-69.
- Хурасева, А.Б. Некоторые аспекты патогенеза и подходы к терапии гиперандрогении у девушек, родившихся с большой массой тела / А.Б. Хурасева // Репродуктивное здоровье детей и подростков. – 2009. – № 6. – С. 62-67.
- Хурасева, А.Б. Особенности минерального обмена у девочек, родившихся с полярными значениями массы тела / А.Б. Хурасева // Курский научно-практический вестник «Человек и его здоровье». – 2010. – № 1. – С. 49-52.
СПИСОК УПОТРЕБЛЯЕМЫХ СОКРАЩЕНИЙ
БПР – балл полового развития.
ВРВМТ – варикозное расширение вен малого таза.
ГГЯС – гипоталамо-гипофизарно-яичниковая система
ДСТ – дисплазии соединительной ткани.
ЗГТ – заместительная гормональная терапия.
ИБС – ишемическая болезнь сердца.
ИФА – иммуноферментный анализ
КОК – комбинированные оральные контрацептивы.
ЛГ – лютеинизирующий гормон.
МКПП – маточные кровотечения пубертатного периода.
МРИ – массо-ростовой индекс.
НПВП – нестероидные противовоспалительные препараты.
ПРЛ – пролактин.
СГА – синдром гиперандрогении.
СЗРП – синдром задержки развития плода.
СПКЯ – синдром поликистозных яичников.
Т3 – трийодтиронин.
Т4 – тироксин.
ТТГ – тиреотропный гормон.
УЗИ – ультразвуковое исследование.
ФСГ – фолликулостимулирующий гормон.
ЦНС – центральная нервная система.
