На правах рукописи Голота Елена Альбертовна
| Вид материала | Автореферат диссертации |
- На правах рукописи здобнова елена Николаевна миоспоры и водоросли, 276.95kb.
- Печатная или на правах рукописи, 21.09kb.
- Удк 796/799: 378 , 770.24kb.
- На правах рукописи, 1025.8kb.
- На правах рукописи, 726.26kb.
- На правах рукописи, 399.58kb.
- На правах рукописи, 459.44kb.
- На правах рукописи, 636.64kb.
- На правах рукописи, 637.26kb.
- На правах рукописи, 321.8kb.
На правах рукописи
Голота
Елена Альбертовна
«Сравнительная оценка результатов операций у больных с послеоперационными вентральными грыжами с применением различных видов эксплантатов»
( 14.00.27 - хирургия)
Автореферат
диссертации на соискание ученой степени
кандидата медицинских наук
Москва – 2007
Диссертационная работа выполнена в ГУ Российский научный центр хирургии им. акад. Б.В. Петровского Российской академии медицинских наук в отделении общей амбулаторной хирургии.
Научный руководитель:
Заслуженный деятель науки РФ,
доктор мед. наук, профессор А.Д. Тимошин
Официальные оппоненты:
Профессор,
доктор медицинских наук А.В. Фёдоров
доктор медицинских наук А.В. Юрасов
Ведущее учреждение:
ГОУ ВПО Московская медицинская академия им. И.М. Сеченова
Защита состоится «29» мая 2007 в 15.00 часов на заседании Диссертационного совета К.001.027.01 ГУ Российского научного центра хирургии им. акад. Б.В. Петровского РАМН.
Адрес: 119435, г. Москва, ГСП 2, Абрикосовский пер., д.2.
С диссертацией можно ознакомиться в библиотеке ГУ РНЦХ им. акад. Б.В. Петровского РАМН.
Автореферат разослан «____»___________ 2007 г.
Ученый секретарь
Диссертационного совета
Член – корр. РАМН, профессор А.В. Гавриленко
ОБЩАЯ ХАРАКТЕРИСТИКА РАБОТЫ
Актуальность проблемы.
Хирургическое лечение больных с послеоперационными вентральными грыжами передней брюшной стенки остается одной из наиболее острых проблем абдоминальной хирургии. Связано это в первую очередь с большой распространенностью заболевания. Послеоперационные грыжи составляют до 25% всех грыж, уступая только паховым. По статистическим данным 2-4% населения имеют грыжи передней брюшной стенки. Из всех оперативных вмешательств 25% составляют операции при грыжах различной локализации, среди которых 30% проводится в экстренном порядке по поводу ущемления. При этом летальность в среднем достигает 13% [В.Н. Егиев и соавт. 2002; А.Д.Тимошин А.В. Юрасов, А.Л. Шестаков 2003].
Грыжеобразование является сложным многоплановым состоянием, обусловленным нарушением равновесия между внутрибрюшным давлением и сопротивляемостью брюшной стенки. Обилие оперативных методик, внедрение пластик «без натяжения» и успехи анестезиологии и реаниматологии существенно расширили показания к пластике послеоперационных и рецидивных вентральных грыж. Летальность при плановых операциях не превышает 1%. Выполнение профилактических операций в плановом порядке значительно снижает частоту ущемления и тем самым позволяет снизить летальность от данного заболевания [И.Ф. Бородин 1986; В.П. Рехачёв 1999].
Пластика местными тканями не дает стабильно хороших результатов. Применение способов без натяжения у больных с послеоперационными вентральными грыжами с использованием синтетических материалов сделало переворот в герниологии и стало «золотым стандартом» при лечении больных с послеоперационными вентральными грыжами. На сегодняшний день существует много вариантов применения сетчатых эндопротезов: с надапоневротическим, подапоневротическим, межмышечным расположением синтетических протезов и комбинированная пластика и пластика «без натяжения» [Тимошин А.Д. с соавт., 2003; Белоконев В.И. с соавт., 2004].
Известно, что пластика передней брюшной стенки с применением синтетических аллотрансплантатов считается сложной хирургической операцией и может приводить к развитию послеоперационных осложнений как специфического, так неспецифического характера [С.Д. Андреев с соавт., 1990; В.И Белоконев с соавт., 2005; S.Jenkins et all., 1983].
Среди неспецифических осложнений часто наблюдаются: легочные (пневмония, плевриты), сердечные (аритмия, инфаркт миокарда), парез кишечника, острая кишечная непроходимость, тромбоэмболия легочной артерии [Белоконев В.И. с соавт., 2005; Заривчацкий М.Ф., Яговкин В.Ф., 1996; I.Lichtenstein, et al., 1990; J. San Pio, et al., 2003].
Специфические осложнения встречаются в 20,9-49,2% случаев [Абасов Б.Х., Гаджиев Д.Н., 2001; Адамян А.Г. 1990; Андреев С.Д, Адамян А.А.1993; Баулин Н.А. с соавт., 1986; Баулин Н.А.,1999]. В их число наиболее часто входят: длительная экссудация из раны, серома, инфильтрат раны, нагноение, краевой некроз кожи, инфаркт подкожной клетчатки, свищи между кожей и трансплантатом, киста трансплантата, гранулёмы [Белоконев В.И, с соавт, 2005; Тимошин А.Д., с соавт., 2003].
Несмотря на существование большого количества синтетических материалов, применяемых в лечении грыж, до сих пор не определены показания и противопоказания к использованию различного аллопластического материала. Кроме того, не разработаны четкие критерии выбора способа аллопластики. Все это, а также высокий процент специфических осложнений обусловливает актуальность поставленной проблемы и выработки алгоритма ведения пред- и послеоперационного периодов.
Таким образом, анализ имеющейся литературы свидетельствует о разноречивых данных, касающихся различных аспектов лечения послеоперационных вентральных грыж, требующих своего решения, что диктует более углубленное изучение данной проблемы.
Цель исследования: Улучшить результаты грыжесечений с применением аллотрансплантатов у больных с послеоперационными вентральными грыжами. Разработать алгоритм ведения больных в пред- и послеоперационном периодах.
Задачи исследования:
1. Определить критерии выбора метода пластики дефекта в апоневрозе у больных с послеоперационными грыжами.
2. Провести сравнительный анализ использования эксплантатов типа Карбоникус, Линтекс, Ethicon и традиционных методик у больных с вентральными грыжами.
3. Провести сравнительный анализ осложнений, возникающих после закрытия дефектов при аутопластике и аллопластике различными эксплантатами.
4. Разработать наиболее рациональную тактику ведения послеоперационных больных с применением различных синтетических материалов.
Научная новизна. Научно обосновано применение синтетических эксплантатов больным с послеоперационными и рецидивными вентральными грыжами, преимущество среди которых отдаётся полипропиленовым. На основании детального анализа и обследования обосновано предбрюшинное расположение эксплантата, что дает меньший процент, как специфических осложнений, так и рецидивов заболевания. Данные исследования позволили разработать комплекс профилактических и лечебных мероприятий больным после протезирующих методик с послеоперационными вентральными грыжами.
Практическая значимость.
- Определены показания к применению сетчатых эндопротезов больным с послеоперационными вентральными грыжами. Ограничены показания к применению пластики местными тканями.
- Обоснована важность УЗИ в послеоперационном периоде, что необходимо для своевременного выявления и удаления скопившейся жидкости над протезом и подкожной клетчаткой.
- Использование разработанных комплексных мероприятий по профилактике осложнений позволило улучшить ближайшие и отдаленные результаты у больных, перенесших аллопластику.
- Применение синтетических эксплантатов и внедрение в практику различных методик герниопластики значительно расширило показания к оперативному лечению у больных с различными сопутствующими заболеваниями.
- Показано, что оптимальным методом выбора методики аллопластики является предбрюшинное расположение протеза, поскольку получены хорошие результаты, как в ближайшем, так и в отдаленном периодах.
Реализация результатов работы. Результаты и выводы клинических исследований, практические разработки внедрены в хирургическую практику отделения общей амбулаторной хирургии и отделениях торакоабдоминального отдела Российского научного центра хирургии им. акад. Б.В. Петровского РАМН, а также в отделении общей хирургии МУЗ городская «больница № 7» города Комсомольска-на-Амуре.
Апробация результатов исследования. Материалы диссертационной работы доложены и обсуждены на научно-практической конференции «Новые технологии в хирургии» г. Петропавловск-Камчатский 5 октября 2006г. На 5 юбилейной конференции «Актуальные вопросы герниологии» Москва 18-19 октября 2006 года.
Апробация диссертации проведена на совместной научно-клинической конференции отделения общей амбулаторной хирургии и хирургии пищевода и желудка.
Публикации. По теме диссертационной работы опубликовано 5 печатных работ, 1 в центральной печати.
Объём и структура работы. Диссертация изложена на 118 страницах машинописного текста и состоит из введения, 5 глав, заключения, выводов, практических рекомендаций, 1 приложения и указателя литературы, включающего работы 107 отечественных и 76 иностранных авторов. Работа иллюстрирована 3 рисунками, 12 диаграммами и 23 таблицами.
Содержание работы.
Материал и методы исследования
В исследовании обобщены и проанализированы результаты лечения 263 больных за период с 1995 по 2000 годы, которым выполнялась герниопластика традиционными способами и за период с 2000 по 2005 годы, которым применялась аллопластика различными способами. Больные оперированы в отделении общей амбулаторной хирургии ГУ РНЦХ им. акад. Б.В. Петровского РАМН, г. Москва и отделении общей хирургии МУЗ «городская больница №7» г. Комсомольска-на-Амуре.
Контрольную группу составили 80 плановых больных с послеоперационными вентральными грыжами, которым за период с 1995 по 2000 годы выполнялась герниопластика традиционными способами.
В первую основную группу вошли 41 больной с послеоперационными вентральными грыжами, которым с 2000-2004 годы применялась аллопластика углеродным эксплантатом «Карбоникус И».
Во вторую основную группу вошли 70 человек с послеоперационными вентральными грыжами, которым с 2000-2005 годы применялась аллопластика полипропиленовым эксплантатом «Линтекс».
В третью основную группу вошли 72 больных с послеоперационными вентральными грыжами, которым за данный период применялась аллопластика полипропиленовыми протезами фирмы Ethicon.
Распределение больных по возрасту в группах представлено в диаграмме 1.
Диаграмма № 1
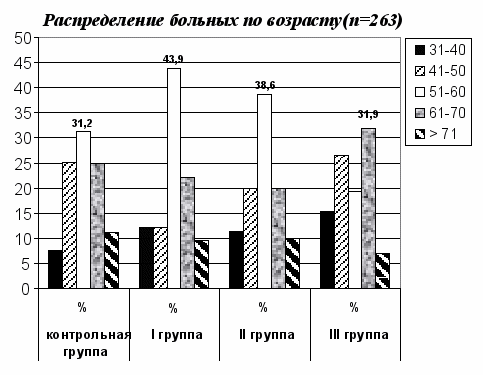
Р<0,05
Из диаграммы следует, что группы сопоставимы, основная масса грыженосителей трудоспособного возраста, так в контрольной группе, в основной I и II группах на возраст 51-60 лет приходится - 31,2%; 43,9% и 38,6% пациентов соответственно. А в основной III группе 31,9% на возраст 61-70 лет.
Диаграмма № 2
Распределение пациентов по полу в группах (n=263).
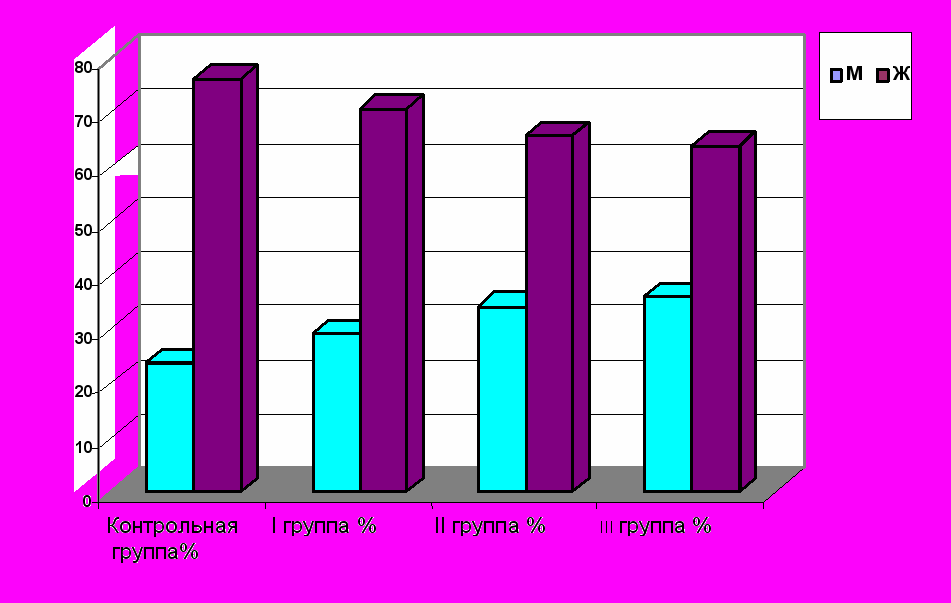
P<0,05
Во всех 4 группах преобладающее количество пациентов – женщины, группы также сопоставимы.
Распределение больных по возрасту и сопутствующим заболеваниям в контрольной и основных группах представлено диаграмме № 3.
Диаграмма № 3
Распределение больных по возрасту и заболеваниям в группах.
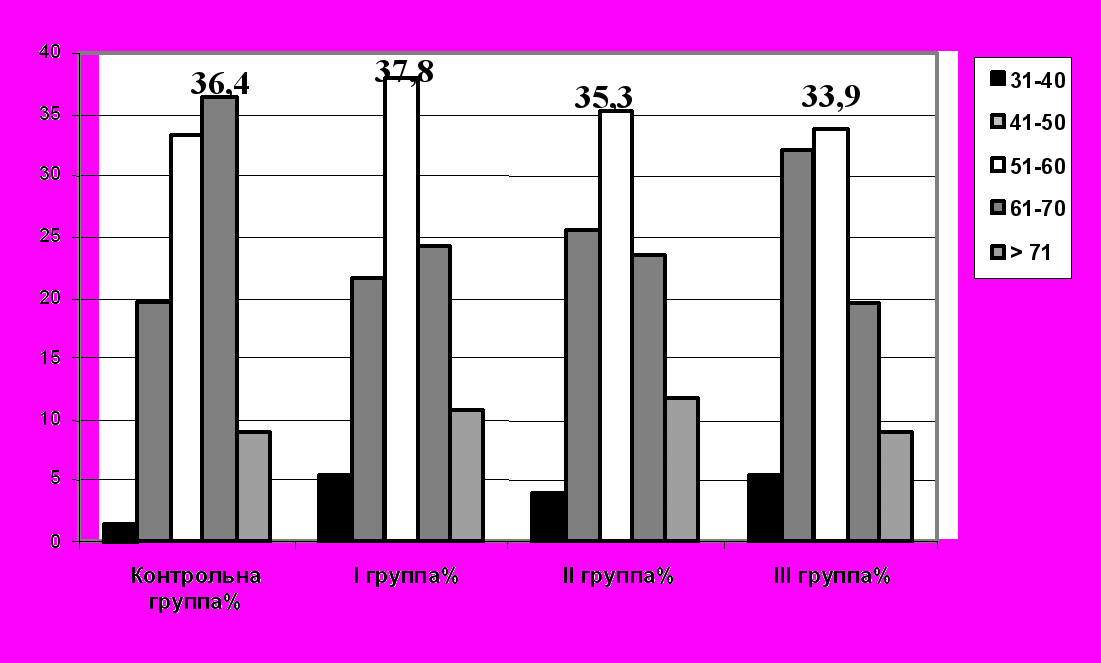
P<0,05
Из представленной диаграммы следует, что в контрольной группе наибольшее количество больных с фоновыми заболеваниями присутствовало в возрасте 61-70 лет 36,4%, в основных I, II и III группах в возрасте 51-60 лет - 37,8%; 35,3%; 33,9% соответственно. Группы сопоставимы, достоверных различий нет.
Во всех группах у больных от 30 лет и старше 71 года имелись те или иные сопутствующие заболевания. Больные с сопутствующими заболеваниями были разделены на 5подгрупп:
- больные с эндокринопатиями (сахарный диабет);
- больные с обменными нарушениями (ожирение);
- больные с заболеваниями сердца и сосудов (гипертоническая болезнь, ишемическая болезнь сердца, облитерирующие заболевания артерий, хроническая венозная недостаточность);
- больные с заболеваниями дыхательной системы, проявляющиеся дыхательной недостаточностью.
- Больные с несколькими фоновыми заболеваниями
Диаграмма № 4
Распределение больных по характеру фоновых заболеваний(n=210)
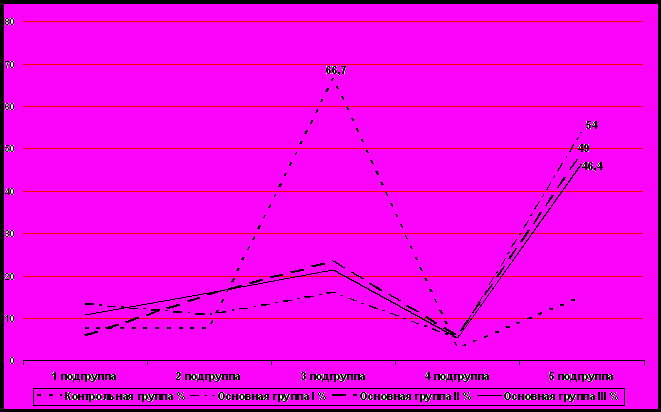
Р<0,05
Анализируя данные, представленные в диаграмме 4 следует, что в контрольной группе преобладают больные, страдающие заболеваниями сердца и сосудов 66,7%. При выполнении аллопластических методик в основных группах (I, II; III) стали преобладать больные с несколькими сопутствующими заболеваниями 54%; 49%; 46,4% соответственно. Что говорит о расширении показаний к оперативному лечению сложной категории больных.
Определение локализации грыжевого выпячивания мы проводили относительно доступа первичной операции. В зависимости от этого пациенты распределились следующим образом (диаграмма 5).
Диаграмма № 5
Частота образования грыжи в зависимости от доступа (n =263)

Р<0,05
Исходя, из однотипности доступа и пластики грыж после срединной лапаротомии и параумбиликальных грыж после лапароскопии мы объединили их и называли грыжами после срединной лапаротомии. Надо отметить, что пациентов с такими грыжами во всех группах было максимальное количество – 104 (39,5%). Грыжи нижнесрединной локализации, составляют 21,3%, после люмботомий 13,3%. Грыжи после подреберных доступов 9,1%. Небольшой процент занимают грыжи верхнесрединных и подвздошных областей и составляют 8,4% соответственно.
Размер грыжи определяет степень дистрофических изменений в брюшной стенке. Даже при небольших грыжевых воротах функция брюшного пресса при больших грыжах существенно страдает, что сопровождается атрофией и дистрофией мышц и апоневроза. При больших грыжах имеется дефицит тканей для пластики, а это приводит к выраженному натяжению тканей.
В зависимости от величины грыж, которую мы определяли согласно классификации К.Д. Тоскина и В.В. Жебровского (1990) среди больных с послеоперационными вентральными грыжами наблюдались следующие размеры грыж диаграмма № 6.
Диаграмма № 6
Распределение больных в зависимости от размеров вентральной грыжи (n=263)

Р<0,05
Из, представленных данных, следует, что у больных в большинстве случаев наблюдались средние по размерам грыжи до 30,8%. В тоже время, в основных группах, пациенты с обширными и гигантскими грыжами встречаются чаще, чем в контрольной группе. Ведь именно эта категория представляет наибольшую трудность в хирургическом лечении.
Кроме размеров грыж на исходы хирургического вмешательства оказывают влияние количество предшествующих пластик в анамнезе и длительность грыженосительства до операции. Учитывая это, нами подсчитано количество предшествующих пластик и отображено в диаграмме 7.
Диаграмма № 7
Р
 аспределение больных в зависимости от количества предшествующих операций (n=263)
аспределение больных в зависимости от количества предшествующих операций (n=263)Из диаграммы видно, что возникновение вентральной грыжи после ранее перенесенной операции занимает 56,3%, а при ликвидации послеоперационной и рецидивной вентральной грыжи выполненной традиционными способами герниопластики 1 и более, раз рецидив достигает 43,7%. Большой процент рецидива вызван тем, что каждая последующая пластика дополнительно травмирует структуры брюшной стенки. Тем самым, нарушая иннервацию мышц и кровоснабжение, оставляя меньше собственных тканей пригодных для пластики.
Распределение больных по срокам грыженосительства после последней операции и до герниопластики представлено в диаграмме 8.
Диаграмма № 8
Распределение больных с послеоперационным вентральными грыжами по срокам заболевания (n=263).

Р<0,05
Как видно из таблицы, своевременно за хирургической помощью обратились 93 (35,4%) пациента от момента появления грыжи. Основная масса грыженосителей в сроки от 1-5 лет 96 (36,5%). Полученные результаты оказались достоверными р<0,05.
Влияние избыточной массы тела на образование грыжи и развитие рецидива общеизвестно, и поэтому следующим критерием оценки был фактор веса.
Для проведения исследования пациенты были сгруппированы по избытку массы тела с шагом в 20%. Избыток массы тела рассчитывался в процентах от идеальной массы тела, которая определялась как разность (рост в сантиметрах – 100). Распределение больных в зависимости от этого критерия представлено в диаграмме № 9 и 10 (стр.10).
Из анализа видно, что у ранее не оперированных пациентов основной процент возникновения грыж приходится на избыток массы тела 20 – 40%. А при избытке больше 60% было оперировано в контрольной, основной I, II и III группах лишь - 4 (5%), 1 (2,4%), 2 (2,8%), 2 (2,8%) пациентов соответственно. Различия по данному показателю не были достоверны (p>0,05).
Диаграмма № 9
З
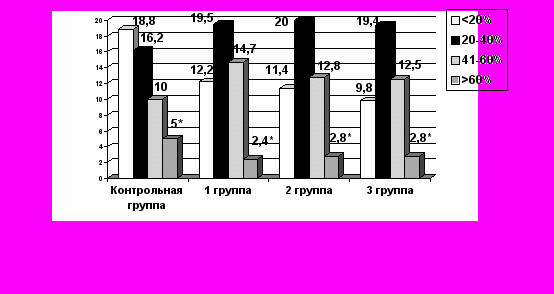 ависимость развития грыжи от избытка массы тела (n=263)
ависимость развития грыжи от избытка массы тела (n=263)*P>0,05
Диаграмма № 10
Зависимость развития рецидива грыжи от избытка массы тела(n=263)
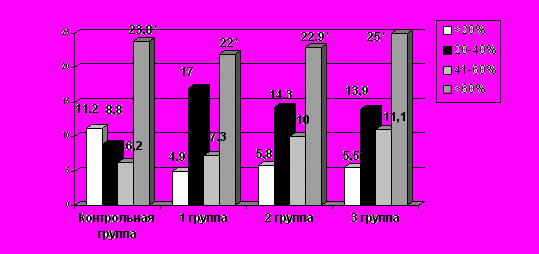
*P<0,05
Из приведенных данных видно, что с увеличением массы тела более 60% возрастает и количество рецидивов во всех группах. Так в контрольной группе рецидив возник у 19 (23,8%) пациентов при массе тела более 60%, в I группе у 9 (22%), во II группе у 16 (22,9%), в III группе у 18 (25%) пациентов. Различия оказались статистически значимы (p<0,05).
Исходя из всего вышеперечисленного, можно выделить следующие факторы, четко влияющие на развитие рецидива грыжи: количество предшествующих герниопластик, избыток массы тела более 60%, полученные данные оказались достоверны р<0,05. Основной процент рецидива приходится от 1-5 лет и составляет 36,5% , а в течение 1 года после операции 34,5%. С применением протезирующих методик увеличивается количество больных с разно-фоновой патологией, что говорит о расширении показаний к оперативному лечению больных.
Статистическая обработка результатов
Полученные данные обработаны методами вариационной статистики. Достоверность различий средних величин и относительных показателей для непарных выборок и для сопряженных пар определяли на основании t-критерия (критерия Стьюдента) с использованием метода доверительных интервалов. Различия считали достоверными при р<0,05. Статистический и корреляционный анализ основывали на результатах компьютерной обработки данных (Microsoft Excel).
Результаты исследования и их обсуждение.
Для сравнительной оценки ближайших результатов у больных с герниопластикой послеоперационных вентральных грыж мы использовали следующие показатели:
- частоту общих послеоперационных осложнений
- частоту местных раневых послеоперационных осложнений
- условия ведения раны
Сравнительная характеристика неспецифических осложнений у больных после герниопластики послеоперационных вентральных грыж с применением ауто- и аллопластики представлено в таблице № 1.
Таблица № 1
Частота развития неспецифических послеоперационных осложнений при различных видах герниопластики в исследуемых группах.
| Неспецифические осложнения | Исследуемые группы больных | |||
| контрольная группа | I группа | II группа | III группа | |
| Пневмония | 5 6,2% | 4 9,7% | 3 4,3% | 2 2,8% |
| Парез кишечника | 6 7,5% | 2 4,9% | 3 4,3% | 1 1,4% |
| Нарушение ритма | 4 5% | 2 4,9% | 2 2,8% | 2 2,8% |
| Инфаркт миокарда | 2 2,5% | - | - | - |
| всего | 17 21,2% | 8 19,5% | 8 11,4% | 5 7% |
| Р | P<0,05 | P>0,05 | P>0,05 | P<0,05 |
Как видно из представленной таблицы, неспецифические осложнения в контрольной группе наблюдались в 17 (21,2%) случаев, в I группе в 8 (19,5%) случаях, во II группе также в 8 (11,4%) случаев, в III группе в 5 (7%) случаев. Различия по данному показателю между I и II группами больных не были достоверными (р>0,05). Напротив, различия между контрольной и III группой были статистически достоверны (р<0,05).
Уменьшение частоты неспецифических осложнений при герниопластиках с использованием аллопластических материалов по сравнению с герниопластикой местными тканями происходит по ряду причин: во-первых, применение аллопластических материалов дает возможность выполнять пластику апоневроза «край в край», а не в виде дупликатуры, либо вообще без натяжения. Это меньше способствует повышению внутрибрюшного давления, нарушению со стороны сердечно-сосудистой системы. Во-вторых, активизация больных начинается максимально рано, что в свою очередь способствует профилактике тромбообразований и гипостатических пневмоний. Таким образом, число осложнений удалось снизить с 21,2% до 7%.
При адекватной предоперационной подготовке, а также возможности выполнения операций без выраженного натяжения тканей с помощью синтетических эксплантатов позволило расширить показания к выполнению герниопластик, а также существенно снизить частоту неспецифических осложнений в раннем послеоперационном периоде.
Сравнительная характеристика специфических осложнений после герниопластики послеоперационных вентральных грыж с применением ауто- и аллопластики представлено в таблице № 2.
Таблица № 2
Частота развития специфических послеоперационных осложнений в исследуемых группах
| Специфические осложнения | Исследуемые группы больных | |||
| контрольная группа | I группа | II группа | III группа | |
| Инфильтрат | 3 3,75% | 3 7,3% | 3 4,3% | - |
| Серома | 2 2,5% | 7 17% | 21 30% | 25 34,8% |
| Нагноение | 2 2,5% | 4 9,7% | 2 2,8% | 3 4,1% |
| Всего | 7 8,8% | 14 34,0% | 26 37,1% | 28 38,9% |
| Р | P<0,05 | P<0,05 | P<0,05 | P<0,05 |
Как видно из представленной таблицы общий наименьший процент осложнений приходится на контрольную группу и составляет 7 (8,8%). В группах, где проводилась аллопластика синтетическими материалами «Карбоникус», «Линтекс» и протезами фирмы «Ethicon» отмечается увеличение общего числа осложнений, причем статистически достоверное для всех трех групп (р<0,05).
При более подробном анализе осложнений видно, что при пластике местными тканями инфильтратов операционной раны было 3,8%, с эксплантатом «Карбоникус И» 7,3%, при аллопластике «Линтексом» 4,3%, и инфильтратов не наблюдалось при использовании протезов «Ethicon».
Увеличение количества сером при аллопластике нами объяснено имплантацией инородного тела и ответной реакцией тканей на чужеродный материал. Кроме того, увеличение количества сером связано с широкой мобилизацией подкожно-жировой клетчатки и увеличением количества больных с несколькими сопутствующими заболеваниями. Следует отметить, также, что в I и во II основных группах УЗИ выполнялось по показаниям, а в III контрольной группе в 100%, при этом, в этой группе, скопление жидкости фиксировалось, начиная от 1,5-2,0 мл и до 300 мл. У 15 больных этой группы серомы разрешились самостоятельно, 7 случаев излечено пункционно и лишь 3 случая потребовали дренирования.
Несколько превзошло наши ожидания количество гнойных осложнений в I основной группе 9,7%, во II и III группах они не превысили 4,1%.
Снижение количества гнойных осложнений связано:
1) С увеличением частоты дренирования ран (что приводит к своевременной эвакуации раневого отделяемого, позволяет промывать раны антисептиками, вводить антибиотики).
2) С назначением нестероидных противовоспалительных препаратов (в III группе).
Вышеперечисленное также привело к уменьшению количества послеоперационных инфильтратов (с 7,3% до 0%).
Кроме этого наличие вакуум дренажа в ране создаёт условия для ликвидации мертвого пространства между тканями (в комплексе с компрессионным бандажом).
Нами отмечено, что количество специфических осложнений меняется также и в зависимости от расположения эксплантата. Так при надапоневротическом расположении отмечается 60 (32,8%) осложнений. При предбрюшинном расположении эксплантата 8 (4,4%), при пластике «без натяжения» 3 (1,7%) данные достоверно отличались как от II так и от III группы (p<0,05). Таким образом, предпочтительно предбрюшинное расположение протеза. Пластика «без натяжения» должна выполняться лишь в тех случаях, когда невозможно свети края без натяжения, чтобы избежать осложнений со стороны дыхательной и сердечной систем.
При герниопластике местными тканями специфические осложнения занимают небольшой процент. Мы связываем это с натяжением тканей, что приводит к нарушению микроциркуляции и трофики, усугубляя дистрофические процессы. Причиной же рецидивов являются дегенеративные процессы, происходящие в используемых для пластики тканях, что приводит к их замещению соединительной (рубцовой) тканью, обладающей меньшей механической прочностью. Что приводит к миогенной контрактуре и нарушению способности мышц к сокращению и растяжению.
Учитывая высокую частоту специфических осложнений в группах с синтетическими эксплантатами, мы провели сравнительный анализ осложнений раннего послеоперационного периода таблица 3.
Таблица № 3
Зависимость частоты специфических осложнений герниопластик в условиях дренированной и не дренированной раны
| Вид пластики | С дренажами | Без дренажей | Р |
| Традиционная герниопластика | 2 (2,5%) | 5 (6,25%) | p>0,05 |
| Герниопластика «Карбоникус И» | 4 (9,8%) | 11 (26,9%) | p<0,05 |
| Герниопластика «Линтекс» | 10 (14,2%) | 18 (25,8%) | p>0,05 |
| Герниопластика протезами «Ethicon» | 10 (13,9%) | - | - |
| Всего n=263 | 26 (9,9%) | 34 (13%) | p>0,05 |
Общая частота специфических осложнений после герниопластик в условиях не дренированной раны составила 13%. При наличии дренажей 9,9%, что позволило снизить количество осложнений в раннем послеоперационном периоде. Но настоящее различие было статистически недостоверным (p>0,05).
У больных с послеоперационными вентральными грыжами при пластике местными тканями осуществлялся традиционный подход ведения хирургических больных. При аллопластике мы соблюдали комплексный подход, чем удалось снизить количество гнойных осложнений. В данный комплекс входит:
Во-первых, антибиотикопрофилактика препаратами широкого спектра действия начиная, за 30 минут до операции, а лечение продолжаем до 3-5 суток.
Во-вторых, закрытие раны заканчивается обязательным её дренированием вакуум дренажами.
В-третьих, одновременно с активным дренированием с целью уменьшения «мертвого пространства» между подкожной клетчаткой и апоневрозом (протезом) осуществляем дозированную компрессию раны при помощи компрессионного бандажа.
В-четвертых, для уменьшения реакции тканей на эксплантат в послеоперационном периоде назначаем нестероидные противовоспалительные препараты.
В-пятых, обязательное УЗ - исследование до- и после удаления дренажей для своевременного удаления скопившейся жидкости.
При выполнении перечисленных условий количество гнойных осложнений по нашим наблюдениям не превышает 4,1%.
Среди поздних осложнений у больных с синтетическими эксплантатами «Карбоникус И» у 4 больных наблюдалось образование инфильтратов с последующим нагноением, что повлекло удаление эксплантата и рецидив заболевания. Учитывая данное обстоятельство и нагноение раны у 4 больных в раннем послеоперационном периоде, а также осыпание краев при моделировании протеза и прорезывании его при фиксации мы отказались в дальнейшем от его применения.
Современные полипропиленовые эксплантаты устойчивы к развитию возможных инфекционных осложнений. По нашим наблюдениям при их использовании, частота гнойно-воспалительных осложнений меньше, чем при применении углеродных эксплантатов. А в отдаленном периоде мы осложнений не наблюдали. Что говорит о преимуществе полипропиленовых эксплантатов.
Отдаленные результаты лечения были изучены у 76 (95%) из 80 больных после герниопластики традиционными способами, у 38 (92,7%) из 41 больных после аллопластики эксплантатом «Карбоникус И», у 64 (91,4%) из 70 больных после аллопластики эксплантатом «Линтекс», у 63 (87,5%) из 72 с эксплантатами фирмы «Ethicon».
Для сравнительной оценки отдаленных результатов герниопластики мы использовали 2 показателя: частоту рецидивов заболевания и частоту хороших результатов в отдаленном периоде. Частота рецидивов заболевания в отдаленном периоде после различных видов герниопластики представлена в таблице № 4.
Таблица № 4
Частота рецидивов заболевания после герниопластик разными способами
| Виды герниопластики | Сроки наблюдения | Рецидив заболевания | % | Р |
| Герниопластика традиционными способами | От 6 до 11 лет | 36 | 47,4 | P<0,05 |
| Герниопластика эксплантатом «Карбоникус И» | От 2 до 6 лет | 6 | 15,8 | P<0,05 |
| Герниопластика эксплантатом «Линтекс» | От 2 до 6 лет | 3 | 4,7 | P<0,05 |
| Герниопластика эксплантатами «Ethicon» | От 2 до 6 лет | 2 | 3,2 | P<0,05 |
Как видно из представленной таблицы, после герниопластики послеоперационных вентральных грыж традиционными способами рецидив заболевания наступал в 47,4% случаев. Этот показатель достоверно отличался как от первой основной группы (p<0,05), так и от других основных групп (p<0,05). Достоверно отличался этот показатель при сравнении I и III основных групп. После пластики с использованием эксплантата «Карбоникус И» причиной рецидива послужило нагноение рубца с отторжением эксплантата. При использовании эксплантата «Линтекс» причиной рецидива в одном случае послужило расхождение апоневроза в центре рубца за эксплантатом, в двух случаях сетка не полностью перекрывала пластику апоневроза. При пластике эксплантатами фирмы «Ethicon» причиной рецидива явилось расхождение апоневроза в центре рубца за эксплантатом и один рецидив, когда грыжа образовалась выше сетки.
В свою очередь основное количество рецидивов наблюдалось при пластике с надапоневротическим расположением протеза в I основной группе 4 (10,5%), во II основной группе 3 (4,7%), в III – 2 (3,2%). По методике с предбрюшинным расположением протеза мы наблюдали рецидив в I основной группе 2 (5,3%). При выполнении пластики без натяжения рецидивов не наблюдали. Достоверность полученных данных мо нашему мнению учитывать не корректно ввиду малых количеств наблюдений. Однако считаем методом выбора пластику с предбрюшинным расположением протеза.
Несмотря на различные сроки прошедшие после герниопластик, проведение сравнения отдаленных результатов, по нашему мнению, допустимо, так как подавляющее большинство рецидивов грыж до 36,5% наблюдается в сроки от 1-5 лет и в течение первого года после пластики встречаются до 35,4%.
Нами проведена оценка качества жизни пациентов после различных способов герниопластики послеоперационных вентральных грыж по анкете-опроснику, разработанному в Парижской лаборатории общественного здоровья профессором R. Launois и используемой при оценке отдаленных результатов герниопластики в нашей стране.
Хорошим считался результат лечения при отсутствии рецидива грыжи и каких-либо жалоб со стороны области оперативного вмешательства при сохранении возможности продолжения прежней профессиональной деятельности и выполнении обычных домашних работ для лиц пенсионного возраста (0-3 балла).
Удовлетворительным считался результат лечения при отсутствии рецидива грыжи, но при наличии ряда расстройств, нарушающих состояние комфорта, связанных с перенесенной операцией грыжесечения (4-6 баллов).
Плохим считался результат лечения при рецидиве грыжи или при наличии суммы баллов более 6.
Результаты оценки качества жизни проводились в сроки не менее 1 года после последней герниопластики, таблица № 5.
Таблица № 5
Оценка качества жизни больных после различных видов герниопластик послеоперационных вентральных грыж
| Вид герниопластики | Результаты лечения | ||
| Хорошие | Удовлетв. | Неудовлетв. | |
| Герниопластика местными тканями | 13 (17,1%) | 27 (35,5%) | 36 (47,4%) |
| Герниопластика эксплантатом Карбоникус И» | 29 (76,3%) | 3 (7,9%) | 6 (15,8%) |
| Герниопластика эксплантатом «Линтекс» | 57 (89,0%) | 4 (6,3%) | 3 (4,7%) |
| Герниопластика эксплантатом «Ethicon» | 55 (87,3%) | 6 (9,5%) | 2(3,2%) |
Как видно из таблицы, при использовании эксплантатов при хирургическом лечении послеоперационных вентральных грыж качество жизни повысилось с 17,1% при пластике традиционными методами до 76,3% при использовании эксплантата «Карбоникус И», при использовании эксплантата «Линтекс» до 89% и при использовании эксплантатов фирмы «Ethicon» до 87,3%. Хорошие результаты продемонстрировали достоверные различия при сравнении основных и контрольной групп (p<0,05).
Таким образом, сравнительная оценка результатов герниопластик местными тканями и с использованием синтетических эксплантатов свидетельствует о повышении качества жизни больных с послеоперационными вентральными и рецидивными грыжами. А также свидетельствует о снижении рецидивов грыж. Однако результаты с применением углеродных эксплантатов уступают полипропиленовым.
ВЫВОДЫ.
- Критерием выбора аллопластических методик являются послеоперационные вентральные грыжи средних, больших, гигантских размеров, рецидивные грыжи и ожирение. Показания к пластике местными тканями ограничены, таковыми являются: грыжи малых размеров и отсутствие ранее перенесенных герниопластик, крепкий апоневроз. Операцией выбора является предбрюшинное расположение протеза.
- При использовании «Карбоникус И» возникают трудности при выкраивании протеза и его фиксации происходит осыпание и разволокнение материала, а и также гнойные осложнения возникают в 9,7% случаев и 15,8% рецидив.
- Наилучшие результаты получены у группы больных с полипропиленовыми протезами «Линтекс» и протезами фирмы Ethicon: сопровождающиеся гнойными осложнениями, не превышающими 4,1%, рецидив не превышает 4,7%. А также отмечается лёгкость при моделировании нужных размеров и укреплении протезов. Количество гнойных осложнений у полипропиленовых протезов меньше в раннем послеоперационном периоде, а в отдаленном отсутствуют.
- Разработанная тактика комплекса профилактики и лечения, больных в послеоперационном периоде с синтетическими эксплантатами позволила снизить количество гнойных осложнений 9,7% при «Карбоникус И» до 4,1% при протезе Ethicon. И с 13% до 9,9% при наличии дренажей и компрессионного бандажа.
Практические рекомендации.
- В предоперационном периоде в полной мере корригировать сопутствующие сердечно-легочные заболевания.
- При аллопластике предпочтение отдавать сетчатым полипропиленовым протезам (преимущественно импортного производства).
- В послеоперационном периоде рекомендовано: при надапоневротическом расположении протеза выполнять адекватное дренирование раны с ношением компрессионного бандажа.
- С целью профилактики тромбоэмболий активизировать больных в ранние сроки, с назначением низкомолекулярных гепаринов и эластической компрессией нижних конечностей.
- С целью раннего выявления жидкостных образований и их эвакуации проводить УЗИ- контроль передней брюшной стенки до- и после удаления дренажей.
Список работ, опубликованных по теме диссертации.
- Оперативное лечение грыж брюшной стенки с применением углеродистого имплантата «Карбоникус И» //Сборник научно-практических работ врачей г. Комсомольска-на-Амуре к 10-летию организации Информационно-Вычислительного Центра Городского Отдела Здравоохранения. – 2004.- С. 68-69 (Соавт. Штарко В.И., Кучко С.К., Валицкий В.П., Нетбай Р.В.)
- Результаты хирургического лечения послеоперационных вентральных грыж «Вестник герниологии», Выпуск II, Москва, 2006 г. стр. 178-182 (соавт. А.Д. Тимошин, А.Л. Шестаков).
- Сравнительная оценка хирургического лечения послеоперационных вентральных грыж //Герниология. - 2006.-№ 3.-С. 43. (Соавт. Тимошин А.Д., Шестаков А.Л.)
- Сравнительная оценка протезирующих пластик послеоперационных грыж. Сборник тезисов научных докладов «Новые технологии в хирургии», 2006г., стр. 14-16 (Соавт. А.Д. Тимошин, А.Л. Шестаков).
- Особенности послеоперационного ведения больных, оперированных по поводу послеоперационных вентральных грыж с применением различных синтетических эксплантатов. «Анналы хирургии», 2007 г, № 1, стр. 44-47 (Соавт. Тимошин А.Д., Шестаков А.Л., Нелюбин П.С.).
