Опыт клинического применения ультразвуковой кавитации в лечении гнойных осложнений синдрома диабетической стопы б. С. Брискин, М. В. Полянский, Я. И. Якобишвили, А. В. Прошин, И. Ю. Демидова, В. Н. Храмилин
| Вид материала | Документы |
- Пролонгированная внутриартериальная лекарственная терапия в лечении деструктивных форм, 74.97kb.
- Эмпирическая и целенаправленная антибактериальная терапия у больных с гнойными осложнениями, 88.19kb.
- Пути усовершенствования тактики и хирургического лечения гнойно-некротических осложнений, 97.88kb.
- Синдрома диабетической стопы, 747.13kb.
- «Челябинская государственная медицинская академия Росздрава», 430.78kb.
- Предотвратить миллионы ампутаций, 109.1kb.
- Синдром диабетической стопы II-V cт. (Wagner). При ишемической форме, 485.79kb.
- Местная сочетанная иммунотерапия в комплексном лечении и профилактике послеоперационных, 643.69kb.
- Лечение больных с гнойно-некротическими процессами при синдроме диабетической стопы, 258.22kb.
- Диабетической стопы, 428.28kb.
ОПЫТ КЛИНИЧЕСКОГО ПРИМЕНЕНИЯ УЛЬТРАЗВУКОВОЙ КАВИТАЦИИ В ЛЕЧЕНИИ ГНОЙНЫХ ОСЛОЖНЕНИЙ СИНДРОМА ДИАБЕТИЧЕСКОЙ СТОПЫ
Б.С. БРИСКИН, М.В. ПОЛЯНСКИЙ, Я.И. ЯКОБИШВИЛИ, А.В. ПРОШИН, И.Ю.ДЕМИДОВА, В.Н. ХРАМИЛИН
Этиологическая основа развития язвенных дефектов стоп у больных сахарным диабетом (СД) довольно разнообразна. Травма, нейропатия, хроническая артериальная недостаточность нижних конечностей, хроническая венозная недостаточность нижних конечностей — наиболее распространенные причины образования язвенных дефектов нижних конечностей.
Длительное нахождение раны в экссудативной фазе является основной преградой для активации репоративных процессов. Переход ее в фазу развития грануляций означает переход на качественно новую ступень и возможность последующей эпителизации язвенного дефекта.
На сегодняшний день доступен метод обработки ран аппаратом «SONOCA® 180» фирмы SOERING (Германия), основанный на эффекте ультразвуковой кавитации (УЗК), позволяющий совместить процесс механической очистки раны и антибактериальное действие ультразвука. Метод позволяет добиться не только очищения раны от некротических тканей и проводить ее «стерилизацию», но и осуществлять активный дренаж раны и удаление экссудата. Ультразвук в используемой мощности не оказывает разрушительного действия на здоровые ткани, селективно удаляя только измененные. При воздействии на раневую поверхность ультразвуковых волн происходит расслоение и отторжение некрозов без повреждения неизмененных окружающих тканей. Кроме того, низкочастотное ультразвуковое воздействие позволяет доставлять антисептик или лекарственный препарат непосредственно к патологическому очагу и создавать в нем максимальную подавляющую концентрацию. Все это позволяет рассматривать данный метод как альтернативный для ведения хронических ран в экссудативной фазе.
На рис. 1 представлен аппарат «Sonoca-180».
Рис. 1. Ультразвуковой диссектор «Sonoca -180»

Нами проведена работа по оценке клинической эффективности применения метода ультразвуковой кавитации в комплексном лечении больных с осложненными формами синдрома диабетической стопы. В исследование вошло 44 пациента с сахарным диабетом типа 2 в возрасте от 43 до 75 лет. У всех имелся раневой дефект площадью не менее 25 см2 и глубиной поражения не ниже III степени по Wagner. Большая часть больных имели послеоперационные гнойно-некротические раны после экстренных операций (экзартикуляция пальцев, вскрытие и дренирование глубоких флегмонах стоп), а так же длительно существующие язвы дистальных отделов стоп. В табл. 1 представлена характеристика пациентов, участвовавших в исследовании.
Таблица 1
Характеристика пациентов, участвовавших в исследовании
| | Группа УЗК | Группа контроля | Р |
| Число пациентов | п=44 | п=38 | |
| Возраст (m±Std.Dev.) | 65,7±8,2 | 64,1±8,9 | р>0,05 |
| Длительность СД (m±Std.Dev.) | 13,1+3,6 | 11,7+5,9 | р>0,05 |
| Гликемия натощак (m±Std.Dev.) | 8,63±1,03 | 8,92+1,71 | р>0,05 |
| Ампутации в анамнезе | 20,45% (9) | 18,42% (7) | х2=0,05; р>0,05 |
| Язвенные дефекты в анамнезе | 63,6% (28) | 81,6% (31) | Х2=2,53; р>0,05 |
| ХАННК | 29,5% (13) | 44,7%(17) | Х2=2,03; р>0,05 |
| ДППНП | 100%(44) | 100%(38) | |
Характеристика трофических нарушений у больных получавших сеансы ультразвуковой кавитации, представлена в табл. 2.
Таблица 2
Характеристика язвенных дефектов
| | Группа УЗК | Группа контроля |
| Число язвенных дефектов (абс.) | п=44 | п=38 |
| Гнойно-некротическая рана после экзартикуляции пальцев | 16 | 14 |
| Флегмона подошвенной поверхности стопы | 16 | 17 |
| Флегмона тыльной поверхности стопы | 6 | 3 |
| Некротическая язва резецированной стопы | 4 | 4 |
| Посттравматический некроз культи голени | 2 | 0 |
Микробиологическая картина раневого процесса у описанных пациентов соответствовала данным литературы. В подавляющем числе случаев имел место полимикробный характер гнойных очагов на стопе у больных сахарным диабетом с ассоциацией аэробов и анаэробов. Бактериологические исследования показывали, что в гнойных очагах на стопе при осложненных формах синдрома диабетической стопы присутствует смешанная аэробно-анаэробная флора в 82,4% случаев, аэробная - в 17,6%. Ассоциации микроорганизмов в гнойном очаге носят поливалентный характер и включают от 2 до 10 видов аэробных, факультативно-анаэробных и облигатно-анаэробных неспорообразующих бактерий (табл. 3).
Таблица 3
Наиболее часто выделяемые микроорганизмы у больных с гнойно-некротическими формами диабетической стопы
| Облигатные | Факультативные | Аэробы |
| анаэробы | анаэробы | |
| p. melaninoqenica | Staphylococcus aureus | Pseudomonas aeruginosa |
| Bacteroides fraqilis | Staphylococcus haemolyticus | |
| Peptococus spp | Staphylococcus tpidermidis | |
| Peptostreptococcus spp. | Enterococcus spp | |
| Fusobbacterium spp. | | |
Ассоциация микробных организмов сочеталась с высокой обсемененностью тканей раны — 106-1011 микроорганизмов в 1г ткани, что в свою очередь коррелирует с общими проявлениями реакции организма на источник интоксикации, а также выраженностью воспалительной реакции окружающих тканей.
В результате хирургического лечения, заключавшегося в санации гнойных очагов (экзартикуляция пальцев, некрэктомия, вскрытие и дренирование), удавалось достигнуть уменьшения микробной контаминации, однако, учитывая невозможность первично-радикального пособия, в ранах сохранялась достаточно высокая степень обсеменённости, что требовало продолжения антибактериальной терапии и интенсификации местного лечения.
Применение метода ультразвуковой кавитации приводило к более быстрому переходу воспалительной фазы раневого процесса в репаративную, что характеризовалось появлением в ранах сочных грануляций уже на 6-7 сутки, уменьшением площади раны, появлением краевой и островковой эпителизации к 10-12 дню. Это становилось возможным за счет того, что происходило вымывание фибрина, некротически измененных тканей и экссудата из труднодоступных участков раны с минимальной травматизацией здоровых тканей. Такая динамика раневого процесса объясняется еще и тем, что при кавитации происходит улучшение регионарной микрогемодинамики. На ЛДФ-грамме в ране и ближайших участках отмечено возрастание амплитуды колебания кривой и увеличение индекса микроциркуляции, в среднем на 0,2.
При цитологическом исследовании после 2-3 сеансов отмечено преобладанием нейтрофильных лейкоцитов с нормальной структурой ядра и цитоплазмы, активной полибластической и фибробластической реакцией клеточных элементов соединительной ткани.
В контрольной группе пациентов, схожей по демографическим критериям и по клиническим проявлениям синдрома диабетической стопы, отмечено более длительное течение фазы воспаления в среднем на 4-5 дней.
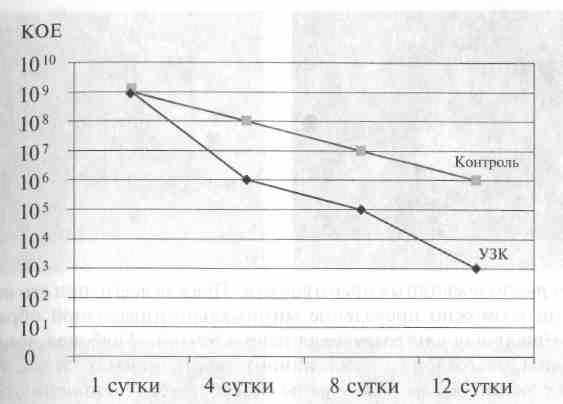
При традиционном лечении в цитограмме отмечено более позднее появление клеток, характерных для фазы пролиферации и дифференциации. Кроме того, уже после 2-4 сеансов кавитации значительно снижалась степень бактериальной обсемененности, в среднем с 1011-108 до 106-107 КОЕ (рис. 2). Это объясняется, как непосредственным бактерицидным эффектом ультразвука, так и глубоким проникновением рабочего раствора.
Рис. 2. Динамика микробной обсемененности раны
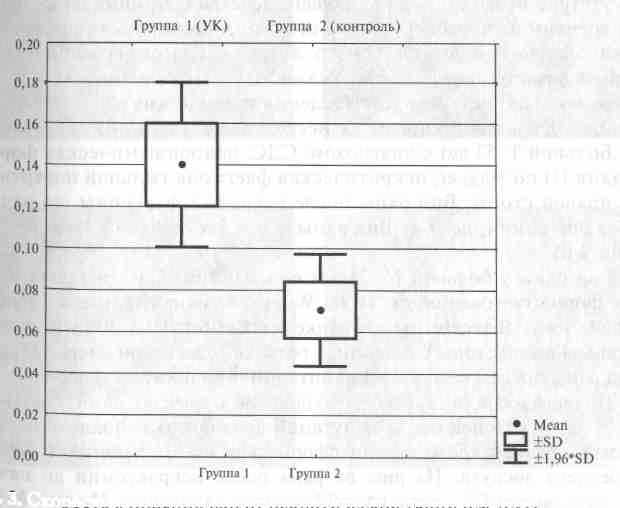
Основным параметром оценки эффективности ультразвуковой терапии и сравнения эффективности с контрольной группой была избрана скорость очистки раны от некроза в см2 за сутки наблюдения. Скорость очищения ран от некрозов в группе УЗК по сравнению с группой контроля была достоверно выше и составила (M±Std.Dev.) -0,14+0,02 см2/сут. и -0,07+0,03 см2/сут. соответственно (р<0,05) (рис. 3).
Рис. 3. Скорость очищения ран от некротической ткани (см2/сут.)
За время применения методики ультразвуковой кавитации тяжелых осложнений не было. Возникающее капиллярное кровотечение на границе некрозов и неизмененной ткани останавливалось прижатием марлевым шариком. Несколько раз приходилось отказаться от кавитации в связи с выраженными болевыми ощущениями пациентов. Местная анестезия не применялась из-за с особенности заболевания.
Однако следует иметь в виду, что при озвучивании ран в области крупных сосудов возможно повреждение их стенки с развитием профузного кровотечения. Для предотвращения подобных осложнений хирург должен четко знать топографию области на которой производится манипуляция, снизить мощность аппарата при кавитации в области сосудисто-нервных пучков. Кроме того, процедура должна производится в перевязочной, укомплектованной хирургическим инструментарием.
При повышенном давлении на волновод и непосредственным контактом излучателя с тканями, возможно их повреждение с расширением зоны некроза и воспаления. Избежать этого можно в том случае если кавитация проводится в жидкой среде с постоянной подачей раствора и поверхностным контактом с раневой поверхностью.
Метод УЗК, основанный на местном применении низкочастотного ультразвука, позволяет совместить его антибактериальное действие и процесс механической очистки раны. Ультразвук обладает целым рядом очевидных преимуществ. Прежде всего, при его использовании возможно проведение минимально-инвазивной обработки раны (щадящая ультразвуковая некрэктомия). Глубокая дезинфекция раны, благодаря бактерицидному действию ультразвука, в сочетании с активным дренажом раны способствует ее очищению в более короткий срок и снижению экссудации. Кроме того, к несомненным преимуществам УЗК следует отнести безболезненность обработки, отсутствие местного раздражающего действия, минимальные затраты времени на обработку (30-60 сек/см2) и возможность проведения стационарного и амбулаторного лечения, благодаря мобильности используемого оборудования. Указанный метод полностью отвечает современным представлениям ведения хронических ран.
Для иллюстрации приводим несколько наблюдений.
Больной Т. 52 лет с диагнозом: СДС, нейроишемическая форма, стадия III по Wagner, некротическая флегмона тыльной поверхности правой стопы. Вид раны после вскрытия флегмоны, до начала УЗ-кавитации (рис. 4 а). Вид раны после 3-х сеансов УЗ-кавитации (рис. 4 б).
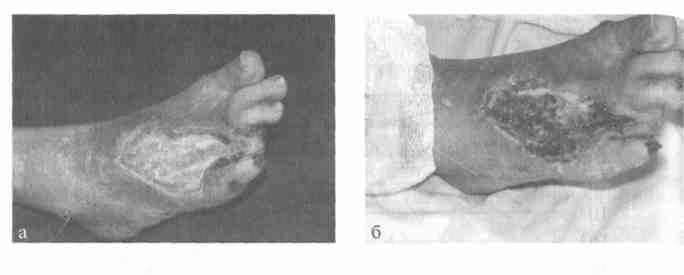
Рис. 4.
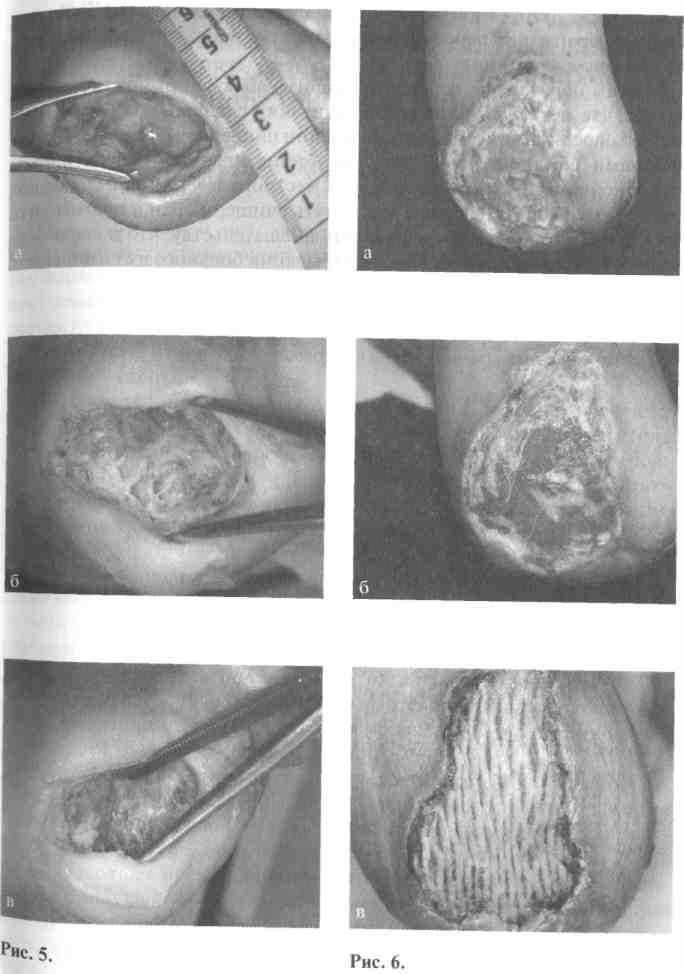
Вид раны у больной М. 74 лет с диагнозом: СДС, нейропатическая форма поражения, ст. IV по Wagner, влажная гангрена I пальца левой стопы. В экстренном порядке была выполнена экзартикуляция I пальца левой стопы с резекцией головки плюсневой кости (рис. 5а) Вид раны после 2 сеансов УЗ-кавитации (б) и после 5 сеансов (в).
Интересное клиническое наблюдение отмечено нами у больной К. 76 лет, у которой после ампутации правой нижней конечности на уровне средней трети голени сформировался ишемический некроз переднего лоскута. На рис. 6а рана после некрэктомии до начала УЗ-кавитации; 6б — рана после 2 сеансов кавитации. На рис. 6в раны после аутодермопластики на 4 сутки (приживление лоскута), Интраоперационно перед подсадкой лоскута также применялась ультразвуковая кавитация.
Таким образом, на основании наших наблюдений можно сделать вывод, что метод ультразвуковой кавитации с использованием аппарата «Sonoca-180» в комплексном лечении пациентов с осложненными формами синдрома диабетической стопы является эффективным дополнением к имеющимся способам местного лечения ран. Он позволяет в более короткие сроки достигнуть очищения ран и подготовить их к пластическому хирургическому вмешательству, что в свою очередь позволяет сократить сроки пребывания больного в стационаре.
