На правах рукописи
| Вид материала | Автореферат |
- Печатная или на правах рукописи, 21.09kb.
- Удк 796/799: 378 , 770.24kb.
- На правах рукописи, 399.58kb.
- На правах рукописи, 726.26kb.
- На правах рукописи, 1025.8kb.
- На правах рукописи, 321.8kb.
- На правах рукописи, 552.92kb.
- На правах рукописи, 514.74kb.
- На правах рукописи, 670.06kb.
- На правах рукописи, 637.26kb.
На правах рукописи
ТРЕТЬЯКОВА
Мария Владимировна
МЕХАНИЧЕСКИЕ МЕТОДЫ ПОДГОТОВКИ ШЕЙКИ МАТКИ ПРИ ДОНОШЕННОЙ БЕРЕМЕННОСТИ, ОСЛОЖНЕННОЙ ПРЕЖДЕВРЕМЕННЫМ ИЗЛИТИЕМ ОКОЛОПЛОДНЫХ ВОД
14.01.01 – Акушерство и гинекология
Автореферат
диссертации на соискание ученой степени
кандидата медицинских наук
Москва - 2011
Работа выполнена в Государственном бюджетном образовательном учреждении высшего профессионального образования «Российский национальный исследовательский медицинский университет имени Н.И. Пирогова Министерства здравоохранения и социального развития Российской Федерации»
Научный руководитель:
академик РАМН, д.м.н.,
профессор Савельева Галина Михайловна
Официальные оппоненты:
доктор медицинских наук,
профессор Доброхотова Юлия Эдуардовна
доктор медицинских наук,
профессор Логутова Лидия Сергеевна
Ведущая организация:
ГОУ ВПО «Российский университет дружбы народов Министерства образования и науки Российской Федерации»
Защита состоится «19» декабря 2011 года в 14.00 на заседании диссертационного совета Д 208.072.12 при ГОУ ВПО РГМУ Росздрава по адресу: 117997, г. Москва, ул. Островитянова, д. 1.
С диссертацией можно ознакомиться в медицинской библиотеке ГБОУ ВПО РНИМУ им.Н.И.Пирогова Минздравсоцразвития России по адресу: 117997, г. Москва, ул. Островитянова, д. 1.
Автореферат разослан «26» октября 2011 г.
Ученый секретарь диссертационного совета
доктор медицинских наук,
профессор Хашукоева Асият Зульчифовна
ОБЩАЯ ХАРАКТЕРИСТИКА РАБОТЫ
Актуальность исследования. Одним из дискутабельных вопросов современного акушерства является ведение родов при преждевременном излитии околоплодных вод (ПИОВ). Частота ПИОВ при доношенной беременности колеблется в пределах от 10 до 19,8% (Абрамченко В.В., 2003; Протопопова Н.В. и соавт., 2006).
Преждевременное излитие околоплодных вод часто приводит к повышению материнской и перинатальной заболеваемости, увеличению частоты гнойно-септических заболеваний родильниц и новорожденных (Verber IG et al. 1989; Mahmood et al., 1995; Tan BP et al., 2001). По данным И.С. Сидоровой (2000), В.В. Абрамченко (2003), В.Е. Радзинского (2004), В.И. Кулакова (2005), ведение родов, особенно при длительности безводного промежутка (БВП) более 12 часов, ассоциировано с повышенным риском развития инфекционных осложнений, как у матери, так и плода. Ряд авторов (Громова A.M., 1992; Сидорова И.С., 2000; Авзалова Д.Г., 2004) показали, что ПИОВ и длительный безводный промежуток приводят к аномалиям родовой деятельности. По мнению E.H. Кравченко (1990), Д.Г. Авзаловой (2004), при длительном БВП отмечается высокий показатель травматизма мягких тканей родовых путей. С другой стороны, применение утеротоников через 4-6 часов после ПИОВ при незрелой шейке матки приводит к увеличению частоты оперативных родов и ухудшению перинатальных исходов для матери и плода (Alcalay et al., 1996; Vahratian A, 2005; Vroueraets FP, 2005).
Заболеваемость новорожденных при ПИОВ обусловлена внутриутробным инфицированием, вследствие длительного безводного промежутка, и внутриутробной гипоксией плода (Ефимов М.С., 1995). По данным различных авторов частота инфекционных осложнений новорожденных на фоне хориоамнионита при своевременных родах с ПИОВ варьирует от 3 до 16% (Bergstrom St, 2003; Chiesa C et al., 2004; Gibbs RS, 2004; Rouse DJ et al., 2004; Lau J, 2005). Seaword PR et al. (1998) анализируя перинатальные исходы при ПИОВ у доношенных новорожденных, показали, что хориоамнионит является наиболее значимым прогностическим фактором риска инфекционной заболеваемости и может приводить к развитию пневмонии, менингита и сепсиса в раннем неонатальном периоде (РНП), при которых клиническая манифестация инфекционного заболевания отмечается в первые 72 часа жизни ребенка. Кроме инфекционных осложнений, хориоамнионит рассматривают как фактор риска церебральных поражений у доношенных новорожденных (Wu YW et al., 2003).
Несмотря на многочисленные исследования, проблема выбора тактики ведения своевременных родов, осложненных ПИОВ, остается нерешенной до настоящего времени.
Известно, что характер течения и исход родов во многом зависит от готовности женского организма к родам, которая в значительной степени определяется состоянием шейки матки (Чернуха Е.А., 2005). Особой проблемой является преждевременный разрыв плодных оболочек при незрелой шейке матки, наблюдающийся у 2,1% - 18,1% пациенток (Гендель М.Г., 1984; Сидорова И.С., 2001; Абрамченко В.В., 2003; Jeferson H, Harman JR, 1999; Kavanagh J, Thomas J, 2001). Родовозбуждение в таких случаях может оказаться неэффективным, в родах часто возникают аномалии родовых сил, что приводит к росту частоты оперативных методов родоразрешения (Кулаков В.И., 1994; Чернуха Е.А., 1999; Стрижаков А.Н., 2000; Сидорова И.С., Макаров И.О., 2000; Шалина Р.И. и соавт., 2002). Подготовка шейки матки к родам позволяет значительно снизить осложнения, связанные с нарушением сократительной деятельности миометрия (Гаспарян Н.Д., 2003; Айламазян Э.К., 2007).
В последние годы широкое распространение получил метод подготовки
шейки матки с помощью местного применения простагландинов Е2 (препидил-гель, простенон-гель), которые способствуют как созреванию шейки матки, так и развитию сокращений миометрия, являясь пусковым моментом для начала родов (Макаров И.О., 2000). Однако применение этих препаратов противопоказано при нарушении целостности плодного пузыря и при некоторых хронических заболеваниях (бронхиальная астма, глаукома, артериальная гипертензия, эпилепсия, нарушения печеночной или почечной функции, нарушение свертываемости крови, серповидно –клеточная анемия, туберкулез, миома и пороки развития матки), а также сопряжено с рядом серьезных осложнений, таких как: гиперстимуляция матки, тетанические сокращения матки, тошнота, рвота, диарея, индивидуальная непереносимость препарата, острая гипоксия плода (Глаголева Е.А. и соавт., 2010).
Из вышеперечисленного следует, что разработка методов подготовки шейки матки у пациенток с доношенной беременностью, осложненной ПИОВ, является актуальной проблемой практического акушерства.
Цель исследования
Доказать целесообразность применения механических методов подготовки шейки матки при доношенной беременности, осложненной преждевременным излитием околоплодных вод.
Задачи исследования
- Провести сравнительную оценку эффективности подготовки шейки матки механическими средствами: баллонный катетер Фолея и ламинарии.
- Изучить состояние микрофлоры влагалища и цервикального канала у пациенток до и после применения катетера Фолея.
- Проанализировать течение родов и послеродового периода у пациенток с ПИОВ, которым были применены механические средства для
подготовки шейки матки.
- Проанализировать течение родов и послеродового периода у пациенток с ПИОВ, которым проводили родовозбуждение окситоцином, без предварительной подготовки шейки матки.
- Изучить состояние новорожденных в зависимости от тактики ведения своевременных родов, осложненных преждевременным излитием околоплодных вод.
Научная новизна
Впервые с целью подготовки шейки матки к родам у пациенток с доношенной беременностью, осложненной ПИОВ, применен баллонный катетер Фолея.
В результате проведенного комплексного исследования получены данные, подтверждающие эффективность данного метода, изучено течение родов, послеродового периода, состояния плода и новорожденного при интрацервикальном использовании баллонного катетера Фолея у пациенток с доношенной беременностью, осложненной преждевременным излитием околоплодных вод при незрелой и недостаточно зрелой шейке матки.
Показано преимущество тактики ведения родов, заключающейся в предварительной подготовке шейки матки механическими методами, по сравнению с родовозбуждением на фоне незрелой или недостаточно зрелой шейки матки у пациенток с доношенной беременностью, осложненной ПИОВ.
При применении катетера Фолея не выявлено достоверных различий в спектре и степени микробной обсемененности родовых путей у пациенток с доношенной беременностью, осложненной ПИОВ, как до начала родовой деятельности, так и после родов.
Практическая значимость
Подготовка шейки матки катетером Фолея способствует развитию спонтанной родовой деятельности у 66,7% пациенток в течение первых 12 часов после ПИОВ, уменьшает число операций кесарева сечения и частоту развития слабости родовой деятельности. Кроме того, использование катетера Фолея улучшает перинатальные исходы за счет снижения частоты острой гипоксии плода и асфиксии новорожденных, что предотвращает развитие тяжелых форм церебральных поражений у детей.
Простота исполнения, хорошая переносимость и доступность для любого лечебного учреждения позволяют рекомендовать этот способ для акушерских стационаров.
Положения, выносимые на защиту
- К группе риска по возникновению ПИОВ при доношенной беременности относятся пациентки с отягощенным акушерско-гинекологическим анамнезом, высоким процентом инфекционно-воспалительных заболеваний дыхательных путей, мочевыделительной системы и органов малого таза вне и во время беременности, высокой бактериальной обсемененностью родовых путей.
- При доношенной беременности, осложненной ПИОВ, родовозбуждение на фоне незрелой или недостаточно зрелой шейки матки, приводит к увеличению частоты развития неблагоприятных исходов для матери и плода.
- Наиболее эффективным методом подготовки незрелой или недостаточно зрелой шейки матки является применение катетера Фолея.
- Применение катетера Фолея для подготовки шейки матки не увеличивает частоту развития гнойно-септических осложнений у матери и новорожденного.
Внедрение результатов исследования
Результаты проведенной работы внедрены в практику ГУЗ Центра планирования семьи и репродукции ДЗ г. Москвы, ГУЗ ЮВАО родильного дома №8 г. Москвы, ГУЗ ЮВАО родильного дома №18 г. Москвы, а также используются в педагогическом процессе на лекциях и занятиях для студентов, ординаторов и слушателей факультета повышения квалификации на кафедре акушерства и гинекологии педиатрического факультета РНИМУ им. Н.И. Пирогова и факультета фундаментальной медицины МГУ им. М.В. Ломоносова.
Апробация диссертации
Основные положения диссертации представлены и обсуждены на XI Всероссийском научном форуме «Мать и дитя» (Москва, 2010); VI Ежегодном Конгрессе специалистов перинатальной медицины «Современная перинатология: организация, технологии и качество» (Москва, 2011); Национальном конгрессе по акушерству и гинекологии «Дискуссионные вопросы современного акушерства» (Санкт-Петербург, 2011).
Апробация диссертации состоялась на объединенной научно-практической конференции кафедры акушерства и гинекологии педиатрического факультета РНИМУ им. Н.И. Пирогова, кафедры акушерства и гинекологии фундаментальной медицины МГУ им. М.В. Ломоносова, ПНИЛ охраны здоровья матери и ребенка РНИМУ им. Н.И. Пирогова, академической группы академика РАМН Г.М. Савельевой, врачей Центра планирования семьи и репродукции 31 августа 2011 г, протокол апробации №2.
Публикации
По теме диссертации опубликовано 6 печатных работ, из них 4 – в изданиях, рекомендованных ВАК Минобрнауки РФ.
Объем и структура диссертации
Материалы диссертации изложены на 152 страницах компьютерного текста, иллюстрированы 40 таблицами и 7 рисунками. Работа состоит из введения, 4 глав, выводов, практических рекомендаций, указателя литературы, включающего 78 отечественных и 103 зарубежных источника.
Работа выполнялась с 2008 по 2011 годы на кафедре акушерства и гинекологии педиатрического факультета ГБОУ ВПО РНИМУ им. Н.И. Пирогова Минздравсоцразвития России (заведующая кафедрой – академик РАМН, д.м.н., профессор Савельева Г.М.) на базе ГУЗ Центра планирования семьи и репродукции Департамента здравоохранения г. Москвы (главный врач – профессор, д.м.н. Курцер М.А.).
МАТЕРИАЛЫ И МЕТОДЫ ИССЛЕДОВАНИЯ
В соответствии с целью и задачами исследования проведен анализ родов и послеродового периода 349 пациенток с доношенной беременностью, осложненной ПИОВ и неподготовленной шейкой матки к родам. Также нами осуществлен анализ состояния их новорожденных детей с момента рождения и в течение раннего неонатального периода.
В исследование были включены первородящие пациентки с доношенной одноплодной беременностью (срок гестации 37-42 недели), головным предлежанием плода, длительностью БВП на момент поступления не более 12 часов и отсутствием биологической готовности шейки матки к родам.
Критериями исключения явились тяжелые акушерские осложнения и соматические заболевания, многоплодная беременность, тазовое предлежание плода, хроническая внутриутробная гипоксия плода (изменения на КТГ, окрашенные меконием околоплодные воды), клинические проявления кольпита (или III-IV степень чистоты влагалищного мазка), возраст пациенток старше 35 лет.
В зависимости от выбранного метода подготовки шейки матки к родам все пациентки были разделены на 3 группы:
I группу (проспективная) составили 105 (30,1%) беременных, которым проводили подготовку шейки матки к родам двухходовым баллонным катетером Фолея.
Во II группу (ретроспективная) вошли 126 (36,1%) пациенток, которым для подготовки шейки матки к родам, при аналогичных условиях в цервикальный канал вводили ламинарии.
Пациенткам I и II групп после ПИОВ проводилась подготовка шейки матки механическими средствами. Этим пациенткам была предоставлена возможность для самостоятельного вступления в роды в течение 12 часов после ПИОВ. При отсутствии развития самопроизвольной родовой деятельности в течение 12 часов после ПИОВ проводили родовозбуждение окситоцином.
III группу (ретроспективная) составили 118 (33,8%) пациенток, которым проводили раннее родовозбуждение окитоцином (в первые 12 часов после ПИОВ), без предварительной подготовки шейки матки к родам.
При поступлении в родильное отделение всем пациенткам проводили оценку общего состояния и соматического статуса, термометрию, наружный акушерский осмотр. При влагалищном исследовании проводили осмотр шейки матки при помощи гинекологических зеркал с целью выявления фоновых заболеваний и воспалительных явлений на слизистой оболочке шейки матки, влагалища и вульвы, а также пальпаторно оценивали состояние шейки матки, отражающее биологическую готовность беременной к родам. Оценка зрелости шейки матки проводилась по шкале Burnhill MS в модификации Е.А. Чернухи (1982). При 0-2 баллах шейка матки оценивалась как незрелая, 3-4 баллах – недостаточно зрелая, 5-8 баллах – как зрелая. Состояние шейки матки оценивали до и после применения катетера Фолея или ламинарий, а у пациенток, которым применили ранее родовозбуждение, при поступлении в родильное отделение и перед началом введения окситоцина.
Впервые для подготовки шейки матки у пациенток с доношенной беременностью, осложненной ПИОВ, был применен катетер Фолея, для чего пациенткам I группы в асептических условиях шейку матки обнажали в зеркалах, производили обработку шейки матки антисептиком – 1% раствором Savlon. Стерильным корнцангом, избегая контакта с влагалищем и эктоцервикальной областью, в цервикальный канал вводили двухходовой стандартный силиконизированный катетер Фолея с маркировкой 12Ch/Fr (Unomedical Sdn. Bhd., Malaysia). Баллон размещали на уровне внутреннего зева или за ним и раздували его путем введения 30 мл стерильного физиологического раствора (рисунок 1).

Рисунок 1. Размещение катетера Фолея в цервикальном канале.
Для создания давления раздутого баллона на область внутреннего зева, аккуратно производили потягивание катетера в направлении входа во влагалище. Катетер оставляли в цервикальном канале на период, не превышающий 12 часов после ПИОВ. При созревании шейки матки, катетер Фолея самостоятельно перемещался во влагалище или за его пределы. Критерием эффективности данного метода являлось увеличение балльной оценки по шкале Burnhill MS в модификации Е.А. Чернухи (5 баллов и выше).
Подготовка шейки матки ламинариями пациенткам II группы проводилась по общеизвестной методике, описанной в аннотации к препарату.
Для родовозбуждения пациенткам всех трех групп внутривенно, с помощью инфузомата, вводили раствор окситоцина (5 ЕД), разведенный в 50 мл изотонического раствора, начиная со скорости 3 мл/час, при необходимости постепенно увеличивая каждые 15 мин до 12,5 мл/час.
Всем пациенткам при поступлении в стационар осуществляли бактериоскопическое исследование содержимого влагалища и цервикального канала для определения степени чистоты влагалищного мазка.
Пациенткам, которым применяли катетер Фолея для подготовки шейки матки, производили бактериологическое исследование родовых путей, включающее посевы содержимого цервикального канала, полости матки, а также зева и прямой кишки их новорожденных на флору и чувствительность к антибиотикам. Забор биологического материала для бактериологического исследования производили по общепринятым методикам.
Для оценки внутриутробного состояния плода применяли ультразвуковое исследование, допплерометрию, используя ультразвуковые диагностические аппараты «Алока-650» (Япония), ФС фирмы Simens (Германия) и «GE» (Франция). Динамическое наблюдение за состоянием сердечной деятельности плода проводилось методом кардиотокографии (КТГ) на аппаратах «Sonicard» (Великобритания), «Hewlett Packard» (США).
У всех пациенток сравниваемых групп осуществляли клиническое наблюдение за течением родов, послеродового периода и состоянием новорожденных, со сравнительным анализом полученных данных. Во время родов с помощью партограмм проводилось динамическое наблюдение за течением родовой деятельности.
С целью обезболивания 318 (91,1%) пациенткам применили различные методы анестезии: 26 (7,4%) - спазмолитические препараты («Но-шпа» 40мг 2,0-4,0мл в/м, суппозитории «Бускопан» 10 мг №1-2), 11 (3,1%) –наркотические анальгетики (промедол 2% раствор – 1,0 мл), 281 (80,5%) –эпидуральную анальгезию (раствор бупивакаина 0,25%, ропивакаина 0,2% – 10-15мл).
В первые минуты жизни состояние новорожденного оценивали по шкале
Апгар и данным кислотно–щелочного состояния пуповинной крови, а в РНП – на основании ежедневного осмотра, термометрии и данных лабораторных исследований (клинический анализ крови, определение концентрации С - реактивного белка в плазме крови).
Ультразвуковое исследование головного мозга новорожденного (нейросонография) проводили на 1-5 сутки жизни на аппарате «Siemens Sonoline Sienna» (Германия) секторальным датчиком (3,5-7,5 мГц). Исследование осуществляли по общепринятой методике, включающей последовательное получение стандартных сечений в коронарной и сагиттальной плоскостях через большой родничок.
Для анализа полученных данных использовали статистические непараметрические критерии, не зависящие от характера распределения – точный критерий Фишера и критерий χ2, а также традиционно используемый в биомедицинских исследованиях t-критерий Стьюдента для нормально распределенных переменных. При проведении попарного сравнения заданных групп пациентов определялась достоверность различия между всеми признаками, при этом использовались следующие уровни значимости различий: р<0,001; р<0,01; р<0,05.
РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЯ И ИХ ОБСУЖДЕНИЕ
С целью выявления факторов риска предрасполагающих к преждевременному излитию околоплодных вод, проведено сопоставление с популяционными данными возраста матерей, частоты экстрагенитальной и гинекологической патологии, паритета, особенностей акушерского анамнеза.
В нашем исследовании не было выявлено четкой зависимости между возрастом пациенток и частотой возникновения преждевременного излития околоплодных вод. Возраст пациенток с доношенной беременностью, осложненной ПИОВ, варьировал в пределах от 17 до 35 лет и в среднем составил 26,23,7 года. Эти данные подтверждают результаты исследования Newman RB et al. (2001), Woods JR et al. (2001), показавших в своих работах, что возраст беременных не является фактором риска, предрасполагающим к преждевременному излитию околоплодных вод.
Несмотря на то, что все пациентки были первородящими, у трети из них (117 – 33,5%) был выявлен отягощенный акушерско-гинекологический анамнез: внематочные беременности, артифициальные аборты, самопроизвольные выкидыши. Артифициальные аборты в анамнезе зарегистрированы у каждой четвертой пациентки (82 – 23,5%).
Среди соматической патологии особое место занимали хронические заболевания инфекционного генеза. По мнению Goepfert AR (2004), Klebanoff M, Searle K (2006), наличие в организме очага хронической инфекции приводит к гиперреакции иммунной системы, которая становится чувствительной даже к низковирулентной анаэробной инфекции.
Наше исследование показало, что частота хронических воспалительных заболеваний верхних дыхательных путей у пациенток с ПИОВ была выше общепопуляционных значений в 1,8 раза (17,8%). Хронические воспалительные заболевания мочеполовой системы, хотя и находились в пределах общепопуляционных значений, были в анамнезе у каждой шестой пациентки (16,6%).
В структуре гинекологических заболеваний у пациенток с ПИОВ ведущее место занимали эктопия шейки матки (124 – 35,5%) и хронические аднекситы (36 – 10,3%), которые обуславливают персистенцию условно-патогенной микрофлоры во влагалище. До беременности 51 (из 124) пациентке было проведено лечение по поводу эктопии шейки матки: диатермокоагуляция, криодеструкция, радиохирургическое лечение.
Большинство отечественных и зарубежных авторов к одной из основных
причин ПИОВ относят наличие инфекций, передающихся половым путем (Кан Н.Е., 2004; Кулаков В.И. и соавт., 2004; Таранов А.Г., 2004; Arias F et al., 2001; Gibbs RS, 2001; Goldenberg RL et al., 2008). При наличии в микрофлоре влагалища Сhlamidia trachomatis и Trichomonas vaginalis Simhan HN еt al. (2005) отмечали достоверное повышение риска преждевременного разрыва плодных оболочек.
В нашем исследовании у 71 (20,3%) пациентки из 349 во время беременности были зафиксированы следующие заболевания, передающиеся половым путем (ЗППП): уреаплазмоз – у 51 (14,6%), микоплазмоз – у 11 (3,2%), генитальный герпес – у 11 (3,2%), хламидиоз – у 6 (1,7%), трихомониаз – у 4 (1,1%). Частота встречаемости ЗППП во время беременности не имела достоверных отличий у пациенток всех трех групп.
Следовательно, высокая частота соматических и гинекологических заболеваний инфекционного генеза, отягощенный акушерско-гинекологический анамнез у пациенток с ПИОВ, свидетельствовали о неблагоприятном преморбиде, на фоне которого наступила беременность, и о реальной возможности для ее осложненного течения.
Из общего числа обследуемых, лишь у 65 (18,6%) имело место неосложненное течение беременности. Наиболее распространенными осложнениями беременности являлись угроза ее прерывания и анемия, которые наблюдались во всех трех триместрах беременности. Полученные нами данные подтверждают сведения Американской коллегии акушеров и гинекологов (ACOG, 2007) о том, что анемия и угроза прерывания беременности являются предрасполагающими факторами к ПИОВ.
Наиболее важной доминантой для последующего течения родов является состояние шейки матки, которое позволяет в известной мере прогнозировать особенности течения родов, предвидеть возможность наступления аномалий родовых сил.
В проведенном нами исследовании на момент поступления в стационар
состояние шейки матки у пациенток всех трех групп характеризовалась как незрелая или недостаточно зрелая, что отражалось в низкой оценке степени
зрелости по шкале Burnhill MS в модификации Е.А. Чернухи: 2,1±0,7;
2,1±0,8; 2,0±0,7 баллов в I, II и III группах соответственно.
Результаты исследования показали, что при применении катетера Фолея для подготовки шейки матки был отмечен достоверно более высокий эффект, по сравнению с подготовкой шейки матки ламинариями (p<0,05). Так, после применения катетера Фолея (I группа) у 95 (90,5%) пациенток шейка матки была оценена как зрелая, увеличив оценку степени зрелости по шкале Burnhill MS в модификации Е.А. Чернухи до 7,0±1,7 балла. После применения ламинарий (II группа) шейка матки созрела у 90 (71,4%) пациенток, при этом средняя оценка степени зрелости составила 6,3±1,9 балла. Наши данные свидетельствуют о более быстром созревании шейки матки при использовании катетера Фолея, чем при применении ламинарий: в течение первых 6 часов после применения катетера Фолея созревание шейки матки произошло у 60 (63,1%) пациенток, в то время как после применения ламинарий только у 36 (40%).
Спонтанная родовая деятельность развилась у 70 (66,7%) пациенток, которым проводилась подготовка шейки матки катетером Фолея, и у 88 (69,8%), которым были применены ламинарии. Развитие родовой деятельности при применении механических средств позволило отказаться от применения окситоцина для родовозбуждения.
Родовозбуждение проводилось 35 (33,3%) пациенткам, у которых не развилась спонтанная родовая деятельность на фоне применения катетера Фолея (I группа), и 38 (30,2%) – на фоне применения ламинарий (II группа). В III группе, как было отмечено ранее, всем 118 пациенткам проводилось раннее (в первые 12 часов после ПИОВ) родовозбуждение окситоцином. Отсутствие эффекта от проводимого родовозбуждения достоверно чаще (p<0,05) было диагностировано у пациенток II группы (4 - 22,2%), чем у
пациенток I (2 - 11,8%) и III групп (4 - 12,5%).
Приведенные наблюдения определяют целесообразность подготовки шейки матки при ПИОВ механическими средствами – катетером Фолея или
ламинариями.
Согласно данным литературы, родовозбуждение при неподготовленной шейке матки сопряжено с увеличением частоты операции кесарева сечения (Стрижаков А.Н., 2000; Сидорова И.С., Макаров И.О., 2000), что подтверждается и нашими исследованиями. Анализ течения родов показал, что 282 (80,8%) пациентки родили через естественные родовые пути, 67 (19,2%) – путем операции кесарева сечения. Частота проведения операции кесарева сечения в группе пациенток, которым применялось раннее родовозбуждение без предварительной подготовки шейки матки (III группа), была достоверно выше, чем у пациенток I и II групп, которым проводилась подготовка шейки матки механическими методами (p<0,05). Показания к кесареву сечению в группах представлены в таблице 1.
Таблица 1
Показания к кесареву сечению при доношенной беременности, осложненной ПИОВ
| Показания | Методы подготовки шейки матки | |||||
| Катетер Фолея (n = 105) | Ламинарии (n =126) | Раннее родовозбуждение (n = 118) | ||||
| абс. | отн. (%) | абс. | отн. (%) | абс. | отн. (%) | |
| Упорная слабость родовой деятельности | 10 | 58,8 | 8 | 44,4 | 22 | 68,8 |
| Дискоординация родовой деятельности | - | - | 1 | 5,6 | - | - |
| Отсутствие эффекта от родовозбуждения | 2 | 11,8 | 4 | 22,2 | 4 | 12,5 |
| Начавшаяся острая гипоксия плода | 4 | 23,5 | 2 | 11,1 | 5 | 15,6 |
| Клинически узкий таз | 1 | 5,9 | 3 | 16,7 | 1 | 5,9 |
| ВСЕГО: | 17 | 16,2 | 18 | 14,3 | 32 | 27,1 |
По мнению большинства исследователей, роды при ПИОВ часто сопровождаются аномалиями сократительной деятельности матки (Шалина Р.И. и соавт., 2002; Сидорова И.С., 2006; Romero R, Athaude N, 1999). В нашем исследовании, слабость родовой деятельности наблюдалась у 79 (22,8%) пациенток с ПИОВ. У пациенток III группы, которым проводилось родовозбуждение окситоцином, без предварительной подготовки шейки матки, частота развития данного осложнения была несколько ниже (18,6%), чем в I (22,9%) и II (26,2%) группах. Несмотря на меньшую частоту развития слабости родовой деятельности у пациенток III группы (22 – 18,6%), во всех наблюдениях данное осложнение носило упорный характер, в связи с чем они были родоразрешены путем операции кесарева сечения. В то же время положительный эффект от активации родовой деятельности был выявлен у большинства пациенток I и II групп и все они были родоразрешены через естественные родовые пути (58,3% и 72,7% соответственно).
Для лечения слабости родовой деятельности либо для родовозбуждения всем пациенткам вводили окситоцин. Средняя продолжительность введения окситоцина была достоверно выше (р<0,05) у пациенток III группы (6ч43мин±1ч26мин), чем у пациенток I (3ч24мин±46мин) и II (4ч12мин± 43мин) групп.
Обращает на себя внимание практически полное отсутствие (1 пациентка во II группе) такого осложнения родов как дискоординация родовой деятельности, наличие которой характерно для пациенток с ПИОВ и неподготовленной шейкой матки. С некоторой долей вероятности можно предположить, что это связано с широким применением эпидуральной анестезии для обезболивания родов, которая в свою очередь обладает лечебным эффектом в отношении дискоординации родовой деятельности. В нашем исследовании эпидуральная анестезия проводилась 86 (81,9%) пациенткам I группы, 100 (79,4%) – II группы и 95 (80,5%) – III группы.
Важную роль в развитии перинатальных осложнений у пациенток с
ПИОВ играет начавшаяся острая гипоксия плода, которая была диагностирована в процессе родов у 24 (6,9%) пациенток. У большинства рожениц (у 20 из 24) острая гипоксия плода возникла на фоне введения окситоцина; у 11 – в I периоде, что вызвало необходимость закончить роды путем операции кесарева сечения; у 13 – в конце II периода, в связи с чем им была произведена эпизиотомия. Начавшаяся острая гипоксия плода достоверно чаще (р<0,001) была диагностирована у пациенток, которым проводили ранее родовозбуждение без предварительной подготовки шейки матки (13 – 11%), чем у пациенток, которым применили катетер Фолея (6 – 5,7%) и ламинарии (5 – 4%). Своевременная диагностика острой гипоксии плода, а также правильно выбранная тактика ведения родов привели к тому, что в нашем исследовании в перинатальном периоде не погиб ни один ребенок.
Важным показателем, отражающим безопасность того или иного метода подготовки шейки матки, является травматизм шейки матки. Разрывы шейки матки были выявлены с приблизительно одинаковой частотой у пациенток I (14 – 13,3%) и II групп (21 – 16,6%), и не имели достоверных различий в частоте возникновения данного осложнения. Достоверно чаще разрывы шейки матки были диагностированы у пациенток, которым применили раннее родовозбуждение, без предварительной подготовки шейки матки (30– 25,4%), чем у пациенток, подвергшихся подготовке механическими методами (р<0,05). Следует отметить, что в группе пациенток, которым проводилось ранее родовозбуждение окситоцином (17 – 14,4%), разрывы шейки матки 2 степени были выявлены достоверно чаще (р<0,001), чем у пациенток с предварительной подготовкой шейки катетером Фолея (5 – 4,8%) или ламинариями (5 – 4%).
Важными характеристиками родов, особенно у пациенток с ПИОВ, являются длительность безводного промежутка и общая продолжительность родов. Ряд исследователей справедливо считают, что чем больше безводный промежуток, тем выше частота хориоамнионита, инфицирования матери и плода (Орджоникидзе Н.В., 2004; Стрижаков А.Н., 2006; Zlatnik F, 1992). В проведенном нами исследовании, продолжительность БВП была достоверно меньше (р<0,05) у пациенток, которым проводили раннее родовозбуждение (11ч45мин±1ч55мин), по сравнению с пациентками, которым применили катетер Фолея (19ч40 мин±3ч57мин) и ламинарии (18ч27 мин±3ч06мин).
Общая продолжительность родов, как и длительность БВП, была достоверно меньше (р<0,05) у пациенток, которым проводили раннее родовозбуждение (6ч56мин±1ч34мин),чем у пациенток I (8ч50мин±2ч17мин) и II (8ч47мин±2ч33мин) групп.
В исследовании Heinemann J et al. (2008), которые проводили подготовку шейки матки катетером Фолея и ламинариями пациенткам с целым плодным пузырем, частота развития хориоамнионита составила 7,6% и 4,7% соответственно. В нашем исследовании хориоамнионит был диагностирован лишь у 2 (1,9%) пациенток I группы, у 2 (1,6%) – II группы, с длительностью БВП более 20 часов. У рожениц III группы клинических признаков хориоамнионита выявлено не было.
Послеродовый период был осложнен гнойно-септическими заболеваниями у 16 (4,6%) из 349 родильниц, что не превышало общепопуляционных значений (10-26%). Несмотря на то, что БВП у пациенток, которым проводили подготовку шейки матки катетером Фолея и ламинариями, как было указано ранее, был достоверно выше, чем у пациенток, которым применили раннее родовозбуждение, частота развития гнойно-септических осложнений у родильниц всех трех групп была приблизительно одинаковой и не имела достоверных различий. Гнойно-септические заболевания развились у 5 (4,8%) пациенток I группы, у 5 (4%) – II группы и у 6 (5,1%) родильниц III группы, и были представлены эндометритом, субинволюцией матки и инфильтрацией раны промежности. Эндометрит развился у 2 (1,7%) родильниц в III группе на 3 и 4 сутки послеродового периода. Ни у одной пациентки, которой проводилась подготовка шейки матки механическими методами (I и II группа), эндометрита выявлено не было.
По мнению Krammer J (1995), немаловажным недостатком подготовки шейки матки механическими средствами является длительное пребывание инородного предмета в цервикальном канале, что может увеличивать риск восходящей инфекции, особенно при ПИОВ. С этой целью, мы провели анализ микрофлоры цервикального канала до применения катетера Фолея и полости матки после родов. Наиболее часто как из цервикального канала, так и из полости матки, были выделены Enterococcus faecalis, Streptococcus agalactiae, Candida albicans, Staphylococcus epidermidis. Анализ микрофлоры полости матки после родов показал, что частота выявления большинства из этих микроорганизмов была ниже, чем в цервикальном канале, что дало нам возможность опровергнуть данные Heinemann J et al. (2008), согласно которым катетер Фолея, как и любой механический метод, приводит к развитию восходящей инфекции (рисунок 2).
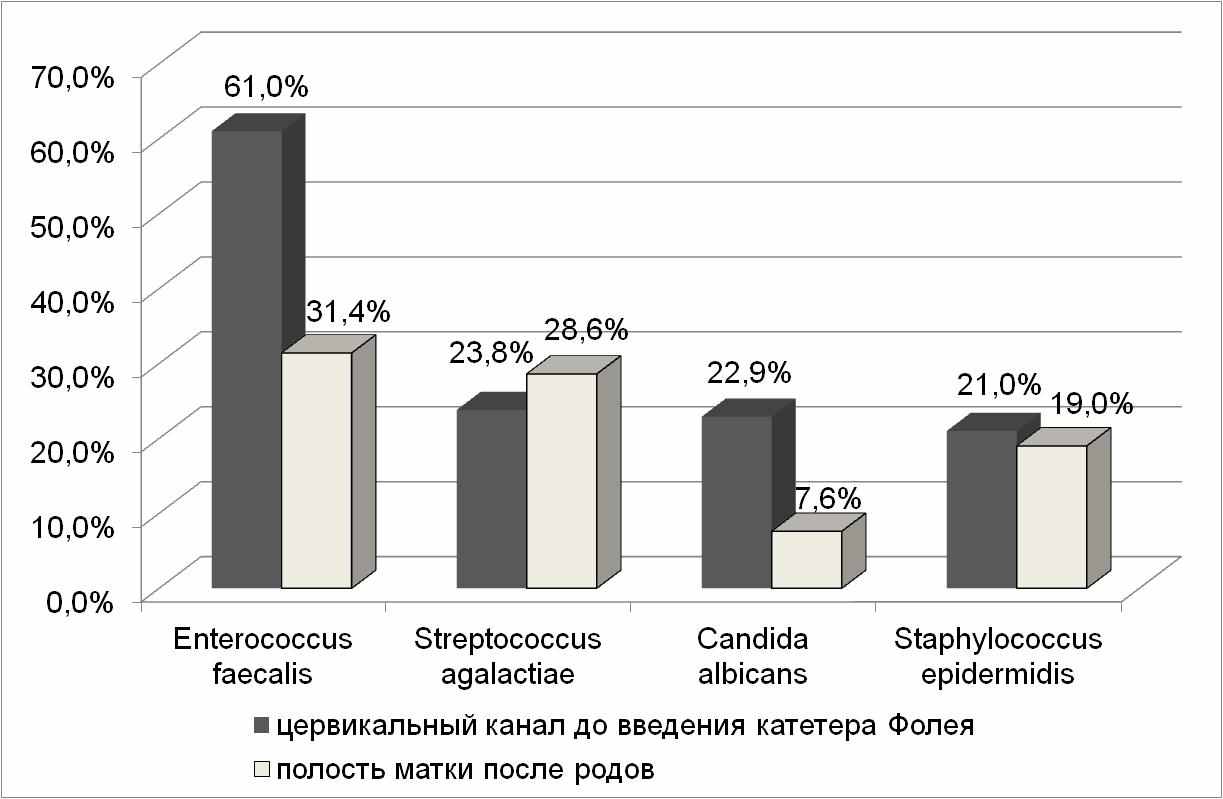
Рисунок 2. Микрофлора родовых путей до и после применения катетера Фолея.
Определяющим критерием качества проведенных родов являются перинатальные исходы. Большинство детей I (94 – 89,5%), II (116 – 92,1%) и III групп (102 - 86,4%) в раннем неонатальном периоде были здоровыми.
По мнению Е.А. Чернухи (2003) и И.С. Сидоровой (2006), преждевременное излитие околоплодных вод, часто сопровождается слабостью родовой деятельности, требующей введения утеротоников, которое, в свою очередь, увеличивает частоту возникновения гипоксии плода и асфиксии новорожденного. Мы солидарны с мнением указанных исследователей, так как по нашим данным гипоксия плода достоверно чаще развивалась на фоне введения окситоцина (р<0,05). Так, острая начавшаяся гипоксия плода у большинства пациенток с ПИОВ (20 из 24) развилась на фоне введения окситоцина. Достоверно чаще (р<0,05) острая гипоксия плода была диагностирована у пациенток, которым проводилось ранее родовозбуждение (11,0%), чем у пациенток, которым проводилась предварительная подготовка шейки матки катетером Фолея (5,7%) и ламинариями (4,0%).
Асфиксия также достоверно чаще развивалась у новорожденных, матерям которых проводили родоактивацию окситоцином, в связи со слабостью родовой деятельности (р<0,05). Большинству рожениц, чьи дети родились в состоянии асфиксии различной степени тяжести (14 из 15), роды велись на фоне длительного введения окситоцина (6-10 часов). Асфиксия у новорожденных, матерям которых проводили раннее родовозбуждение (8,5%), развивалась достоверно чаще (p<0,05), чем у новорожденных, матерям, которых были применены катетер Фолея (4,8%) и ламинарии (3,2%).
Оценивая полученные результаты исследования, следует отметить, что симптомы церебральной ишемии были диагностированы у большинства новорожденных (25 из 34), матерям которых роды велись на фоне длительного введения окситоцина (6-11 часов). У новорожденных, матерям которых проводили раннее родовозбуждение (12,7%), симптомы церебральной ишемии развивались в 1,3 раза чаще, чем у детей, матерям которых проводили подготовку шейки матки катетером Фолея (9,5%) и в 1,8 раза чаще, чем у детей, матерям которых применили ламинарии (7,1%). Тяжелые поражения ЦНС, проявляющиеся симптомами церебральной ишемии III степени, были диагностированы у 2 (1,7%) новорожденных, матерям которых проводили раннее родовозбуждение. У новорожденных, матерям которых проводилась предварительная подготовка шейки матки механическими методами, симптомов церебральной ишемии III степени выявлено не было.
По мнению отечественных и зарубежных исследователей (Чернуха Е.А., 2003; Wolfensberger A. et al., 2006) ведение родов в условиях длительного безводного промежутка увеличивает риск инфицирования в большей степени плода, чем матери.
В нашем исследовании признаки внутриутробной инфекции были диагностированы у 4 (1,1%) новорожденных, из них у 1 (0,95%) новорожденного в I группе, у 1 (0,8%) – во II группе и у 2 (1,7%) детей в III группе. У 2 (из 4) новорожденных в посевах из ротовой полости и прямой кишки был выделен Streptococcus agalactiae (стрептококк группы В). Анализ инфекционных заболеваний у детей показал, что, несмотря на то, что БВП у пациенток III группы был достоверно меньше, чем у пациенток I и II групп, частота развития внутриутробной инфекции не имела достоверных отличий у пациенток всех трех групп. Следует также добавить, что проявления внутриутробного инфицирования были более тяжелыми у детей пациенток II и III групп (пневмония, врожденный везикулез), в связи с чем эти новорожденные были переведены для дальнейшего обследования и лечения в детскую больницу.
Таким образом, проведенное исследование подтвердило необходимость подготовки шейки матки у пациенток с доношенной беременностью, осложненной ПИОВ. Предварительная подготовка шейки матки механическими методами способствует ускорению ее созревания и развитию спонтанной родовой деятельности, что позволяет уменьшить частоту и время введения утеротоников, используемых с целью родовозбуждения или лечения слабости родовой деятельности. Это, в свою очередь, снижает риск развития в родах острой начавшейся гипоксии плода и асфиксии новорожденного, дискоординации родовой деятельности, возникновение которых может быть обусловлено воздействием утеротонических препаратов; кроме того применение механических средств позволяет снизить частоту операций кесарева сечения и сохранить на общепопуляционном уровне показатели гнойно-септических осложнений у матери и плода, несмотря на длительный безводный промежуток.
ВЫВОДЫ
Течение своевременных родов, осложненных ПИОВ, в основном определяется готовностью шейки матки на момент излития околоплодных вод.
- Механические методы подготовки шейки матки (катетер Фолея, ламинарии) являются высокоэффективными: при использовании катетера Фолея созревание шейки матки наступает у 90,5%, спонтанная родовая деятельность развивается у 66,7% пациенток; при применении ламинарий – у 71,4% и 69,8% соответственно.
- Созревание шейки матки и спонтанное развитие родовой деятельности, которым способствуют катетер Фолея и ламинарии, приводят к уменьшению частоты аномалий сократительной деятельности матки, снижению частоты проведения операций кесарева сечения, улучшению перинатальных исходов.
- Проведение родовозбуждения окситоцином при ПИОВ и незрелой или недостаточно зрелой шейке матки способствует развитию упорной слабости родовой деятельности у 18,6% пациенток, острой гипоксии плода – у 11,0%, увеличивает частоту проведения операции кесарева сечения до 27,1% и частоту развития церебральных поражений у новорожденных до 12,7%.
- Применение механических методов подготовки шейки при ПИОВ снижает частоту ее разрывов в 1,5-2 раза по сравнению с пациентками, которым проводилось родовозбуждение, без предварительной подготовки шейки.
- Использование механических средств у пациенток без клинических проявлений кольпита (или при I-II степени чистоты влагалищного мазка), несмотря на длительный БВП, не сопровождается увеличением частоты развития восходящей инфекции и гнойно-септических осложнений во время родов и в послеродовом периоде.
ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ
Пациенткам с доношенной беременностью, осложненной ПИОВ при незрелой или недостаточно зрелой шейке матки целесообразно проводить подготовку катетером Фолея или ламинариями.
- Введение механических средств допустимо только при отсутствии клинических проявлений кольпита (или при I-II степени чистоты влагалищного мазка).
- Катетер Фолея и ламинарии должны находиться в цервикальном канале до их самопроизвольной экспульсии, свидетельствующей о готовности родовых путей.
- Не рекомендуется использовать катетер Фолея и ламинарии для подготовки шейки матки при длительности безводного промежутка, превышающего 12 часов.
- Если родовая деятельность при применении механических средств не развивается в течение 12 часов после ПИОВ, при доношенной беременности следует проводить родовозбуждение окситоцином.
- При отсутствии эффекта от введения окситоцина с целью родовозбуждения или лечения слабости родовой деятельности в течение 4 часов, показано родоразрешение путем операции кесарева сечения.
СПИСОК РАБОТ, ОПУБЛИКОВАННЫХ ПО ТЕМЕ ДИССЕРТАЦИИ
- Савельева Г.М., Караганова Е.Я., Карабанович Я.В., Грабовский В.М., Третьякова М.В. Преждевременное излитие околоплодных вод при доношенной беременности. Принципы ведения родов // Акушерство и гинекология. - 2009. - №4 – С. 6-11.
- Karaganova E., Karabanovich Ya., Tretyakova M. Effectiveness of cervical ripening with a Foley catheter in women with premature rupture of membranes // XXII European Congress of Perinatal Medicine - Granada, Spain, - May 2010. - P 247.
- Савельева Г.М., Караганова Е.Я., Третьякова М.В., Карабанович Я.В. Применение катетера Фолея у пациенток с преждевременным излитием околоплодных вод // Материалы V Ежегодного Конгресса специалистов перинатальной медицины «Современная перинатология: организация, технологии и качество», Москва, сентябрь 2010г. – С. 70.
- Савельева Г.М., Курцер М.А., Караганова Е.Я., Бреусенко Л.Е., Третьякова М.В. Ведение физиологических и осложненных родов // Акушерство и гинекология - 2011. - №3 – С. 4-9.
- Савельева Г.М., Караганова Е.Я., Третьякова М.В. Оправдана ли агрессия при ведении родов? // Журнал акушерства и женских болезней.- 2011. - №3 – С. 24-31.
- Карабанович Я.В., Третьякова М.В. Тактика ведения своевременных родов, осложненных преждевременным излитием околоплодных вод при незрелой шейке матки // Вестник РГМУ. Специальный выпуск – 2011. - №2 - С. 10-13.
- Савельева Г.М., Курцер М.А., Шалина Р.И., Караганова Е.Я., Третьякова М.В. Способ подготовки незрелой или недостаточно зрелой шейки матки к родам при доношенной беременности, осложненной преждевременным излитием светлых околоплодных вод. Изобретение № 2010124286 от 20.06.2011.
