Новые лечебно-диагностические и организационные технологии ведения детей с острыми лихорадочными заболеваниями 14. 00. 09 Педиатрия 14. 00. 33 Общественное здоровье и здравоохранение
| Вид материала | Автореферат |
- Здоровье детей дошкольного возраста из социально неблагополучных семей 14. 01. 08 педиатрия, 366.99kb.
- Академия Кафедра «Общественное здоровье и здравоохранение», 807.94kb.
- Программа по дисциплине «Общественное здоровье и здравоохранение», 120.06kb.
- Примерная программа дисциплины общественное здоровье и здравоохранение Для студентов, 386.71kb.
- Рабочая программа дисциплины общественное здоровье и здравоохранение I. Цели и задачи, 1223.51kb.
- Клинико-экономические и организационные основы оказания кардиохирургической помощи, 587.11kb.
- Квалификационный тест по специальности «организация здравоохранение и общественное, 1347.84kb.
- Дорожно-транспортный травматизм у детей: медико-организационные аспекты проблемы 14., 544.44kb.
- Пути и эффективность реализации оздоровления детей и подростков в условиях городских, 938.86kb.
- План занятий по общественному здоровью и здравоохранению для студентов 5 курса в Xсеместре, 371.26kb.
*26 больных с симптомами микоплазмоза, подтвержденного в 23 случаях
Наш опыт убедительно показывает несостоятельность различных оправданий практики широкого назначения антибиотиков детям с вирусной инфекцией, все еще выдвигаемых в литературе.
Адекватность выбора антибактериальных средств при ОРИ. Мы выявили выраженные различия в использовании отдельных антибиотиков как между поликлиниками, так и между отдельными участковыми врачами, что указывает на отсутствие в поликлиниках протоколов по их использованию. Врачи широко назначали Оспен, не действующий на одного из основных возбудителей ОРИ - гемофильную палочку, у детей до 1 года преобладали назначения азитромицина, отпускавшегося бесплатно, ампициллин внутрь назначался намного чаще, чем лучше всасывающийся амоксициллин. В 1990-е годы 1/3-1/2 всех назначений антибактериальных препаратов у детей 5 лет и у 1/5 - у детей 1-2 лет пришлось на ко-тримоксазол (Бисептол); с тех пор положение улучшилось, так что у поступавших в клинику больных этот препарат применялся лишь в единичных случаях. Однако и сейчас выбор антибиотиков трудно оценить как адекватный: мы показали, например, что как при типичных, так и атипичных пневмониях в половине случаев больные получали неэффективный препарат.
Наши данные показали, что и избыточное применение и неадекватный выбор антибиотиков свидетельствуют о необходимости широкого внедрения протоколов лечения, содержащихся в имеющихся рекомендациях по ведению детей с острой патологией.
Не менее серьезной оказалась ситуация с использованием неврологических препаратов у детей первых месяцев, связанная с поголовной гипердиагностикой «перинатальной энцефалопатии». В 2 поликлиниках, где проводилось исследование, этот диагноз был выставлен 85-90% всех детей 1-го года, причем 1/3 всех детей получала сильнодействующие или, по крайне мере, далеко не безразличные средства (фенобарбитал, диакарб, кавинтон и др.) в течение1-2 месяцев. Для сравнения: в поликлинике в Бутово этот диагноз был выставлен всего 32% детей, а лекарственные нагрузки были в несколько раз ниже по всем группам препаратов. Выявленные многократные различия в частоте установления диагноза «перинатальная энцефалопатия» связаны с более квалифицированным неврологическим обследованием детей и более строгом подходе к назначению далеко не безразличных лекарственных средств. Коррекция диагностических подходов, проведенная Минздравом РФ в 2000 г (Классификация перинатальных поражений нервной системы у новорожденных,2000) должна снизить уровень гипердиагностики и необоснованной терапии.
Маркеры бактериального воспаления в дифференциальной диагностике ОРИ. Диагноз острой респираторно-вирусной инфекции выставляется ребенку с лихорадочным заболеванием с катаральным синдромом (ринит, назофарингит), не имеющему признаков острого тонзиллита (осмотр зева) и поражения нижних дыхательных путей (отсутствие одышки, хрипов). Исключить отит несложно с помощью отоскопии, а об отсутствии других бактериальных очагов, в первую очередь «немой» пневмонии (как правило, типичной - пневмококковой или гемофилюсной, часто протекающих без хрипов), врач судит по изменению анализов крови и уровней воспалительных маркеров.
К сожалению, до сего времени суждение об «уровнях отреза» маркеров базируется на недостаточно строго проведенных наблюдениях, результатом чего, например, является широко распространенное убеждение в том, что лейкоцитоз выше 10х109/л говорит о наличии бактериального воспаления. То же отношение нередко и к небольшому превышению нормальных уровней СРБ (15-30 мг/л) и ПКТ (0,5-2 нг/мл).
В табл. 7 приведены уровни этих маркеров при разных формах ОРИ, которые были использованы нами для расчета показателей информативности.
Как видно из данных табл. 7, лейкоцитоз 10-15х109/л встречается одинаково часто при ОРВИ и типичной пневмонии. И лишь уровни выше 15х109/л для диагноза пневмонии обладают высокой специфичностью, ППР и ОП+ при низкой чувствительности (59%), так что отсутствие такого лейкоцитоза не полностью исключает диагноз пневмонии (ПОР 87%, ОП 0,42). Более информативны уровни СРБ >30 мг/л и ПКТ >2 нг/мл – они имеют высокие значения всех показателей информативности, что делает их ценными в диагностике «немых» пневмоний у детей с ОРВИ. Мы не нашли подтверждения данных ряда авторов о высокой информативности уровней СРБ 15-30 мг/л и ПКТ 0,5-2 нг/мл. По нашим данным, встречаются при вирусных инфекциях часто, т.е. имеют невысокую специфичность, что показывает лишь желательность дообследования ребенка с ОРВИ с такими результатами СРБ и ПКТ.
При поражении нижних дыхательных путей те же уровни маркеров помогают в дифференциальной диагностике между бронхитом и типичной пневмонией. Дифференциальная диагностика бронхита вирусной и микоплазменной этиологии требует учета, в первую очередь, клинических данных, тогда как различий в уровнях маркеров мы не выявили. 17 из 26 детей с микоплазмозом были старше 3 лет, у 21 ребенка была фебрильная температура, у всех - наличие сухого конъюнктивита и асимметричных влажных мелкопузырчатых хрипов, иногда с крепитацией. При наличии такой клиники лабораторное подтверждение микоплазмоза (ПЦР и/или IgM-антитела) нами было получено у всех 18 детей, обследованных в соответствующие сроки. Клиническая картина бронхита и пневмонии (атипичной) микоплазменной этиологии сходна, сходны и уровни маркеров, поэтому для диагностики последней следует использовать рентгенографию.
Для дифференциальной диагностики типичной и атипичной пневмонии можно использовать маркеры бактериального воспаления, что особенно важно при нечеткости клинических симптомов. Как видно из табл. 7, уровни маркеров у больных атипичной пневмонии существенно отличаются от таковых при типичной. Лейкоцитоз выше 15х109/л и ПКТ выше 2 нг/мл для типичной пневмонии по отношению к атипичной имеет высокую специфичность и ППР (96 и 100%), для уровня СРБ выше 30 мг/л эти показатели равны 76 и 81% при невысоком ОП+ (4,2), так что у больного пневмонией с низким числом лейкоцитов более надежно дифференцирует типичную и атипичную форму уровень ПКТ.
Таблица 7. Распределение уровней лейкоцитов, С-реактивного белка и прокальцитонина у больных с ОРВИ, типичной пневмонией, катаральным и гнойным отитом
| Нозологическая форма | Уровень лейкоцитов, ×109/л | |||||||
| <10 | 10-15 | >15 | Всего | |||||
| ОРВИ | 111 (69%) | 46 (28%) | 5 (3%) | 162 | ||||
| Круп - вирусный | 88 (69%) | 35 (27%) | 4 (3%) | 127 | ||||
| Бронхит вирусный | 102 (53%) | 78 (40%) | 14 (7%) | 194 | ||||
| Атипичная пневмония | 24 (50%) | 22 (46%) | 2 (4%) | 48 | ||||
| Типичная пневмония | 7 (12%) | 17 (29%) | 35 (59%) | 59 | ||||
| Катаральный отит | 20 (50%) | 15 (38%) | 5 (12%) | 40 | ||||
| Гнойный отит | 6 (12%) | 14 (29%) | 29 (59%) | 49 | ||||
| | Уровень СРБ, мг/л | |||||||
| <15 | 15-30 | 30-60 | ≥60 | Всего | ||||
| ОРВИ | 26 (81%) | 5 (17%) | 1 (2%) | 0 (0%) | 32 | |||
| Бронхит вирусный | 18 (85%) | 1 (5%) | 1 (5%) | 1 (5%) | 21 | |||
| Атипичная пневмония | 10 (48%) | 6 (29%) | 0 | 5 (23%) | 21 | |||
| Типичная пневмония | 0 | 0 | 2 (7%) | 27 (93%) | 29 | |||
| Катаральный отит | 6 (33%) | 6 (33%) | 3 (17%) | 3 (17%) | 18 | |||
| Гнойный отит | 5 (14%) | 6 (18%) | 6 (18%) | 17 (50%) | 34 | |||
| | Уровень ПКТ, нг/мл | |||||||
| <0,5 | 0,5-2 | 2-10 | Всего | |||||
| ОРВИ | 25 (81%) | 6 (19%) | 0 | 31 | ||||
| Бронхит вирусный | 21 (100%) | | | 21 | ||||
| Атипичная пневмония | 16 (89%) | 2 (11%) | 0 | 18 | ||||
| Типичная пневмония | 0 | 1 (4%) | 22 (96%) | 23 | ||||
| Катаральный отит | 15 (58%) | 10 (38%) | 1 (4%) | 26 | ||||
| Гнойный отит | 1 (4%) | 8 (32%) | 16 (64%) | 25 | ||||
Таблица 8. Ценность маркеров бактериального воспаления
для дифференциальной диагностики «пневмония – ОРВИ»
| Показатель | Лейкоцитоз >15 × 109/л | СРБ>30 мг/л | ПКТ>2 нг/мл |
| Чувствительность | 59% | 100% | 96% |
| Специфичность | 97% | 94% | 100% |
| Валидность | 56% | 94% | 96% |
| Диагностическая эффективность | 88% | 97% | 98% |
| Прогностичность положительного результата (ППР) | 88% | 94% | 96% |
| Прогностичность отрицательного результата (ПОР) | 87% | 100% | 97% |
| Отношение правдоподобия положит. результата ОП+ | 19,7 | 16,7 | ∞ |
| Отношение правдоподобия отр. результата ОП- | 0,42 | 0 | 0,04 |
В отсутствие отоскопии (а это, к сожалению, достаточно типичная ситуация в амбулаторных условиях) естественно желание использовать данные анализа крови для предположительного диагноза острого среднего отита у ребенка с ОРВИ. Как видно из табл. 7, уровни лейкоцитов при катаральном отите близки к таковым при ОРВИ, так что ориентироваться по ним в диагностике этой патологии не следует. В отличие от катарального, при гнойном отите уровень лейкоцитоза выше 15х109/л имеет такую же среднюю чувствительность и высокую специфичность, как для типичной пневмонии (59 и 97%), и такие же уровни ППР и ПОР (85 и 89%) при хорошей величине отношения правдоподобия положительного результата (ОП+ = 19,7). Диагностическая эффективность маркера (88%) также высока, так что при лейкоцитозе выше 15х109/л у ребенка с ОРВИ следует думать и о возможности гнойного отита, хотя меньший уровень его не исключает. Еще выше чувсвтвительность и специфичность высокого уровня СРБ для гнойного отита.
Поскольку наличие катарального отита не требует обязательного назначения антибиотика, мы изучили диагностические возможности маркеров, что может быть полезно при не вполне ясной отоскопической картине. Сравнение информативности маркеров приведено в табл. 9. Чувствительность всех 3 маркеров при гнойном отите по отношению к катаральному средняя, специфичность (как и валидность, эффективность, ППР и ОП+) выше для ПКТ, так что именно этот маркер позволяет дифференцировать гнойный отит от катарального. Цифры лейкоцитоза ниже 15х109/л и СРБ ниже 30 мг/л не позволяют делать однозначно вывод в пользу катарального отита.
Таблица 9. Информативность маркеров бактериального воспаления
для дифференциальной диагностики гнойный-катаральный отит
| Показатель | Лейкоцитоз >15х109/л | СРБ>30 мг/л | ПКТ>2 нг/мл |
| Чувствительность | 59% | 68% | 64% |
| Специфичность | 88% | 75% | 96% |
| Валидность | 47% | 43% | 60% |
| Диагностическая эффективность | 72% | 71% | 80% |
| Прогностичность положительного результата | 85% | 79% | 94% |
| Прогностичность отрицательного результата | 64% | 62% | 74% |
| Отношение правдоподобия положит. результата | 4,9 | 2,7 | 16,0 |
| Отношение правдоподобия отр. результата | 0,47 | 0,42 | 0,38 |
Выбор антибактериального препарата для лечения пневмонии проводился нами согласно рекомендациям – при типичных формах (59 детей) использовались β-лактамные препараты (чаще всего амоксициллин и амоксициллин/клавуланат), при атипичной (48 детей) – макролиды (азитромицин, джосамицин). Как указано выше, в дифференциальной диагностике мы руководствовались клиническими особенностями этих форм, используя также оценку уровней маркеров воспаления. Хотя 75 из 107 детей поступали поздно (на 4-7 день болезни), лишь 50 детей получали антибиотики до госпитализации. Поздняя диагностика пневмонии во многих случаях была связана с тем, что врачи и родители злоупотребляют жаропонижающими препаратами; их получали 87% больных пневмонией, причем часто не рекомендованные препараты: ацетилсалициловую кислоту, метамизол натрия, нимесулид. Среди больных типичной пневмонией с лейкоцитозом выше 15×109/л преобладали дети, которые до госпитализации не лечились либо получали макролиды (мы встретили несколько случаев неэффективности макролидов при типичной пневмококковой пневмонии, что связано, очевидно, с ростом устойчивости к ним этого возбудителя). При атипичных пневмониях влияния лечения на уровень лейкоцитоза мы не выявили.
Лишь у 1/4 пациентов с типичной пневмонией и у 1/3 детей с атипичной оказалось достаточным продолжение терапии в условиях стационара тем же препаратом, что и на догоспитальном этапе. В остальных случаях для достижения эффекта потребовалась смена антибиотика при поступлении в клинику. Эффективность назначенной в клинике терапии оказалась 100%-ной, смена препарата не потребовалась ни в одном случае.
Возможность лечения катарального отита без антибиотиков. Такую возможность предусматривают большинство клинических рекомендаций для детей старше 2 лет. Катаральный отит в условиях стационара был диагностирован у 20 детей с ОРВИ, в основном, до 2 лет. Из них 8 больным была назначена антибактериальная терапия, а 12 детей мы сочли возможным наблюдать без антибактериальной терапии; из них лишь у 3 больных с катаральным отитом потребность в назначении антибактериальной терапии возникла на 2-3 сутки. Сравнение групп показало, что продолжительность лихорадочного периода составила 4,5 и 3,9 суток, а сроки нормализации отоскопической картины - 8,4 и 9,2 суток соответственно. Это показывает, что при катаральном среднем отите начало антибактериальной терапии может быть отсрочено при возможности наблюдения за больным.
Терапия острого стенозирующего ларинготрахеита. Нами проведены наблюдения за 127 больными с вирусным и спастическим (рецидивирующим) крупом, а также 3 больными с эпиглоттитом. Стеноз гортани легкой степени встречается в 2 раза чаще, чем средней степени тяжести (66 и 34% соответственно), при этом в 75% случаев круп развивается на фоне ОРВИ. Рецидивы значительно чаще, чем первые эпизоды, возникают без наличия других признаков ОРВИ. Для них также в существенно меньшей степени свойственно повышение температуры тела. Среди возбудителей преобладают (72%) вирусы парагриппа. Сравнение «вирусного» и спастического крупа не выявило существенных отличий в клинической картине, однако спастический круп купируется быстрее.
В табл. 10 показана эффективность рекомендованного международным консенсусом применения глюкокортикостероидов (ГКС). В клинике будесонид в ингаляциях назначался при более легких формах стеноза, дексаметазон (0,6 мг/кг) вводили в/м при более выраженных формах. В обеих группах купирование процесса в первой день достигнуто у 83%, во второй – у остальных, в большинстве случаев - непосредственно после проведения терапии ГКС.
Таблица 10. Результаты использования ГКС при вирусном крупе у детей,
не получавших стероидов на догоспитальном этапе, абс. (%)
-
Степень
стеноза
Число больных
Сроки купирования симптомов, дни
1
2
Дексаметазон парентерально
Легкая (I)
6
6 (23%)
-
Средняя (II)
20
17 (65%)
3 (12%)
Будесонид через небулайзер
Легкая (I)
78
66 (74%)
12 (13%)
Средняя (II)
11
6 (7%)
5 (6%)
ИТОГО
115
95
20
Эти препараты на догоспитальном этапе получали лишь 12 (9%) детей; внедрение этой методики лечения в амбулаторном звене позволило бы 80% детей избавить от госпитализации.
Мы провели у 18 детей открытое исследование эффективности ингаляций увлажненного воздуха, которые рекомендуются многими авторами для лечения крупа (рис. 2). Низкая эффективность этого метода (в сравнении с ингаляциями будесонидом в сопоставимой группе) очень быстро стала настолько очевидной, что использовать ингаляции влажного воздуха мы прекратили.
Ларингит может сопровождаться отитом и другими бактериальным очагами, в этих случаях учет уровня маркеров бывает полезен. Как показано в табл. 6, частота лейкоцитоза 10-15 × 109/л при вирусном крупе соответствует таковой при ОРВИ и рассматриваться как свидетельство бактериальной инфекции не должно. При лейкоцитозе выше 15×109/л следует исключить, в первую очередь, эпиглоттит, а также средний отит, синусит и ЛБОИ. Клиническая картина эпиглоттита резко отличается от таковой при крупе, в 3 наших наблюдениях была проведена ранняя интубация на фоне интенсивной антибиотикотерапии с экстубацией при улучшении состояния на следующий день.
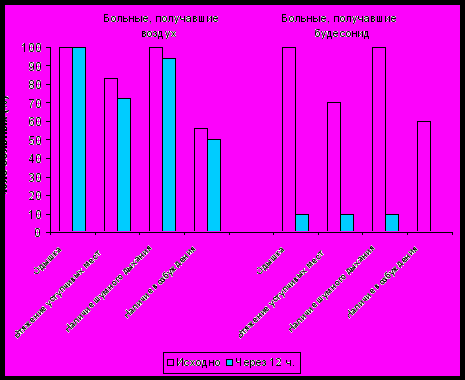
Рисунок 2. Динамика симптомов ОСЛТ у детей, получавших ингаляции увлажненного воздуха vs будесонид.
