Совершенствование методов комплексного лечения пациентов с нарушением окклюзии зубных рядов с использованием брекет-системы и винтовых имплантатов 14. 00. 21- стоматология
| Вид материала | Автореферат диссертации |
- Методические рекомендации к практическим занятиям для студентв 3 курс 6 семестр, 3841.05kb.
- Морфологическая и функциональная характеристика ретенционного периода лечения пациентов, 547.35kb.
- Ортодонтическая коррекция положения нижней челюсти при лечении пациентов с дистальной, 241.39kb.
- Клинико-эпидемиологическая оценка причин повторного ортопедического лечения больных, 877.11kb.
- Клинико-микробиологические параллели и цитокиновый профиль у больных пародонтитом, 404.61kb.
- Эффективность современных методов диагностики и лечения в комплексной реабилитации, 597.29kb.
- Примерная программа дисциплины ортодонтия и детское протезирование для студентов обучающихся, 352.19kb.
- Профилактика зубочелюстных аномалий у детей дошкольного возраста путем ортопедического, 228.01kb.
- Системный подход к обоснованию новых методов диагностики и комплексному лечению больных, 457.89kb.
- Задачи: освоение методов диагностики, используемых при обследовании пациентов с заболеваниями, 287.89kb.
На правах рукописи
Оконешников Евгений Анатольевич
Совершенствование методов комплексного лечения
пациентов с нарушением окклюзии зубных рядов с
использованием брекет-системы и винтовых имплантатов
14.00.21- Стоматология
Автореферат
диссертации на соискание ученой степени
кандидата медицинских наук
Москва – 2007
Работа выполнена в ФГУ «Центральный научно-исследовательский институт стоматологии и челюстно-лицевой хирургии Росмедтехнологий».
Научный руководитель:
доктор медицинских наук, профессор Арсенина Ольга Ивановна.
Официальные оппоненты:
доктор медицинских наук, профессор Матвеева Алла Ивановна,
доктор медицинских наук, профессор Гвоздева Людмила Михайловна.
Ведущая организация: ГОУ «Институт повышения квалификации Федерального медико-биологического агентства РФ».
Защита состоится «21» ноября 2007 г. в 10 час. на заседании Диссертационного совета (Д 208.111.01) в ФГУ «Центральный научно-исследовательский институт стоматологии и челюстно-лицевой хирургии Росмедтехнологий» по адресу: 119992, ГСП-2, Москва, ул. Тимура Фрунзе, д. 16 (конференц-зал).
С диссертацией можно ознакомиться в библиотеке ФГУ «ЦНИИС и ЧЛХ Росмедтехнологий».
Автореферат разослан «20» октября 2007 г.
Ученый секретарь
Диссертационного совета
доктор медицинских наук, профессор Е.К. Кречина
ОБЩАЯ ХАРАКТЕРИСТИКА РАБОТЫ
Актуальность темы. От 30 до 55% взрослого населения с аномалиями и деформациями зубных рядов нуждаются в проведении ортодонтического лечения (Смердина Л.Н. и соавт., 2000; Дмитриенко С.В. и соавт., 2004; Хорошилкина Ф.Я., Персин Л.С., 2005 и др.). Потеря хотя бы одного зуба у взрослых приводит к нарушениям окклюзионных соотношений зубных рядов, сопровождается перегрузкой тканей пародонта, что не позволяет достичь оптимальных результатов ортопедического лечения без предварительной коррекции аномалий и деформаций зубных рядов (Лосев Ф.Ф., Чукунов С.О., 1994; Голубенцева Н.С., Шулькина Н.М., 2000). Для внедрения современных методов ортодонтического лечения взрослых пациентов с аномалиями зубочелюстной системы необходимо сотрудничество ортодонта с хирургом, пародонтологом, ортопедом, терапевтом и др.
Возросшие на современном этапе развития стоматологии требования к эстетике лица и улыбке пациента требуют проведения ортодонтического лечения в комплексе лечебных мероприятий по подготовке к протезированию (Ронкин К., 2003; Мягкова Н.В., Бимбас Е.С., 2003; Скляров И.А., Жерехов Д.В., 2004; Spalding P., Cohen D., 2001). Замещение дефектов зубного ряда с использованием метода имплантации является оптимальным по сравнению с традиционной ортопедией, так как не вызывает перегрузку пародонта опорных зубов, что имеет в последующем также профилактическое значение (Матвеева А.И., 2005).
Использование дентальных имплантатов позволяет повысить качество протезирования пациентов с дефектами зубных рядов (Матвеева А.И., 1996; Миргазизов М.З., 1999; Гветадзе, 2000; 2006).
Однако в отечественной и зарубежной литературе недостаточно широко освещены вопросы о возможности использования постоянных внутрикостных имплантатов и фиксированных на них ортопедических коронках с брекетами при ортодонтическом лечении взрослых. Остаются актуальными вопросы наличия достаточного объема костной ткани и пространства между зубами для имплантации (Лосев Ф.Ф., 2000; Федоровская Л.Н., 2002). Возникает вопрос о возможности одновременного проведения ортодонтического лечения, имплантации и протезирования для оптимального распределения функциональной нагрузки на ткани пародонта зубных рядов.
Актуальность изучения вышеизложенных вопросов, определяющих тактику врача-ортодонта, а также дальнейшее совершенствование методов комплексного лечения пациентов с нарушением окклюзии зубных рядов после потери отдельных зубов, явилось целью настоящего исследования.
Цель исследования:
Совершенствование методов ортодонтического лечения пациентов с нарушением окклюзии зубных рядов с использованием брекет-системы и винтовых имплантатов для достижения оптимальных результатов протезирования.
Задачи исследования:
- Изучить состояние зубочелюстного комплекса у пациентов с нарушением окклюзии зубных рядов после потери отдельных зубов на основе данных клинико-рентгенологического исследования.
- Разработать алгоритм комбинированного использования брекет-системы и винтовых имплантатов при ортодонтическом лечении и протезировании пациентов с нарушением окклюзии зубных рядов.
- Определить показания и противопоказания к предложенному способу лечения.
- Проанализировать результаты лечения пациентов с нарушением окклюзии зубных рядов после потери отдельных зубов по данным клинико-рентгенологического исследования.
Научная новизна
Выявленные с использованием клинико-рентгенологических методов диагностики существенные изменения в состоянии структур жевательного аппарата, окклюзии зубных рядов после потери отдельных зубов свидетельствуют о научно обоснованной необходимости ортодонтического лечения путем комбинированного применения брекет-системы и винтовых имплантатов.
Впервые предложен алгоритм выбора способа лечения комбинированного применения брекет-системы и винтовых имплантатов.
Впервые проанализированы результаты параллельного использования брекет-системы и винтовых имплантатов при ортодонтическом лечении и протезировании пациентов с нарушением окклюзии зубных рядов.
Разработан алгоритм диагностики, выбор тактики и способа лечения у пациентов с нарушением окклюзии зубных рядов после потери отдельных зубов, изучено влияние комбинированного применения брекет-системы и винтовых имплантатов на состояние зубных рядов у пациентов с нарушением окклюзии.6
Устранение нарушения окклюзии зубных рядов путем комбинированного применения брекет-системы и винтовых имплантатов приводит к улучшению качества жизни пациентов.
Практическая значимость
Впервые на основании клинико-рентгенологического исследования определены показания к комбинированному использованию брекет-системы и винтовых имплантатов при ортодонтическом лечении и протезировании пациентов с нарушением окклюзии зубных рядов.
Разработанный комплексный подход к лечению пациентов с нарушением окклюзии зубных рядов после потери отдельных зубов, определение показаний к лечению с использованием брекет-системы и винтовых имплантатов позволяет повысить эффективность лечения, сократить сроки, уменьшить число рецидивов и осложнений.
Определены показания, оптимальные сроки и методы ортодонтического лечения пациентов с нарушением окклюзии зубных рядов после потери отдельных зубов.
Научно разработанные рекомендации с учетом объективных критериев клинико-рентгенологической диагностики при ортодонтическом лечении пациентов с нарушением окклюзии зубных рядов после потери отдельных зубов позволяют обосновать выбор тактики и способа лечения, способствуют оказанию квалифицированной ортодонтической помощи пациентам с нарушением окклюзии зубных рядов после потери отдельных зубов, повышению качества ортодонтического лечения.
Основные положения, выносимые на защиту:
- Наличие различной степени выраженности несимметричного сужения и деформации зубных рядов, скученности зубов, недостатка места в зубном ряду для имплантата и дисбаланс окклюзионных соотношений у пациентов после потери отдельных зубов требуют дифференцированного подхода к выбору способа лечения комбинированного применения брекет-системы и винтовых имплантатов для достижения стабильных результатов лечения.
- Научно обосновано применение разработанного алгоритма комбинированного применения брекет-системы и винтовых имплантатов, что позволяет оптимизировать комплексное лечение пациентов с нарушением окклюзии зубных рядов после потери отдельных зубов, нормализовать анатомо-функциональное состояние зубочелюстной системы, предупредить усугубление патологии и развитие осложнений.
Внедрение результатов исследования
Результаты проведенного исследования используются в работе ФГУ «ЦНИИС и ЧЛХ Росмедтехнологий», в докладах, лекциях при обучении клинических ординаторов и врачей-ортодонтов.
Апробация диссертации
Материалы диссертации доложены на VIII Российском научном форуме «Стоматология 2006», на Х съезде ортодонтов России (Москва, 2006).
Апробация диссертации проведена на совместном заседании сотрудников отделений ортодонтии, современных технологий протезирования, функциональных методов исследования, рентгенологии, детской челюстно-лицевой хирургии, ортопедической стоматологии и имплантологии, клинической и экспериментальной имплантологии ФГУ «ЦНИИС и ЧЛХ Росмедтехнологий».
Публикации. По теме диссертации опубликовано 4 научные работы, из них в центральной печати - 2.
Структура и объем диссертации. Диссертационная работа изложена на 123 страницах, состоит из введения, 4 глав, выводов, практических рекомендаций, списка литературы. Иллюстративный материал представлен 3 таблицами и 46 рисунками. Указатель литературы включает 235 источников, из них отечественных – 99, зарубежных – 136.
СОДЕРЖАНИЕ РАБОТЫ
Материал и методы исследования
П
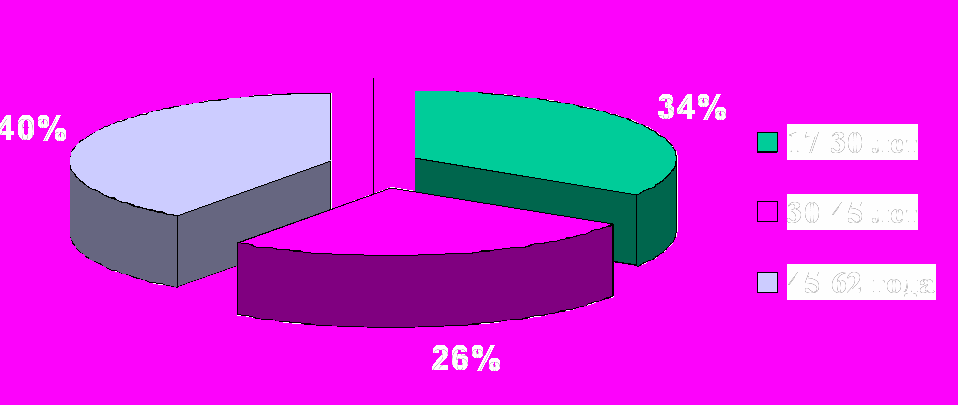 роведено клинико-рентгенологическое обследование и комплексное лечение 42 пациентов с аномалиями зубных рядов возрасте от 17 до 62 лет с нарушением окклюзии зубных рядов, сочетающихся с дефектами. Все пациенты были распределены по возрасту на 3 группы: 1-я - от 17 до 30 лет – 14 человек; 2-я – от 30 до 45 лет – 11 человек; 3-я – от 45 до 62 лет – 17 человек (рис.1). Распределение обследованных пациентов по возрасту и полу представлено в табл. 1.
роведено клинико-рентгенологическое обследование и комплексное лечение 42 пациентов с аномалиями зубных рядов возрасте от 17 до 62 лет с нарушением окклюзии зубных рядов, сочетающихся с дефектами. Все пациенты были распределены по возрасту на 3 группы: 1-я - от 17 до 30 лет – 14 человек; 2-я – от 30 до 45 лет – 11 человек; 3-я – от 45 до 62 лет – 17 человек (рис.1). Распределение обследованных пациентов по возрасту и полу представлено в табл. 1.Рис. 1. Распределение обследованных пациентов по группам.
Планирование лечения пациентов всех групп проводилось по разработанному нами алгоритму:
- Клинико-лабораторные методы обследования
- оценка соматического состояния,
- оценка стоматологического статуса,
- изучение диагностических моделей челюстей.
- Рентгенологические методы обследования (внутриротовая рентгенография, ортопантомография).
- Составление плана комплексного лечения.
Таблица 1. Распределение обследованных пациентов по полу и возрасту
-
 Пол
Пол
Возраст
(лет)
Мужчины
Женщины
17-30
5
9
30-45
5
6
45-62
8
9
Всего
18
24
42
В ходе настоящего исследования в целях диагностики и оценки результатов лечения 42 пациентов с нарушением окклюзии зубных рядов, сочетающихся с дефектами, было проведено 504 измерений на 168 диагностических моделях челюстей. Изучено 126 рентгенограмм у 42 пациентов, находившихся на лечении.
Клиническое обследование проводили по общепринятой методике, которая включала выяснение жалоб, сбор анамнеза заболевания, осмотр. Уровень здоровья пациентов оценивался по данным медицинского анамнеза, анализам крови с определением уровня глюкозы, гемосиндрома, маркеров гепатита B, C, сифилиса, ВИЧ.
При клиническом обследовании обращали внимание на гигиену полости рта, оценивали состояние тканей пародонта. Отмечали нарушения положения зубов, аномалии зубных рядов и окклюзии, дефекты зубных рядов, наличие пломб и протезов, состояние слизистой оболочки рта. Полученные данные вносили в амбулаторную карту пациента.
Антропометрическое измерение диагностических моделей челюстей проводили в 3 взаимно перпендикулярных плоскостях для выявления нарушений в формировании зубных дуг по сагиттальным и трансверсальным размерам, а альвеолярных отростков - по вертикальным размерам.
Наличие изменения трансверсальных размеров зубных рядов определяли по методу А. Pont (1907) как зависимость между шириной 4 резцов верхней челюсти и передней (задней) шириной дуги верхней и нижней челюстей. Результаты измерений сверяли с результатами таблицы Pont.
Длину переднего отдела верхнего зубного ряда определяли по методу G. Korkhaus (1946) как зависимость между суммой мезио-дистальных размеров 4 верхних резцов длиной переднего отдела верхнего зубного ряда. Показатели измерений сверяли с данными таблицы Korkhaus.
Схему рентгенологического исследования составляли индивидуально для каждого пациента, основываясь на данных клинического исследования. Выбор методики определяли в зависимости от характера патологии.
Для получения объективных данных об имеющемся костном объеме, плотности костной ткани проводилось рентгенологическое обследование, обязательным компонентом которого была внутриротовая рентгенография, ортопантомография.
Рентгенологическое исследование пациентов осуществлялось до имплантации и после неё. Использовались преимущественно ортопантомограммы, которые производили на аппаратах «Пролайн» (США) и «Проскан» (США) при условиях 60-65 кВ, 7 мA, время вращения системы - 10 сек.
Рентгенологические показатели применялись с различной целью: 1) определить степень восстановления альвеолярной кости в лунках удаленных зубов и возможность проведения имплантации; 2) выявить нарушения взаимоотношений отдельных групп зубов и зубных рядов между собой с целью проведения ортодонтических мероприятий.
На ортопантомограммах определяли: полноту восстановления костной ткани альвеолярных отростков в области предполагаемой имплантации, высоту нижнего альвеолярного отростка на уровне нижнечелюстного канала по отношению к его верхней стенке, а верхнего – по отношению к дну верхнечелюстной пазухи, состояние зубов, пери- и пародонта. Рентгенологическое обследование проводилось до начала лечения, на 7-10-е сутки после установки имплантата и по показаниям через 6 и 12 мес.
Контрольное рентгенологическое исследование осуществлялось в интервале до и после окончания курса ортодонтического лечения; в течение периода после установки имплантатов и в динамике через 12 мес, если никаких патологических проявлений клинически не отмечалось, и немедленно, если нарушения имелись. Обращали внимание на положение имплантатов и состояние костной ткани вокруг них. Рентгенологические данные сопоставлялись с результатами антропометрического исследования.
Методика дентальной имплантации
При проведении операции дентальной имплантации были использованы оборудование и инструментарий: набор хирургических инструментов, внутрикостные имплантанты “Spline” (США).
Техника дентальной имплантации и особенно на верхней челюсти различна. Различают 4 степени плотности кости (С. Misch, 1999). При I и II степени применяли общепринятую методику.
При III и IY степени плотности кости при постановке имплантата используются дополнительно остеопластические материалы (“Bioss”, США). При IY степени плотности кости можно также в канал вводить остеопластический материал, что способствует повышению стабильности имплантата.
На верхней челюсти в области гайморовых пазух при подготовке и формировании костного канала, где будет установлен имплантат, следует соблюдать осторожность, чтобы не вызвать перфорацию слизистой оболочки гайморовой пазухи. Кроме того, также через этот костный канал можно выполнить «мягкий» синус-лифтинг, т.е. поднять дно гайморовой пазухи на нужную высоту при помощи аутокости или остеопластических материалов.
После установки имплантата, чтобы избежать резорбции костной ткани вокруг него, использовали резорбируемую мембрану, которая изготавливается из крови пациента путем центрифугирования. Эту мембрану укладывали на имплантат сверху перед закрытием слизистой оболочкой. Мембрану использовали как для наложения на остеопластический материал, так и в совокупности для поднятия гайморовой пазухи (синус-лифтинг).
Для закрытия или восстановления костного дефекта забор аутокости проводили либо специальным костным скребком в области подбородка, либо в ретромолярной области нижней челюсти.
Было установлено 95 имплантатов, использовали дополнительно остеопластические материалы у 12 пациентов, «мягкий» синус-лифтинг - у 8, мембрану PRP - у 10, искусственные резорбируемые и нерезорбируемые мембраны - у 3, аутокость для закрытия и восстановления костного дефекта - у 7 пациентов.
Ортодонтическое лечение с использованием брекет-систем проведено 42 пациентам: использовали брекеты Orthos (“ORMCO”, США) – у 23, Damon-систему пассивного самолигирования (“ORMCO”, США) – у 19 человек.
При протезировании было изготовлено 42 металлокерамических конструкций с опорой на имплантаты.
Сроки наблюдения после окончания активного ортодонтического лечения составляли от 2 до 3 лет. У всех пациентов по окончанию ортопедического и ортодонтического лечения осуществлялись ретенционные мероприятия по стабилизации прикуса с использованием несъемных ретейнеров в переднем отделе и эластомерных капп в ночное время.
Статистическую обработку результатов исследования проводили по общепринятой методике Стьюдента с помощью стандартной компьютерной программы Microsoft Excel 2000.
Результаты собственных исследований и их обсуждение
В 1-й группе у пациентов от 17 до 30 лет выявлены включенные дефекты в области 1-2 зубов на нижней и верхней челюстях с протяженностью дефекта зубного ряда менее 7,5 мм.
Во 2-й группе преобладали пациенты, которым было необходимо провести протезирование с использованием имплантатов с протяженностью дефекта зубного ряда более 7,5 мм или при концевых дефектах вместо старых мостовидных протезов. В большинстве случаев у пациентов выявлена перегрузка пародонта опорных зубов, рецессия десны с обнажением шеек опорных зубов.
В 3-й группе были представлены клинические случаи лечения пациентов с легкой и средней степенью выраженности пародонтита с протяженностью дефекта зубного ряда более 7,5 мм или при концевых дефектах.
Обследование полости рта показало, что в санации нуждались 40% человек. Как следствие плохой гигиены полости рта у 8 (19,1%) пациентов обнаружен гипертрофический гингивит.
Клиническое сужение зубных рядов имело место у 16 (38%) человек, глубокая резцовая дизокклюзия - у 23 (54,8%), глубокая резцовая окклюзия - у 8 (19,1%), обратная резцовая окклюзия – у 3 (7,1%), аномалии положения отдельных зубов – у 42 (100%) пациентов, деформация окклюзионной плоскости - у 40 (95,2%) пациентов.
Проведенный анализ результатов исследования диагностических моделей челюстей подтвердил данные клинического обследования, позволил более углубленно выявить нарушения положения отдельных зубов, зубоальвеолярных дуг, соотношения зубных рядов у пациентов, деформацию окклюзионной плоскости.
Анализ результатов измерений диагностических моделей по G. Korkhaus показал, что укорочение переднего отдела верхней челюсти на 1,5 + 0,3 мм (р≤0,05) наблюдалось у 6 (14,3%) пациентов, а укорочение переднего отдела нижней челюсти на 2,1 + 0,3 мм (р≤0,05) - у 9 (21,4%) человек. В то же время у 8 (19,1%) обследованных отмечалось удлинение переднего отдела верхней челюсти на 2,5 + 0,4 мм (р≤0,05) и у 7 пациентов удлинение переднего отдела нижней челюсти на 1,3 + 0,3 мм (р≤0,05).
При изучении гипсовых моделей челюстей по методу D. Pont и сопоставлении полученных результатов с показателями индивидуальной нормы выявлено статистически достоверное (р≤0,05) сужение зубных рядов различной степени у всех обследованных. Расстояние между верхними первыми премолярами было меньше нормы в среднем на 4,0±0,2 мм, между верхними первыми молярами – на 4,1±0,4 мм, между первыми нижними премолярами – на 3,5±0,4 мм, между первыми нижними молярами - на 2,3±0,4 мм. В области премоляров сужение зубных рядов было от 0,5 до 5,4 мм, а в области моляров - от 0,5 до 7,2 мм.
В большинстве случаев обнаружено несимметричное смещение зубов по зубной дуге и их наклон в мезиальном направлении, что обуславливало уменьшение ширины зубной дуги, а также укорочение длины ее переднего отрезка. Такое нарушение нередко сочеталось с сужением зубных рядов в боковых отделах. Для всех пациентов было характерным тесное положение передних зубов, деформация окклюзионной плоскости. Недостаток места в зубном ряду являлся одной из основных причин невозможности установки имплантата и рационального протезирования. Для нормализации положения зубов проводили ортодонтическое лечение с использованием брекет-системы.
При рентгенологическом исследовании тип кости D4 на нижней челюсти встречался в 1-3% случаев. Это означает, что достижение стабильности имплантата на нижней челюсти в большинстве случаев вполне возможно. Ориентируясь на данные ортопантомографии, на моделях выбирали место будущей имплантации. У пациентов при потере нескольких зубов отмечено перераспределение и дисбаланс мышечной силы справа и слева, что вызывало сужение суставной щели височно-нижнечелюстного сустава (ВНЧС), уплощению головок нижней челюсти. Суставной путь смещался в сторону дефекта, укорачивался, что приводило к повышенной стираемости суставной впадины, осложнялось подвывихом ВНЧС.
При комплексном лечении у 28 (66,7%) пациентов установку имплантатов осуществляли до ортодонтического лечения, у 14 (33,3%) пациентов - в процессе и по окончанию ортодонтического лечения.
При определении типов костной ткани у всех 14 (33,3%) пациентов 1-й группы выявлен тип костной ткани D1; у 8 (19,1%) пациентов 2-й группы - тип костной ткани D1, у 3 (7,1%) - тип костной ткани D2; в 3-й группе у 5 (11,9%) - тип костной ткани D1, у 3 (7,1%) – тип костной ткани D2, у 7 (16,7%) - тип костной ткани D3, у 2 (4,8%) - тип костной ткани D4.
У пациентов всех групп отторжения имплантатов не обнаружено.
Разработаны алгоритмы комплексного лечения пациентов с нарушением окклюзии зубных рядов после потери отдельных зубов в зависимости от возраста, места расположения и протяженности дефекта зубного ряда, вида зубочелюстной аномалии и ее выраженности.
В 1-й группе алгоритм лечения пациентов с включенными дефектами в области 1-2 зубов на нижней и верхней челюстях и наличии места для имплантата включал:
- установку имплантата;
- параллельное проведение коррекции зубного ряда с использованием брекет-системы для создания места коронковой части зуба.
Алгоритм лечения пациентов с дефектом зубного ряда, скученности зубов с недостатком места для имплантата или наличии трем, диастем заключался в следующем:
- коррекция окклюзии зубных рядов с использованием брекет-системы - выравнивание зубов и нормализация их торка и ангуляции, создание места для имплантации;
- установка имплантатов в области отсутствующих зубов с последующим протезированием. У всех пациентов было проведено эффективное ортодонтическое лечение с применением брекет-системы с параллельным замещением дефектов зубного ряда имплантатами.
Во 2-й группе превалировали пациенты, которым была необходима смена старых мостовидных протезов на протезирование с использованием имплантатов. Алгоритм лечения пациентов включал:
- замену старых протезов на временные пластмассовые коронки;
- установку имплантатов в области отсутствующих зубов;
- через 2 недели после операции параллельное проведение ортодонтического лечения, которое заключалось в устранении трем, диастем, нормализации торка и ангуляции передних зубов верхней и нижней челюстей;
- в среднем через 3 мес на нижней челюсти и через 6 мес на верхней челюсти протезирование металлокерамическими коронками на имплантатах;
- на ранее препарированные зубы также фиксировали отдельные керамические коронки, вследствие чего разгружали пародонт остальных зубов.
В 3-й группе алгоритм лечения пациентов с легкой и средней степенью выраженности пародонтита с протяженностью дефекта зубного ряда более 7,5 мм или при концевых дефектах состоял в следующем:
- ортодонтическое лечение на короткой дуге;
- параллельное проведение операции по установке имплантатов в области жевательной группы зубов верхней и нижней челюстей;
- установка с небной или язычной стороны зубов ретенционных шин;
- через 3-6 мес после операции протезирование на имплантатах с восстановлением окклюзионных контактов зубных рядов и высоты резцового перекрытия.
При оценке результатов дентальной имплантации были использованы стандартизированные критерии успеха, предложенные A. Schmitt, G. Zarb (1990):
1) неподвижность каждого отдельного имплантата при клиническом исследовании;
2) отсутствие разрежения кости вокруг имплантата при оценке неискаженной рентгенограммы;
3) средняя величина потери кости вокруг имплантата по вертикали не более 1 мм в течение второго года наблюдений;
4) отсутствие болевых ощущений, дискомфорта или инфекций, связанных с имплантатом;
5) конструкция имплантата не должна препятствовать размещению зубного протеза, внешний вид последних должен удовлетворять пациента и врача.
Всем пациентам проведено ортодонтическое лечение по поводу нарушения окклюзии с использованием брекет-системы.
По данным анамнеза и результатам клинико-лабораторных исследований противопоказаний к проведению стоматологической имплантации не выявлено.
При обследовании стоматологического статуса также не было выявлено противопоказаний к проведению имплантации. Подвижность зубов не превышала I степень.
Пациентов осматривал ортодонт каждые 2-4 недели в течение всего ортодонтического лечения. На протяжении всего лечения имплантаты оставались неподвижными и успешно выполняли свою опорную функцию.
Определяющими в выборе тактики ортодонтического лечения и типа внутрикостной опоры были результаты исследования диагностических моделей, а именно протяженность включенного дефекта зубного ряда. Если оно составляло менее 7,5 мм, то по показаниям проводили либо ортодонтическое закрытие дефекта зубного ряда или создавали место для имплантата с последующей имплантацией.
Если протяженность включенного дефекта составляла более 7,5 мм или при концевых дефектах, зубной ряд восстанавливали с помощью имплантата, который вначале использовали в качестве ортодонтической опоры, а затем проводили протезирование. Выбор такой тактики основывался на следующем: минимальный размер имплантата составляет 3,5 мм, размер «безопасной» зоны между имплантатом и рядом стоящими зубами должен составлять по 2 мм с каждой стороны (3,5 мм + 2 мм + 2 мм = 7,5 мм).
Ни в одной из групп отторжения имплантатов у пациентов невыявлено.
Динамические наблюдения свидетельствовали, что развитие процессов остеоинтеграции не зависело от того, осуществлялась ли установка имплантатов до начала ортодонтического лечения или после его окончания. Различия в сроках окончания процессов остеоинтеграции в связи с ортодонтическим лечением, проведенным до установки имплантатов, также не отмечалось. Обращает на себя внимание тот факт, что в подавляющем большинстве случаев процессы остеоинтеграции вокруг имплантатов, установленных на нижней челюсти, заканчивались к концу 3-5-го месяца, а на верхней челюсти – к концу 5-8-го месяца. При этом у пациентов 1-й группы сроки наступления остеоинтеграции были менше на 1 мес, свидетельствующие о том, что наступление сроков остеоинтеграции тесно связано с состоянием общего здоровья пациента, плотности костной ткани, протяженностью дефекта и обширностью хирургического вмешательства (табл.2). Ортопедическое лечение у всех пациентов проводилось до окончания ортодонтических мероприятий. Осложнений не наблюдалось. Ни в одном случае протезирование с использованием внутрикостных дентальных имплантатов не помешало и не замедлило выполнение ортодонтических мероприятий.
Таблица 2. Сроки интеграции имплантатов
-
Группа
Челюсть
Сроки интеграции имплантатов
Через 2 мес
Через 3 мес
Через 4мес
Через 5 мес
Через 6 мес
Через 8 мес
1-я
Верхняя
+
+
Нижняя
+
2-я
Верхняя
+
+
Нижняя
+
3-я
Верхняя
+
+
Нижняя
+
+
Поскольку ортопедическое лечение имело целью нормализовать и сбалансировать нагрузки на все группы зубов, как свидетельствуют результаты ортопантомографии в динамике, появлялись признаки улучшения межзубных соотношений и компенсации усиленной нагрузки на отдельные группы зубов, которые обнаруживались ранее.
Признаки компенсации усиленной нагрузки на отдельные группы зубов выражались в появлении склеротических зон вокруг корней зубов и уменьшение деструктивных изменений в краевых отделах пародонта. У всех пациентов по окончанию ортопедического и ортодонтического лечения осуществлялись ретенционные мероприятия по стабилизации прикуса с использованием несъемных ретейнеров и эластомерных капп.
При обследовании и лечении пациентов с нарушением окклюзии зубных рядов после потери постоянных зубов должен применяться комплексный подход к диагностике и лечению приобретенных и врожденных аномалий и деформаций зубочелюстной системы. Зубочелюстной комплекс включает в себя ВНЧС, альвеолярные отростки, зубные ряды и мышцы. Потеря хотя бы одного зуба приводит к нарушениям окклюзионных соотношений верхней и нижней челюстей. Обязательное проведение ортодонтического, хирургического и ортопедического лечения позволяет достичь оптимальных результатов. У пациентов с заболеваниями тканей пародонта (3-я группа) необходимо проводить консультации и лечение у пародонтолога до начала ортодонтического лечения.
Ортодонтическое лечение приводит к нормализации окклюзии, устранению скученности зубов, супраконтактов зубов. Замещение дефектов зубного ряда с использованием метода имплантации – это наиболее оптимальный метод по сравнению с традиционной ортопедией, так как не вызывает перегрузку пародонта опорных зубов, что имеет в последующем также профилактическое значение.
ВЫВОДЫ
1. Клинико-рентгенологическое исследование пациентов с нарушением окклюзии зубных рядов после потери отдельных зубов выявило несимметричное сужение зубных рядов в боковых отделах, скученное положение передних зубов, недостаток места в зубном ряду для имплантата, деформацию окклюзионной плоскости, дисбаланс окклюзионных соотношений, что является показанием к проведению ортодонто-хирургическо-ортопедического лечения и требует дифференцированного подхода к выбору индивидуального алгоритма лечения в зависимости от выраженности патологии.
2. Алгоритм лечения пациентов с включенными дефектами в области 1-2 зубов на нижней и верхней челюстях и при наличии места для имплантата включал: установку имплантата, параллельное проведение коррекции зубного ряда с использованием брекет-системы для создания места коронковой части зуба. При скученности зубов с недостатком места для имплантата или наличии трем, диастем показана: коррекция окклюзии зубных рядов с использованием брекет-системы; установка имплантатов в области отсутствующих зубов с последующим протезированием.
3. Алгоритм лечения пациентов с протяженностью дефекта зубного ряда более 7,5 мм или при концевых дефектах включал: замену старых протезов на временные пластмассовые коронки; установку имплантатов в области отсутствующих зубов; параллельное проведение ортодонтического лечения; через 3 мес на нижней челюсти и через 6 мес на верхней челюсти протезирование металлокерамическими коронками на имплантатах; фиксация отдельных керамических коронок на ранее препарированные зубы для разгрузки пародонта остальных зубов.
4. Алгоритм лечения пациентов с легкой и средней степенью выраженности пародонтита с протяженностью дефекта зубного ряда более 7,5 мм или при концевых дефектах заключался в следующем: ортодонтическое лечение на короткой дуге; параллельное проведение операции по установке имплантатов в области жевательной группы зубов верхней и нижней челюстей; установку с нёбной или язычной стороны зубов ретенционных шин; через 3 мес после операции протезирование на имплантатах с восстановлением окклюзионных контактов зубных рядов и высоты резцового перекрытия.
5. Ортодонтическое лечение приводит к нормализации окклюзии, устранению скученности зубов, супраконтактов зубов, а замещение дефектов зубного ряда с помощью имплантации – более оптимальный метод по сравнению с традиционной ортопедией, так как не вызывает перегрузку пародонта опорных зубов, что имеет в последующем профилактическое значение.
6. Рентгенологическое исследование с обязательным проведением ортопантомографии на всех этапах диагностики и ортодонто-хирургическо-ортопедического лечения пациентов с нарушением окклюзии зубных рядов после потери отдельных зубов выявило, что ни в одной из групп отторжения имплантатов не обнаружено; развитие процессов остеоинтеграции не зависело от того, осуществлялась ли установка имплантатов до начала ортодонтического лечения или после его окончания. Не выявлено различий в сроках окончания процессов остеоинтеграции в связи с ортодонтическим лечением, проведенным до установки имплантатов.
7. Процессы остеоинтеграции вокруг имплантатов, установленных на нижней челюсти, заканчивались к концу 3-5-го месяца, а на верхней челюсти – к концу 5-8-го месяца, при этом у пациентов 1-й группы сроки наступления остеоинтеграции были короче на 1 мес, свидетельствующие о том, что наступление сроков остеоинтеграции тесно связано с состоянием общего здоровья пациента, плотности костной ткани, протяженностью дефекта и обширностью хирургического вмешательства
8. Результаты ортопантомографии в динамике свидетельствуют, что ортопедическое лечение сбалансировало нагрузки на все группы зубов: появлялись признаки улучшения межзубных соотношений и признаки компенсации усиленной нагрузки на отдельные группы зубов, которые выражались в появлении склеротических зон вокруг корней зубов и уменьшении деструктивных изменений в краевых отделах пародонта.
ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ
- При планировании комплексного лечения пациентов с нарушением окклюзии зубных рядов после потери отдельных зубов необходимо тесное сотрудничество хирурга-имплантолога, пародонтолога, ортодонта и ортопеда.
- Ортодонтическое лечение пациентов с нарушением окклюзии зубных рядов после потери отдельных зубов, скученностью передних зубов, наличием супраконтактов зубов-антагонистов целесообразно проводить с применением брекет-системы.
- Для контроля состояния костной ткани вокруг имплантатов следует проводить ортопантомографию через 7-10 дней после имплантации, через 6 мес, 12 мес; при выявлении осложнений – немедленно.
- Для предупреждения развития рецидива зубочелюстной аномалии следует изготавливать ретенционный аппарат.
- После имплантации ортодонтическое и ортопедическое лечение необходимо проводить с целью стабилизации результатов операции, создания фиссуро-бугорковых контактов зубов-антагонистов, оптимизации функции жевания.
- Для ретенции результатов комплексного лечения пациентов эффективно комбинированное использование несъемных ретейнеров в переднем отделе зубных дуг с эластомерными каппами в ночное время.
- Алгоритм комплексного лечения включает использование ортодонтических, хирургических и ортопедических мероприятий с индивидуальным определением этапности лечения в каждом конкретном случае.
- С целью нормализации положения передних зубов при обширных дефектах зубных рядов в боковых отделах и наличия скученности передних зубов целесообразно применение в брекет-системах коротких дуг.
- Для создания условий равномерного распределения нагрузки на все группы зубов рекомендуется параллельное проведение ортодонтических, хирургических и ортопедических мероприятий.
СПИСОК РАБОТ, ОПУБЛИКОВАННЫХ ПО ТЕМЕ ДИССЕРТАЦИИ
1. Комплексный подход к лечению пациентов с нарушением окклюзии зубных рядов с использованием брекет-системы и винтовых имплантов “Spline”// Ортодонтия.- 2006.-№ 1(33).-С.76 (В соавт. с О.И. Арсениной).
2. Ортодонтическая подготовка к протезированию пациентов с нарушением окклюзии зубных рядов // Материалы YIII Российского научного форума «Стоматология 2006».-М., 2006.-С. 309-311 (В соавт. с О.И. Арсениной, Н.М. Марковым, А.А. Карапетяном).
3. Комплексное лечение пациентов с нарушением окклюзии зубных рядов с использованием брекет-системы и винтовых имплантатов «Spline» // Ортодонтия.-2007.-№ 2(38).-С.56-58.
4. Ортодонтическое лечение пациентов с нарушением окклюзии и дефектами зубных рядов перед протезированием// Материалы IХ Ежегодного научного форума «Стоматология 2007», посвященного 45-летию ЦНИИС.-М., 2007.-С. 517-519 (В соавт. с О.И. Арсениной, Н.М. Марковым).
