«Северный государственный медицинский университет»
| Вид материала | Автореферат диссертации |
- Областная научно-практическая конференция «Здоровый образ жизни выбор современного, 144.06kb.
- Методические рекомендации по выполнению курсовой работы по дисциплине «педагогика, 311.59kb.
- Xiv межрегиональная межвузовская учебно-методическая конференция «Инновационные методы, 899.22kb.
- Положение о кафедре «Информационное обеспечение экономической деятельности» факультета, 124.51kb.
- Рабочая учебная программа по дисциплине «тропические болезни» для специальности «лечебное, 223.11kb.
- Л. В. Титова общая характеристика работы, 242.78kb.
- Министерство здравоохранения и социального развития российской федерации российский, 769.94kb.
- Методические рекомендации к курсовой работе по дисциплине «Педагогическая и возрастная, 145.06kb.
- Рабочая учебная программа по дисциплине «инфекционные болезни» для специальности 060103, 732.44kb.
- Рабочая учебная программа по дисциплине «инфекционные болезни» для специальности 060105, 725.23kb.
На правах рукописи
ПОЗДЕЕВ
Виктор Николаевич
ОПТИМИЗАЦИЯ ДИАГНОСТИКИ И ХИРУРГИЧЕСКОГО ЛЕЧЕНИЯ ПАНКРЕАТОГЕННОЙ ФЛЕГМОНЫ ЗАБРЮШИННОГО ПРОСТРАНСТВА С ПРИМЕНЕНИЕМ ЧРЕСКОЖНЫХ ДИАГНОСТИЧЕСКИХ ПУНКЦИЙ И ЭТАПНЫХ ВИДЕОЭНДОСКОПИЧЕСКИХ САНАЦИЙ
14.00.27 – хирургия
Автореферат
диссертации на соискание учёной степени
кандидата медицинских наук
Архангельск
2009
Работа выполнена на кафедре факультетской хирургии ГОУ ВПО «Северный государственный медицинский университет» Федерального агентства по здравоохранению и социальному развитию
Научный руководитель:
доктор медицинских наук, профессор Эдуард Владимирович Недашковский
Официальные оппоненты:
доктор медицинских наук, профессор Василий Алексеевич Попов
доктор медицинских наук, профессор Михаил Иванович Филлимонов
Ведущая организация:
ГУ РНЦХ имени акад. Б.В. Петровского РАМН
Защита состоится « » июня 2009 г. в _____ часов на заседании совета по защите кандидатских и докторских диссертаций Д 208.004.02 при Северном государственном медицинском университете по адресу: 163061, г. Архангельск, Троицкий проспект, д. 51.
С диссертацией можно ознакомиться в научной библиотеке Северного государственного медицинского университета.
Автореферат разослан «____»____________2009 г.
Учёный секретарь совета по защите
кандидатских и докторских диссертаций,
доктор медицинских наук, профессор Л.В. Титова
ОБЩАЯ ХАРАКТЕРИСТИКА РАБОТЫ
Актуальность проблемы. В последние десятилетия отмечается постоянный рост заболеваемости острым панкреатитом (ОП) (Решетников Е.А., 2005; Toouli J., 2002). В среднем по Российской Федерации число заболевших составляет 38 на 100.000 населения в год (Ерюхин И.А., 2003). Количество больных с ОП, поступающих в хирургические стационары в срочном порядке, выходит на первое место среди других острых воспалительных заболеваний органов брюшной полости (Петренко Т.Ф., 2002., Назыров Ф. Г, 2004).
Благодаря современным исследованиям в области этиопатогенеза и появлению новых фармакологических средств удалось повысить эффективность комплексной консервативной терапии ОП, что способствовало увеличению выживаемости больных в острый период, достигнуты значительные успехи в лечении отёчной формы панкреатита. Вместе с тем, увеличилось количество пациентов с деструктивными формами ОП и гнойными осложнениями (Прудков М.И., 2005; Байчоров Э.Х., 2007; Ермолов А.С., 2007; Srikanth G., 2002), вопросы лечения которых остаются не до конца решёнными и обуславливают высокую летальность. По данным разных авторов, она колеблется от 15 до 80% (Бегер Г.Г.,2002, Орлов Б.Б., 2005, Решетников Е.А.,2005).
В абдоминальной хирургии гнойные осложнения острого некротического панкреатита (ОНП) являются потенциально опасными для жизни, характеризуются многообразием клинико-морфологических форм, местных и системных осложнений. Гнойные осложнения ОНП могут возникать в любой период от начала заболевания (Глабай В.П., 2002; Савельев В.С., 2006). В связи с глубоким расположением ПЖ и волнообразным течением клиники ОНП, инфицирование зон некроза и развитие флегмоны забрюшинного пространства (ФЗП) кардинально не меняют клиническую картину заболевания. До настоящего времени нет единого алгоритма выявления гнойных осложнений ОНП, что приводит к их поздней диагностике и несвоевременному оперативному лечению.
Вопрос о том, какому методу оперативного лечения гнойных осложнений ОНП следует сегодня отдавать предпочтение, также остаётся нерешённым. Традиционное хирургическое лечение больных с ФЗП с помощью операций открытого типа не внушает оптимизма. Имеют место катастрофические цифры летальности (до 80%) и осложнений (до 93%). (Ступин В. А. 2005, Baril 2000). Вместе с тем в последние годы наметилась тенденция снижения травматичности оперативных вмешательств путем применения пункционно-дренажных и видеоэндоскопических методов лечения. Применительно к больным ОНП показания и оптимальные сроки вмешательства, технология их выполнения не определены (Добровольский С.Р., 2004; Урсов С. В., 2005, Walser E.M., 2006). До сих пор нет ясности, в какой последовательности проводить лечение больных ОНП, осложненным флегмоной забрюшинного пространства. Эффективность лечения гнойных осложнений ОНП с помощью этапных видеоэндоскопических санаций до последнего времени практически не изучалась.
Всё вышеперечисленное позволило сформулировать цель и задачи настоящего исследования.
Цель исследования: Улучшение результатов диагностики и хирургического лечения больных острым некротическим панкреатитом, осложненным флегмоной забрюшинного пространства, с помощью чрескожной диагностической пункции и этапных видеоэндоскопических санаций.
Задачи исследования:
1. Изучить возможности клинико-лабораторной и инструментальной (ультразвуковое исследование, компьютерная томография, чрескожная диагностическая пункция (ЧДП) с фистулографией) диагностики гнойных осложнений острого некротического панкреатита
2. Модифицировать технику этапных видеоэндоскопических санаций при гнойных осложнениях острого некротического панкреатита
3. Дать сравнительную оценку применения этапных видеоэндоскопических санаций и традиционных методов хирургического лечения гнойных осложнений острого некротического панкреатита на основании средней продолжительности лечения, частоты послеоперационных осложнений, а также исходов заболевания
4. Разработать алгоритм лечения больных с гнойными осложнениями острого некротического панкреатита с использованием этапных видеоэндоскопических санаций
Научная новизна:
- впервые представлена методика пункционного доступа к патологическому очагу в забрюшинное пространство под контролем КТ (патент РФ на изобретение №2340288.)
- определены показания и противопоказания к ЧДП и этапным видеоэндоскопическим санациям гнойных осложнений острого некротического панкреатита
- усовершенствована техника этапных видеоэндоскопических санаций и принципы периоперационного ведения больных
- показана высокая эффективность этапных видеоэндоскопических санаций гнойных осложнений острого некротического панкреатита
- разработан и внедрен оригинальный лечебно-диагностический алгоритм ведения больных с острым некротическим панкреатитом при развитии гнойных осложнений
Практическая значимость работы:
В результате проведения исследования разработан и внедрен в клиническую практику хирургических отделений МУЗ «Первая городская клиническая больница скорой медицинской помощи» г. Архангельска «Способ доступа для операций в забрюшинном пространстве при осложнениях панкреатита под контролем КТ» - патент РФ на изобретение №2340288, модифицирована техника этапных видеоэндоскопических санаций при гнойных осложнениях ОНП. Разработан и применяется лечебно-диагностический алгоритм ведения больных с ОНП. Внедрение этапных видеоэндоскопических санаций гнойных осложнений ОНП позволило уменьшить количество осложнений и летальность у этой категории больных.
Положения, выносимые на защиту:
- Общеклиническое и ультразвуковое исследования, а также компьютерная томография не могут дать достоверной информации о наличии флегмоны забрюшинного пространства
- Чувствительность чрескожной диагностической пункции с проведением фистулографии в диагностике флегмоны забрюшинного пространства превышает таковую при ультразвуковом исследовании и компьютерной томографии
- Этапные видеоэндоскопические санации являются операциями выбора в лечении распространенных форм гнойных осложнений острого некротического панкреатита
Апробация работы:
Основные положения диссертации представлены и обсуждены на научно-практической конференции хирургов г. Архангельска (октябрь 2007), на заседании проблемной комиссии по хирургическим болезням СГМУ (сентябрь 2008), научной конференции молодых ученых СГМУ (ноябрь 2008), 9 научно-практической конференции врачей хирургов ФМБА России г. Северодвинск (9-11 июля 2008), 29-х Ломоносовских чтениях г. Архангельск, (ноябрь 2008), на Российско-Норвежской конференции по вопросам хирургической гастроэнтерологии в г. Осло и на заседании Российско-Норвежской рабочей группы по вопросам хирургической гастроэнтерологии в г. Тромсе (март 2009)
Внедрение результатов работы:
Разработаны методические рекомендации для хирургов, онкологов, эндоскопистов, врачей-интернов и студентов старших курсов медицинских вузов. Результаты работы используются в лечебном процессе в МУЗ «Первая городская клиническая больница скорой медицинской помощи» г. Архангельска (акт внедрения от 17.04.09), в педагогическом процессе на кафедре факультетской хирургии и кафедре хирургии ФПК и ППС СГМУ (акт внедрения от 21.04.09).
Публикации.
По теме диссертации опубликованы 8 печатных работ, из них 3 в журналах, рекомендованных ВАК для публикации материалов диссертационных исследований. Изобретения: 1. «Эндоскопическое устройство с меняющейся осью». Патент РФ на изобретение № 2299036 от 2007 г. 2. «Способ доступа для операций в забрюшинном пространстве при осложнениях панкреатита». Патент РФ на изобретение № 2340288 от 2008 г. Работа выполнена в Северном государственном медицинском университете (Архангельск) в соответствии с планом НИР (Государственная регистрация №01200500226) в рамках национальной программы «Здоровье населения европейского Севера России» и региональной программы «Актуальные вопросы хирургии».
Объём и структура работы.
Диссертация изложена на 146 страницах и состоит из введения, обзора литературы, главы «материалы и методы исследования», главы, посвященной анализу результатов собственных исследований и их обсуждения, заключения, выводов, практических рекомендаций. Работа иллюстрирована 20 таблицами и 24 рисунками. В работе представлены 4 клинических наблюдения. Список использованной литературы включает 128 отечественных и 52 иностранных источника.
Объект и методы исследования.
В основу работы положены результаты клинико-лабораторной и инструментальной диагностики, консервативного и оперативного лечения, оценка ближайших результатов у 105 больных ОНП, осложненным ФЗП и оментобурситом, пролеченных в МУЗ «Первая городская клиническая больница» г. Архангельска за период с 2003 по 2008 гг. Среди больных было 54 мужчины (51,4%), средний возраст которых составил 45,4 1,2 года и 51 женщина (48,69%) в возрасте 54,5 1,7 года. Панкреатит, осложнённый оментобурситом, в представленных нами наблюдениях характеризовался одновременным поражением забрюшинной клетчатки, которое отсутствовало (либо не диагностировалось) в начале фазы секвестрации. Таким образом, оментобурсит целесообразно рассматривать как проявление развивающейся или сформировавшейся флегмоны забрюшинного пространства, а не как отдельную форму осложнения ОНП. В связи с этим, группа больных с гнойным оментобурситом отнесена нами к категории парапанкреатических флегмон.
В интересах сравнительной оценки контингент больных был разделен на 2 клинические группы – 1 группа 75 (71,4%) больных, где гнойные осложнения ОНП оперированы традиционными методами и 2 группа - 30 (28,6%) больных, у которых лечение тех же осложнений ОНП проводилось пункционно-дренажными методами с проведением этапных видеоэндоскопических санаций.
Следует отметить, что в диагностическом отношении оментобурсит выявляется более просто, чем поражение собственно забрюшинной клетчатки, в связи с чем дополнительно были выделены две подгруппы больных: 1. инфицированный панкреонекроз с развитием гнойного оментобурсита и 2. инфицированный панкреонекроз с флегмоной забрюшинного пространства.
Всем больным проводилось общеклиническое обследование, включавшее сбор жалоб, анамнеза, объективное исследование больного и дополнительные методы исследования – общие анализы крови и мочи, рентгенографию грудной клетки, термометрию.
Методы лабораторного исследования:
1. Биохимические исследования содержания в плазме крови: амилазы крови по Каравею (норма 70 – 140 ед); билирубина по Иендрашику (норма: общий 8,5-20,5 мкмоль/л, прямой до 7,0 мкмоль/л); мочевины (норма 3,3 – 8,3 ммоль/л). 2. Микроскопическое, цитологическое, биохимическое и бактериологическое исследование материала, получаемого при ЧДП.
Инструментальные методы исследования:
1. Ультразвуковое исследование (УЗИ) печени, желчевыводящих путей, поджелудочной железы (ПЖ), забрюшинного пространства аппаратами ультразвуковой диагностики АLOKA ECHO CAMERA SSD 630 и Medison SA 8000 EX. 2. Фиброгастродуоденоскопия (ФГДС) аппаратом Olympus GIF Type E 3. Дуоденоскопия с использованием фибродуоденоскопа Olympus JF 1-1T30. 4. Лапароскопия с помощью лапароскопа R.Wolf Panaview. 5. Компьютерная томография (КТ) аппаратом Cytec 2000i. 6. ЧДП выполнялись с целью диагностики гнойных осложнений ОНП и получения материала для исследований. В большинстве случаев средством навигации было УЗИ – 77 вмешательств (73,3%). Использовались иглы «Westcott» 20 G и иглы В.Г. Ившина 16 G. В 28 случаях вмешательство выполнялось под КТ-навигацией. В зависимости от расположения патологического очага положение больного при пункции и доступ избирались индивидуально.
Для чрескожного дренирования (ЧД) ЖО применялись методика Сельдингера и ЧД с помощью устройства для дренирования полостных образований (УДПО-1) дренажами с фиксирующей нитью («МИТ»). Фистулографию выполняли с целью обнаружения связи ЖО с протоками ПЖ и полыми органами.
Подготовка и проведение ретроперитонеоскопии:
Расширение дренажных каналов проводилось с использованием телескопических бужей фирмы «Karl Storz» диаметром 6-30F. В качестве способа обезболивания применялась местная анестезия с внутривенным потенцированием. Через установленный ранее дренаж вводили проводник с J-образным концом. Дренаж удалялся. По проводнику в гнойный очаг подводили установочную канюлю. Делали небольшой надрез кожи у дренажного канала. Установочную канюлю удерживали в неподвижном состоянии и вращательными поступательными движениями вводили в гнойную полость последовательно металлические бужи от меньшего до максимального диаметра. Далее на бужи насаживали троакар нефроскопа. Бужи удаляли и по троакару вводили нефроскоп в гнойную полость. Однако чаще всего, при неэффективности дренирования ЖО однопросветным дренажем, дренажный канал бужировали вышеописанным способом и устанавливали толстый двухпросветный дренаж (не менее 30 F) на несколько дней для формирования канала, продолжая проводить проточное дренирование. Ретроперитонеоскопия и оментобурсоскопия проводилась нефроскопом фирмы «Karl Storz» с рабочим каналом с возможностью проведения инструментов для манипуляций в зоне патологического очага. Нефроскоп подсоединялся к видеоэндоскопическому комплексу компании «Медфармсинтез» для лучшей визуализации.
Математические методы исследования
Результаты исследований сохранялись в виде электронных баз данных в формате Microsoft Access. Статистическая обработка полученных результатов проводилась с использованием прикладной программы SPSS 13.0 for Windows. Обработка вариационных рядов включала расчет средних величин (M), стандартной ошибки средней, медианы (Md), 95% доверительного интервала среднего (ДИ). Подчинение количественных данных закону нормального распределения оценивалось с помощью критерия Шапиро-Уилка. Также использовались непараметрические критерии U Манна-Уитни, коэффициент корреляции Спирмена rS.. Для сравнения качественных переменных использовался критерий Пирсона 2. При малом количестве наблюдений - точный критерий Фишера. Для определения диагностической ценности исследований определялась чувствительность для положительного результата. Критический уровень значимости (р) в данной работе принимается равным 0,05.
Результаты исследования и их обсуждение
С целью определения ранних признаков инфицирования очагов некроза мы провели сравнительный анализ данных анамнеза, клинических симптомов заболевания, показателей лабораторного и инструментального обследования у больных в первые сутки и на 14 сутки после госпитализации в стационар.
Были проанализированы значения показателей системного воспалительного ответа (СВО) в группах исследуемых больных при поступлении. В частности, при анализе пульса выявлено более высокая его частота в первой группе (89,3; 95% ДИ 84,5–94,1) по сравнению со второй (83,5; 95% ДИ 80,2–86,9), различия не являлись статистически значимыми (критерий Манна-Уитни U=861,5; Z=-1,555; p=0,12). При анализе содержания лейкоцитов в крови выявлены более высокие цифры во второй группе больных (12,6; 95% ДИ 9,2–15,9) по сравнению с первой (10,7; 95% ДИ 9,6–11,9), различия не являлись статистически значимыми (критерий Манна-Уитни U=762,5; Z=-0,316; p=0,752).
При сравнении показателей СВО при поступлении и через 14 дней после госпитализации отмечается их нарастание в обеих группах больных в связи с прогрессированием воспалительного процесса. Однако при анализе температуры тела не выявлено значимых различий первой группы (37,7ºC; 95% ДИ 37,4–38ºC) по сравнению со второй (37,6ºC; 95% ДИ 37,2–38,1ºC), (критерий Манна-Уитни U=189,0; Z=-0,475; p=0,635). При анализе ЧД средний показатель в первой группе (20; 95% ДИ 18,6–21,9) и второй (19; 95% ДИ 18,1–19,3) также не имели статистически значимых различий (критерий Манна-Уитни U=164,5; Z=-1,253; p=0,21).
Таким образом, констатируя отсутствие достоверных различий в показателях СВО возможно говорить о репрезентативности сравнения исследуемых групп по результатам хирургического лечения. Вместе с тем, диагностика гнойных осложнений ОНП по клинической картине невозможна ввиду отсутствия специфичных маркеров данного процесса.
Хорошо известны преимущества УЗИ, которое является наиболее часто применяемым методом для выявления местных осложнений панкреатита (рис.1). УЗИ остается скрининговым методом оценки состояния ПЖ, билиарной системы, брюшной и плевральной полостей при ОП. По нашим данным, чувствительность УЗИ в выявлении панкреатогенных ЖО составила 46,4%. Достоверно верифицировать ЖО различного характера (киста, абсцесс, флегмона, гематома, аневризма) затруднительно. Результаты исследования во многом зависят от опыта врача-диагноста и разрешающей способности УЗ-аппарата.
.
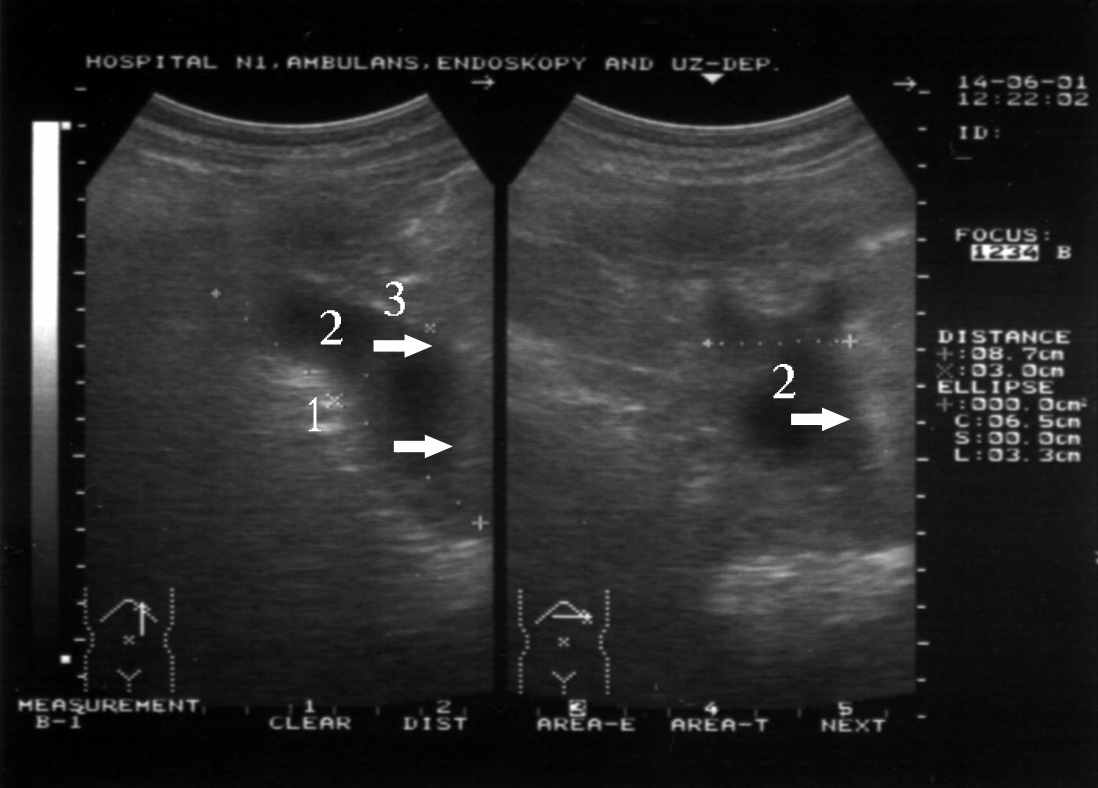
Рисунок 1. УЗИ при гнойном оментобурсите. Стрелками указано полостное образование.
Ультразвуковое исследование при поступлении проведено у 100% пациентов. При обследовании ПЖ визуализировалась в 69 (65,7%) случаях. Отсутствие визуализации было связано с парезом кишечника и/или застоем в желудке. Увеличение размеров ПЖ выявлено у 44% больных в первой группе, у 30% во второй. Выпот в проекции ПЖ при УЗИ определялся у 27 больных в обеих группах. Характерно, что при небилиарном панкреатите он выявлен более чем в 2 раза чаще, чем при билиарном. Инфильтрация парапанкреатической клетчатки, скопления жидкости, кистозные образования у больных первой группы определялись в 25 (33,3%) случаях, во второй группе у 7 (23,3%) больных (табл.1).
Таблица 1
Данные ультразвукового исследования при поступлении больных ОНП, осложненных ФЗП
| | Клинические группы | | |
| Данные УЗИ | 1 гр. (n-75) | 2 гр.(n-30) | Критерий; р |
| ПЖ визуализируется | 51 (68,0%) | 18 (60,0%) | χ²=0,609; р=0,44 |
| Увеличение размеров ПЖ | 33 (44,0%) | 9 (30,0%) | χ²=1,75; р=0,186 |
| Выпот вокруг железы | 20 (26,7%) | 7 (23,3%) | χ²=0,125; р=0,724 |
| Полостные образования | 25 (33,3%) | 7 (23,3%) | χ²=1,011; р=0,315 |
При обработке данных УЗИ, статистически значимых различий между исследуемыми группами больных не выявлено, что дает возможность сравнить последние по результатам хирургического лечения. В то же время, даже при выявлении скоплений жидкости в парапанкреатическом пространстве и наличии полостных образований в зоне ПЖ, дифференцировать асептическую и инфицированную деструкцию по данным УЗИ не представляется возможным.
Компьютерная томография (КТ) является единственным рентгенологическим методом, позволяющим получить чёткое детализированное изображение ПЖ (Ю. А.Нестеренко, 2004) (рис.2).


Р

 исунок 2. КТ картина флегмоны забрюшинного пространства.
исунок 2. КТ картина флегмоны забрюшинного пространства. 1
* стрелкой указано пропитывание забрюшинного пространства
При оценке степени тяжести КТ картины при ОНП по системе Balthazar выявлено, что в обеих группах наиболее часто встречались степени B и C, в то время как наиболее точные признаки инфицирования по данным КТ (степень Е) определялись крайне редко (Табл.2).
Таблица 2
Распределение КТ картины при ОНП по системе градации Balthazar у больных в исследуемых группах
| Степень тяжести ОНП | 1 гр.(n –42) | Критерий; р | |
| 2 (4,8%) | 2 гр.(n – 30) | ||
| Степень А | | 1 (3,3%) | Критерий Фишера, р=0,626 |
| Степень B | 16 (38,1%) | 9 (30,0%) | χ²=0,506; р=0,477 |
| Степень С | 9 (21,4%) | 11 (36,7%) | χ²=2,025; р=0,155 |
| Степень D | 8 (19,0%) | 7 (23,3%) | χ²=0,195; р=0,659 |
| Степень Е | 7 (16,7%) | 2 (6,7%) | Критерий Фишера, р=0,185 |
Анализируя данные, следует отметить, что в обеих группах больных различия не являлись статистически значимыми, поэтому возможно их сравнение по методам хирургического лечения. Чувствительность КТ для диагностики гнойного панкреатита по нашим данным составила всего 58,3%. Поэтому в большинстве случаев установить достоверно наличие инфицирования парапанкреатической клетчатки по данным КТ не представляется возможным.
Т

 аким образом, сравнительный анализ результатов обследования в исследуемых группах больных позволил заключить, что с помощью клинико-лабораторных, рентгенологических, ультразвуковых методов, а также при КТ ранних достоверных признаков инфицирования очагов некроза ПЖ выявить не удалось. По существу, данные УЗИ и КТ в сочетании с клиникой позволяли определить показания для инвазивного метода исследования.
аким образом, сравнительный анализ результатов обследования в исследуемых группах больных позволил заключить, что с помощью клинико-лабораторных, рентгенологических, ультразвуковых методов, а также при КТ ранних достоверных признаков инфицирования очагов некроза ПЖ выявить не удалось. По существу, данные УЗИ и КТ в сочетании с клиникой позволяли определить показания для инвазивного метода исследования.Оперативная и точная диагностика панкреатической инфекции стала возможной с внедрением в клиническую практику чрескожной диагностической пункции (ЧДП) под контролем УЗИ или КТ с микроскопическим, цитологическим и бактериологическим исследованием полученного материала (рис.3). Идентификация инфицирования перипанкреатических участков деструкции и ЖО, наряду с визуализацией масштаба и характера поражения ПЖ, является одним из стратегических направлений ведения больных панкреатитом.

Рисунок 3. ЧДП под КТ – навигацией, * - стрелкой указана пункционная игла
Учитывая значительную частоту инфицированности ЖО, отсутствие достоверных клинико-лабораторных критериев наличия (присоединения) инфекции, целесообразно осуществлять ЧДП всех видимых и доступных ЖО, дополняя вмешательство чрескожным дренированием (ЧД).
Показания к выполнению ЧДП поджелудочной железы комплексные. Они включают в себя данные УЗИ - наличие скоплений жидкости, инфильтратов брюшной полости; данные КТ - D, E степени по критериям Balthazar, наличие газа в проекции ПЖ на фоне клинических признаков гнойного процесса. В то же время наличие выраженных клинических проявлений абдоминального сепсиса на фоне проводимой интенсивной терапии ОНП не обязательно.
По данным наших исследований ЧДП в первой группе больных проведены в 21 (28,0%) случае, во второй в 100% случаев. Низкий процент проведения ЧДП в первой группе больных объясняется тем, что данная методика до 2005 года использовалась только для выявления гнойного процесса с целью проведения традиционной операции. Средние сроки ЧДП с момента поступления составили 11,01,8 дней в первой и 13,12,6 дня у второй групп больных. Всем больным второй группы с ФЗП и оментобурситом ЧДП закончена дренированием ЖО (ЧД). У 4 больных ЖО при УЗИ не визуализировалось, что явилось показанием к проведению ЧДП под КТ навигацией.
Одним из важных моментов при проведении ЧДП является обязательное выполнение фистулографии. Она позволяет уточнить размеры, локализацию гнойно-некротических полостей, наличие затеков и секвестров, сообщений с соседними органами и панкреатическим протоком. Повторная или динамическая фистулография в случае ранее проведенного дренирования, позволяет решить вопрос об адекватности дренирования, необходимости проведения коррекции положения дренажа, определения целесообразности открытого оперативного лечения, либо видеоэндоскопической санации.
По данным наших исследований в обеих группах больных фистулография выполнена у 51 пациента, в среднем у одного больного первой группы произведено 1,5±0,1, второй группы 5,1±1,1 фистулографий. При первичном исследовании связи с протоковой системой ПЖ выявлено не было. При повторных фистулографиях через 5-7 дней в 12 (29,3%) случаях выявлена связь с протоковой системой ПЖ, в 30 (73,2%) случаях выявлены секвестры (рис.4).


Рисунок 4. Фистулограмма; после дренирования контрастирована полость (оментобурсит, контраст поступил через панкреатический проток в двенадцатиперстную кишку (указана стрелкой)
Таким образом, фистулография может дать существенную информацию о состоянии забрюшинного пространства и прилегающих органов и является неотъемлемой частью диагностики патологического процесса в этой зоне.
Вторым шагом после ЧДП является чрескожное дренирование (ЧД) полостного ЖО. Показанием к ЧД являлись любые ЖО (по данным УЗИ и/или КТ) при отсутствии противопоказаний и возможности установки дренажа. Абсолютными противопоказаниями к ЧД мы считаем интерпозицию селезенки, кишечника, лёгкого, почки, крупных сосудов. Относительным противопоказанием являлась интерпозиция плеврального синуса. Чрескожное вмешательство осуществлялось по кратчайшему пути от поверхности тела до границы ЖО, которое определялось на основании УЗИ и/или КТ.
Способ дренирования, применявшийся нами, включал в себя методику Сельдингера, а с 2005 года в клинике внедрена и освоена методика дренирования с помощью устройства для дренирования полостных образований - УДПО-1 (32 вмешательства - 78,0%) с использованием однопросветного одноразового полиуретанового дренажа с фиксирующей нитью (12 F). Конструкция дистального конца этих дренажей позволяет надёжно закрепить его в просвете ЖО, что имеет важное значение для профилактики его миграции (рис.5). Дренажи устанавливались на сброс с обязательным фракционным промыванием антисептическими растворами (фурациллин, хлоргексидин) в течение 5-7 суток. После этого проводили динамическое УЗИ, а при необходимости КТ для оценки размеров и содержимого дренируемого очага и выявления новых ЖО. Повторные фистулографии также дают важную информацию о динамике процесса.
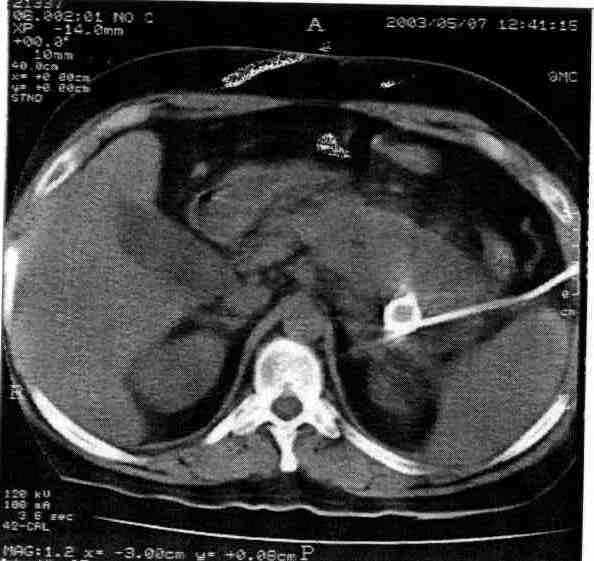
Рисунок 5. КТ картина флегмоны забрюшинного пространства. Установленный одноразовый полиуретановый дренаж с фиксирующей нитью (12 F).
Мы согласны с мнением авторов, отдающих предпочтение внебрюшинному (транслюмбальному) доступу к патологическому процессу (Н.И.Коротков, М.И.Прудков). Нами разработан и внедрен «способ доступа для операций в забрюшинном пространстве при осложнениях панкреатита» под контролем КТ (патент РФ на изобретение №2340288).
Критериями эффективности ЧД является стабилизация состояния пациентов (снижение температуры, уменьшение проявлений интоксикации, исчезновение болевых ощущений, уменьшение размеров патологического очага). К недостаточному эффекту дренирования относят устойчивый фебрилитет, болезненность в проекции гнойного процесса, наличие диспепсии, гиперлейкоцитоз, инфильтрат в верхних отделах живота, а так же данные УЗИ, КТ и фистулографии, свидетельствующие о наличии секвестров или разнонаправленных затеков контраста в забрюшинном пространстве. При этом гнойный очаг не санируется в течение 5-7 дней.
Неэффективность дренирования ЖО однопросветным дренажем является показанием к расширению пункционного канала и проведению ретроперитонеоскопии. Это является третьим шагом в лечении ФЗП и гнойного оментобурсита (рис. 6).

Рисунок 6. Видеоэндоскопическая картина секвестра сальниковой сумки при первичной ретроперитонеоскопии
Повторные ретроперитонеоскопии проводились при недостаточном эффекте дренирования (появление или сохранение фебрилитета, подъем лейкоцитоза), а также, если по данным УЗИ, КТ или фистулографии, выявлялись секвестры или разнонаправленные затеки контраста в забрюшинном пространстве. По нашим данным среднее количество ретроперитонеоскопий на одного больного составило 3,9±0,5 раз (Md=3,0; 95% ДИ 2,7–4,8). Интервал между повторными санациями составлял от 3 до 7 дней.
У больных с гнойным оментобурситом, оперированных традиционным способом, послеоперационный период осложнился в 9 (37,5%) случаях. Релапаротомия потребовалась у 7 пациентов с интервалом в 14,3 4,8 дней с момента первой операции. В этой группе умерло 5 (20,8%) человек. У четырех из них причиной смерти явилось прогрессирование тотального гнойного панкреатита с развитием тяжелого инфекционно-токсического шока, один больной умер в связи с рецидивом профузного кровотечения из ветвей селезеночной артерии. Средний койко-день при традиционном хирургическом лечении больных гнойным оментобурситом составил 44,7 6,5 дней (Md=36,0; 95% ДИ 26,5–52,8).
Послеоперационный период у больных ОНП с развившейся ФЗП, оперированных традиционным способом, осложнился в 44 (86,3%) случаях. Релапаротомия потребовалась в 26 (51,0%) случаях с интервалом 18,2 2,3 дней с момента первой операции. У большинства больных - в 16 (31,4%) случаях - показанием явилось прогрессирование гнойного процесса брюшной полости. В этой группе умерло 34 (66,7%) пациента. Среди них у 28 больных причиной смерти явился прогрессирующий тотальный гнойный панкреатит, течение которого осложнилось развитием тяжелого абдоминального сепсиса и полиорганной недостаточности, а затем септического шока. У 5 больных смерть наступила от ЖКК из острых язв желудочно-кишечного тракта, один больной умер в связи с рецидивом профузного кровотечения из ветвей селезеночной артерии.
Средний койко-день при традиционном хирургическом лечении больных с ФЗП составил 58,7 6,5 дней (Md=55,0; 95% ДИ 51,7–66,3). Средний койко-день при традиционном хирургическом лечении больных с ФЗП и оментобурситом составил 55,4 6,7 дней. Однако следует отметить, что в первой группе более чем у половины больных имел место летальный исход, который чаще всего наблюдался в ближайшие дни после лапаротомии. В связи с этим, средний койко-день 39 умерших пациентов был меньше и составил 22,52,9 дня (Md=18,0; 95% ДИ 16,6–28,4), а средний койко-день 36 выживших пациентов был выше и составил 61,55,0 дней (Md=55,0; 95% ДИ 51,4–71).
Общая летальность за период наблюдения в группе больных с оментобурситом и ФЗП, оперированных традиционным способом, составила 52,0%. Самым тяжелым гнойным осложнением ОНП с высоким уровнем летальности является флегмона забрюшинного пространства (66,7%).
Послеоперационный период у больных, оперированных пункционно-дренажными методами с использованием ретроперитонеоскопии, при гнойном оментобурсите осложнился у 3 (37,5%) пациентов. Лапаротомии и каких либо других операций открытого характера не потребовалось. Средний койко-день больных с оментобурситом при лечении с помощью ретроперитонеоскопии – 63,1 10,5 дней (Md=66,0; 95% ДИ 38,4–87,9). В группе больных гнойным оментобурситом летальных исходов не отмечено.
Послеоперационный период у больных, оперированных пункционно-дренажными методами с использованием ретроперитонеоскопии, при ФЗП осложнился у 5 (22,7%) пациентов. Каких либо дополнительных операций открытого характера здесь также не потребовалось.
При ОНП, осложненном ФЗП, после проведения пункционно-дренажных методов лечения с использованием ретроперитонеоскопии летальный исход наступил у двух больных (6,7%). Обоим больным проводилось лечение с применением этапных видеоэндоскопических санаций забрюшинного пространства, однако состояние пациентов не улучшалось. Консилиумом было принято решение оперировать больных традиционным способом. Причиной смерти явился прогрессирующий тотальный гнойный панкреатит, течение которого осложнилось развитием тяжелого абдоминального сепсиса и полиорганной недостаточности, а затем септического шока.
Средний койко-день при этапном видеоэндоскопическом лечении больных с ФЗП составил 65,0 5,9 дней (Md=56,0; 95% ДИ 52,8–77,3). Средний койко-день оперированных больных с ФЗП и оментобурситом при этапном видеоэндоскопическом лечении составил 64,5 ± 5,0 суток (Md=57,0; 95% ДИ 54,2–74,8). Без учета умерших больных средние сроки лечения составили 65,15,2 дня (Md=58,0; 95% ДИ 54,5–75,7).
При проведении анализа продолжительности лечения выживших больных в группах с применением открытых и этапных видеоэндоскопических операций, не выявлено статистически значимых различий между ними (критерий Манна-Уитни U=457,0; Z=-0,620; p=0,535). Вместе с тем, при анализе количества осложнений и летальности выявились значительные различия. По частоте послеоперационных осложнений при сравнении открытых и видеоэндоскопических операций (по количеству больных) соотношение составило 53 к 8 (χ²=17,041; р<0,001), по летальности – 39 к 2 (Критерий Фишера; р<0,001) (рис.7).
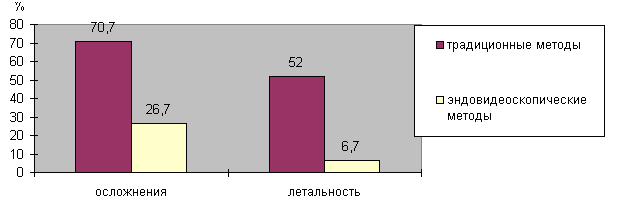 Рисунок 7. Процент осложнений и летальности в группах больных, оперированных традиционными и малоинвазивными методами.
Рисунок 7. Процент осложнений и летальности в группах больных, оперированных традиционными и малоинвазивными методами. Таким образом, разработанный в нашей клинике лечебно-диагностический алгоритм позволил значительно снизить количество осложнений и летальность у больных с ОНП, отягощенным развитием гнойного оментобурсита и ФЗП. Полученные нами результаты показали, что применение пункционно-дренажных методов с проведением ретроперитонеоскопии при ФЗП улучшает результаты лечения и в большинстве случаев позволяет отказаться от традиционных видов оперативного лечения. Этапы лечебно-диагностического алгоритма представлены на рисунке 8.
ВЫВОДЫ
1.Чувствительность клинического и лабораторного исследования в диагностике флегмоны забрюшинного пространства как осложнения острого некротического панкреатита является недостаточной. Ультразвуковое исследование и компьютерная томография могут выявить в поджелудочной железе и окружающей её тканях патологические изменения, которые позволяют предположить наличие гнойных осложнений панкреонекроза и имеют чувствительность 46,4% и 58,3%, соответственно.
2.Алгоритм диагностики, включающий чрескожную диагностическую пункцию с проведением микроскопического, цитологического, бактериологического исследования (чувствительность 68,6%), фистулографию и чрескожное дренирование позволяет с высокой вероятностью выявить флегмону забрюшинного пространства и ее распространенность.
3.Модифицированная методика ретроперитонеоскопии (с использованием изобретения «способ доступа для операций в забрюшинном пространстве при осложнениях панкреатита» под
контролем компьютерной томографии, патент РФ на изобретение №2340288 от 2008 г.), этапные
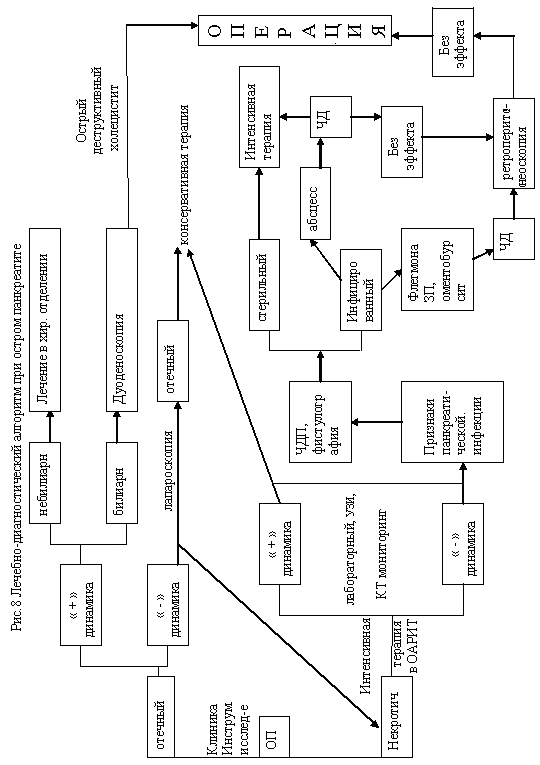
видеоэндоскопические санации при флегмоне забрюшинного пространства, как осложнения острого некротического панкреатита, использованы у 30 больных с успешным исходом в 93,3% случаев.
4.Использование этапных видеоэндоскопических санаций в сравнении с традиционным хирургическим лечением больных с гнойными осложнениями острого некротического панкреатита позволяет достоверно снизить количество осложнений (с 70,7% до 26,7%, р<0,001) и летальность (с 52% до 6,7%, р<0,001) практически без увеличения продолжительности лечения (после открытых операций 61,5±5,0 дней, после ретроперитонеоскопии 65,1±5,2 дня)
5.Разработанный алгоритм лечения больных с гнойными осложнениями острого некротического панкреатита с помощью чрескожных диагностических пункций и этапных видеоэндоскопических санаций позволил значительно улучшить результаты хирургического лечения этой категории больных.
ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ
1. При подозрении на развитие гнойных осложнений ОП показана чрескожная диагностическая пункция, которая может производиться многократно. Успешное выполнение ЧДП и получение экссудата позволяет провести дифференциальный диагноз асептического и инфицированного течения ОНП с микроскопическим, цитологическим и бактериологическим исследованием экссудата.
2. Показания к выполнению ЧДП поджелудочной железы наряду с клиническими включают в себя данные УЗИ - наличие скоплений жидкости, инфильтратов брюшной полости; данные КТ - D, E степени по критериям Balthazar (1984), нaличие газа в проекции поджелудочной железы.
3. Ультразвуковое исследование является методом выбора для навигации ЧДП. В тех случаях, когда ЖО при УЗИ не визуализируется или определяется интерпозиция полого органа, для навигации предпочтительнее использовать компьютерную томографию. Недостатками КТ - навигации являются отсутствие режима реального времени, длительность манипуляции, радиологическая нагрузка. В ряде случаев при тяжелом состоянии пациента, если необходима искусственная вентиляции легких или больной находится в состоянии психоза, выполнение пункции требует участия анестезиолога.
4. При выявлении гнойных осложнений при ЧДП показано чрескожное дренирование ЖО под контролем УЗИ или КТ с последующей пассивной постоянной эвакуацией экссудата и фракционным промыванием антисептиками. При необходимости возможна установка нескольких дренажей.
5. Обязательным элементом при проведении ЧДП и чрескожного дренирования ЖО является фистулография, в том числе и динамическая, которая позволяет выявить секвестры и разнонаправленные затеки.
6. При наличии секвестров в забрюшинном пространстве или сальниковой сумке показано расширение дренажного канала, установление двухпросветных дренажей большого диаметра с формированием проточной системы.
7. При выявлении флегмоны забрюшинного пространства или гнойного оментобурсита показано проведение этапных ретроперитонеоскопий с секвестрэктомией, санацией полости и редренированием очагов инфекции с продолжением проточного дренирования.
Список опубликованных работ по теме диссертации
1. Результаты лечения острого некроза поджелудочной железы» Ж. - «Анналы хирургической гепатологии». – Том 12. - № 3. – С. 185. В соавт. с Б.Л. Дуберманом, Д.В. Мизгиревым, С.М. Дыньковым и др.
2. Эндоскопия в диагностике и лечении желчнокаменной болезни, осложненной билиарным панкреатитом. Тезисы научно-практической конференции хирургов Архангельской области 7-8 апреля 1999 г. – Архангельск. – 1999. – С. 21-22. В соавт. с С.М. Дыньковым, А.А. Кузнецовым, А.Г. Тодриком и др.
3. Лечебная эндоскопия при остром билиарном панкреатите. Сборник тезисов 3-го Московского международного конгресса по эндоскопической хирургии 21-23 апреля 1999 г. – Москва. – 1999 г. – С. 109-110. В соавт. с С.М.Дыньковым, А.А. Кузнецовым, А.Г. Тодриком.
4. Новые подходы к выбору метода декомпрессии протоковой системы при остром билиарном панкреатите. ж. Экология человека. – 1999. - № 3. – С. 21-24. В соавт. с С.М. Дыньковым, А.А. Кузнецовым, А.Г. Тодриком.
5. Диагностика и лечение острого билиарного панкреатита. Ж. Анналы хирургии. – М. – 2000 г.- № 2. – С. 30-35. В соавт. с Я.А. Насоновым, А.А. Кузнецовым, А.Г. Тодриком.
6. Организационные аспекты эндоскопической хирургии, как основа профилактики интраоперационных осложнений. Осложнения эндоскопической хирургии. // Тезисы докладов Российского симпозиума. – Москва. – 1996. С. 73-75. В соавт. с С.М.Дыньковым, А.А. Кузнецовым, Я.А. Насоновым
7. Эндовидеохирургические технологии в абдоминальной хирургии. Развитие стационарной медицинской помощи на основе современных технологий. // Материалы региональной научно-практической конференции врачей Европейского Севера. 19-20 июня 1998 г. – Архангельск. - 1998. - С. 72-73. В соавт. с С.М. Дыньковым, Я.А. Насоновым, А.А. Кузнецовым.
8. Выбор методики чрескожного дренирования при панкреатогенных жидкостных образованиях. // Первая международная конференция по торако-абдоминальной хирургии. – М., 2008. – С. 93. В соавт. с Б. Л. Дуберманом, Д.В.Мизгиревым, А.М.Эпштейном.
Изобретения: 1. «Эндоскопическое устройство с меняющейся осью» - патент РФ на изобретение № 2299036 от 2007 г.
2. «Способ доступа для операций в забрюшинном пространстве при осложнениях панкреатита под контролем КТ» - патент РФ на изобретение №2340288. от 2008 г.
