Книга первая Дж. Эдвард Морган-мл. Мэгид С. Михаил Перевод с английского
| Вид материала | Книга |
- Книга вторая Дж. Эдвард Морган-мл. Мэгид С. Михаил Перевод с английского, 11784.54kb.
- А. Конан-Дойль новоеоткровени е перевод с английского Йога Рàманантáты, 2314.23kb.
- Copyright Сергей Александровский, перевод с английского Email: navegante[a]rambler, 619.61kb.
- "книга непрестанности осириса " 177, 7373.41kb.
- Н. М. Макарова Перевод с английского и редакция, 4147.65kb.
- Трудового Красного Знамени гупп детская книга, 2911.61kb.
- Трудового Красного Знамени гупп детская книга, 2911.77kb.
- Перевод с английского: Ф. Веревин, А. и Г. Беляевы, Л. Морозова, 12365.61kb.
- Уайнхолд Б., Уайнхолд Дж. У 67 Освобождение от созависимости / Перевод с английского, 11462.2kb.
- Малиновской Софьи Борисовны Специальность: журналистика Специализация: художественный, 969.08kb.
Глава 17 Блокада периферических нервов
Джон E. Тецлаф, MD1
Использование регионарной анестезии при операциях на конечностях — не новая идея. В конце XIX в. ампутацию конечностей выполняли после хирургического обнажения нервного ствола и аппликации кокаина: при ампутации руки — на плечевое сплетение, при ампутации ноги — на седалищный и бедренный нервы. По мере развития общей анестезии в первой половине XX в. интерес к регионарным методикам заметно уменьшался. Последующее ее возрождение связано с появлением новых эффективных местных анестетиков, усовершенствованием технического обеспечения регионарной блокады и внедрением новых программ подготовки анестезиологов. Ужасные реалии войны восстановили интерес к относительно безопасной и эффективной регионарной анестезии в условиях боевых действий. Внедрение оборудования для комбинированной ин-траоперационной анестезии и послеоперационной аналгезии, появление новых местных анестетиков, а также ведущиеся разработки препаратов сверхпродолжительного действия — таковы перспективы развития регионарной анестезии в начале XXI в. В настоящей главе рассматриваются подготовка больного, вопросы безопасности, оборудование, показания, анатомические ориентиры, методика выполнения и возможные осложнения при наиболее распространенных видах блокады периферических нервов.
Подготовка больного
Выбор методики анестезии зависит от многих факторов, включая ее соответствие характеру операции, предпочтения и навыки хирурга, квалификацию анестезиолога, состояние больного и — что чрезвычайно важно — его согласие. Блокаду периферического нерва можно применять как изолированную анестезиологическую методику, в комбинации с общей анестезией, а также для послеоперационной аналгезии.
1 Врач-анестезиолог, отделение общей анестезиологии, Кливлендский клинический фонд, Кливленд, Огайо, США.
Соответствие методики анестезии характеру операции
Во время стажировки молодой анестезиолог может наблюдать, что больному, который вроде бы является идеальным кандидатом для проведения ему регионарной блокады, опытный анестезиолог-"региона-рист" порекомендует общую анестезию. Аналогично, каждый молодой анестезиолог может попасть в ситуацию, когда блокада технически выполнена безукоризненно, но анестезия не состоялась. Клиническое искусство анестезиолога позволяет интуитивно, помимо строгих научно обоснованных показаний и противопоказаний, предсказать успешность регионарной блокады у конкретного больного.
Прежде всего это искусство зависит от умения врача разговаривать с больным, объяснить ему характер процедуры, приободрить и успокоить. Необходимо, чтобы врач и больной хорошо понимали друг друга: например, при языковом барьере требуется помощь переводчика. Однако даже в отсутствие языковой проблемы у "тревожного" больного обстановка в операционной (вид и звуки) может вызвать возбуждение и панику. У некоторых больных при закрывании лица операционным бельем развивается приступ клаустрофобии, и они могут стать неуправляемыми. Кроме того, для выполнения некоторых блокад необходимо сотрудничество больного. К противопоказаниям к выполнению изолированной регионарной анестезии (т. е. без внутривенной седации) относят преклонный и младший детский возраст, психические заболевания, а также невозможность сохранять необходимую позу при боли. Иногда даже при очень хорошем контакте с больным блокада периферического нерва невозможна вследствие необычного положения на операционном столе (которое больному неудобно сохранять в состоянии бодрствования) или из-за значительной продолжительности вмешательства.
Следует иметь в виду ситуационную тревожность. Калечащие операции, диагностические вмешательства при подозрении на опухоль, операции на наружных половых органах являются чрезвычайно мощным стрессом даже для очень уравновешенных людей, поэтому в подобных обстоятельствах больной бодрствовать не должен. На фоне регионарной блокады обычно применяют седативные препараты. Следует знать, что при высокой тревожности введение анксиолитиков может вызвать расторма-живание и острый психоз; в этом случае показано применение общих анестетиков. Патологический страх смерти, невозможность выносить звуки в операционной, полубессознательное состояние по прибытии в операционную (вследствие действия седа-тивных препаратов) — все это противопоказания к блокаде периферических нервов.
Информированное согласие
Выполнение блокады невозможно без согласия больного. Процедура получения согласия обязательно включает предварительное обсуждение преимуществ данного вида анестезии и риска развития осложнений. Анестезиолог должен описать методику проведения блокады, предупредить о возможном дискомфорте, а также о риске неудачи при выполнении блокады. Следовательно, перед любым хирургическим вмешательством должно быть получено согласие больного на общую анестезию, даже если планируется проведение только блокады периферических нервов. Как и при любой анестезии, премедикацию назначают только после получения согласия больного, иначе в случае осложнений могут возникнуть нежелательные медико-юридические последствия.
В некоторых больницах требуется, чтобы больной подписал документ, в котором говорится о его согласии на хирургическую операцию, куда включена и формулировка об анестезии, в то время как в других клиниках существуют отдельные формы документа, подтверждающего согласие на анестезию или даже на ее разные методики. Представляется, что добросовестный подход врача к получению информированного согласия важнее, чем форма документации. Если доказано, что больной не получил точного представления о том, на что соглашался, то его подпись под документом о согласии не исключает возможности юридически оспорить правомочность действий врача.
Состояние больного
Относительная безопасность регионарной анестезии отнюдь не отменяет предоперационного обследования. Анестезиологу часто приходится слышать вопрос уставшего хирурга, который торопится начать операцию: "Нельзя ли выполнить блокаду побыстрее?" Было бы серьезной ошибкой принять подобное предложение и тотчас приступить к блокаде, не выполнив необходимого предоперационного обследования. Наличие сопутствующих заболеваний у пациента влияет на нюансы выполнения блокады, выбор и дозировку анестетика, решение об использовании вазоконстрикторов. Сопутствующие неврологические заболевания, особенно сопровождающиеся неврологическим дефицитом, могут не иметь явных и видимых клинических проявлений, поэтому необходимо провести неврологическое обследование и обязательно зафиксировать его результаты. При сопутствующем неврологическом заболевании необходимо тщательно взвесить соотношение риска развития осложнений и преимуществ блокады. Выполнение блокады на конечности с уже существующим неврологическим дефицитом влечет за собой возможность обвинения анестезиолога в возникновении послеоперационного неврологического дефицита. Демиелинизирующие неврологические заболевания могут быть противопоказанием к местной и регионарной анестезии. Коагулопатии и лечение антикоагулянтами значительно увеличивают риск возникновения геморрагических осложнений и поэтому являются противопоказанием к блокаде периферических нервов. При ИБС следует соблюдать особые меры предосторожности в случае использования вазоконстрикторов, которые очень часто добавляют к раствору местного анестетика. На фоне заболеваний печени и почек может быть нарушен метаболизм местных анестетиков, что чревато повышением их системной токсичности.
Премедикация
Больные в подавляющем большинстве дают согласие на блокаду, но имеют вполне объяснимый страх перед иглой. Представляется целесообразной "мягкая" премедикация анксиолитиками, потому что она гуманна, облегчает выполнение блокады, а также увеличивает вероятность согласия больного на регионарную анестезию в будущем. Премедикация обеспечивает дополнительную безопасность, потому что у тревожного больного повышен риск внезапных движений, в результате которых возможно повреждение нерва. Если премедикация проведена правильно, то блокада воспринимается больным как комфортная и эффективная методика анестезии. При тех методиках регионарной анестезии, применение которых возможно только при сотрудничестве с больным, допустима лишь только легкая, поверхностная седация. Премедикация бензо-диазепинами, которые повышают судорожный порог, снижает риск развития судорог при введении местных анестетиков в больших дозах. Вместе с тем, максимальная доза препаратов должна находиться в разумных пределах. Некоторые анестезиологи не назначают премедикацию перед регионарной блокадой, потому что намеренно не хотят увеличивать судорожный порог. Такая тактика позволяет быстро обнаружить симптомы передозировки местного анестетика. Глубокая седация бен-зодиазепинами или барбитуратами обеспечивает устойчивость центральной нервной системы к токсическому воздействию местного анестетика, но затушевывает ранние симптомы этой интоксикации.
Оборудование и безопасность
Для выполнения доступа к нерву pi наступления эффекта местного анестетика требуется время, поэтому блокаду периферического нерва часто проводят в специальном помещении вне операционной. Такая тактика предупреждает нарушение графика операций и способствует эффективному использованию операционной. Выполнение блокады вне операционной ни в коей мере не освобождает анестезиолога от необходимости соблюдать все меры, рекомендованные для обеспечения безопасности больного. К тяжелым осложнениям блокады периферических нервов относят апноэ, депрессию кровообращения и эпилептические припадки. В помещении, где проводят регионарную блокаду (вне зависимости от того, где оно расположено), в распоряжении анестезиолога должны быть готовые к применению в случае развития осложнений препараты, оборудование и мониторы. В табл. 17-1 представлено содержание передвижного столика с укладкой для регионарной анестезии; такая укладка должна находиться в каждом помещении, где выполняют блокаду периферических нервов. Для ранней диагностики и успешного лечения тяжелых осложнений необходимо придерживаться тех же стандартов основного мониторинга, которые приняты для общей анестезии (см. гл. 6).
ТАБЛИЦА 17-1. Содержание укладки для регионарной анестезии
| Лекарственные средства (для регионарной анестезии) |
| Мепивакаин, 1 % и 2 % |
| Лидокаин, 1 %, 1 ,5 % и 2 % |
| Бупивакаин, 0,25 %, 0,5 % и 0,75 % |
| Хлоропрокаин, 2 % и 3 % |
| Тетракаин, 1% раствор (в стерильной упаковке) |
| Тетракаин (кристаллический порошок) |
| Адреналин 1 : 1000 (в стерильной упаковке) |
| Эфедрин, 2,5 % или 5 % (в стерильной упаковке) |
| Фенилэфрин, 1 % (в стерильной упаковке) |
| Глюкоза 10 % (стерильный раствор) |
| Лекарственные средства (для реанимационных мероприятий) |
| Тиопентал натрий |
| Сукцинилхолин |
| Атропин |
| Эфедрин |
| Оборудование (для реанимационных мероприятий) |
| Отсос |
| Мешок Амбу (или дыхательный контур наркозного аппарата) |
| Лицевые дыхательные маски |
| Ротоглоточные и носоглоточные воздуховоды |
| Ларингоскоп с набором клинков |
| Интубационные трубки |
| Прибор для неинвазивного измерения артериального давления |
| Пульсоксиметр |
| Оборудование (для регионарной анестезии) |
| Иглы с затупленными концами среза |
| Иглы с заостренным концом, размеры от 18 G до |
| 26G |
| Иглы для спинномозговой пункции, размеры 18 G, |
| 20 G, 22 G и 25 G |
| Игла карандашного типа, Уайтэкра или другой модификации |
| Иглы для эпидуральной пункции |
| Изолированные иглы для регионарной блокады |
| Стимулятор периферических нервов |
| Набор для спинномозговой анестезии |
| Набор для эпидуральной анестезии |
Еще раз отметим, что следует предпринять все меры для раннего распознавания таких осложнений регионарной анестезии, как апноэ, депрессия кровообращения и эпилептические припадки. Необходимость мониторинга не исчезает и после того, как блокада разрешилась. Пиковые концентрации анестетиков в крови могут регистрироваться через непредсказуемое время после введения препаратов при регионарной блокаде. Некоторые исследователи сообщают, что при выполнении регионарной анестезии (главным образом, центральной блокады) существует риск внезапной остановки дыхания и прекращения кровообращения. Несоблюдение стандартов мониторинга влечет за собой возможность медико-юридических осложнений.
Введение тест-дозы местного анестетика является еще одной мерой безопасности и вместе с тем служит предметом полемики. Многие анестезиологи считают, что во время первой инъекции при регионарной блокаде к раствору местного анестетика следует добавить небольшое количество адреналина: обычно это 3 мл местного анестетикас адреналином в разведении 1:200 000 (15 мкг/3 мл). При непреднамеренной инъекции в кровеносный сосуд через 20-60 с развивается реакция актива-ции симпатической нервной системы. Пульс учащается на 20 %, и больной испытывает субъективное ощущение сердцебиения — при условии, что он не получает β-адреноблокаторы. Эта реакция носит преходящий характер, ее продолжительность составляет 30-60 с. Если анестетик не введен непосредственно в позвоночную или сонную артерию, то судороги не развиваются. Симптомы внутрисосудистой инъекции указывают на необходимость изменить положение иглы. Введение анестетика дробными дозами (не более 5 мл анестетика каждые 2-5 мин) также позволяет избежать угрожающих жизни осложнений.
При ИБС адреналинсодержащие растворы местных анестетиков следует назначать с особой осторожностью, потому что у пациентов с этим заболеванием тахикардия может вызвать ишемию миокарда.
Методики блокады периферических нервов
При проведении блокады периферических нервов используют анатомические ориентиры, инфильт-рационную анестезию, верификацию положения иглы по парестезиям, футлярную пери-васкулярную блокаду, чрезартериальный доступ, электростимуляцию нерва.
1. ПРАВИЛЬНАЯ УСТАНОВКА ИГЛЫ Анатомические ориентиры
Некоторые виды блокад выполняют строго по анатомическим ориентирам. Примером является межреберная блокада, когда блокируют один или несколько сосудисто-нервных пучков, расположенных под нижним краем каждого ребра. Чтобы подвести иглу близко к межреберному нерву, необходимо совершить следующие действия: 1) "зацепить" иглой нижний край ребра; 2) направить иглу вниз, пока она не соскользнет с ребра; 3) провести иглу перпендикулярно поверхности в глубину на 0,5-1 см. Также по анатомическим ориентирам блокируют пальцы кисти и стопы, локтевой и срединный нервы на запястье.
Инфильтрационная анестезия
Под инфильтрационной анестезией подразумевают введение относительно большого количества местного анестетика в зону расположения нерва или в окружающую его область. Наглядный пример — инфильтрация тела клювовидно-плечевой мышцы для блокады мышечно-кожного нерва как дополнение к блокаде плечевого сплетения из подмышечного или межлестничного доступа. Ин-фильтрационную анестезию применяют также для блокады поверхностного шейного сплетения и при анестезии стопы (см. далее).
Верификация положения иглы по парестезиям
Прикосновение иглы к нерву вызывает его стимуляцию. Если в составе нерва есть сенсорные волокна, то в соответствующем дерматоме возникают парестезии, что позволяет верифицировать положение кончика иглы. Парестезии появляются также при проникновении иглы в вещество нерва; последнего следует избегать, так как возможно гидростатическое повреждение аксона. Инъекция в перинев-рий приводит к кратковременному усилению интенсивности парестезии, в то время как инъекция раствора анестетика в вещество нерва вызывает интенсивные, жгучие болевые ощущения, при жалобах на которые врач должен немедленно прекратить введение анестетика. Интенсивность парестезии позволяет отличить периневральную инъекцию от интраневральной. Количество анестетика при первом введении не должно превышать 1 мл. При малейших сомнениях следует немедленно прекратить введение анестетика! По сравнению с чрезартери-альным доступом (см. далее), при подмышечной блокаде намеренное выявление парестезии может привести к небольшому по объему, но существенному функциональному повреждению нерва. Иглы, угол среза которых увеличен до 45°, края среза закруглены и конец тупой, существенно слабее повреждают нерв при прямом контакте. Такие тупоконечные иглы скорее сместят нерв, чем проколют его.
Футлярная периваскулярная блокада
Многие нервные пучки расположены непосредственно рядом с сосудами и заключены в единый фасциальный футляр. На этой анатомической особенности основан метод футлярной периваскуляр-ной блокады. Использование иглы с тупыми краями среза позволяет тактильно контролировать местоположение. Прокол толстой стенки фасци-ального футляра тактильно ощущается как щелчок; при попадании в просвет фасциального футляра через иглу часто ощущается пульсация. Эту методику обычно используют для блокады плечевого сплетения подмышечным доступом (см. далее), для надключичной периваскулярной блокады плечевого сплетения, а также блокады бедренного нерва, запирательного нерва и латерального кожного нерва бедра из одного доступа.
Чрезартериальный доступ
Плечевое сплетение расположено в одном фасци-альном футляре с подмышечной артерией. Пунктируют плечевую артерию, что подтверждается получением крови при аспирационной пробе. Затем иглу осторожно продвигают вперед либо, наоборот, подтягивают,— только до того момента, когда перестанет появляться кровь. Таким образом, кончик иглы будет находиться в непосредственной близости от подмышечной артерии и, соответственно, плечевого сплетения. Применяют иглы малого размера с тупым срезом, что значительно уменьшает риск повреждения артерии. Близость артерии требует особого внимания, чтобы избежать введения раствора анестетика в кровоток.
Электростимуляция нерва
Для определения местоположения иглы относительно нерва применяют электростимуляцию током небольшой силы, после чего оценивают двигательную или сенсорную реакцию. Для этого используют электростимулятор, отрицательный полюс которого присоединяют к игле, а положительный (заземление) фиксируют на теле больного; реверсия полярности возможна, но при этом требуется увеличение силы тока. В обычных иглах ток проводится по всей длине, что затрудняет интерпретацию реакции на стимуляцию. Электрическая изоляция всей иглы, за исключением конца, позволяет точнее определить местонахождение нерва; иглы такой конструкции получили название изолированных. Электростимулятор должен генерировать линейные импульсы постоянного тока силой 0,1-1,0 мА и напряжением 1-10 В. Чем короче продолжительность импульса, тем ниже вероятность того, что будет получена реакция на раздражение в отсутствие непосредственного контакта иглы с нервом. По мере приближения кончика изолированной иглы к нерву степень индуцированной двигательной реакции (т. е. мышечного сокращения) увеличивается, а при удалении от нерва, наоборот, уменьшается. Наиболее точно определить местонахождение нерва можно, если использовать минимальную силу тока, вызывающую мышечное сокращение. Если мышечное сокращение возникает при электростимуляции с силой тока 1 мА, то вероятность непосредственного контакта иглы с нервом высока, а при силе тока 0,5 мА она составляет практически 100 %. При электростимуляции, выполняемой на фоне инъекции первой дозы анестетика, наблюдается кратковременное усиление мышечного сокращения, потому что анестетик, будучи солью соляной кислоты, является проводником тока и усиливает нервный импульс вплоть до начала развития блокады. После кратковременного усиления, на фоне введения 1-2 мл анестетика, происходит быстрое снижение (угасание) активности. Отсутствие усиления и угасания мышечной активности при электростимуляции на фоне введения раствора анестетика указывает на неправильное положение иглы. Если феномен отсутствия усиления и угасания наблюдается при использовании обычной иглы, то ее извлекают до тех пор, пока мышечные сокращения не исчезнут совсем, и только потом вводят снова; теперь при возникновении мышечной реакции можно считать, что кончик иглы (через который вводят раствор анестетика) находится в контакте с нервом.
2. "НЕПОДВИЖНАЯ ИГЛА"
Методика "неподвижной иглы", предложенная Уинни, разработана для удобства и предотвращения смещения иглы во время инъекции. Иглу присоединяют к шприцу не непосредственно, а через переходник — гибкую пластиковую трубку (входящую в набор для внутривенных инфузий). По достижении желаемого положения иглу фиксируют к телу больного, а инъекцию выполняют свободной рукой или с помощью ассистента.
Иглы для регионарной блокады
Существуют иглы, разработанные специально для выполнения регионарной блокады. Некоторые из них представлены ниже.
Иглы с затупленными краями среза
Иглы разработаны для снижения травмы нерва при прямом контакте его с иглой. Угол среза увеличен на 20-30°, конец закруглен. Теоретически такая игла при прямом контакте с нервом скорее отодвинет его, нежели травмирует. Кроме того, по мере продвижения такой иглы лучше ощущается характер тканей, что позволяет четко определять местонахождение фасциальных футляров.
Изолированные иглы
При электростимуляции ток подается через иглу. Электростимулятор подсоединяют к игле с помощью зажима типа "крокодил"; в тех случаях, когда используется игла, разработанная для электро-стимуляции, необходимости в этом зажиме нет. В обычных иглах ток проходит по длине всего стержня, поэтому максимальный импульс необязательно доставляется на ее кончик. Изолированные иглы покрыты токонепроводящим материалом на всем протяжении, за исключением последнего миллиметра на конце. Кроме того, кончик иглы погружен в раствор анестетика. Мышечное сокращение, полученное при электростимуляции с низким напряжением, с высокой вероятностью свидетельствует о непосредственном контакте иглы с нервом.
Иглы с "бусиной"
Иглы с "бусиной" разработаны для регионарной блокады с электростимуляцией. Встроенная бусина предназначена для прикрепления зажима-"кро-кодила", а также для ограничения глубины погружения иглы. Кроме того, бусина отграничивает нестерильный зажим от стерильной иглы.
Блокада нервов верхней конечности
Для анестезии при хирургических вмешательствах на верхней конечности используют блокаду плечевого сплетения (на одном или нескольких уровнях) или его терминальных ветвей.
Анатомия плечевого сплетения
Плечевое сплетение почти полностью обеспечивает соматическую иннервацию верхней конечности. Плечевое сплетение образовано передними ветвями спинномозговых нервов C5-C8 и T1 (рис. 17-1).
Дополнительные ветви от C4 и T2 часто выражены слабо или вообще отсутствуют. После того как корешки спинномозговых нервов выходят из межпозвоночных отверстий, они объединяются, образуя нервные стволы, разделения, пучки и, наконец, делятся на терминальные ветви.
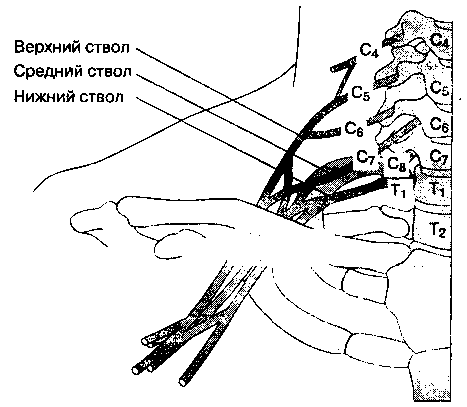
Рис. 17-1. Схема формирования плечевого сплетения
Между передней pi средней лестничными мышцами расположены три нервных ствола — верхний, средний и нижний (рис. 17-2). Верхний ствол образуется ветвями C5-C6, средний является продолжением C7, нижний сформирован C7-T1, но иногда встречаются и другие анатомические варианты. Каждый ствол, пройдя под ключицей и достигнув латерального края первого ребра, делится на переднее и заднее разделения. Нервные волокна от передних и задних разделений сливаются, формируя пучки, которые названы по их положению относительно подмышечной артерии: латеральный, медиальный и задний. Латеральный пучок образуется при соединении передних разделений верхнего и среднего стволов, медиальный пучок — это продолжение переднего разделения нижнего ствола, и задний пучок сформирован задними разделениями всех трех стволов. На уровне латерального края малой грудной мышцы каждый пучок отдает крупную ветвь, после чего продолжается в свою главную терминалы Так, латеральный пучок отдает латеральную ветвь срединного нерва, после чего продолжается как мышечно-кожный нерв; медиальный пучок отдает медиальную ветвь срединного нерва и продолжается как локтевой нерв; задний пучок отдает подмышечный нерв и продолжается как лучевой нерв.
От межпозвоночных отверстий и до прокси-мальных отделов верхней конечности плечевое сплетение заключено в фасциальный футляр, который является ответвлением предпозвоночной и лестничной фасций. На этой анатомической особенности основано выполнение многих блокад, представленных далее.
Для полноценной регионарной анестезии при операциях на верхней конечности следует знать и д-ругие, более тонкие анатомические подробности. Так, поверхностное шейное сплетение, которое образовано передними ветвями первых четырех шейных спинномозговых нервов (C1-C4), иннервирует кожу в надключичной, подключичной и дельтовидной области. Эти ветви сливаются в сплетение сразу латеральнее поперечных отростков позвонков и, огибая задний край грудиноключично-сосцевидной мышцы, прободают поверхностную мышцу шеи (рис. 17-3). Для блокады поверхностного шейного сплетения используют инфильтрационную анестезию. Медиальный кожный нерв плеча (C8-T1) и межреберно-плечевой нерв (T2) иннервируют кожу заднего и медиального отдела верхней трети плеча (рис. 17-4). Медиальный кожный нерв плеча часто покидает фасциальный футляр сразу ниже ключицы и, следовательно, не может быть блокирован при подмышечной блокаде; межреберно-плечевой нерв вообще проходит вне фасциального футляра. При операциях в области плечевого сустава, а также при наложении на руку пневматического турникета эти нервы подлежат отдельной блокаде.
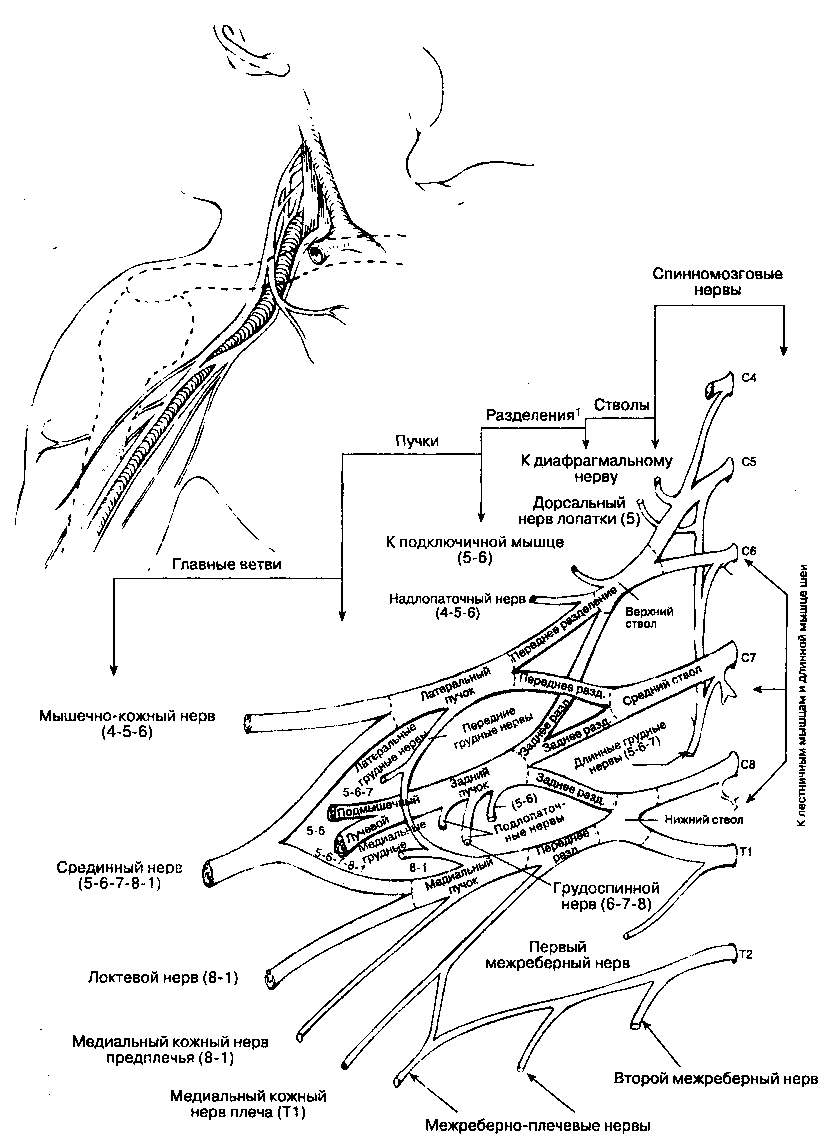
Рис. 17-2. Плечевое сплетение, (Из: Waxman S. G., deGroot J. Correlative Neuroanatomy, 22nd ed. Appleton & Lange, 1995. Воспроизведено с разрешения). (1Расщепление сплетения на переднее и заднее разделения очень важно — это означает, что нервные волокна, иннервирующие сгибатели и разгибатели, отделены друг от друга. Сходные разделения существуют в поясничном и крестцовом сплетении для нервов мышц нижней конечности.)
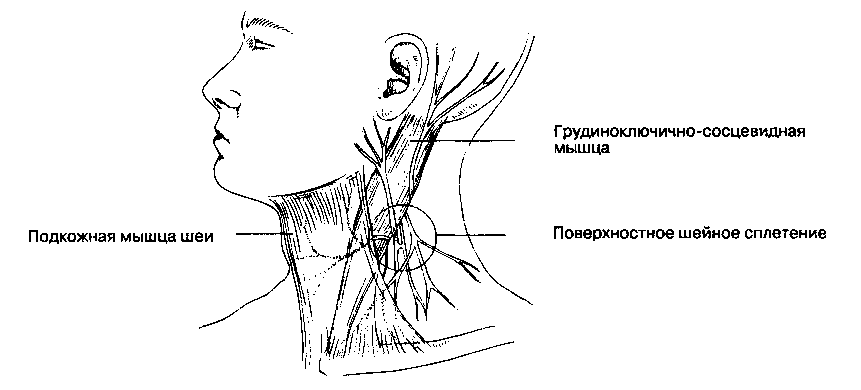
Рис. 17-3. Поверхностное шейное сплетение
