Крапивница у детей: вопросы патогенеза, клиники, диагностики и лечения 14. 00. 09 Педиатрия
| Вид материала | Автореферат |
СодержаниеРезультаты противогрибковой деконтаминации кишечника в группе детей с хронической крапивницей. Список опубликованных научных работ по теме диссертации. |
- Тематическая выставка, 439.17kb.
- Фенилпропаноламиновая наркомания (вопросы клиники, патогенеза, лечения), 505.77kb.
- Переломы костей лицевого скелета у детей. Особенности клиники, диагностики и лечения, 269.09kb.
- Учебное пособие для III курса стоматологического факультета, 975.42kb.
- Программа предлагается для лечения взрослых пациентов, а также детей старше 5 лет, 31.59kb.
- Тематический план лекций на V курсе лечебного факультета на 2011-2012 учебный год (осенний, 53.8kb.
- Программа и Типовой План элективного курса по офтальмологии: "Поражение глаз при сахарном, 37.99kb.
- «Актуальные аспекты экстракорпорального очищения крови в ит», 292.88kb.
- Особенности диагностики и лечения синдрома диспепсии у детей с атопическим дерматитом, 335.95kb.
- Учебное пособие для III курса стоматологического факультета, 1490.75kb.
Результаты противогрибковой деконтаминации кишечника в группе детей с хронической крапивницей.
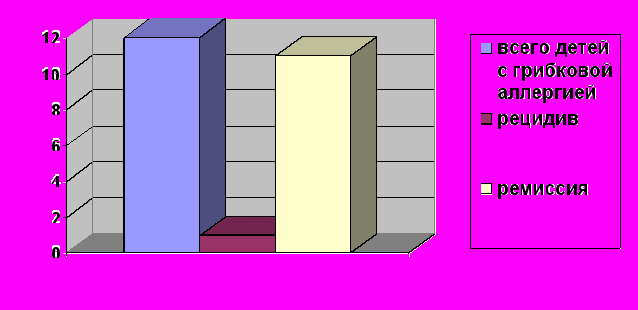
Как следует из диаграммы №3, из 12 детей с хронической рецидивирующей крапивницей, получивших курс специфической противогрибковой терапии в связи с дисбактериозом кишечника и сенсибилизацией к антигенам дрожжеподобных грибов, мы наблюдали полное отсутствие уртикарных высыпаний в течение 6 месяцев наблюдений у 11 детей (91% пациентов).
Лечение хронической рецидивирующей крапивницы у детей
Все дети, поступившие в стационар в состоянии обострения хронической крапивницы, получали лечение в рамках общепринятых лечебных протоколов. Детям с распространенной крапивницей и аллергическими отеками проводилось парентеральное введение антигистаминных препаратов I поколения (тавегил, супрастин), а также кортикостероидов (преднизолон в дозе 1-2 мг\кг\сутки). Продолжительность указанной терапии седативными Н1-блокаторами и кортикостероидными препаратами обычно не превышало 7 дней. После отмены этой терапии детям назначались неседативные Н1-блокаторы.
Для изучения эффективности базисной терапии неседативными Н1-блокаторами дети были разделены на три группы по клиническим проявлениям заболевания. Первая группа была составлена из 19 подростков в возрасте от 11 до 15 лет (9 мальчиков и 10 девочек) с хронической изолированной крапивницей, во II группу вошли 6 мальчиков и 1 девочка в возрасте от 11 до 15 лет с изолированными рецидивирующими аллергическими отеками, в III группу - 19 подростков с сочетанной хронической крапивницей и аллергическими отеками (7 мальчиков и 12 девочек). В названных группах в качестве базисной терапии детям проводился курс неседативных антигистаминных препаратов, при этом в I группе дети получали препарат телфаст 120мг\1 раз в сутки, во II и III группах – препарат эриус 5 мг один раз в сутки. Продолжительность курса терапии неседативными H1-блокаторами в стационаре во всех трех группах составила 14 дней, после выписки дети получали базисную терапию еще в течение двух недель, весь период наблюдения за детьми составил 6 месяцев после выписки из стационара.
Следует отметить, что в обеих группах дети находились на строгой гипоаллергенной диете в течение всего периода наблюдения.
Эффективность лечения оценивалась по выраженности основных симптомов заболевания (индекс зуда, длительность симптомов в течение дня в часах; число и размер уртикарных элементов), а также по общей оценке результатов лечения врачом. Оценка эффективности результатов врачом носила субъективный характер и включала следующие градации: значительное улучшение, некоторое улучшение, без изменений, ухудшение и значительное ухудшение.
Таблица №9
Критерии оценки клинических проявлений крапивницы.
| Баллы | Индекс зуда | Интенсивность высыпаний | Размер волдырей |
| 0 | Отсутствует | Нет высыпаний | Нет высыпаний |
| 1 | Легкий зуд (сон не нарушен) | Легкая (1 до 5 волдырей) | Мелкие, диаметр от 1 до 10 мм |
| 2 | Умеренный зуд (сон нарушен) | Средней тяжести (от 6 до 15 волдырей) | Средние, диаметр от 11 до 29 мм |
| 3 | Выраженный зуд (резкое нарушение сна) | Тяжелая (многочисленные волдыри со склонностью к слиянию (16 и более). | Большие, диаметр 30 мм и более |
Всего в данное исследование было включено 45 детей в возрасте от 11 до 15 лет, несколько преобладали девочки (51%). Длительность заболевания составила от 3 месяцев до 12 лет, в среднем 2,5+_1,75 лет. По условиям исследования к моменту назначения селективных Н1-блокаторов прием седативных антигистаминных препаратов был прекращен. Из исследования также исключались дети, получавшие за 2 недели до поступления кетотифен, мембраностабилизирующие средства, производные кромоглициевой кислоты, а также системные, ингаляционные и интраназальные кортикостероиды.
После выписки из стационара курс назначенной терапии неседативными антигистаминными препаратами продолжался еще в течение 14 дней и в целом составил 1 месяц. Как уже упоминалось, наблюдение за детьми было продолжено в течение последующих 6 месяцев. За этот период дети три раза обращались к аллергологу для контроля эффективности лечения: через 2 недели после выписки, через 3 месяца и 6 месяцев.
Динамика основных критериев эффективности лечения детей с хронической изолированной крапивницей (кожный зуд, интенсивность высыпаний) препаратом телфаст представлена в таблицах 10 и 11.
Таблица №10
Динамика угасания кожного зуда у детей с ХК, получавших телфаст.b ) -(зрно
| телфаст | Динамика кожного зуда | ||
| % пациентов | Через 1 месяц | Через 3 месяца | Через 6 месяцев |
| Отсутствует | 21% | 45% | 80% |
| Легкий зуд | 42% | 40% | 14% |
| Средней тяжести | 15% | 10% | 6% |
| Тяжелый | 22% | 5% | 0 |
До лечения большинство пациентов (65%) предъявляли жалобы на интенсивный кожный зуд. Среднее значение индекса зуда составило 1,9 балла. Как видно из таблицы №10, через месяц после начала курса терапии телфастом кожный зуд полностью отсутствовал примерно у 1/5 детей. Почти у половины (42%) больных зуд был легкий, на который ребенок практически не обращал внимания. Интенсивный зуд через месяц лечения телфастом сохранялся у 22% детей. Детям с сохраняющимися клиническими проявлениями крапивницы и жалобами на кожный зуд курс лечения препаратом телфаст был продлен еще на 1 месяц.
Ко второму визиту к аллергологу (через 3 месяца) средний индекс зуда уменьшился примерно в 2,5 раза и составил 0,7 балла (p<0.05), и как мы видим из таблицы №10, у 85% детей зуд либо полностью отсутствовал, либо был минимальным и практически не нарушал обычную активность ребенка. В завершении нашего наблюдения зуд полностью отсутствовал у 80% детей. Несколько по-другому выглядит динамика интенсивности уртикарных высыпаний в группе детей, получавших телфаст.
Таблица №11
Динамика угасания уртикарной сыпи в группе детей с ХК, получавших телфаст.
| телфаст | Динамика интенсивности уртикарных высыпаний | ||
| % пациентов | Через 1 месяц | Через 3 месяца | Через 6 месяцев |
| Отсутствуют | 11% | 22% | 52% |
| Легкая степень | 21% | 42% | 32% |
| Средней тяжести | 43% | 16% | 16% |
| Тяжелая | 25% | 20% | 0 |
Из таблицы №11 видно, что через месяц проведения базисной терапии препаратом телфаст у 25% детей сохранялись тяжелые проявления крапивницы. Через 3 месяца наблюдения за детьми этот показатель претерпел наименьшие изменения из всех остальных и составил 20%, в то время как количество детей со среднетяжелыми проявлениями сократилось почти в 3 раза. К концу шестого месяца наблюдений у половины детей в течение последнего периода между вторым и третьим визитом полностью отсутствовали уртикарные высыпания. У 32% наблюдавшихся детей проявления крапивницы были сведены к минимальным и практически не вызывали отрицательных эмоций и нарушения обычной активности ребенка. Однако у 16% детей продолжали сохраняться выраженные уртикарные высыпания, которые с несколько меньшей интенсивностью продолжали регулярно рецидивировать.
Таким образом, установлено, что среди детей данной группы лечение неседативным блокатором Н1-рецепторов (телфаст) оказалось эффективным примерно у 84% детей, в то время как у 16% пациентов хроническая крапивница оказалась резистентной к терапии препаратом телфаст в возрастной дозировке в течение 2 месяцев.
Следует отметить, что препарат телфаст обладает хорошей переносимостью. В нашем исследовании мы не наблюдали ни у одного из наших пациентов каких-либо побочных эффектов.
Как уже упоминалось, дети, составившие две другие группы, получали лечение препаратом эриус. Группа детей, составленная из пациентов с изолированными аллергическими отеками, была малочисленной (всего 7 детей). Поскольку всем детям этой группы было проведено обязательное исследование фракций комплемента, на основании результатов которого мы исключили наличие у них наследственного комплемент-зависимого ангионевротического отека, было решено объединить детей II и III группы в одну, и в дальнейшем мы будем рассматривать общую группу из 26 детей с проявлениями хронической крапивницы и рецидивирующими аллергическими отеками.
При включении детей в данную группу были использованы те же критерии, что и при составлении I группы. Во II группу вошли подростки в возрасте от 11 до 15 лет (13 мальчиков и 13 девочек) с давностью заболевания от 3 месяцев до 9 лет. Все дети прекратили за 2 недели до начала исследования прием кетотифена и других мембраностабилизаторов, а также системных и топических кортикостероидных препаратов. Продолжительность наблюдения также составила 6 месяцев после выписки из стационара, в течение которых было три визита к аллергологу.
Результаты оценки эффективности проведенной терапии препаратом эриус по основным диагностическим критериям представлены в следующих таблицах (табл.№12 и №13).
Таблица №12
Динамика угасания кожного зуда в группе детей с ХК, получавших эриус.
| эриус | Динамика кожного зуда | ||
| % пациентов | Через 1 месяц | Через 3 месяца | Через 6 месяцев |
| Отсутствуют | 38% | 56% | 85% |
| Легкой степени | 25% | 35% | 15% |
| Средней тяжести | 21% | 9% | 0 |
| Тяжелая | 16% | 0 | 0 |
Как видно из таблицы №12, динамика уменьшения кожного зуда выглядит более прогрессивной во II группе пациентов, получавших в качестве базисной терапии эриус. Если сравнивать с пациентами I группы, то мы видим, что через месяц терапии эриусом кожный зуд отсутствует более чем у трети пациентов. Индекс зуда при этом в течение 3 месяцев уменьшился с 1,96 до начала лечения до 0,6 (p<0.05), что также отражает более выраженную положительную динамику, чем в группе детей с ХК, получавших телфаст.
Детям с сохраняющимися проявлениями крапивницы через 2 недели после выписки мы, как и в I группе, продлили терапию препаратом эриус до 2 месяцев.
Таблица №13
Динамика угасания уртикарных высыпаний в группе детей с ХК, получавших эриус.
| эриус | Динамика интенсивности уртикарных высыпаний | ||
| % пациентов | Через 1 месяц | Через 3 месяца | Через 6 месяцев |
| Отсутствуют | 15% | 50% | 57% |
| Легкой степени | 37% | 35% | 31% |
| Средней тяжести | 40% | 15% | 12% |
| Тяжелая | 8% | 0 | 0 |
Динамика угасания интенсивности уртикарных высыпаний у детей, получавших эриус, отражена в таблицы №13, при этом мы оценивали появление отеков как тяжелую степень проявления крапивницы, поскольку в основе возникновения волдыря и отека Квинке лежит абсолютно идентичный патогенетический механизм.
Как видно из таблицы №13, уже ко второму визиту к аллергологу в группе детей, получавших эриус, полностью отсутствовали тяжелые проявления крапивницы, а также не отмечалось появления отеков в течение 2 месяцев наблюдений.
Из таблиц №12 и 13 следует, что при терапии препаратом эриус стойкая клиническая ремиссия хронической крапивницы, сочетающейся с рецидивирующими аллергическими отеками, через 6 месяцев наступала чаще, чем у детей с изолированной хронической крапивницей, получавших базисную терапию препаратом телфаст. Доля больных ХК с высокой эффективностью лечения достоверно выше в группе, получавшей эриус (p<0.05). Кроме того, при лечении эриусом наблюдалось несколько меньше (на 4%) больных хронической крапивницей, резистентных к терапии Н1-блокаторами нового поколения (p>0,05), хотя и в группе детей, которые получали препарат эриус, в конце 6-месячного периода наблюдений у 12% детей сохранялись проявления уртикарных высыпаний.
При проведении лечения препаратом эриус мы также не отмечали случаев развития возможных побочных эффектов, указанных в инструкции к препарату, а также каких-либо других негативных изменений в состоянии детей, получавших указанный препарат. Из этого можно заключить, что препараты телфаст и эриус обладают одинаково хорошей переносимостью и базопасностью.
Таким образом, было доказано, что при строгом соблюдении пациентами рекомендаций по гипоаллергенной диете и обстановке, элиминирующей вероятные аллергены, базисная терапия неседативными антигистаминными препаратами нового поколения оказывается достаточно высокэффективной и способствует достижению стойкой клинической ремиссии у большинства больных хронической крапивницей. В то же время, подтверждаются опубликованные в настоящее время данные о неэффективности терапии антигистаминными препаратами не менее чем у 15% больных хронической крапивницей (Борзова Е.Ю., 2004), что требует дальнейшего исследования причин и патогенеза данного заболевания.
Выводы
- На основании данных анамнеза, а также специального аллергологического обследования определено, что среди наблюдавшихся детей с хронической крапивницей доля атопического варианта составила 28,8%, при этом наиболее часто (в 66% случаев) участие специфических IgE-антител лабораторно подтверждалось при наличии грибковой сенсибилизации.
- Нарушения микрофлоры кишечника выявлены у 88% обследованных детей с хронической крапивницей, при этом у большинства детей с ХК и кишечным дисбактериозом (55%) отмечался избыточный рост дрожжеподобных грибов рода Candida в кале (в количестве 104степени и более). Полученные результаты лечения детей с ХК и грибковым поражением кишечника свидетельствуют о значительной роли дрожжеподобных грибов рода Candida в патогенезе хронической атопической крапивницы.
- Среди детей с хронической идиопатической крапивницей и хроническим, хеликобактер не ассоциированным гастродуоденитом, положительная динамика со стороны хронической крапивницы достигнута у 85% детей, а полная ремиссия у 62%, что значительно превышает результат, полученный в группе детей, инфицированных Helicobacter pylori и прошедших курс эрадикационной терапии.
- Результаты наблюдения за детьми с хронической крапивницей, прошедших курс эрадикационной терапии от Helicobacter pylori, показывают, что серьезным фактором, утяжеляющим течение хронической крапивницы и ухудшающим ее прогноз, является наличие у пациента персистирующей хеликобактерной инфекции.
- При сравнении эффективности базисной монотерапии препаратами эриус и телфаст установлено, что стойкая клиническая ремиссия у детей с хронической идиопатической крапивницей, сочетающейся с рецидивирующими аллергическими отеками, на фоне терапии препаратом эриус наступала достоверно чаще через 6 месяцев, чем у детей с изолированной хронической крапивницей, получавших базисную терапию препаратом телфаст.
Практические рекомендации
На основании сделанных выводов представляется целесообразным при ведении детей с хронической рецидивирующей крапивницей рекомендовать к использованию в практическом здравоохранении следующий алгоритм лечебно-диагностических мероприятий:
- Проведение аллергологических проб (как определение специфических IgE, так и кожные скарификационные пробы) для детей с хронической крапивницей является обоснованным и диагностически оправданным только после тщательного сбора анамнеза и составления определенной диагностической гипотезы. При этом приоритетным обследованием для детей с ХК является определение специфических антител IgE к грибковым и бактериальным аллергенам.
- При выявлении аллергической сенсибилизации к грибковым и бактериальным аллергенам у детей с хронической крапивницей необходимо проведение дополнительного лабораторного обследования с целью выявления сопутствующих очагов инфекций, в частности бактериологическое исследование кала.
- Детям с хронической крапивницей необходимо проведение комплексного лабораторного и инструментального обследования органов пищеварительного тракта, включающего ЭГДС и ультразвуковое исследование органов брюшной полости в качестве скрининговых методов, так как сопутствующая гастроэнтерологическая патология выявляется в разной степени у всех детей с ХК.
- При наличии эрозивно-язвенного поражения слизистой оболочки желудка и двенадцатиперстной кишки необходимо проведение дополнительного обследования детей с ХК на наличие хеликобактерной инфекции.
- Эрадикационную терапию против Helicobacter Pylori следует проводить по альтернативным схемам без применения антибиотиков пенициллинового ряда.
- Всем детям, как с острой крапивницей, так и во время развития рецидива хронической крапивницы необходимо тщательное паразитологическое обследование, так как наличие глистной инвазии является фактором, ухудшающим течение крапивницы в период обострения.
- При лечении тяжелых рецидивов хронической крапивницы, сопровождающихся отеками Квинке, в качестве базисной терапии следует назначать препарат эриус в возрастных дозировках.
Список опубликованных научных работ по теме диссертации.
- Образцов А.С., Филин В.А., Балаболкин И.И. Результаты аллергообследования в группе детей с хронической рецидивирующей крапивницей. Сб. тезисов XI Российского Национального Конгресса «Человек и лекарство», Москва, 2004, с.691
- Образцов А.С., Филин В.А., Балаболкин И.И. Факторы риска развития хронической рецидивирующей крапивницы. Сб. тезисов XI Российского Национального Конгресса «Человек и лекарство», Москва, 2004, Москва, 2004, с.692
- Филин В.А., Образцов А.С. Состояние микрофлоры кишечника у детей, больных хронической рецидивирующей крапивницей. Сб. тезисов II научно-практической конференции Инфекционные болезни и антимикробные средства, Москва: ГЕОС, 2004, С.52.
- Филин В.А., Балаболкин И.И., Образцов А.С., Спиридонова В.Н., Белова М.А. Состояние органов пищеварительного тракта у детей с хронической рецидивирующей крапивницей и аллергическими отеками. Сб. материалов X Съезда педиатров России «Пути повышения эффективности медицинской помощи детям», Ж. Вопросы современной педиатрии, Москва, 2005, том 4, приложение 1, с.33
- Образцов А.С., Спиридонова В.Н, Филин В.А. Острая и хроническая крапивница у детей. Ж. Практика педиатра, Москва, май 2005, с.46.
- Образцов А.С., Филин В.А., Спиридонова В.Н., Семин С.Г., Ушакова М.И., Белова М.А., Зубова В.К. Роль инфекционных агентов в развитии хронической крапивницы у детей. Сб. материалов X конгресса педиатров России «Актуальные вопросы педиатрии», Ж.. Вопросы современной педиатрии\том5\№1, Москва, 2006, с. 427.
- В.А. Филин, А.С.Образцов, М.И.Ушакова, В.Н.Спиридонова, М.А.Белова. Патология верхних отделов ЖКТ у детей с хронической крапивницей. Сб. тезисов XIII конгресса детских гастроэнтерологов России, Москва: ИД МЕДПРАКТИКА-М, 2006, с.273.
- Филин В.А., Образцов А.С., Семин С.Г., Спиридонова В.Н., Ушакова М.И., Белова М.А., Галумян О.Н., Кашников В.С. Влияние патологии верхних отделов пищеварительного тракта на течение хронической крапивницы у детей. Сборник научных работ по актуальным вопросам педиатрии, посвященный 75-летию кафедры пропедевтики детских болезней РГМУ. Москва, 2006, стр.114.
- Сочетание хронической крапивницы у детей с патологией верхних отделов ЖКТ. В.А.Филин, А.С.Образцов, С.Г.Семин, В.Н.Спиридонова, М.И.Ушакова, М.А.Белова. Ж. Практика педиатра, июнь 2006, с. 27.
