Можливості ультрасонографії в діагностиці гриж міжхребцевих дисків шийного відділу хребта
| Вид материала | Диплом |
- Вплив експериментальної методики фізичної реабілітації на стан респіраторної системи, 115.86kb.
- Методичні рекомендації щодо застосування швидких тестів у лабораторній діагностиці, 537.45kb.
- Б наявні можливості; в приховані можливості, 668.71kb.
- Розділ фінансова стійкість в економічній діагностиці сучасного підприємства, 2579.05kb.
- Перелік компакт – дисків, 140.81kb.
- Закон України "Про особливості державного регулювання діяльності суб'єктів господарювання,, 180.16kb.
- «затверджую» «погоджую» «погоджую», 96.97kb.
- План роботи відділу освіти Лубенської районної державної адміністрації на 2012 рік, 1745.57kb.
- План роботи відділу освіти Лубенської районної державної адміністрації на 2012 рік, 1744.8kb.
- Тема: аналіз маркетингового середовища, 256.84kb.
МОЖЛИВОСТІ УЛЬТРАСОНОГРАФІЇ В ДІАГНОСТИЦІ ГРИЖ МІЖХРЕБЦЕВИХ ДИСКІВ ШИЙНОГО ВІДДІЛУ ХРЕБТА
Абдуллаєв Р.Я., Гапченко В.В., Пономаренко С.О.
Харківська медична академія післядипломної освіти.
Сумський державний університет
Мета. Визначити можливості та переваги ультрасонографії в діагностиці гриж міжхребцевих дисків (МХД) шийного відділу хребта.
Матеріали і методи. Проведене УЗД 291 хворому з остеохондрозом шийного відділу хребта віком від 28 до 47 років (197 чоловіків і 94 жінок). Усім пацієнтам була виконана рентгенографія, а 97 хворим з підозрою на протрузію і кили – МРТ і КТ. Контрольну групу склали 28 осіб віком від 21 до 43 років без явної патології шийного відділу хребта.
УЗД проводили з передньо-бокового доступу в сагітальній та аксіальній площині мікроконвексним датчиком з частотою 5-9 МГц поступово від рівня С6-С7 до С2-С3. При цьому оцінювалось стан фіброзного кільця та ХК, вимірювались лінійні розміри ХК та його площу планіметричним способом, з урахуванням киливого вип’ячування міжхребцевого диску.
Результати. Усього кил МХД діагностовано у 49 (16,8% із 291) хворих, серед них рентгенологічно – у 14 (28,6%), при КТ – у 41 (83,6%), при МРТ – у 47 (93,9%), а при УЗД – у 45 (91,8%). Результати КТ и УЗД співпадали в 38 (77,6% із 49) випадків. По даним УЗД килу МХД діагностовано у 21 хворого (87,5%): С5-С6 – у 11, С4-С5 – у 6, С6-С7 – у 4. При КТ кила виявлена у 23 хворих (95,8%): С5-С6 – у 11, С4-С5 – у 5, С6-С7 – у 7. Різниця між результатами УЗД і КТ не була статистично достовірна (P>0,05). Неспівпадання результатів УЗД і КТ було в основному із-за трактовки «протрузії» і «кила». При вимірюванні ширини і глибини киливого вип’ячування різниця в розмірах не перевищувала 2,3 и 1,6 мм відповідно. В одному випадку форамінальна кила МХД С4-С5 діагностована тільки при УЗД. Найбільше звуження КСМН відмічалося при парамедіанній та форамінальній килі, середній передньо-задній його розмір склав 3,1±0,4 мм. Найменші розміри спинно-мозговогу каналу були у хворих з медіанною килою. Дуральний мішок однаково задовільно візуалізувався як при КТ, так і при УЗД. Для УЗД важким сегментом виявився сегмент С6-С7, тому що датчик упирався в ключицю, що обмежувало доступ до диску.
Допплерографія в кольоровому і енергетичному режимі дозволила досліджувати кровообіг в епідуральних венах в 21 (87,5%) і 23 (95,8%) випадках відповідно. Асиметрія кольорового зображення кровообігу візуалізувалася: на інтактній стороні – посилення, на пошкодженій - зниження. Синдром хребтової артерії був діагностований у 13 (54,2%) хворих, в більшості випадків при форамінальній килі.
Висновки. Можливості УЗД в діагностиці кил МХД ШВП не поступаються КТ, особливо для нижнього сегменту, але значно перевищують звичайну рентгенографію. Можливість візуалізації структурних змін в МХД, стан КСМН та визначення кровообігу в епідуральних венах покращує діагностику корінцевого синдрому і дозволяє вибрати оптимальну тактику ведення конкретного пацієнта.
Можливості ультразвукової діагностики при
патології шлунку та 12-палої кишки
^
Абдуллаєв Р.Я., Гапченко В.В., Старків М.П., Диннік О.Б.
Харківська медична академія післядипломної освіти
Сумський Державний університет
Київська медична академія післядипломної освіти
^ Метою нашої роботи було вивчення можливостей УЗД в діагностиці захворювань шлунку та 12-п.к.
Матеріали й методи. Ультразвукове дослідження було проведене 1322 хворим з клінічними ознаками патології шлунку і 12 п.к. в віці від 19 до 72 років (987 чоловіків і 335 жінок). Рентгенографія або фіброгастроскопія (ФГС) проводились у 596 (45,1%) випадках. При підозрі на виразку або виразково-інфільтративну форму раку базувались на результатах ФДС з прицільною біопсією. Контрольну групу склали 23 особи.
Ультразвукове дослідження шлунку і 12-п.к. проводилось натщесерце і з його наповненням 500-700 мл дегазованої води. При цьому оцінювався стан антрального відділу шлунку в сагітальній і аксіальній площині, кількість слизу в ньому. Повноцінний огляд всіх відділів шлунку і 12-п.к. проводився після прийому рідини на лівому і правому боці, в положенні пацієнта лежачи на спині, сидячи, а також стоячи.
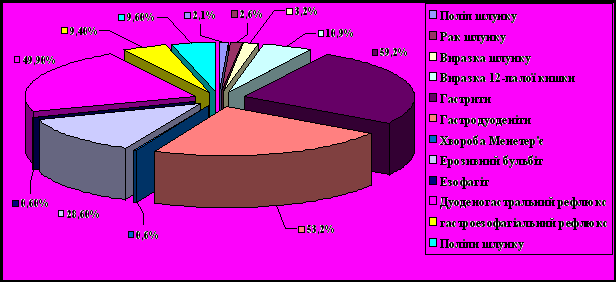
Результати. При УЗД чітко розмежовувалися всі шари шлунку в інтактних дільницях. Абдомінальна частина стравоходу довжиною 2-3 см візуалізувалася в 1227 (92,8%) випадків. За результатами трьох методів у 177 (13,4%) обстежених з приводу будь-яких скарг патології шлунку і 12 п.к. не були виявлені. У 1145 (86,6%) обстежених в різних сполученнях були діагностовані: хронічний гастрит – у 760 (57,5%), гастродуоденіт – у 703 (53,2%), дуодено-гастральний рефлюкс – у 660 (49,9%), ерозивний бульбіт – у 379 (28,7%), виразка 12 п.к. – у 144 (10,9%), ерозія шлунку – у 124 (9,4%), рак шлунку – у 34 (2,6%), виразка шлунку – у 42 (3,2%), поліп шлунку – у 128 (9,6%), езофагіт – у 8 (0,6%), захворювань Менетріє – у 8 (0,6%) хворих, гастроезофагіальний рефлекс – у 125 (9,4%). Серед 34 хворих при ФГС рак шлунку до проведення УЗД діагностований тільки у 22 (64,7%) хворих переважно з виразково-інфільтративною формою, а після УЗД – ще у 12 хворих. Завдяки пошаровій візуалізації стінок шлунку, всі випадки (9 хворих) підслизової і інтрамуральної локалізації раку шлунку було діагностовано тільки при УЗД. Ступінь розповсюдженості раку шлунку точніше визначалась при УЗД. В 5 випадках ендофітної локалізації раку, рентгенологічні утворення оцінювались як поліпи. При допплерівському обстеженні, після виявлення посиленої васкуляризації пухлини, ФГДС проводилась з прицільною біопсією, що дозволило підтвердити діагноз раку. Ерозивні бульбіти краще всього діагностувалися при ФГДС. Ерозії шлунку однаково було видно як при ФГСД так і при УЗД. Виразка 12-п.к. при ФГДС виявлена у 141 (98,7%), а на УЗД візуалізувалася у 135 (97,9%), особливо краще після зняття постбульбарного спазму. В 7 випадках хронічний гіпертрофічний гастрит діагностувався тільки при УЗД.
Висновки. Результати ультразвукових досліджень, проведених на сучасних приладах, показують його високу інформативність. Завдяки чіткій пошаровій візуалізації стінок шлунку і 12 палої кишки з використанням ефекту Допплера, можливості дослідження труднодоступних зон шлунку, ультразвукове дослідження має абсолютну перевагу перед іншими існуючими методами.
Ультразвуковий метод дослідження шлунку і 12 палої кишки можна рекомендувати для впровадження в практику, як скринінг для раннього виявлення патології так, як він неінвазивний та не несе рентгенівського навантаження.
Частота виявлення злоякісних інсиденталом щитовидної залози при дуплексному скануванні екстракраніальних відділів брахіоцефальних судин
