Реферат тема: Боррелиозы
| Вид материала | Реферат |
- Центр Интенсивных Технологий Образования, Интернет школа, название учебного предмета,, 89.88kb.
- Е. А. Коломиец Реферат по курсу "Зоопсихология" представляет собой самостоятельную, 241.52kb.
- 1 11 Тема 2 12 тема 3 13 Тема 4 14 Тема 5 15 Тема 6 17 Тема 7 20 Тема 8 22 Тема, 284.17kb.
- Реферат по истории Отечества на тему, 194.16kb.
- Реферат язу өчен киңәшләр Тема сайлау һәм проблеманы билгеләү, 87.96kb.
- Задание на контрольную работу по дисциплине, 157.5kb.
- Реферат по физике Тема: Четырехтактные двигатели внутреннего сгорания, 226.95kb.
- Вопросы теории, практики и методики изучения, 1714.38kb.
- Реферат Предмет: Культурология Тема: «Многообразие понятия «культура», 1771.66kb.
- Реферат тема: порядок в солнечной системе, 246.79kb.
| РГМУ | ||||
| | | Кафедра детских инфекционных болезней | ||
| РЕФЕРАТ | ||||
| | ТЕМА: Боррелиозы ВЫПОЛНИЛ: Д. В. Гришин | |||
| | | |||
| | ||||
| ^ Москва 2003г. | ||||


С О Д Е Р Ж А Н И Е
Введение 4
Глава 1. Эпидемический возвратный тиф 4
1.1. Эпидемиология 4
1.2. Морфология 5
1.3. Патогенез и патологическая анатомия 5
1.4. Клиническая картина 5
1.5. Микробиологическая диагностика 6
1.6. Лечение и профилактика 6
^ Глава 2. Лаймоборрелиоз 7
2.1. Патогенез и клиническая картина 7
2.2. Микробиологическая диагностика 8
2.3. Лечение и профилактика 8
Глава 3. Клещевые возвратные боррелиозы 8
3.1. Этиология 8
3.2. Эпидемиология 8
3.3. Клиническая картина 9
3.4. Диагностика 9
3.5. Лечение 10
3.6. Профилактика 10
Список использованных источников: 11
Введение
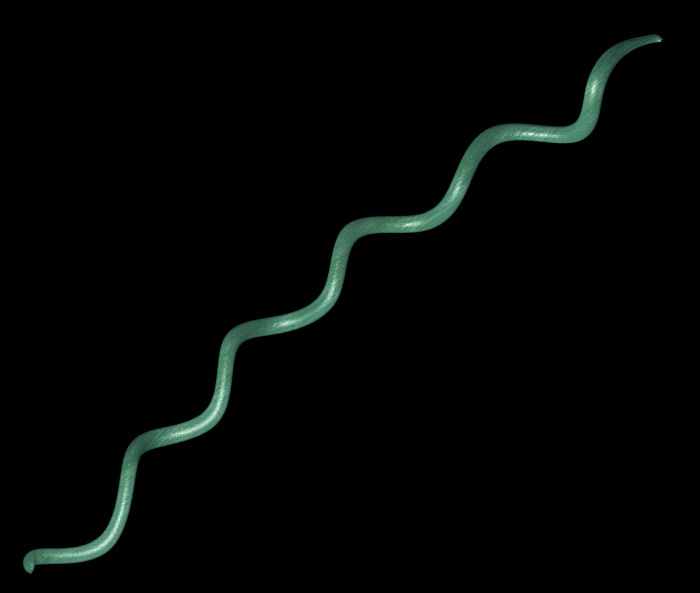
 Род Borrelia относят к отделу Gracilicutes порядка Spirochaetales семейства Spirochaetaceae. Его образуют подвижные спиральные бактерии размером 3-20x0,2-0,5 мкм; спирали имеют 3-10 неправильных крупных завитков. По Граму окрашиваются отрицательно; хорошо воспринимают анилиновые красители, особенно после протравки фенолом. Строгие анаэробы, растут при 20-37 "С (оптимальная температура 28-30 °С). Прихотливы к условиям культивирования — растут на средах, обогащенных животными белками, и на куриных эмбрионах. Своё название микроорганизмы получили в честь французского бактериолога А. Боррёля.
Род Borrelia относят к отделу Gracilicutes порядка Spirochaetales семейства Spirochaetaceae. Его образуют подвижные спиральные бактерии размером 3-20x0,2-0,5 мкм; спирали имеют 3-10 неправильных крупных завитков. По Граму окрашиваются отрицательно; хорошо воспринимают анилиновые красители, особенно после протравки фенолом. Строгие анаэробы, растут при 20-37 "С (оптимальная температура 28-30 °С). Прихотливы к условиям культивирования — растут на средах, обогащенных животными белками, и на куриных эмбрионах. Своё название микроорганизмы получили в честь французского бактериолога А. Боррёля.Глава 1. Эпидемический возвратный тиф 

Возвратный (вшиный) тиф — острая трансмиссивная инфекция, проявляющаяся рецидивирующими приступами лихорадки и явлениями общей интоксикации. Возбудитель — В. recurentis; открыт О. Обермёйером (1868), этиологическая роль подтверждена Г.Н. Минхом и И.И. Мечниковым в опытах с самозаражением.
1.1. Эпидемиология

 Долгое время наиболее интенсивным очагом заболевания была Западная Европа (отсюда устаревшее название «европейский тиф»). Затем возбудитель распространился повсеместно в места проживания человека и его паразитов (вши, клопы). Это и дало основание названию «эпидемический возвратный тиф». Резервуар возбудителя — больной человек; переносчики — вши, реже — постельные клопы. Максимальная вероятность заражения наступает через 5-6 сут после кровососания. Заболевание имеет выраженную сезонность — характеризуется подъёмами к концу зимы и началу весны.
Долгое время наиболее интенсивным очагом заболевания была Западная Европа (отсюда устаревшее название «европейский тиф»). Затем возбудитель распространился повсеместно в места проживания человека и его паразитов (вши, клопы). Это и дало основание названию «эпидемический возвратный тиф». Резервуар возбудителя — больной человек; переносчики — вши, реже — постельные клопы. Максимальная вероятность заражения наступает через 5-6 сут после кровососания. Заболевание имеет выраженную сезонность — характеризуется подъёмами к концу зимы и началу весны.1.2. Морфология
^ В. recurentis (спирохета Обермёйера) — нитевидная спиральная бактерия размером 0,2-0,3x10-20 мкм; спираль имеет неравномерные витки. Размножаются поперечным делением, спор не образуют. Хорошо окрашиваются основными анилиновыми красителями. По Романовскому - Гимзе и метиленовым синим окрашиваются в сине-фиолетовый цвет (но не розовый, как бледные спирохеты).
^
1.3. Патогенез и патологическая анатомия
П
 роникшие в организм боррелий интенсивно размножаются в клетках мононуклеарно-фагоцитарной системы и через несколько суток поступают в кровь, вызывая бактериемию. Часть возбудителей в крови разрушается с освобождением эндотоксинов, вызывающих явления интоксикации, повышение проницаемости сосудов, нарушение гемодинамики. Под воздействием антител образуются агрегаты из боррелий, нагруженных тромбоцитами, которые задерживаются и подвергаются фагоцитозу и лизису в капиллярах внутренних органов, что обусловливает кризис и окончание приступа. Часть возбудителей, сохраняющихся в центральной нервной системе и костном мозге, в период апирексий размножается, образуя рецидивную расу возбудителя с новыми антигенными свойствами. Поступая в кровь, новая раса возбудителя вызывает последующий приступ. С каждым новым приступом накапливаются антитела к разным расам боррелий, проходит нарастание иммунитета, что обуславливает клиническое выздоровление.
роникшие в организм боррелий интенсивно размножаются в клетках мононуклеарно-фагоцитарной системы и через несколько суток поступают в кровь, вызывая бактериемию. Часть возбудителей в крови разрушается с освобождением эндотоксинов, вызывающих явления интоксикации, повышение проницаемости сосудов, нарушение гемодинамики. Под воздействием антител образуются агрегаты из боррелий, нагруженных тромбоцитами, которые задерживаются и подвергаются фагоцитозу и лизису в капиллярах внутренних органов, что обусловливает кризис и окончание приступа. Часть возбудителей, сохраняющихся в центральной нервной системе и костном мозге, в период апирексий размножается, образуя рецидивную расу возбудителя с новыми антигенными свойствами. Поступая в кровь, новая раса возбудителя вызывает последующий приступ. С каждым новым приступом накапливаются антитела к разным расам боррелий, проходит нарастание иммунитета, что обуславливает клиническое выздоровление.П
 атологические изменения наиболее четко выражены в селезенке, печени, костном мозге. Селезенка иногда увеличена в 5—6 раз, капсула ее уплотнена, с разрывами и фибринозными наложениями, пульпа переполнена кровью, в ней определяются многочисленные милиарные некрозы и инфаркты. В очагах некроза обнаруживаются боррелий. Печень увеличена, в ее паренхиме располагаются некротические очаги. Мелкие очаги некроза имеются и в костном мозге. В почках отмечается картина паренхиматозного нефрита с поражением эпителиальных клеток извитых канальцев. В сердечной мышце и в нервных узлах миокарда выявляются некробиотические изменения. В головном мозге выявляют кровоизлияния, периваскулярные инфильтраты, набухание и вакуолизацию цитоплазмы нервных клеток. Наибольшие изменения отмечаются в стволовой части мозга и в мозговых оболочках.
атологические изменения наиболее четко выражены в селезенке, печени, костном мозге. Селезенка иногда увеличена в 5—6 раз, капсула ее уплотнена, с разрывами и фибринозными наложениями, пульпа переполнена кровью, в ней определяются многочисленные милиарные некрозы и инфаркты. В очагах некроза обнаруживаются боррелий. Печень увеличена, в ее паренхиме располагаются некротические очаги. Мелкие очаги некроза имеются и в костном мозге. В почках отмечается картина паренхиматозного нефрита с поражением эпителиальных клеток извитых канальцев. В сердечной мышце и в нервных узлах миокарда выявляются некробиотические изменения. В головном мозге выявляют кровоизлияния, периваскулярные инфильтраты, набухание и вакуолизацию цитоплазмы нервных клеток. Наибольшие изменения отмечаются в стволовой части мозга и в мозговых оболочках.^
1.4. Клиническая картина
Инкубационный период от 3 до 14 дней (чаше 7—8 дней). Для клинической картины характерно чередование лихорадочных приступов с периодами апирексии. Заболевание начинается внезапно с кратковременного озноба, который сменяется жаром и подъемом температуры до 39—40°С. Возникают мучительные головные боли и мышечные, ведущие к бессонице. Особенно сильные боли отмечаются в икроножных мышцах, пальпация которых становится болезненной. Боли выявляются также по ходу нервов и в области суставов. Аппетит у больных отсутствует, наблюдаются тошнота, рвота, понос. Язык сухой, покрыт белым или желтоватым налетом. Диурез уменьшен. Первый приступ продолжается чаще всего 5—8 дней. Затем безлихорадочный период длительностью от 7 до 14 дней. После этого возникают приступы с более короткими и более продолжительными безлихорадочными интервалами. Количество лихорадочных приступов не более пяти. Каждый последующий приступ короче предыдущего, а период апирексии, наоборот продолжительнее. К концу приступа в течение 4—6 ч происходит критическое снижение температуры с обильным потоотделением и полиурией. В безлихорадочном периоде миалгии не столь выражены, но сохраняется общая слабость. При первом лихорадочном приступе температурная кривая всегда постоянного типа, при повторных лихорадках может быть постоянной, ремиттирующей и неправильной.
Во время приступов отмечаются гиперемия лица и конъюнктив, инъекция сосудов склер. Сыпь для возвратного тифа не характерна, но иногда на коже.появляются высыпания в виде розеол, петехий, крупнопятнистых элементов. К концу приступа выражены желтушность кожи и склер. Выявляются относительная тахикардия, глухость сердечных тонов, снижение артериального давления. Органы дыхания вовлекаются в патологический процесс при осложнениях ассоциированной инфекцией. Отмечаются бронхиты, пневмонии, сухие плевриты.
Во время приступа наблюдается болезненность селезенки, связанная с переполнением ее кровью, а также обусловленная перисплеяитом или инфарктом селезенки. Часто увеличивается печень. Нарушения со стороны нервной системы связаны с тропизмом боррелий к нервной ткани. На высоте приступа больных беспокоят упорная головная боль, головокружения, миалгии, невралгии, реже артралгии. Сознание сохраняется на протяжении всего заболевания. Описаны случаи менингеальной формы эпидемического возвратного тифа с комплексом типичных для нее клинических симптомов. В периферической крови лейкоцитоз, нейтрофилез со сдвигом нейтрофилов влево, анэозинофилия. При большой продолжительности приступов и рецидивов развиваются гипохромная анемия, тромбоцитопения; СОЭ повышена. В моче увеличивается содержание белка, появляются цилиндры. По клиническому течению эпидемический возвратный тиф подразделяется на стертые, легкие, средней тяжести и тяжелые формы.
К тяжелым осложнениям возвратного тифа относится разрыв селезенки. При присоединении гноеродной микрофлоры развиваются пневмонии, плевриты, абсцессы селезенки, флегмоны. Отмечены поражения глаз (ириты, иридоциклиты), ушей (отиты), суставов, хрящей.
^
1.5. Микробиологическая диагностика
Она включают бактериоскопические и серологические методы. Спирохеты Обермёйера в большом количестве циркулируют в крови, и их можно обнаружить микроскопией мазков, методами «толстой» или «висячей» капли в тёмном поле. Спирохетемия наиболее выражена в начале лихорадочного периода. Высушенные мазки не фиксируют, а непосредственно окрашивают по Романовскому-Гимзе, фуксином или метиленовым синим. В период приступа бактерий бывает так много, что они могут переплетаться между собой, образуя «войлочную сетку». Если кровь получена в бестемпературный период, её центрифугируют и микроскопируют осадок. Сывороточные AT обнаруживают в реакции иммобилизации боррелии сывороткой больного либо в реакции нагрузки боррелии тромбоцитами.
^
1.6. Лечение и профилактика
Препараты выбора — пенициллины и тетрациклины. Ввиду формирования нестойкого иммунитета основу профилактики составляют раннее выявление и госпитализация всех больных, дезинсекция вещей больного и его жилья, а также санитарная обработка контактировавших с ним лиц. Средства специфической иммунопрофилактики отсутствуют.
^
Глава 2. Лаймоборрелиоз
Л


 аймоборрелиоз (лаймская болезнь) — хроническая трансмиссивная природно- очаговая инфекция из группы иксодовых клещевых боррелиозов. Поводом для выделения в отдельную нозологическую форму послужили многочисленные случаи заболевания детей в г. Лайм (штат Коннектикут, США), сопровождающиеся развитием ювенильного артрита. Возбудитель выделил У. Бургдбрфер (1981), в его честь микроорганизм назвали Borrelia burgdorferi. В. burgdorferi — самая крупная боррелия, средние размеры 20-30x0,2-0,3 мкм. Строение аналогично прочим спирохетам. Иногда В. burgdorferi содержит особый тип линейных плазмид, не обнаруживаемых у других прокариотов. В странах Старого Света подобные поражения вызывают В. garinii и В. afzelii. Основные переносчики на территории РФ — клещи Ixodes ricinus и /. persulcatus. Первоначально заболевание наблюдали в эндемичных очагах на Атлантическом побережье США, к настоящему времени болезнь зарегистрирована в Европе, Азии и Австралии. Природный резервуар — мелкие грызуны, олени и лоси. В популяции клещей возбудитель передаётся трансовариально. В эндемичных очагах до 20-80% членистоногих содержат спирохеты. Подъёмом заболеваемости наблюдают в июне-июле.
аймоборрелиоз (лаймская болезнь) — хроническая трансмиссивная природно- очаговая инфекция из группы иксодовых клещевых боррелиозов. Поводом для выделения в отдельную нозологическую форму послужили многочисленные случаи заболевания детей в г. Лайм (штат Коннектикут, США), сопровождающиеся развитием ювенильного артрита. Возбудитель выделил У. Бургдбрфер (1981), в его честь микроорганизм назвали Borrelia burgdorferi. В. burgdorferi — самая крупная боррелия, средние размеры 20-30x0,2-0,3 мкм. Строение аналогично прочим спирохетам. Иногда В. burgdorferi содержит особый тип линейных плазмид, не обнаруживаемых у других прокариотов. В странах Старого Света подобные поражения вызывают В. garinii и В. afzelii. Основные переносчики на территории РФ — клещи Ixodes ricinus и /. persulcatus. Первоначально заболевание наблюдали в эндемичных очагах на Атлантическом побережье США, к настоящему времени болезнь зарегистрирована в Европе, Азии и Австралии. Природный резервуар — мелкие грызуны, олени и лоси. В популяции клещей возбудитель передаётся трансовариально. В эндемичных очагах до 20-80% членистоногих содержат спирохеты. Подъёмом заболеваемости наблюдают в июне-июле.^
2.1. Патогенез и клиническая картина
После укуса клеща В. burgdorferi локализуются в месте внедрения либо проникают непосредственно в кровоток. Инвазивная активность микроорганизмов достаточно высока. После экспериментального заражения уже через 12 ч они проникают в различные органы и ткани. Проникают через ГЭБ, в результате чего их можно выделить из СМЖ. Длительность инкубационного периода может варьировать от 3 до 32 дней. У 80% пациентов на месте укуса развивается блуждающая эритема в виде овальной или круглой папулы. При локальном поражении развивается синдром блуждающей эритемы, при диссеминированном — поражения опорно-двигательного аппарата, нервной и сердечно-сосудистой систем, вторичные поражения кожи и т.д. Диссеминированные поражения обусловлены циркуляцией боррелий. Развиваются васкулиты с окклюзией сосудов, а также аутоиммунные реакции. Через несколько месяцев или лет поражения суставов приобретают хронический характер. У части больных развиваются менингиты и менингоэнцефалиты, мононевриты (как периферических, так и черепных нервов), поражения сердечно-сосудистой системы, в редких случаях — тромбозы артерий, угрожающие жизни больного.
^
2.2. Микробиологическая диагностика
Применяют серологические методы. AT к возбудителю выявляют в РНИФ и ИФА со специфическим Аг. IgM можно обнаружить на 3-6-й неделе, a IgG — лишь через несколько месяцев после инфицирования.
^
2.3. Лечение и профилактика
Препараты выбора для лечения начальной стадии — тетрациклины, пенициллины и цефало-спорины. На более поздних стадиях эффективность антибиотиков снижается, и их назначают в больших дозировках (обычно назначают цефтриаксон). Средства специфической профилактики отсутствуют. Общая профилактика основана на предупреждении укусов клещей (ношение защитной одежды, избегание ночёвок в местах массового обитания членистоногих и т.д.).
Глава 3. Клещевые возвратные боррелиозы 
Клещевые возвратные боррелиозы — группа природно-очаговых, эндемичных для тропических и субтропических регионов зоонозов, протекающих по типу лихорадок с неправильно чередующимися приступами.
3.1. Этиология
Возбудители — более 20 видов рода Borrelia. В Советском Союзе эпидемиологическое значение имеют: В. sogdiana, В. latyshevi, В. caucasica, В. nereensis, В. armenica.
3.2. Эпидемиология
Клещевой боррелиоз относится к трансмиссивным зоонозным инфекциям. Основными резервуарами и переносчиками возбудителей являются клещи семейства Argasidae подсемейства Ornitodorin, рода Alectorobius, способные к трансовариальной передаче боррелий. В СССР установлена спонтанная зараженность В. sogdiana у клещей A. tholozani, В. latyshevi — у A. tartakovsky, В. nereensis — у A. nereensis, В. caucasica — у A. asperus, В. arraenica — у A. alactagalis.
Известны природные и антропургические очаги клещевого боррелиоза. В природных очагах циркуляция боррелий происходит между клещами и их прокормителями — дикими млекопитающими, птицами и рептилиями. В антропургических очагах в цепь циркуляции включаются человек и домашние животные.
С инфицирозанной кровью животного боррелий попадают в кишечник клеща, через 3—4 мес обнаруживаются в значительном количестве в гемолимфе, слюнных и половых железах, других внутренних органах, после чего клещ приобретает способность передавать их при укусе со слюной в течение всей дальнейшей жизни. Кроме того, клещи обладают способностью к трансовариальной и трансфазовой передаче боррелий, что обусловливает их роль как очень емкого резервуара инфекции.
В республиках Средней Азии, южных районах Киргизии и Казахстана переносчиком В. sogdiana является клещ A. tholozani. Этот вид широко распространен не только в дикой природе, но и в населенных пунктах, заселяя хозяйственные строения, скотники, дувалы, глинобитные дома.
Заболевания людей клещевым боррелиозом, обусловленные нападением норовых орнитодорин, носят спорадический характер и характеризуются весенне-летней сезонностью, что связано с максимальной активностью клещей-переносчиков в теплое время года. Основной контингент больных составляют приезжие. В СССР очаги клещевого боррелиоза известны в республиках Средней Азии, на юге Киргизии и Казахстана, в республиках Закавказья, на Северном Кавказе и в южных областях Украины. Природные и антропургические очаги данного заболевания имеют место во многих странах южной Европы, Азии, Африки и Америки.
^
3.3. Клиническая картина
На месте укуса клеща всегда отмечается первичный аффект в виде точечного кровоизлияния и мелкой папулы, окруженной геморрагическим ободком.
Инкубационный период 6—10 дней. Заболевание возникает внезапно и проявляется чередованием приступов лихорадки с периодами апирексии. Во время приступа температура повышается до 39—40°С. Появляются озноб, головная и мышечные боли, бессонница, исчезает аппетит. Больные проявляют беспокойство, иногда бредят. Лицо гиперемировано с желтушным оттенком. Пульс учащен.
Первый приступ длится от нескольких часов до 2—6 дней, заканчивается критическим падением температуры и интенсивным потоотделением. Через 1—8 дней развивается второй приступ длительностью от 4—8 ч до 4—8 сут. За ним следуют рецидивные приступы, количество которых достигает 8— 10 и более, а безлихорадочные интервалы между ними имеют различную продолжительность. Болезнь длится 1—2 мес и более.
Во время приступов отмечаются приглушение сердечных тонов, умеренная тахикардия или относительная брадикардия. Иногда возникают бронхиты и бронхопневмонии. Типичны боли в животе, явления энтероколита. Печень и селезенка незначительно увеличены, болезненны при пальпации. В периферической крови отмечаются гипохромная анемия, лейкоцитоз, лимфоцитоз, моноцитоз, эозинопения, СОЭ повышена до 40—60 мм/ч. В осадке мочи обнаруживаются белок и единичные цилиндры. Как правило, клещевой боррелиоз завершается полным выздоровлением, возможно бессимптомное носительство боррелий.
3.4. Диагностика
Диагноз подтверждают обнаружением боррелий в мазке и толстой капле крови во время приступа и в период апирексии. Используют биологический метод диагностики. Клещевой боррелиоз следует дифференцировать от малярии, лихорадки паппатачи и других остролихорадочных заболеваний.
3.5. Лечение
Применяют антибиотики. Наибольшей терапевтической активностью обладает хлортетрациклин, назначаемый по 0,25 г 6 раз в сутки. Показан также тетрациклин 3—4 раза в день по 0,2 г. Препараты назначаются до стойкого снижения температуры.
3.6. Профилактика
В очагах заболевания проводят комплекс мероприятий по борьбе с орнитодоровыми клещами и принимают меры по защите людей от их нападения.
На сайт автора
В начало
^
Список использованных источников:
- Лярский П.П., Дремова В.П. и Брикман Л.И. Медицинская дезинсекция, с. 152, М., 1985;
- Руководство по медицинской энтомологии, под ред. В.П. Дербеневой-Уховой, с, 221, М., 1974.
- Балш М.Г. Введение в учение об инфекционных болезнях пер. с румын., Бухарест. 1961;
- Билибин А.Ф. Семиотика и диагностика инфекционных болезней, М., 1950;
- Войно-Ясенецкий М.В. Биология и патология инфекционных процессов, М., 1981;
- Громишевский Л.В. Общая эпидемиология, М., 1965;
- Киселев П.Н. Токсикология инфекционных процессов, Л., 1971;
- Многотомное руководство по микробиологии, клинике и эпидемиологии инфекционных болезней, под ред. Н.Н. Жукова-Вережникова, т. 1—10, М., 1962—1968;
- Петров P.В. Иммунология, М., 1982;
- Руководство по инфекционным болезням, под ред. В.И. Покровского и К.М. Лобана. М., 1986;
- Шувалова Е.П. Инфекционные болезни, М., 1982.