Книга вторая Дж. Эдвард Морган-мл. Мэгид С. Михаил Перевод с английского
| Вид материала | Книга |
- Книга первая Дж. Эдвард Морган-мл. Мэгид С. Михаил Перевод с английского, 10010.77kb.
- А. Конан-Дойль новоеоткровени е перевод с английского Йога Рàманантáты, 2314.23kb.
- Copyright Сергей Александровский, перевод с английского Email: navegante[a]rambler, 619.61kb.
- "книга непрестанности осириса " 177, 7373.41kb.
- Н. М. Макарова Перевод с английского и редакция, 4147.65kb.
- Трудового Красного Знамени гупп детская книга, 2911.61kb.
- Трудового Красного Знамени гупп детская книга, 2911.77kb.
- Уайнхолд Б., Уайнхолд Дж. У 67 Освобождение от созависимости / Перевод с английского, 11462.2kb.
- Малиновской Софьи Борисовны Специальность: журналистика Специализация: художественный, 969.08kb.
- Духовные истины в психических явлениях перевод с английского 3-е издание Москва «Философская, 1557.75kb.
Аппарат искусственного кровообращения (АИК) состоит из пяти основных компонентов: венозный резервуар, оксигенатор, теплообменник, главный насос и артериальный фильтр (рис. 21-1). В современных моделях АИК есть одноразовый моноблок, в котором объединены резервуар, оксигенатор и теплообменник. Большинство моделей АИК снабжены также отдельными вспомогательными насосами, которые предназначены для забора крови из раны (кардиотомический отсос), дренажа ЛЖ и кардиоплегии. Помимо того, используют дополнительные фильтры, тревожную сигнализацию, а также встроенные мониторы давления, SO2 и температуры.
Перед началом применения АИК заправляют раствором (1500-2000 мл для взрослых), в котором не должно быть пузырьков воздуха. Обычно используют сбалансированный солевой раствор, но в него часто добавляют другие компоненты: коллоиды (альбумин или гидроксиэтилированный крахмал), маннитол (для защиты почек), гепарин (500-1000 единиц), бикарбонат и калий (если не предполагается проведение кардиоплегии). В начале ИК гемодилюция в большинстве случаев приводит к снижению гематокрита до 25 %. Кровь, во избежание чрезмерной гемодилюции, используют в качестве заправочного раствора только у маленьких детей, а также у взрослых с выраженной анемией.
Резервуар
В резервуар АИК кровь от больного (обычно из правого предсердия) поступает через одну или две венозных канюли под действием силы тяжести. Поскольку венозное давление в норме низкое, то движущая сила прямо пропорциональна разно-
сти высоты между пациентом и резервуаром и обратно пропорциональна сопротивлению канюль и трубок. Заправка АИК приводит к эффекту сифона. Попадание воздуха в резервуар становится причиной возникновения воздушной пробки, препятствующей току крови. Уровень жидкости в резервуаре является критическим параметром: если резервуар опустошается, воздух может попасть в главный насос и вызвать летальную воздушную эмболию. Как правило, в АИК имеется тревожная сигнализация, предупреждающая о низком уровне жидкости в резервуаре.
Оксигенатор
Под действием силы тяжести кровь поступает из нижней части венозного резервуара в оксигена-тор. В настоящее время используют два типа окси-генаторов — пузырьковые и мембранные. Они отличаются по способу контакта крови с газовой смесью (главным образом с кислородом), проходящей через оксигенатор. Кроме того, в патрубок подачи газовой смеси нередко добавляют CO2 и ингаляционные анестетики.
^ А. Пузырьковые оксигенаторы. В пузырьковых оксигенаторах газообмен происходит при прямом контакте газа с кровью. Венозная кровь взаимодействует с кислородом, поступающим че-
рез маленькие отверстия на дне оксигенатора. В результате образуется много крошечных пузырьков (пена). Чем меньше размер пузырьков, тем больше площадь поверхности газообмена. Затем пузырьки удаляются посредством пропускания крови через пеногаситель (электрически заряженный силиконовый полимер). Степень ok-сигенации зависит от величины потока, площади поверхности газообмена (размера и числа пузырьков) и времени прохождения крови через колонку оксигенатора. Удаление CO2 прямо пропорционально потоку кислорода pi обычно не представляет проблемы. Таким образом, PaO2 и PaCO2 взаимосвязаны и зависят от потока кислорода. Если регуляцию КОС проводят в режиме рН-stat (см. ниже), то иногда необходимо добавление CO2. Как правило, пузырьковые оксигенаторы дешевле мембранных; но их главный недостаток состоит в том, что они травмируют форменные элементы крови. Чем дольше длится ИК, тем выраженнее повреждение. Если продолжительность ИК не превышает 2 ч, существенной травмы форменных элементов крови в пузырьковых оксигенаторах не происходит. В этом случае конструктивные различия между обоими типами оксигенаторов клинически не проявляются.
^ Б. Мембранные оксигенаторы. Взаимодействие между кровью и газом в мембранных оксиге-
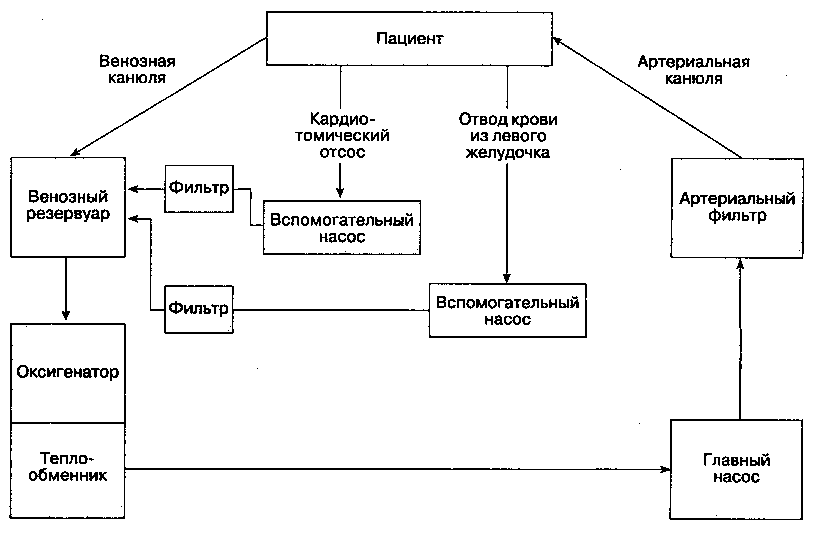
Рис. 21-1. Схема аппарата искусственного кровообращения. Месторасположение главного насоса в контуре зависит от типа оксигенатора: насос помещают дистальнее пузырькового оксигенатора, но проксимальнее мембранного, поскольку последний создает большее сопротивление потоку крови
наторах осуществляется через очень тонкую газопроницаемую силиконовую мембрану. Оксигена-ция обратно пропорциональна толщине слоя крови, находящегося в контакте с мембраной, тогда как PaCO2 (как и в пузырьковых оксигенаторах) зависит от газового потока. Поскольку FiO2 может варьироваться, мембранные оксигенаторы позволяют независимо управлять PaO2 и PaCO2. Мембранные оксигенаторы меньше повреждают форменные элементы крови, поэтому их следует использовать при длительном ИК.
Теплообменник
Кровь из оксигенатора поступает в теплообменник. Здесь она охлаждается или нагревается, в зависимости от температуры воды, циркулирующей в обменнике (4-42 0C); теплопередача происходит в результате кондукции. Растворимость газов снижается при повышении температуры крови, поэтому для улавливания любых пузырьков, которые могут образоваться при согревании крови, в аппарате установлен фильтр.
^ Основной насос
В современных моделях АИК для перекачивания крови применяют либо роликовые, либо центри-фужные насосы.
А. Роликовый насос создает поток путем пережатия трубки большого диаметра вращающимся роликом в главной насосной камере. Неполное пережатие трубки предотвращает чрезмерное повреждение эритроцитов. Благодаря постоянной скорости вращения роликов кровь выталкивается независимо от встречаемого сопротивления, так что возникает постоянный непульсирующий поток, величина которого прямо пропорциональна числу вращений в минуту. Некоторые модели насосов снабжены запасной батареей аварийного питания для работы в случае неполадок в электроснабжении. Все роликовые насосы имеют ручной привод.
^ Б. Центрифужный насос состоит из нескольких соосно соединенных конусов в пластиковом корпусе. Когда они вращаются, создающиеся центробежные силы нагнетают кровь от расположенного в центре впускного штуцера к периферии. Производительность центрифужных насосов, в отличие от таковой у роликовых, зависит от давления в системе и потому подлежит контролю электромагнитным расходомером. Повышение давления в контуре дистальнее насоса уменьшает поток, что должно быть компенсировано увеличением скорости работы насоса. В центрифужных
насосах не используют окклюзию, вследствие чего в них меньше повреждается кровь, чем в роликовых. ^ В. Пульсирующий поток. Некоторые модели роликовых насосов формируют пульсирующий поток крови. Пульсация создается или мгновенными колебаниями скорости вращения роликовых головок, или добавляется уже после того, как поток сгенерирован. Центрифужные насосы не способны обеспечить пульсирующий поток. По мнению некоторых специалистов пульсирующий поток улучшает перфузию тканей, способствует лучшей экстракции кислорода в тканях, ослабляет высвобождение стрессорных гормонов и обеспечивает меньшее ОПСС во время ИК. Эти наблюдения подтверждены в экспериментальных исследованиях, обнаруживших улучшение почечного и мозгового кровообращения у животных при перфузии пульсирующим потоком.
^ Артериальный фильтр
Микрочастицы (тромбы, частицы жира, кальциевые депозиты, фрагменты тканей) попадают в кро-воток при ИК регулярно. Для предупреждения системной эмболии необходимо установить фильтр на линии артериальной магистрали (диаметр пор 27-40 мкм). Кроме того, вспомогательные фильтры подсоединяют и в других участках контура. После фильтрации кровь поступает к больному через канюлю в восходящей аорте. Нормально функционирующий аортальный клапан предотвращает ретроградный заброс крови из восходящей аорты в ЛЖ.
Параллельно с артериальным фильтром монтируют шунт, который в нормальных условиях пережат. Это нужно на случай, если фильтр засоряется или создает большое сопротивление. По той же причине давление в артериальной магистрали измеряют перед фильтром. Фильтр также позволяет улавливать пузырьки воздуха, которые удаляются с помощью встроенного трехходового крана.
^ Вспомогательные насосы и устройства
А. Кардиотомический отсос. Насос кардиотоми-ческого отсоса удаляет кровь из хирургического поля во время PlK и возвращает ее в венозный резервуар основного насоса. Для этой цели можно использовать и так называемый cell-saver — особым образом сконструированный отсос, не разрушающий клетки и снабженный отдельным резервуаром. В конце операции кровь из резервуара cell-saver'a центрифугируют, отмывают и вводят больному. Избыточное разрежение, возникающее при технических погрешностях, приводит к допол-
нительному повреждению эритроцитов. Чрезмерное использование cell-saver'a во время ИК уменьшает объем крови в контуре АИК. Обычный вакуумный отсос (подключенный к больничной системе разводки) очень сильно повреждает эритроциты, поэтому кровь из его резервуара не подлежит реинфузии.
^ Б. Дренаж ЛЖ. В процессе проведения ИК кровь скапливается в ЛЖ в результате остаточного кровотока в легких по бронхиальным артериям (которые ответвляются непосредственно от аорты или межреберных артерий), в тебезиевых сосудах (гл. 19) или из-за аортальной регургитации. Аортальная регургитация возникает по причине органических (аортальная недостаточность) или функциональных (хирургические манипуляции на сердце) нарушений. Растяжение ЛЖ кровью препятствует защите миокарда и требует декомпрессии (дренажа). В большинстве кардиохирургичес-ких центров дренаж выполняют с помощью катетера, введенного в ЛЖ через правую верхнюю легочную вену и левое предсердие. Реже катетер вводят через верхушку ЛЖ. Кровь, дренируемую из ЛЖ, пропускают через фильтр и возвращают в венозный резервуар.
^ В. Кардиоплегический насос. Для подачи кар-диоплегического раствора чаще всего используют встроенный в АИК вспомогательный насос. Это устройство позволяет оптимально контролировать давление в системе, объемную скорость инфузии и температуру. Отдельный теплообменник обеспечивает управление температурой кардиоплегичес-кого раствора. При упрощенном варианте охлажденный кардиоплегический раствор вводят под давлением из пластикового мешка.
^ Г. Ультрафильтр. Ультрафильтрацию при ИК иногда применяют для повышения гематокрита без трансфузии. Ультрафильтры состоят из полых капиллярных волокон, которые функционируют как мембраны, отделяя жидкую фазу крови от ее клеточных и белковых компонентов. К фильтру кровь поступает или с артериальной стороны главного насоса, или от венозного резервуара с использованием вспомогательного насоса. Под действием гидростатического давления вода и электролиты проходят через мембрану волокон. Скорость фильтрации — до 40 мл/мин.
^ Гипотермия и защита миокарда
Как правило, после начала ИК проводят преднамеренную гипотермию. Центральную температуру тела снижают до 20-28 0C. Метаболические потребности организма в кислороде при уменьшении
температуры тела на каждые 10 0C снижаются в два раза. В конце операции больного согревают до нормальной температуры с помощью теплообменника. Глубокая гипотермия (15-18 0C) позволяет полностью прекратить кровообращение на период до 60 минут, что необходимо при некоторых сложных операциях. В это время останавливают и сердце, и АИК.
При кардиохирургических вмешательствах практически у всех больных повреждается миокард, что может быть обусловлено как эффектами анестезии, так и хирургическими манипуляциями, хотя чаще это связано с неадекватной защитой миокарда во время ИК. При правильной защите миокарда большинство повреждений обратимы. Причина ишемии, повреждения или некроза кар-диомиоцитов — несоответствие между доставкой и потреблением кислорода в миокарде. Риск интрао-перационного повреждения миокарда особенно велик у пациентов, отнесенных к IV функциональному классу по классификации Нью-Йоркской кардиологической ассоциации (табл. 20-11), при гипертрофии Л Ж и тяжелой ИБС. Свидетельством неадекватной защиты миокарда обычно служат сохраняющийся по завершении ИК низкий сердечный выброс, признаки ишемии миокарда на ЭКГ и аритмии.
Пережатие аорты во время ИК полностью прекращает коронарный кровоток. Достоверного метода определения безопасной продолжительности пережатия аорты нет, поскольку велики индивидуальные различия между больными. Считается, что длительность ИК > 120 мин нежелательна. Ишемия миокарда при И К может возникать также до пережатия аорты или после снятия аортального зажима из-за артериальной гипотензии, эмболии коронарных артерий (тромбами, тромбоцитами, воздухом, жиром, депозитами кальция) травматичных хирургических манипуляций на сердце, приводящих к сдавлению или перекручиванию коронарных артерий. Наибольшему риску повреждения подвержены участки миокарда, расположенные дистальнее коронарного сосуда с высокой степенью обструкции.
Ишемия вызывает истощение запасов макроэр-гических фосфатных соединений и накопление внутриклеточного кальция. Последний, взаимодействуя с сократительными белками, еще больше снижает энергетические запасы (гл. 19). Поддержание целостности и нормальной функции клеток во время ИК зависит от величины энергетических расходов и сохранности макроэргических фосфатных соединений. После прекращения коронарного кровотока главными источниками энергии в клетке становятся креатинфосфат и анаэробный мета-
болизм; окисление жирных кислот нарушается. К сожалению, эти источники энергии быстро истощаются, и развивается прогрессирующий ацидоз, препятствующий гликолизу. Помимо мер, направленных на увеличение или пополнение энергетических субстратов (инфузия глюкозы или глутама-та), особое внимание следует уделять снижению до минимума энергетических потребностей клеток. Это достигается с помощью системной и местной гипотермии (талым льдом), а также калиевой кар-диоплегии. Гипотермия уменьшает базальное потребление кислорода, а калиевая кардиоплегия минимизирует расходы энергии, связанные с электрической и механической активностью сердца. Температуру сердца желательно поддерживать в пределах 10-15 0C.
Важными причинами повреждения миокарда являются фибрилляция желудочков и растяжение ЛЖ. При фибрилляции потребление кислорода миокардом может удвоиться, а растяжение не только повышает потребность в кислороде, но и снижает доставку кислорода, нарушая субэндокардиальиый кровоток. Особенно опасно сочетание фибрилляции и растяжения. Другие причины повреждения миокарда включают использование инотропных препаратов и передозировку кальция.
^ Калиевая кардиоплегия
Наиболее распространенный метод прекращения электрической активности миокарда состоит в перфузии сердца кристаллоидным раствором или кровью с повышенным содержанием калия. После начала ИК, индукции гипотермии и пережатия аорты в коронарные сосуды вводят холодный кардиоплегический раствор. В результате повышается концентрация внеклеточного калия, что вызывает снижение трансмембранного потенциала (внутренняя сторона мембраны кардиомиоцита становится менее отрицательной). Низкий трансмембранный потенциал препятствует нормальному натриевому току при деполяризации, уменьшая наклон, амплитуду и скорость проведения последующих потенциалов действия (гл. 19). В конце концов натриевые каналы полностью инактивиру-ются, потенциалы действия исчезают и сердце останавливается в фазу диастолы. Как правило, хо-лодовую кардиоплегию повторяют несколько раз (приблизительно каждые 30 минут) из-за постепенного вымывания раствора и согревания миокарда. Вымывание обусловлено сохраняющимся неколлатеральным коронарным кровотоком из сосудов перикарда, которые являются ветвями межреберных артерий. Кроме того, повторное введение кардиоплегического раствора улучшает за-
щиту миокарда, предотвращая чрезмерное накопление продуктов обмена, препятствующих анаэробному метаболизму. Согревание задней стенки ЛЖ происходит в результате ее непосредственного контакта с нисходящей аортой, в которой находится более теплая кровь.
Типичная пропись раствора для калиевой кар-диоплегии приведена в табл. 21-1. Составы кардио-плегических растворов в разных кардиохирурги-ческих центрах отличаются, но их основные компоненты одни и те же. Концентрация калия не должна превышать 50 мэкв/л — в противном случае могут возникнуть парадоксальное повышение энергетических потребностей миокарда и выраженная перегрузка организма калием. Концентрация натрия в кардиоплегическом растворе меньше, чем в плазме, поскольку при ишемии содержание внутриклеточного натрия, как правило, возрастает. Небольшое количество кальция необходимо для поддержания целостности клеток; магний, по-видимому, ограничивает избыточный ток кальция внутрь клетки. Буфер (чаще всего применяют бикарбонат) позволяет предупредить чрезмерное накопление кислых метаболитов; известно, что щелочные перфузаты обеспечивают лучшую защиту миокарда. Вместо бикарбоната можно использовать гистидин и трометамин (синонимы — THAM, трисамин). Применяют и другие компоненты: ос-модиуретики — для устранения клеточного отека (маннитол), кортикостероиды — для мембраноста-билизирующего эффекта, простациклин — для антиагрегантного эффекта, антагонисты кальция и (3-адреноблокаторы — для снижение метаболических потребностей, ингибиторы свободнорадикаль-ного окисления (маннитол). Энергетические субстраты могут быть представлены глюкозой, глутаматом или аспартатом. Остается нерешенным вопрос, какая основа предпочтительнее для кардиоплегического раствора — кристаллоид или кровь. Доказано, что по крайней мере для некоторых групп больных высокого риска предпочтительнее использовать кровь. Несомненно, кардиоплегия оксигенированной кровью имеет дополнительное преимущество, заключающееся
^ ТАБЛИЦА 21 -1. Состав кардиоплегического раствора
| Калий | 20-40 мэкв/л |
| Натрий | 100-120 мэкв/л |
| Хлорид | 110-120 мэкв/л |
| Кальций | 0,7 мэкв/л |
| Магний | 1 5 мэкв/л |
| Глюкоза | 28 ммоль/л |
| Бикарбонат | 27 м моль/л |
в доставке большего количества кислорода, чем при использовании кристаллоида.
Кардиоплегический раствор не достигает областей, расположенных дистальнее выраженной обструкции коронарных артерий (тех зон, где потребность в нем особенно велика), поэтому многие хирурги нагнетают раствор и ретроградно через коронарный синус.
Иногда применяют непрерывную нормотерми-ческую кардиоплегию. Эта методика может иметь преимущества перед перемежающейся гипотерми-ческой кардиоплегией в отношении защиты миокарда, но отсутствие бескровного поля осложняет проведение операции. Более того, при нормотер-мических кардиохирургических вмешательствах отсутствует защитное действие гипотермии, особенно в отношении головного мозга.
^ Избыточная кардиоплегияможет привести к потере электрической активности, AB-блокаде или снижению сократимости сердца в конце ИК. Не исключено возникновение устойчивой системной гиперкалиемии. Хотя введение кальция частично нейтрализует эти явления, его избыток сам по себе чреват дальнейшим повреждением миокарда. По мере того как кардиоплегический раствор вымывается из сердца, деятельность сердца нормализуется.
^ Физиологические эффекты искусственного кровообращения
Гормональные и гуморальные реакции
Начало процедуры ИК приводит к выраженному увеличению концентрации в крови гормонов стресса — катехоламинов, кортизола, АДГи атиотензи-на. Этот феномен, по крайней мере частично, обусловлен опосредованным гипотермией снижением метаболизма, а также выключением из кровообращения легких, в которых инактивируются многие из перечисленных гормонов. Анестетики лишь незначительно подавляют гормональную стрессовую реакцию на ИК.
Активируются многие гуморальные системы, включая системы комплемента, свертывания, фиб-ринолиза и калликреина. Контакт крови с внутренней поверхностью контура АИК активирует комплемент по альтернативному (фактор СЗ) или по классическому (фактор Хагемана, или XII) путям. Фактор Хагемана, в свою очередь, активирует каскад свертывания, тромбоциты, плазминоген и калликреин. Механическая оперативная травма также активирует тромбоциты и нейтрофилы. Может развиться синдром системной воспалительной реакции, сходный с таковым при сепсисе и травме
(гл. 50). Если эта реакция интенсивная или длительная, то возникает риск развития таких осложнений, как генерализованный отек, респираторный дистресс-синдром взрослых (РДСВ) и острая почечная недостаточность.
ИК изменяет и уменьшает количество глико-протеиновых рецепторов на поверхности тромбоцитов. В результате возникает дисфункция тромбоцитов, что увеличивает периоперационную кровопотерю и влечет за собой риск развития другой патологии свертывания (активации плаз-миногена, синдрома системной воспалительной реакции).
