Ром компрессии сосудисто-нервного пучка при выходе из грудной клетки (с-м выхода из грудной клетки), для лечения которого необходимо хирургическое вмешательство
| Вид материала | Документы |
СодержаниеСпецифические осложнения Острый тромбоз, перегиб или компрессия протеза |
- Боли в левой половине грудной клетки при нагрузке, 2413.78kb.
- «избранные вопросы рентгенодиагностики», 64.46kb.
- Утверждено, 468.91kb.
- Результаты обследования выявили у вас варикозное расширение вен нижних конечностей,, 82.57kb.
- Приказ №66-о от 25. 06. 2010 Составили, 418.96kb.
- Компьютерная томография в диагностике заболеваний органов грудной клетки, 31.15kb.
- Топография верхней и нижней конечностей, 1079.64kb.
- 3. Массаж спины, поясницы, ягодиц, 24.34kb.
- Лекция №1 Тема: «Морфология и физиология домашней кошки», 125.15kb.
- Офтальмоскопические тесты ( острота зрения,снимок глазного яблока,измерение глазного, 153.47kb.
Уважаемый пациент,
Результаты обследования выявили у вас синдром компрессии сосудисто-нервного пучка при выходе из грудной клетки (с-м выхода из грудной клетки), для лечения которого необходимо хирургическое вмешательство. Перед операцией ваш лечащий врач объяснит вам суть и возможности оперативного вмешательства. Вы должны, зная о возможном риске, добровольно решиться на операцию. Данная информация поможет вам подготовиться к встрече с врачом.
Как возникает синдром выхода из грудной клетки?
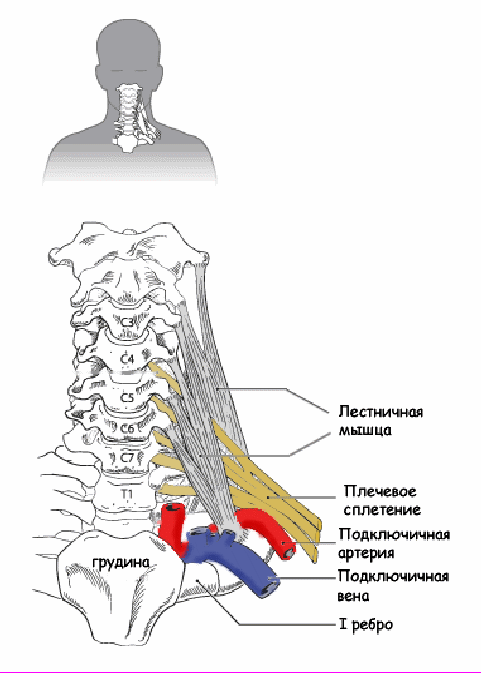
Синдром обусловлен симптоматикой, развивающейся в результате сдавления подключичных сосудов и плечевого нервного сплетения в верхнем отверстии грудной клетки. Сдавление происходит за счет прижатия сосудисто-нервного пучка к первому ребру мышцей, фасцией, добавочным шейным ребром, при аномалиях ключицы или первого ребра. Другие причины: искривление шейно-грудного отдела позвоночника, переломы ключицы и первого ребра, опухоли ключицы и мягких тканей, работа, связанная с необходимостью находиться длительное время с поднятыми руками (малярные, слесарные работы и т.д.).
| Синдром компрессии сосудисто-нервного пучка при выходе его из грудной клетки |
Информация для пациента
Что может произойти без лечения?
С течением времени эпизоды боли становятся чаще, развиваются трофические расстройства кожи пальцев, в поздних стадиях происходит атрофия мягких тканей предплечья и кисти. Хирургическое лечение позволяет избежать этих осложнений.
Как проводится операция?
Операция проводится под наркозом. Риск анестезии вам детально объяснит врач-анестезиолог. Целью операции является устранения пораженного участка подключичной артерии или плечеголовного ствола и устранение причины сдавления артерии.
При сдавлении артерии первым, добавочным ребром или мышцей делают поперечный разрез в подмышечной области или над ключицей. У места прикрепления к первому ребру выделяют подключичные артерию и вену. Выделяют первое ребро и удаляют его. Максимально резецируют переднюю лестничную мышцу. При поражении артерии (аневризма, извитость), участок замещается синтетическим протезом или сегментом вены голени, взятым у пациента в начале операции. Дополнительно возможно проведение тромэндартерэктомии (удаление тромба и пораженной внутренней стенки). Врач обсуждает с вами этапы операции, однако во время оперативного вмешательства может возникнуть необходимость в проведении дополнительных этапов. На это также должно быть получено ваше согласие.
Какие могут быть осложнения?
В отдельных случаях могут возникать осложнения.
Общие осложнения:
- Послеоперационные кровотечения, гематомы.
- Инфекционные осложнения. Иногда возникает нагноение раны, которое требует дополнительных лечебных мероприятий.
- Инфаркт миокарда. У больных с предоперационным поражением коронарных артерий при определенных условиях может нарушаться кровоснабжение сердца.
- Образование тромбов в венах с возможной эмболией легочных артерии. При повышенном риске с профилактической целью вы будете получать препараты, понижающие свертываемость крови.
- Сдавление нервов и мягких тканей из-за длительного неподвижного положения тела. Эти осложнения встречаются редко и, как правило, проходят в течение недели.
- Поражение кожи антисептиками.
- В определенных обстоятельствах может потребоваться переливание крови или компонентов крови. Крайне редко возможно заражение (например вирусами гепатита, ВИЧ).
- Аллергия на медикаменты, средства для наркоза, рентгенологического исследования.
- Избыточное рубцевание. При соответствующей предрасположенности могут возникать толстые бугристые и/или болезненные рубцы.
Специфические осложнения:
- Как до, так и во время операции возможно поражение нервного пучка, с чем может быть связана боль, нарушение чувствительности, трофические расстройства и нарушение функции конечности.
- Травма во время операции нервов вызывает послеоперационные боли, которые могут длиться несколько недель.
- При повреждении плевры и легких возможно развитие гидроторакса или пневмоторакса (кровь или воздух попадают в плевральную полость и сдавливают легкое). При этом может понадобится произвести пункцию плевральной полости.
- Острый тромбоз, перегиб или компрессия протеза, участка артерии. В этом случае будет обсуждаться необходимость оперативного или консервативного лечения.
- Послеоперационное расширение артерии в месте анастомозов, несостоятельность анастомозов приводит к необходимости повторного оперативного вмешательства.
Все вышеуказанные осложнения могут возникнуть после операции. Но серьезные осложнения встречаются редко, обычно при повторных операциях, при исходной тяжести течения заболевания и при сопутствующих заболеваниях.
Каковы перспективы?
В большинстве случаев операция приводит к улучшению состояния и исчезновению жалоб. Для сохранения положительного результата операции необходимо ваше активное участие. Требуется лечение и профилактика прогрессирования основного заболевания. Для этого вы должны полностью отказаться от курения, обсудить с вашим лечащим врачом специальную диету и возможность устранения факторов риска, возможную смену профессии.
На что следует обратить внимание?
Особенно важными являются контрольные обследования после операции для своевременного выявления оценки состояния оперированного сосуда и выявлении возможных осложнений.
Вопросы к врачу
В беседе с лечащим врачом вы должны спросить обо всем, что вам кажется важным.
- Насколько операция является необходимой и срочной?
- Существуют ли у вас индивидуальные особенности, факторы риска, которые не указаны в перечне?
- Существуют ли другие возможности лечения?
- Какие мероприятия (например: инфузии, инъекции) и медикаменты необходимы для подготовки и во время операции, и какие при этом возможны осложнения?
- Существует ли возможность использовать для вливания собственную кровь (заранее заготовленную; полученную из операционного поля и очищенную во время операции)?
- Какова вероятность увеличения объема операции?
- Какова длительность пребывания в стационаре?
- Требуется ли после операции изменение образа жизни?
- Что необходимо знать о поведении в послеоперационном периоде?
Что должен знать врач?
- Есть ли у вас аллергия на медикаменты, латекс, пластырь, продукты питания?
Да Нет
Если да, на что?___________________
- Приводили раньше оперативные вмешательства (в том числе удаление зубов) к длительным кровотечениям?
Да Нет
- Осложнялось ли лечение ран нагноением, длительным заживлением, образованием абсцессов, фистул, избыточным рубцеванием?
Да Нет
- Были ли у вас ранее тромбозы или эмболии?
Да Нет
- Принимаете ли вы регулярно медикаменты (гормоны, сердечные средства, обезболивающие, антиагреганты: аспирин или маркумар)
Да Нет
Если да, какой? _____________________
Пометки врача
(например: индивидуальный риск, дополнительные вмешательства, возможные осложнения в случае отказа от операции, обоснование отказа от лечения)
_____________________________________________________________________________________________________________________________________________________________________________________________________________________________________________________________________________________
дата/время
подпись врача
