Эффективность формулярной системы лекарственного обеспечения в условиях страховой медицины
| Вид материала | Документы |
СодержаниеГипертоническая болезнь Инфаркт миокарда |
- «Совершенствование лекарственного обеспечения», 60.44kb.
- Обоснование и разработка эффективных методов лекарственного обеспечения на уровне высокоспециализированной, 3030.03kb.
- Стандартизация и контроль качества лекарственного растительного сырья стандартизация, 613.27kb.
- Стандартизация и контроль качества лекарственного растительного сырья стандартизация, 615.33kb.
- Методические рекомендации по организации внедрения Республиканской (национальной) формулярной, 1375.25kb.
- Порядок проведения медико-экономического контроля за назначением и обеспечением лекарственными, 297.79kb.
- Федеральные целевые программы в области здравоохранения, их цели и задачи., 382.13kb.
- Информационное сообщение о состоянии льготного лекарственного обеспечения отдельных, 56.8kb.
- Льготы Лекарственное обеспечение, 6597.11kb.
- Программа обучающего семинара на тему: «Метрологическое обеспечение здравоохранения, 41.7kb.
эффективность формулярной системы лекарственного обеспечения в условиях страховой медицины
(на примере кардиологического отделения многопрофильной больницы)
Кузьмина С.В., Киричек Н. М. – Отделенческая больница на ст. Муром ГЖД
С 1994 г. Отделенческая больница на станции Муром работает в системе Обязательного медицинского страхования, основным принципом которой является обеспечение каждого застрахованного бесплатной медицинской помощью, соответствующей по объёму и качеству условиям договора медицинского страхования [1, 2]. Повышение качества медицинской помощи, оказываемой в ЛПУ населению, является одной из ключевых проблем реформирования здравоохранения РФ в условиях совершенствования страховой медицины, и, следовательно – перехода от экстенсивного к интенсивному пути их развития [3].
При проведении в 1999-2000 гг. внутриведомственной экспертизы качества медицинской помощи (КМП) пациентам стационара на всех уровнях был отмечен весомый процент ошибок в блоке медикаментозного лечения, заключавшийся в полипрагмазии (30%), использовании дорогостоящих импортных медикаментов (10-25%). Большинство данных препаратов, учитывая недостаточные объёмы финансирования, приобреталось самими пациентами в сроки, не соответствующие началу стационарного лечения, что противоречило принципам оказания медицинской помощи застрахованным гражданам в системе ОМС, удлиняя сроки госпитализации.
В связи с этим приобрела особую актуальность проблема рационального лекарственного обеспечения стационара [5]. Для решения настоящей проблемы в последнее десятилетие используются формулярные системы лекарственного обеспечения (ФСЛО), разработанные на различных уровнях – от федерального до отдельного ЛПУ. В Отделенческой больнице на станции Муром ГЖД для оптимизации лекарственного обеспечения больных стационара разработаны и введены в действие формуляры лечения основных заболеваний, включённые в формулярный справочник больницы. В 2002 году больница перешла на ФСЛО и практически одновременно – на персонифицированный учёт расходования лекарственных средств (ПУЛС). «Точкой отсчёта» для введения ФСЛО можно считать сентябрь 2002 г.
Прогнозировались следующие положительные эффекты от внедрения ФСЛО:
- Несомненные удобства лекарственного обеспечения ЛПУ.
- Повышение ответственности и самоконтроля врачебного персонала при назначении медикаментозной терапии.
- Повышение качества медицинской (в данном случае – лекарственной) помощи населению.
- Экономический эффект.
Реальные позитивные сдвиги по первым двум из указанных позиций несомненны. Для оценки экономического эффекта ФСЛО (по итогам первых месяцев работы в этих условиях) требуется тщательный анализ работы как стационара в целом, так и каждого из его отделений. Экономию средств на лекарства с учётом инфляции этих цен и изменения состава закупаемых лекарств оценить за полгода работы ФСЛО не представляется возможным.
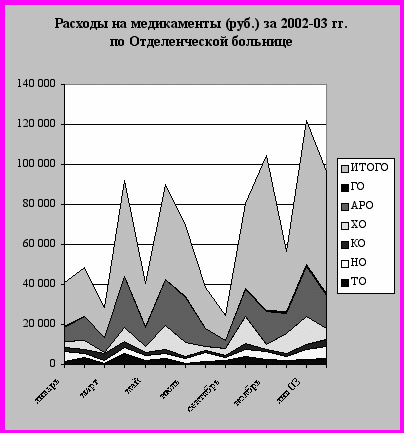
В то же время, нельзя не отметить, что расходы каждого из отделений на медикаменты в течение года распределяются крайне неравномерно, что можно проследить как на примере кардиологического отделения (рис. 1), так и по больнице в целом (рис.2).
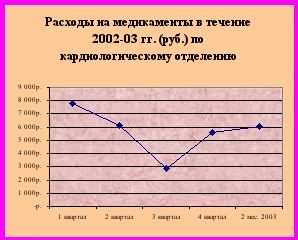
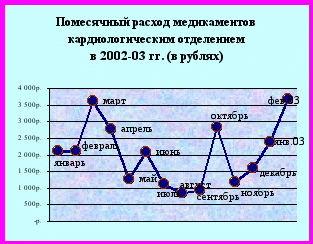
Рисунок 1
С
 овершенно очевидно, что наибольшие расходы на медикаменты по кардиологическому отделению делаются в зимнее время, средние – в осенний и весенний сезоны, минимальные – в летнее время. Причиной такого распределения расходов в течение года является, прежде всего, сезонный характер тяжёлой сердечно-сосудистой патологии, пик которой традиционно приходится на период с октября по апрель. Кроме того, нельзя не учитывать тот факт, что с введением ФСЛО стало возможным назначение основных средств для лечения пациентов за счёт больницы, а не пациентов. Расходы больницы на медикаменты оплачивались в основном из средств ОМС и в 2002 году составляли 40 руб. на 1 койко-день, в 2003 г. - 55 руб. – по круглосуточному стационару. По стационару дневного пребывания расценки на медикаменты составили соответственно 17 и 22 рубля за 1 койко-день.
овершенно очевидно, что наибольшие расходы на медикаменты по кардиологическому отделению делаются в зимнее время, средние – в осенний и весенний сезоны, минимальные – в летнее время. Причиной такого распределения расходов в течение года является, прежде всего, сезонный характер тяжёлой сердечно-сосудистой патологии, пик которой традиционно приходится на период с октября по апрель. Кроме того, нельзя не учитывать тот факт, что с введением ФСЛО стало возможным назначение основных средств для лечения пациентов за счёт больницы, а не пациентов. Расходы больницы на медикаменты оплачивались в основном из средств ОМС и в 2002 году составляли 40 руб. на 1 койко-день, в 2003 г. - 55 руб. – по круглосуточному стационару. По стационару дневного пребывания расценки на медикаменты составили соответственно 17 и 22 рубля за 1 койко-день.Рисунок 2
Существенным фактором, повлиявшим на увеличение расходов на медикаменты кардиологическим отделением, стал постоянно изменяющийся (в сторону интенсификации) профиль поступающих больных. Если в 2002 г. в отделении пролечено 77 больных инфарктом миокарда, то за 2 месяца 2003 г. таких больных уже 16 (за аналогичный период предыдущего года - 12). При этом средняя длительность лечения больных ОИМ остаётся в пределах 19-20 дней. Позитивные аспекты внедрения ФСЛО в работу кардиологического отделения отражаются и на результатах экспертизы КМП: при значительно снизившемся показателе полипрагмазии (в 2003 г. он не превышает 5-10%) отмечена устойчивая тенденция к сокращению средних сроков госпитализации (таблица и рис. 3).
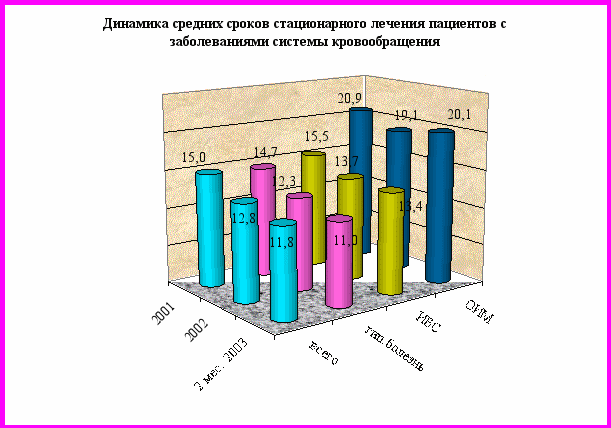
Рисунок 3
| | шифр МКБ-10 | 2001 | 2002 | 2 мес. 2003 |
| всего | I 00-99 | 15,0 | 12,8 | 11,8 |
| Гипертоническая болезнь | I 10-11 | 14,7 | 12,3 | 11,0 |
| ИБС всего | I 20-25 | 15,5 | 13,7 | 13,4 |
| Инфаркт миокарда | I 21 | 20,9 | 19,1 | 20,1 |
Поскольку данные показатели наряду с другими отражают качество оказываемой медицинской помощи, то можно предположить, что внедрение формулярной системы наряду с улучшением финансирования со стороны ФОМС является одним из значимых механизмов улучшения качества медицинской помощи в многопрофильном стационаре и достаточно перспективным направлением её развития.
Литература:
- Основы Законодательства Верховного Совета РФ от 22.07.93 г. № 5487-1 «Об охране здоровья граждан»
- Закон РФ «О медицинском страховании граждан в РФ» от 28.06.91 г. № 1499-1
- Гройсман В.А. «Современные технологии управления ЛПУ» - Тольятти 2000 г.
- Приказ МЗ РФ от 16.03.2000 г. № 97 «Об организации работ по внедрению федерального руководства для врачей по использованию лекарственных средств»
- Минашкина Л.А. «Организация лекарственного обеспечения больницы на основе формуляра» - автореферат диссертации на соискание учёной степени к.м.н. – Рязань, 1998 г.
