Хирургические болезни с уходом за больными
| Вид материала | Документы |
- С. Н. М урато в. Хирургические болезни с уходом за больными. Введение понятие о хирургии, 5030.65kb.
- Вопросы к экзамену по доврачебной помощи при заболеваниях внутренних органов и отравлениях, 26.38kb.
- Внутренние незаразные и хирургические болезни. Болезни обмена веществ, 561.88kb.
- Курс 4 Cеместр 7,8 семей 2010 г. Силлабус составлен на основании типовой программы, 247.01kb.
- Рабочая учебная программа по детским хирургическим болезням с ортопедией и травматологией, 938.04kb.
- Методика балльно-рейтинговой системы оценивания учебных достижений студентов по учебной, 251.62kb.
- Внутренние незаразные и хирургические болезни. Заболевания органов дыхания, 206.69kb.
- 1000 советов медсестре по уходу за больными, 8416.75kb.
- Наблюдение и уход за больными с заболеваниями органов дыхания, 137.02kb.
- Методика балльно-рейтинговой системы оценивания учебных достижений студентов по учебной, 421.84kb.
ПОВРЕЖДЕНИЯ И ЗАБОЛЕВАНИЯ БРЮШНОЙ СТЕНКИ И ОРГАНОВ БРЮШНОЙ ПОЛОСТИ
Понятие об остром животе
В современной хирургии сохраняется термин «острый живот». Им обозначают симптомо-комплекс, вызванный раздражением или воспалением брюшины. Причинами могут быть травматические повреждения внутренних органов (печень, селезенка, желудок, кишечник и т.д.), острый воспалительный процесс (аппендицит, холецистит и т.д.), прободение полого органа (прободная язва желудка и двенадцатиперстной кишки), воспалительный процесс брюшины при проникновении патогенных микробов в брюшную полость гематогенным или лимфогенным путем (перитониты пневмококковые, гонококковые, туберкулезные и др.).
Клиническая картина характеризуется выраженной болью в животе, значительным напряжением брюшных мышц («доскообразный живот»). Если медленно надавить пальцем на брюшную стенку и быстро отнять его, боль резко усиливается (симптом Щеткина — Блюмберга). Могут присоединиться рвота и понос. Температура повышается до 39—40°С, появляются высокий лейкоцитоз, сдвиг формулы крови влево.
Необходимы срочная госпитализация, выяснение причины, вызвавшей острый живот, и устранение ее, для этого в большинстве случаев требуется срочное оперативное вмешательство.
Повреждение брюшной стенки
Повреждение брюшной стенки наблюдается при прямой травме живота, поднятии тяжести. Чистые повреждения брюшной стенки делят на закрытые (разрыв прямой мышцы живота) и открытые (раны). При этом различают непроникающие раны живота и проникающие (при повреждении брюшины). Проникающие раны могут сопровождаться повреждением внутренних органов.
Клиническая картина. При закрытом повреждении брюшной стенки характерны местная боль и гематома. При разрыве прямой мышцы живота кровоизлияние ограничивается влагалищем прямой мышцы живота. При пальпации эта гематома определяется в виде плотного опухолевидного образования. Для дифференциальной диагностики от опухоли брюшной полости больного просят напрячь прямые мышцы живота (при этом больной поднимает голову). При разрыве прямой мышцы живота как при напряжении, так и при расслаблении мышц живота определяется опухолевидное образование. При опухоли в брюшной полости в случае напряжения мышц живота опухоль не пальпируется.
Иногда наблюдается разрыв сосудов брюшной стенки. При этом гематома занимает значительную площадь, располагаясь преимущественно под брюшиной. Клинически определяется напряжение брюшных мышц. В этих случаях требуется исключить повреждение внутренних органов.
При ранах брюшной стенки необходимо исключать повреждение брюшины. В ряде случаев повреждение брюшины уточняют при первичной хирургической обработке раны. Зонд для этой цели использовать нельзя (опасность заноса инфекции в брюшную полость).
Лечение. При закрытом, повреждении брюшной стенки больному обеспечивают покой. Первые дни применяют холод. В дальнейшем переходят на тепловые процедуры. При больших гематомах производят откачивание.
При ранах живота показана первичная хирургическая обработка раны. Необходимо проверить, повреждена ли брюшина. При повреждении брюшины следует провести ревизию внутренних органов.
Повреждения органов брюшной полости
При тупой травме живота часто наблюдаются так называемые подкожные разрывы внутренних органов. При проникающих ранениях повреждения наблюдаются почти всегда.
Клиническая картина. При повреждении паренхиматозных органов (печень, селезенка) ведущее место в симптомо-комплексе принадлежит внутрибрюшинному кровотечению. Отмечаются диффузная болезненность по всему животу, в положении лежа притупление перкуторного звука в отлогих местах живота, падение артериального давления, уменьшение содержания гемоглобина и эритроцитов, умеренный лейкоцитоз.
При повреждении полых органов (желудок, кишечник) развивается клиническая картина «строго перитонита (воспаление брюшины): выражена разлитая болезненность по всему животу, мышцы живота напряжены, симптом Щеткина — Блюмберга положительный, температура повышается, лейкоцитоз увеличивается.
Лечение. При небольших кровотечениях можно применить консервативное лечение: покой, холод на живот, гемостатические средства (хлорид кальция, викасол, гемофобин, энсилшьамию-капроновая кислота и т.д.). В остальных случаях прибегают к оперативному лечению. При разрывах печени производят ушивание разрыва. Иногда рану печени тампонируют кусочком сальника с дополнительными швами (улучшение гемостатического эффекта).
При разрывах селезенки ее удаляют (спленэктомия).
При разрывах полых органов производят ушивание разрыва, при больших повреждениях — резекцию данного участка.
Перитониты
Перитонитом называют воспаление брюшины.
Разлитой перитонит. При этой форме перитонита процесс захватывает почти всю брюшину. Клиническая картина описана выше (см. Острый живот). Лечение заключается в устранении причины перитонита с последующей антибиотикотерапией и дезинтоксикацией организма.
Ограниченный перитонит. Под ограниченным перитонитом понимают локальный воспалительный процесс в брюшной полости. Причиной ограниченных перитонитов являются ранения брюшной полости, прободная язва желудка и двенадцатиперстной кишки, острый аппендицит и т.д. Ограничению воспаления способствует сальник, петли тонкой кишки и анатомические особенности данной локализации.
Клиническая картина характеризуется локальной болью, напряжением брюшных мышц на этом участке. При абсцессе дугласова пространства появляются болезненный акт дефекации и нависание стенки прямой кишки (при пальцевом исследовании). Повышаются температура и лейкоцитоз. При прорыве гнойника в свободную брюшную полость ограниченный перитонит может перейти в разлитой.
Лечение оперативное. Гнойник вскрывают. При поддиафрагмальном абсцессе вскрытие производят через грудную стенку после резекции 1—2 ребер и рассечения диафрагмы. Для того чтобы гной не инфицировал плевральную полость, плевру отслаивают вверх или же диафрагму подшивают к париетальной плевре.
При ограниченных перитонитах в брюшной полости разрез брюшной стенки делают в зоне абсцесса. При абсцессах дугласова пространства вскрытие производят через прямую кишку или влагалище у женщин. Вскрытый гнойник дренируют и лечение проводят, как при гнойных ранах.
Пневмококковый перитонит. Пневмококковый, или диплококковый, перитонит возникает чаще у детей при проникновении пневмококка в брюшную полость через половые органы (у девочек) или гематогенным путем.
Клиническая картина. Заболевание начинается внезапно с выраженных болей в животе, подъема температуры. В отличие от других видов перитонита брюшная стенка, как правило, не напряжена. В дальнейшем разлитой пневмококковый перитонит может отграничиться в каком-либо отделе брюшной полости.
Лечение. Общая антибиотикотерапия. Хороший эффект дает внутрибрюшное введение антибиотиков.
Туберкулезный перитонит. Первичный туберкулезный перитонит встречается весьма редко. Чаще он носит вторичный характер и возникает при гематогенном или лимфогенном распространении туберкулезной инфекции из первичного очага (туберкулез легких, костно-суставной туберкулез и т.д.). В начальных стадиях заболевания на брюшине появляются большое количество отдельных бугорков и экссудативный выпот в брюшной полости (серозная, или экссудативная, форма). Впоследствии петли тонкой кишки и сальник спаиваются в отдельный конгломерат, в котором имеются полости, заполненные казеозными массами (фиброзно-казеозная форма). При рассасывании казеозных масс остается конгломерат петель тонкой кишки, спаянных между собой (сухая форма, или форма спаечной болезни).
Клиническая картина. В ранней стадии заболевания появляются приступообразные боли в животе и экссудат в брюшной полости. Снижается масса больного, отсутствует аппетит. Запор сменяется поносом. Наличие первичного туберкулезного очага в других органах помогает установить диагноз. В поздних стадиях заболевания на фоне указанной картины в брюшной полости пальпируются отдельные болезненные конгломераты.
В заключительной стадии ведущей является спаечная болезнь, которая характеризуется умеренными постоянными болями в животе, вздутием кишечника, постоянным запором.
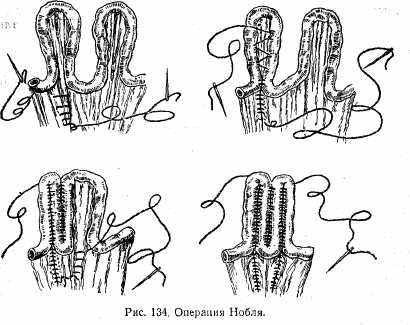
Лечение. В первых стадиях заболевания проводят специфическое противотуберкулезное лечение в сочетании с климатотерапией и усиленным питанием. Лапаротомия и облучение внутренних органов ультрафиолетовыми лучами являются эффективными методами лечения. При спаечной болезни выделяют петли тонкой кишки и затем сшивают их в определенном порядке (операция Нобля) (рис. 134) или фиксируют брыжейку при таком же расположении петель кишечника (операция Чайлдса),
Пороки развития брюшной стенки и пупка
Пороки развития брюшной стенки и пупка возникают из-за нарушения эмбриогенеза. В норме полость целома вначале простирается на расширенное основание пупочного канатика. Этот карман содержит петли кишок и другие органы брюшной полости, что объясняется более быстрым ростом этих органов, которые опережают развитие самой брюшной стенки и полости. Последняя начинает расширяться после 10-й недели эмбрионального развития, после чего органы перемещаются в нее. Однако в некоторых случаях развитие брюшной стенки запаздывает, и ребенок рождается с дефектом мышц живота или эмбриональной грыжей пупочного канатика.
Врожденный дефект мышц живота. Относится к редким аномалиям развития и часто комбинируется с другими пороками развития кишечника и мочеполовой системы. Наблюдается в основном у мальчиков. Диагностика не сложна. При сохранившейся коже можно определить дефект в подлежащих тканях брюшной стенки. Через этот дефект хорошо пальпируются внутренние органы.
Лечение. Показано пластическое закрытие дефекта. Используют аллопластический материал или излишки собственной кожи, которую иссекают после предварительного соскабливания эпидермиса, затем вшивают в дефект наружной стороной внутрь, а над ней зашивают свободные концы кожи (операция Ровиралета).
Эмбриональная грыжа пупочного канатика. Это врожденный дефект брюшной стенки в области пупка с выпячиванием внутренних органов, покрытых беловатой прозрачной оболочкой (амнион). Эмбриональные грыжи часто сочетаются с другими аномалиями органов брюшной полости: недоразвитием кишечника, неправильным его положением.
Лечение. Показано оперативное лечение в первые часы после рождения. Амниотическую оболочку иссекают, получившийся дефект ушивают при помощи местных тканей. В случае невозможности закрыть большой дефект местными тканями рекомендуется его края подшить к печени, а впоследствии на незакрытый участок печени пересадить свободный участок кожи.
Грыжи живота
Грыжами живота называют выхождение внутренних органов вместе с париетальной брюшиной через различные отверстия брюшной стенки, таза, диафрагмы.
При выхождении органов через брюшную стенку или таз грыжи именуют наружными, через диафрагму или складки брюшины — внутренними.
В зависимости от локализации наружные грыжи делят на паховые, бедренные, пупочные, белой линии живота, запирательные, седалищные и др. Внутренние грыжи бывают диафрагмальные, отверстия Винслоу и др.
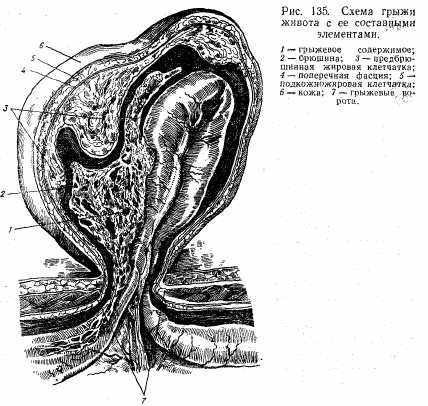
Различают: 1) грыжевые ворота — отверстие, через которое выходит грыжевое содержимое; 2) грыжевой мешок — часть париетальной брюшины, которая выпячивается через грыжевые ворота и покрывает внутренние органы; 3) содержимое грыжевого мешка — наиболее часто петли тонкой кишки и сальник (рис. 135).
Клиническая картина. Определяется опухолевидное образование в области выхождения грыжи (паховый и бедренный каналы, пупок и т.д.). В положении лежа это выпячивание может исчезнуть. Если грыжевое содержимое в положении лежа не исчезает и не удается вправить его рукой, тогда говорят о невправимой грыже. При наложении ладони на грыжевое выпячивание и покашливании кашлевой толчок передается на ладонь. При перкуссии может наблюдаться тимпанический (петли кишечника) или тупой (сальник) звук.
При внутренних грыжах клиническая картина в основном характеризуется кишечной непроходимостью. Диагностика сложна и требует тщательного клинического наблюдения.
Лечение оперативное. Операция заключается в удалении грыжевого мешка и ушивании грыжевых ворот путем пластики окружающими тканями или сеткой из синтетического материала (капрон, лавсан).
Ущемленная грыжа. Под ущемленной грыжей подразумевается сдавливание в грыжевом мешке грыжевого содержимого за счет спастического сокращения грыжевых ворот. При ущемлении значительно нарушается кровообращение, что может вначале привести к застойным явлениям в ущемленном органе с последующим омертвением и образованием экссудата. В этих случаях ткани, окружающие грыжевой мешок, подвергаются воспалительным изменениям: кожа краснеет, повышается местная температура, наступает местное уплотнение тканей. При ущемлении петли кишечника может присоединиться кишечная непроходимость.
При ущемленных грыжах производят срочное оперативное вмешательство. Вправлять ущемленную грыжу запрещается. Грыжевой мешок вскрывают, его содержимое выводят наружу, рассекают ущемляющие грыжевые ворота, грыжевое содержимое обкладывают салфетками с горячим физиологическим раствором, если жизнеспособность тканей не восстанавливается, производят их резекцию (при ущемлении кишки накладывают анастомоз между здоровыми участками кишечника). Пластику грыжевого канала осуществляют по общим правилам.
Врожденные грыжи. В отличие от приобретенных грыж, которые наблюдаются чаще у взрослых людей и появляются вследствие слабости мышечного слоя и повышения внутрибрюшного давления (поднятие больших тяжестей, метеоризм) и нарушения иннервации, врожденные грыжи чаще наблюдаются у детей в результате неправильного развития брюшной стенки. Как правило, врожденные грыжи имеют большие ворота, вследствие чего редко ущемляются.
Лечение грыж у детей. Врожденные грыжи, наиболее часто наблюдаемые у детей, требуют специфического лечения. Если у ребенка нет наклонности к ущемлению грыжи, то оперативное лечение не форсируют. Необходимо создать такие условия, чтобы у ребенка как можно реже повышалось внутрибрюшное давление. Для этой цели необходимо регулировать стул (ликвидация запора), успокаивать ребенка при сильном плаче, своевременно лечить простудные заболевания и т. д. При пупочных грыжах хороший эффект может дать стягивание области пупка полосками липкого пластыря. При ущемлении грыжи ребенка можно поместить в теплую ванну или приподнять за ноги; грыжа может вправиться. Ручное вправление не рекомендуется. При операциях применяют только простейшие виды пластики грыжевых ворот. При паховой грыже яичко обязательно отделяют от брюшины.
Паховая грыжа. У пожилых людей паховые грыжи встречаются чаще, чем у детей и юношей. Они наблюдаются преимущественно у мужчин. По происхождению различают врожденные и приобретенные паховые грыжи. По отношению к элементам пахового канала их делят на косые и прямые. Паховые грыжи могут быть односторонние и двусторонние.
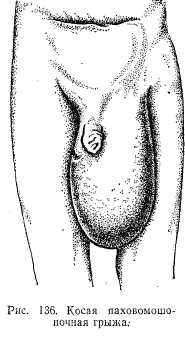
Косая паховая грыжа — наиболее распространена. Начинаясь с выпячивания брюшины во внутреннем отверстии пахового канала, она идет параллельно семенному канатику и вместе с ним выходит через наружное отверстие пахового канала. Увеличиваясь, грыжа у мужчин может опускаться в мошонку (рис. 136), у женщин — в большую половую губу. При приобретенной форме грыжевой мешок располагается отдельно от семенного канатика и яичка.
Клиническая картина. При начинающейся косой паховой грыже выпячивание располагается у входа в паховый канал. Больной предъявляет жалобы на ноющие боли при физической нагрузке. Внешне грыжа незаметна. Пальцем, введенным в паховый канал через его наружнее отверстие, при покашливании можно ощутить легкий толчок. При неполной (канальной) косой паховой грыже грыжевой мешок выполняет весь паховый канал, но не выходит за пределы брюшной стенки. При натуживании определяется округлое выпячивание. При полной косой паховой грыже грыжевое выпячивание отчетливо выходит наружу в зоне наружного отверстия пахового канала или опускается в мошонку.
Грыжевое содержимое обычно самостоятельно не вправляется даже в положении лежа. Обычно вправление производят путем надавливания рукой на грыжевое выпячивание.
Лечение. Лицам пожилого возраста с большими нарушениями сердечно-сосудистой системы, которым оперативное лечение противопоказано, можно рекомендовать ношение специального бандажа. Радикальным методом лечения является операция. Принципы оперативного лечения изложены в общей части книги.

Прямая паховая грыжа. Встречается примерно в 5— 10% случаев грыж. Чаще такие грыжи возникают у лиц пожилого и преклонного возраста со слабо развитой брюшной стенкой.
Начинается прямая паховая грыжа в виде небольшого выпячивания задней стенки пахового канала и выходит через наружное его отверстие. Вместе с брюшиной выпячивается поперечная фасция, которая покрывает грыжевой мешок снаружи. В связи с этим прямая паховая грыжа обычно не опускается в мошонку или половую губу. Прямым грыжам свойственно приобретать характер скользящих и тогда грыжевым содержимым могут быть мочевой пузырь, слепая кишка, иногда мочеточник. Из-за слабости мышц брюшного пресса прямая грыжа часто рецидивирует.
Клиническая картина. Чаще грыжи бывают двусторонними. Грыжевое выпячивание имеет округлую, шаровидную форму (рис. 137). Семенной канатик располагается латерально от грыжевого мешка.
Лечение. Радикальным методом является операция. В отличие от косых паховых грыж при операции производят укрепление задней стенки пахового канала.
Бедренная грыжа. Встречается значительно реже по сравнению с паховыми грыжами. Располагается ниже пупартовой связки в бедренном канале, чаще кнутри от бедренной вены, в области овальной ямки. Бедренная грыжа чаще наблюдается у женщин (5:1) в силу большей ширины таза, его особого наклона, больших размеров овального отверстия, а также направления внутрибрюшинного давления. Врожденных бедренных грыж не бывает.
Клиническая картина характеризуется небольшим опухолевидным образованием, расположенным ниже пупартовой связки в зоне овальной ямки. Иногда в области бодренного канала ощущается боль, сочетающаяся с диспепсическими расстройствами, метеоризмом или запором. При невправимой грыже ее содержимым чаще бывает сальник.
Лечение только хирургическое. Склонность ее к ущемлению заставляет произвести операцию как можно раньше. При оперативных вмешательствах для закрытия бедренного канала пупартову связку подшивают к куперовой связке и гребешковой фасции.
Пупочные грыжи. Исключительно почти встречаются у многорожавших женщин. Появляются преимущественно в четвертом десятилетии жизни. Размеры выпячивания разнообразные: от грецкого ореха до головки ребенка. При больших грыжах воротами может быть не только пупочное кольцо, но и почти вся белая линия живота (диастаз прямых мышц живота).
Клиническая картина. Помимо опухолевидного образования в области пупка, наблюдаются боли в этой зоне. Опухолевидное образование обычно появляется в положении стоя, а в положении лежа исчезает. При ущемлении петель кишечника может развиться клиническая картина кишечной непроходимости.
Лечение. Иногда помогает ношение бандажа. Радикальным следует считать оперативное. Закрытие грыжевых ворот выполняют путем сшивания краев апоневроза или наложения одного края апоневроза на другой с образованием дупликатуры (операция Сапешко).
Грыжи белой линии живота. Встречаются чаще у взрослых мужчин. В основе их лежит расхождение сухожильных волокон, образующих белую линию,, и выхождение через образовавшееся отверстие вначале предбрюшинного жира; впоследствии образуется истинная грыжа с грыжевым мешком и его содержимым.
Клиническая картина. По белой линии живота, чаще в эпигастральной области, появляется опухолевидное образование, болезненное при пальпации. Грыжа белой линии живота может симулировать клиническую картину язвенной болезни желудка, холецистита и панкреатита. Для их исключения требуется тщательное обследование больного.
Лечение оперативное. Производят ушивание грыжевых ворот.
Послеоперационные вентральные грыжи. Наблюдаются после оперативных вмешательств на органах брюшной полости и нагноении операционной раны. После нагноения операционной раны заживление, как правило, происходит путем вторичного натяжения. Образуются рубцы. Рубцовые грыжевые ворота могут иметь различные размеры. При этих грыжах на первое место выступает боль, которая усиливается при физической нагрузке. Часто наблюдаются диспепсические расстройства, метеоризм. Петли тонкой кишки и сальник часто срастаются с брюшной стенкой, что может привести к кишечной непроходимости. Может наблюдаться ущемление.
Лечение оперативное. Иссекают рубцовую ткань. Дефект в брюшной стенке ушивают.
Особенности ухода за больными с повреждениями и заболеваниями брюшной стенки и органов брюшной полости
Уход за больными с повреждениями брюшной стенки и органов брюшной полости. При закрытых повреждениях (разрывах) органов брюшной полости и проникающих ранениях предоперационная подготовка должна быть максимально короткой. Такие манипуляции, как гигиенические ванны, очистительные клизмы, промывание желудка противопоказаны. Что касается общей подготовки, то производят только бритье волос на животе и обтирание кожных покровов теплой водой. Опорожняют мочевой пузырь. Остальная предоперационная подготовка должна быть направлена на борьбу с шоком, падением сердечно-сосудистой деятельности и анемией. Больному вводят сердечные средства, наркотики, во время операции переливают кровь, физиологический раствор, кровезаменители.
После операции больного укладывают на спину с приподнятым головным концом кровати. Дальнейшее послеоперационное ведение зависит от того, какой орган был поврежден. При ранении желудка и кишечника в первый день после операции запрещается прием пищи через рот. В ближайшие 2—3 сут питание осуществляют путем парентерального введения до 1—2 л 5% раствора глюкозы, физиологического раствора в таком же количестве, переливанием 250—500 мл плазмы. Кроме того, назначают сердечные средства, наркотики, антибиотики. С первых же дней проводят лечебную физкультуру. На 2-й день больному разрешается выпить несколько ложек бульона. На 3-й день количество жидкости несколько увеличивают. На 4-й день к рациону прибавляют 1—2 сырых яйца. На 5—6-й день можно давать манную кашу, творог, кефир, сливочное масло. В последующие дни диету расширяют. Кормление производят 6 раз в сутки малыми порциями. При ранении кишечника со 2-го дня дают вазелиновое масло по 1 столовой ложке 3 раза в день.
В первые дни в желудке может скопиться жидкость. Для ее удаления через нос в желудок вводят тонкий зонд, через который при помощи шприца отсасывают желудочное содержимое. Для возбуждения перистальтики кишечника с 3-го дня ставят очистительные клизмы, подкожно вводят прозерин, внутривенно — гипертонические растворы хлорида натрия. На следующий день после операции больному придают полусидячее положение, на 4-й.день разрешают ходить. Швы снимают на 8—10-й день.
При операциях по поводу разрыва паренхиматозных органов принцип ухода сохраняется. Отличие заключается в том, что расширять диету можно в более ранние сроки, но активизацию больного следует проводить осторожней. Рекомендуется периодически переливать кровь и кровезаменители.
Уход за больными с перитонитом. В послеоперационном периоде показана дезинтоксикационная терапия: парентеральное введение большого количества жидкости, глюкозы, трансфузии крови, плазмы, гидролизатов, введение антибиотиков и новокаина в брюшную полость, через дренажи и внутримышечно. Проводят борьбу с легочными осложнениями, сердечнососудистыми расстройствами (банки, горчичники, дыхательная гимнастика, инъекции камфоры, кофеина, кордиамина и др.).
Больной находится в постели с приподнятым головным концом. Применяют холод на живот. Принимают меры против метеоризма. Кормят больного по такому же принципу, как при операциях на желудке и кишечнике.
Уход за больными после грыжесечения. Особое внимание уделяют больным после операций по поводу больших грыж со значительным выхождением внутренних органов.. После операции у этих больных значительно повышается внутрибрюшное давление, что приводит к высокому стоянию диафрагмы с затруднением сердечной деятельности и дыхательной экскурсии легких. С целью компенсации этого состояния за 2— 3 нед перед операцией больному придают положение Тренделенбурга (приподнятое положение ножного конца кровати) и полное вправление грыжевого содержимого. После операции важную роль играет дыхательная гимнастика.
При грыжесечениях большое внимание уделяют подготовке кишечника, так как нередко эти больные страдают запором. За 3—4 дня до операции назначают слабительные. Накануне операции больному ставят очистительную клизму. В послеоперационном периоде для предупреждения отека мошонки, орхита и эпидедемита необходимо накладывать суспензорий с таким расчетом, чтобы мошонка была поднята кверху и лежала на животе. Через неделю больным разрешается вставать.
