Сахарный диабет 1 типа у детей: возможности управления и контроля за заболеванием (по результатам проспективного наблюдения) 14. 01. 08 педиатрия
| Вид материала | Автореферат |
- Сахарный диабет 2 типа, 89.86kb.
- Что такое диабет?, 30.26kb.
- Сахарный диабет у детей: причины возникновения, симптомы и признаки, диагностика, лечение, 107.19kb.
- Юлия Назина Диабет. Лучшие рецепты народной медицины, 1768.63kb.
- Сахарный диабет у детей, 89.39kb.
- "Сахарный диабет. Синдром диабетической стопы", 66.36kb.
- Сахарный диабет мелких домашних животных, 130.15kb.
- Питание при сахарном диабете, 43.84kb.
- Лекция по патологической физиологии, 164.58kb.
- Подпрограмма «Сахарный диабет на 2012 2014 годы» Паспорт Подпрограммы, 71.38kb.
Рис. 17. Максимальный процент ЭЗВД по группам
Показатель эндотелий-независимой вазодилатации был значительно выше – 11,8-24,1% без различий между группами и контролем и соответствовал нормативным величинам, что свидетельствует о сохраненной способности стенки сосудов к релаксации при условии достаточного количества вазодилататоров. Соотношение ЭЗВД/ЭНВД, позволяющее понять разницу в ответе на различные релаксирующие агенты на двух пробах, составило в контрольной группе 62,6%, при стаже СД1 свыше 3 лет – существенно меньше, прогредиентно снижаясь с увеличением продолжительности диабета (от 2 до 4 группы 41,5-25,8-4,8% соответственно). Ухудшение параметров ЭЗВД можно объяснить недостаточной выработкой вазодилататоров эндотелием сосуда с уменьшением релаксации плечевой артерии.
Дополнительным показателем нарушенного функционирования сосудов является скорость кровотока, снижение которой отражает сужение просвета и увеличение периферического сопротивления сосуда. Уменьшение систолической и диастолической скоростей было значимым после 10 лет течения болезни и в большей степени проявлялось в пробе на ЭЗВД. При проведении теста на ЭНВД в покое, до экзогенного введении донатора оксида азота, скоростные показатели соответствовали таковым в пробе с реактивной гиперемией, с наиболее низкими значениями при стаже СД1 более 10 лет. Однако, после приема нитроглицерина именно в этой группе прирост скорости оказался наибольшим. Это подтверждает наше предположение о сохранной способности ПА к релаксации у детей при достаточном количестве вазоактивных веществ, и сниженной выработки их эндотелием при продолжительном течении диабета, что проявилось однонаправленностью скоростных показателей в период покоя на обеих пробах.
Отклонения значений расчетных индексов (резистивности и пульсативности), косвенно отражающих сосудистое сопротивление и эластичность артериальной стенки, нарастали с увеличением стажа диабета и были максимальными при продолжительности СД1 более 5-10 лет по результатам обеих проб.
Отмечена взаимосвязь между сосудистыми показателями (ЭЗВД, ИР, в меньшей степени ЛСС) с прогрессированием альбуминурии, что позволяет предположить причастность повышенного периферического сопротивления в артериальном русле почек к развитию и прогрессированию диабетической нефропатии. Обратная зависимость, отмеченная между ПИ с уровнем холестерина, может указывать на общность метаболических и сосудистых нарушений в патогенезе ангиопатий при сахарном диабете у детей. Изменения индексов пульсативности и резистивности выявлены у пациентов с диагностированной диабетической нейропатией.
Важно отметить, что все рассматриваемые сосудистые характеристики не зависели от качества долгосрочной компенсации углеводного обмена.
Структурные изменения сонных артерий. Признано, что ультразвуковое исследование толщины слоев интимы и медии ОСА является маркером универсального атеросклероза, в том числе у детей, и информативно даже при отсутствии макроскопически видимых повреждений сосуда (Iannuzzi A. et al., 2004; Tołwińska J. et al., 2004). Исследования ОСА у детей с СД1 немногочисленны и противоречивы (Singh T.P. et al., 2003; Tołwińska J. et al., 2004; Głowińska-Olszewska B. et al., 2005). По нашим данным комплекс интима-медиа имел большую толщину при продолжительности диабета свыше 5-10 лет, в этот же период возрастает доля детей с высокими значениями данного показателя (рис. 18). Наиболее ранним признаком утолщения внутреннего слоя сосуда является увеличение соотношения «ТИМ/диаметр ОСА» (после 3 лет заболевания). Более низкие значения коэффициента растяжимости у больных со стажем СД1 свыше 10 лет свидетельствуют об ухудшении эластических свойств артерий, следующих за изменениями структуры сосудистой стенки.
Наличие прямых взаимосвязей ТИМ и индекса жесткости Юнга, а также отрицательной зависимости эластичности сонной артерии с уровнем альбуминурии и стадией нефропатии позволяет обсуждать системность поражения сосудистого русла. Толщина комплекса интима-медиа также была существенно больше при нейропатии и стабильной дислипидемии у детей с продолжительностью СД1 более 5 лет, что расценивается нами как проявление начальных этапов атерогенеза с вовлечением в патогенез сосудов как мелкого, так и крупного калибра.
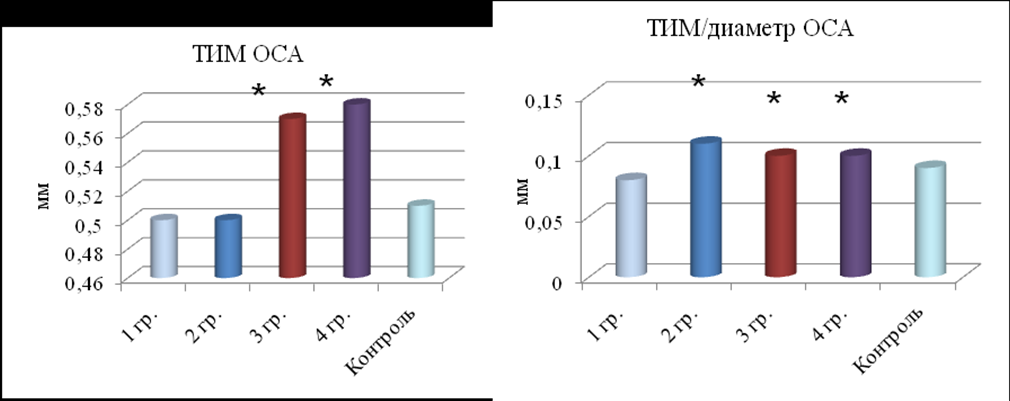
Примечание: * - статистические различия с 1 группой и контролем. Критерии Краскела-Уоллиса и Манна-Уитни.
Рис. 18. Показатели ТИМ ОСА и соотношения ТИМ/диаметр ОСА по группам детей с СД1.
Как и при исследовании плечевой артерии, уровень качества компенсации не являлся определяющим в развитии структурных изменений сонной артерии.
Сопоставление плазменных и сонографических маркеров ЭД выявило положительную корреляцию Э-1 с толщиной интима-медиа (r=0,25 p=0,038), что подтверждает не только вазоконстрикторные влияния Э-1 на сосуды, но и его влияние на усиление пролиферации и репарации внутреннего сосудистого слоя (приложение 1).
Особенности почечных артерий при сахарном диабете у детей. При изучении основных показателей ренальной гемодинамики установлены разнонаправленные изменения ЛСС и ЛДС в почечных и дуговых артериях, с более существенными проявлениями при стаже диабета свыше 10 лет. Более значимые изменения почечного кровотока выявлены в сегментарных артериях с увеличением ЛДС при снижении пульсативного и систоло-диастолического коэффициентов, что может быть проявлением вазоконстрикторных механизмов в прогрессировании нефропатии. О причастности измененных скоростных показателей почечного кровотока к развитию ДН можно судить по результатам корреляционного анализа, подтверждающего положительную взаимосвязь систолической и диастолической скоростей в почечных артериях с альбуминурией и систолическим артериальным давлением (r=0,5-0,57, р<0,05).
Исследование артерий нижних конечностей. Сонография сосудов нижних конечностей позволяет определить степень ишемических поражений и состояние коллатерального сосудистого русла. Опубликованные исследования выполнены в основном на контингнете взрослых больных с сахарным диабетом 2 типа (Дедов И.И. и др., 2007). По нашим данным увеличенные значения лодыжечно-плечевого индекса, свидетельствующие об ишемических нарушениях, выявлены у 29,8% без различий от продолжительности диабета, а также наличия либо отсутствия нейропатии.
Особенности современной инсулинотерапии у детей с сахарным диабетом.
Современная инсулинотерапия, несмотря на существенные достижения, радикально не изменила ситуацию с достижением компенсации у детей и подростков, уровень HbA1c в исследуемой когорте соответствовал критериям высокого риска у 52,4-87,8% больных. Аналогичная ситуация регистрируется в других диабетологических клиниках Европы и Америки (Chase H.P., 2003).
Проведен анализ по данным многолетнего наблюдения эффективности 3 режимов инсулинотерапии: болюс-базисная терапия генноинженерными человеческими препаратами (Ч/Ч), комбинация ультракороткого аналога с базальным инсулином НПХ (А/Ч) и сочетание ультракороткого и пролонгированного аналоговых препаратов (А/А).
Средние суточные дозы инсулина превышали рекомендуемые (0,7 ед/кг/сутки) вне зависимости от стажа заболевания, составили 0,85-1,07 ед/кг/сутки и возрастали преимущественно в первые 5 лет болезни. В возрастном аспекте средние дозы инсулина были максимальными у подростков (0,98 ед/кг/сут), что, вероятно, обусловлено физиологической инсулинорезистентностью этого периода. Следует отметить, что существенное увеличение ССДИ происходит с началом школьного периода в сравнении с дошкольным возрастом (ССДИ 0,91 против 0,79 ед/кг/сутки соответственно).
Инсулинотерапия детям с СД1 проводилась в режиме многократных инъекций «базис-болюс», к моменту окончания наблюдения 69,9% пациентов получали лечение аналогами инсулина, у 18% больных использовалось сочетание ультракороткого аналога с инсулином НПХ и у 12,1% – в качестве болюса и базиса применялись два генноинженерных инсулина.
Значимая динамика гликированного гемоглобина за период наблюдения достигнута на комбинации А/Ч – снижение с 10,1% до 9,1% преимущественно у детей со стажем заболевания менее 3 лет. Пациенты, получавшие сочетание Ч/Ч, имели более высокие уровни гемоглобина А1с (10,1% против 9,3% и 9,1% на других схемах). Сопоставление индивидуальных значений разницы гликогемоглобина за период исследования позволило подтвердить эффективность комбинации ультракороткого аналога и рекомбинантного инсулина НПХ (рис. 19).
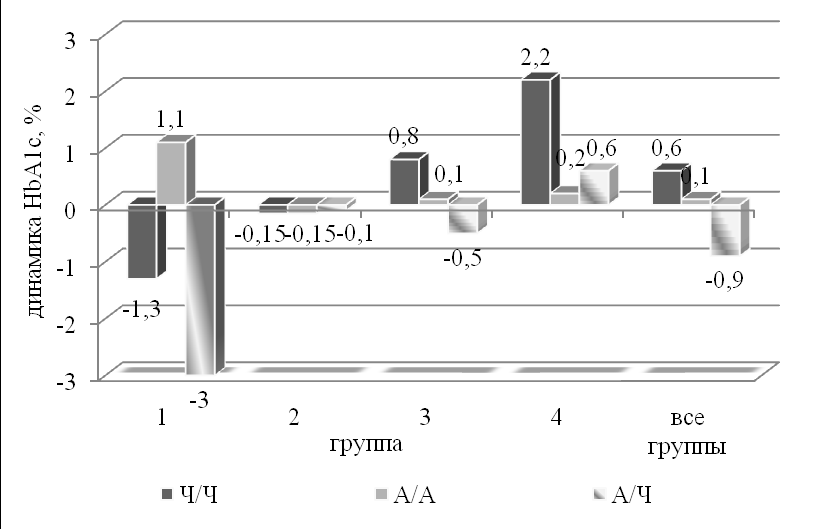
Рис. 19. Изменение уровня гликированного гемоглобина в период наблюдения в зависимости от схемы терапии.
При анализе суточных показателей гликемии схема лечения А/Ч также показала преимущество в общей когорте больных, а также у детей со стажем диабета 3-10 лет (лучшие значения глюкозы крови во второй половине дня и вечером, при отсутствии различий в утренние и ночные часы). Отсутствие значимых различий гликемии на разных схемах инсулинотерапии при стаже менее 3 и более 10 лет можно объяснить легкостью достижения компенсации в начальные годы болезни и низкой чувствительностью к инсулину при длительном стаже СД1 и наличии осложнений. Мы предполагаем, что выявленная эффективность комбинации «аналоговый ультракороткий инсулин + человеческий генноинженерный препарат» отражает потенцированный фармакокинетический эффект данных препаратов. Достижение более низких значений суточной гликемии и гликированного гемоглобина при схеме А/Ч было достигнуто меньшими дозами болюсного инсулина и оптимальным соотношением «болюс/базис». Проведенный анализ позволяет считать указанную комбинацию препаратов оптимальной (совпадение пиков действия инсулина НПХ и быстродействующего ультракороткого аналога). Напротив, схема с двумя человеческими инсулинами показала наименьший сахароснижающий эффект.
Нами анализировалось количество гипогликемических эпизодов у детей на разных схемах терапии. В общей когорте больных на всех комбинациях препаратов зарегистрировано сопоставимое количество гипогликемических эпизодов, в том числе ночных. Различия отмечены только по числу больных, имевших гипогликемии, – меньшее количество на схеме Ч/Ч в сравнении с терапией двумя аналогами.
В целом выполненное исследование позволило изучить динамику заболеваемости сахарным диабетом у детей и подростков Красноярского края, обозначить территории с наиболее высокими показателями выявляемости рассматриваемой патологии, представить данные об особенностях манифестации сахарного диабета 1 типа у детей, обозначить варианты нарушенного физического развития, особенности пубертата и сопутствующие заболевания с учетом продолжительности и компенсации сахарного диабета. Наряду с этим, проведена оценка качества метаболического контроля по показателям углеводного и липидного обменов, определена частота и характер сосудистых осложнений в соответствии с возрастом, стажем и качеством компенсации углеводного и жирового обменов. Выявлена причастность плазменного маркера эндотелиальной дисфункции к формированию и прогрессированию сосудистых осложнений, изучено функциональное состояние сосудов и характер морфологических изменений сосудистой стенки и сопоставлена эффективность различных схем терапии препаратами инсулина и их аналогами. Прослеженный характер взаимосвязи клинических, лабораторных и инструментальных методов обследования позволил предложить мероприятия по управлению и контролю за сахарным диабетом в детском возрасте.
ВЫВОДЫ.
- Показатель заболеваемости сахарным диабетом среди детей и подростков Красноярского края ниже значений в РФ и Сибирском Федеральном округе (8,38 и 8,12/ 100 тысяч соответственно без гендерных различий); распространенность диабета среди подростков в 2 раза выше по сравнению с детьми до 15 лет и составляет 100,4/100 тысяч, против 50,3/100 тысяч с наиболее низкими значениями в возрастной группе до 5 лет – 4,75/100 тысяч. Дебют сахарного диабета у 46,1% пациентов приходится на возраст 7-12 лет (в 23,6% детей манифестация наступает после 12 лет и только в 10,7% у детей до 3 лет) с наибольшим числом впервые заболевших в осенне-зимний период. Особенностями вновь выявленного диабета по данным проспективного наблюдения являются увеличение показателей гликированного гемоглобина (медиана 11,8%) и более выраженная декомпенсация с кетоацидозом (свыше 2/3 пациентов).
- Физическое развитие детей при сахарном диабете характеризуется ухудшением роста с 4 года заболевания и увеличением числа низкорослых пациентов после 6 лет болезни при подтвержденной взаимосвязи ростовых показателей и качества углеводного обмена с позитивным влиянием даже непродолжительных периодов компенсации (до 3-6 месяцев). Выявленная зависимость массо-ростовых показателей, среднесуточной дозы инсулина и компенсации углеводного обмена рассмотрена с позиции особенностей гормоногенеза и инсулинорезистентности при диабете 1 типа.
- Сахарному диабету у детей сопутствует высокая частота аутоиммунного поражения щитовидной железы (3,7%, против 1,2% в детской популяции), заболеваний пищеварительной (19,9%, против 12,9%) и мочевой систем (18,5%, против 12,9%); низкой выявляемостью атопических заболеваний (4,8%, против 10%) подтверждена гипотеза об альтернативных путях развития аллергических и аутоиммунных процессов. Нарушения полового развития нарастают по мере увеличения стажа заболевания и регистрируются в 29,4% наблюдений, преимущественно у девушек.
- Высокие значения гликированного гемоглобина («безопасный» уровень HbA1c имеют 15,3-39,7% пациентов в первые 5 лет наблюдения и менее 10% в последующие годы) с нарастанием числа декомпенсированных больных по мере увеличения стажа заболевания (неудовлетворительная компенсация зарегистрирована у 52-59% детей в первые 5 лет заболевания, у 72,6% пациентов, больных в течение 5-10 лет, и у 87,8% - при стаже более 10 лет) подтверждают трудности управления диабетом в детском возрасте.
- Сахарный диабет у детей характеризуется негативными изменениями атерогенных фракций липидов (преимущественно у подростков старше 12 лет и девушек после 3 года заболевания на фоне нарушенного полового развития), которые имеют преходящий характер на начальных этапах болезни и становятся постоянными при хронической декомпенсации, вместе с тем, стабильность липопротеидов высокой плотности подтверждает сохранность протективных механизмов в развитии раннего атерогенеза.
- Выявляемость диабетической нефропатии у детей составляет 15,4%: первая стадия дебютирует на 4-5 году заболевания (у 8,5% больных микроальбуминурия установлена в первые годы диабета), вторая стадия нефропатии наступает после 6 года болезни; естественному течению нефропатии сопутствует прогрессирование гиперлипидемии и присоединение артериальной гипертонии (у 13,6% – в стадии микроальбуминурии и у 46,2% детей в стадии протеинурии); развитие данного осложнения существенно снижается даже при наличии непродолжительной компенсации (3-6 мес.), что определяет необходимость более настойчивых терапевтических мер по улучшению метаболического контроля.
- Лечение диабетической нефропатии ингибиторами ангиотензин-превращающего фермента было эффективным у 78,7% больных (55,6- 90% по группам) независимо от длительности заболевания: в первой стадии указанная терапия должна составлять не менее одного года, т. к. ранняя отмена препарата приводит к нарастанию уровня микроальбуминурии в ближайшие 6 месяцев, во второй стадии назначение субгипотензивных доз не сопровождается существенной положительной динамикой.
- По результатам стандартизованного подхода диабетическая дистальная нейропатия верифицирована у 61,3% обследованных (бессимптомные стадии нейропатии отмечены у 32,3% пациентов); болевой синдромом в нижних конечностях, отмеченный каждым вторым ребенком со стажем более 5 лет, не имеет выраженной взаимосвязи с объективными симптомами. Наиболее ранними миографическими признаками нейропатии являются увеличение времени резидуальной латентности и снижение амплитуды М-ответа по более тонким нервным волокнам, в последующем более значимым параметром следует считать снижение скорости распространения нервного возбуждения.
- Диабетическая ретинопатия выявлена у 7,3% больных (патология глазного дна, определяемая как «ангиопатия сетчатки», диагностирована у 38,6% пациентов) с появлением первых признаков поражения сетчатки уже после 3 лет стажа СД1 и существенном росте числа больных с ретинопатией после 10 лет течения диабета (34,2% обследованных с СД1). После 3 лет заболевания изменениям на глазном дне сопутствует повышенная экскреция альбумина с мочой, что указывает на единство патогенетических механизмов в развитии микрососудистых осложнений; при стаже заболевания свыше 10 лет патология сетчатки сопровождается увеличением холестерина и триглицеридов крови.
- Нарастание эндотелина-1 находится в прямой зависимости от продолжительности заболевания: начальные проявления эндотелиальной дисфункции отмечены у 19% детей, болеющих СД1 менее 3 лет, и у 52% обследованных при стаже свыше 5 лет. Высокие значения эндотелина-1 сопутствуют длительной декомпенсации углеводного обмена (независимо от стажа заболевания), стабильной дислипидемии и диабетической нефропатии, а также определяют прогноз терапии ингибиторами АПФ при поражении почек.
- Показатели эндотелий-зависимой вазодилатации после 3 лет болезни характеризуются недостаточной релаксацией сосуда у 66,7-76,9% больных; при продолжительности диабета более 5-10 лет отмечено максимальное снижение показателя вазодилатации (до 4,75-4,69% против 13,53% в контроле) на фоне сохранной эндотелий-независимой вазодилатации. Дополнительным подтверждением нарушенного функционирования сосудов после 10 лет заболевания являются снижение скоростей кровотока на пробе с реактивной гиперемией.
- Увеличение соотношения ТИМ к диаметру ОСА (выявляемое уже после 3 лет диабета) следует отнести к раннему признаку изменения сосудистой стенки; утолщение комплекса интима-медиа с одновременным возрастанием доли детей (55,6-68,2% по группам), имеющих высокие значения данного показателя, доказано при продолжительности диабета свыше 5 лет. Доказанная зависимость ТИМ от выраженности альбуминурии, стадии нефропатии, наличия нейропатии и стабильной дислипидемии может быть отражением начальных этапов атерогенеза, с вовлечением в патогенез сосудистых осложнений артерий как мелкого, так и крупного калибра, при этом низкие значения эластичности сонной артерии у больных со стажем СД1 свыше 10 лет подтверждают наличие начальных структурных изменений, предшествующих атеросклерозу крупных сосудов.
- Изменения скоростных показателей почечного кровотока при стаже заболевания свыше 10 лет маркируют сосудистую дисфункцию, взаимосвязаны с альбуминурией, артериальным давлением и подтверждают причастность вазоконстрикции почечных сосудов среднего калибра к развитию диабетической нефропатии на фоне уже имеющихся гломерулярных нарушений. Кровоснабжение сосудов нижних конечностей по данным дуплексного исследования (по показателю лодыжечно-плечевого индекса) нарушено у 36,9% больных, из них в 29,8% увеличенные значения свидетельствуют об ишемической дистальной нейропатии.
- Ведущей схемой лечения детей Красноярского края является комбинация ультракороткого и пролонгированного инсулиновых аналогов – 69,9% больных. Лучшая динамика гликированного гемоглобина (снижение с 10,1% до 9,1% за период наблюдения) и суточной гликемии достигнута сочетанием ультракороткого аналога с пролонгированным человеческим инсулином преимущественно у детей со стажем менее 3 лет (с 12,3% до 9,1%), что обусловлено фармакокинетикой препаратов, обеспечивающих потенцированный гипогликемический эффект.
ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ
- В целях совершенствования оказания диабетологической помощи привести в соответствие штатное расписание детских эндокринологов в территориях края, обеспечить внедрение новых технологий в процесс последипломного образования (непрерывность, стандартизация оказания помощи, использование дистанционных форм обучения и консультирования и т.д.), активизировать профилактическую и информационную работу по проблеме диабета с населением в рамках создаваемых центров здоровья.
- Повысить эффективность оказания амбулаторно-поликлинической помощи детям с сахарным диабетом: педиатрам и детским эндокринологам обеспечить регулярность антропометрии, своевременность выявления и лечения сопутствующей патологии, выполнение алгоритмов оказания помощи при неотложных состояниях и интеркуррентных заболеваниях, соблюдение сроков и объемов регламентированной диагностики диабетических осложнений, контроль и коррекцию инсулинотерапии в т. ч. с использованием мобильных технологий; среднему медицинскому персоналу - проведение «школы диабета» для больных и их родителей, активный своевременный патронаж с оценкой качества самоконтроля и питания.
- В условиях специализированных отделений в соответствии с существующими стандартами продолжить внедрение в практику высокотехнологичных видов оказания помощи (суточный мониторинг гликемии, помповая инсулинотерапия) с расширением и углублением программ преподавания в школах для больных диабетом.
- Внедрить в работу специализированных отделений определение уровня эндотелина-1 у больных после 5 лет течения диабета для уточнения сосудистого риска и определения прогноза терапии ингибиторами АПФ при диабетической нефропатии.
- Расширить использование ультразвуковых методов диагностики сосудистых осложнений с динамической оценкой комплекса интима-медиа сонных артерий и соотношения толщины интима-медиа к диаметру общей сонной артерии для верификации раннего атеросклероза и своевременного принятия решений о терапевтической тактике.
- Повысить качество диагностики диабетической нейропатии с использованием комплексного подхода, включающего миографическое обследование с определением времени резидуальной латентности и амплитуды М-ответа в первые годы заболевания, а также скорость распространения нервного возбуждения при стаже заболевания свыше 5 лет.
- Привести в соответствие с современными требованиями диагностику диабетической ретинопатии (фундус-фотография глазного дна, многополярная оценка сетчатки, использование международных протоколов исследования) на этапе оказания специализированной помощи.
- Обеспечить терапию начальной стадии диабетической нефропатии ингибиторами ангиотензин-превращающего фермента продолжительностью не менее 1 года с решением вопроса о своевременной смене препарата под контролем эндотелина-1 при отсутствии эффекта от лечения.
- Рекомендовать инсулин в дозе до 1,0 ед/кг/сутки для стартовой терапии вновь выявленного диабета (болюс/базис примерно равны 0,6/ 0,4 ед/кг/сутки); сочетание двух человеческих инсулинов может быть рекомендовано только при наличии противопоказаний к назначению инсулиновых аналогов.
