Медицинские информационные технологии не роскошь, а средство продвижения здравоохранения по пути реформ
| Вид материала | Документы |
- Рефераты по дисциплине «Информационные технологии в скс и Т. Оргтехника» Интернет-реклама,, 15.93kb.
- Название Предмет Направление, 921.62kb.
- Информационные технологии как средство повышения эффективности обучения в школе, 63.19kb.
- Информационные технологии на уроках географии как средство повышения качества развивающего, 113.63kb.
- «информационные технологии как средство накопления, упорядочивания и обмена биологической, 230.5kb.
- Pr и рекламные – технологии как средство продвижения художественных промыслов Русского, 965.51kb.
- Тема проекта, 118.5kb.
- Эффективные методы продвижения компаний, 952.19kb.
- Международная конференция «Информационные технологии в образовании и науке», 86.4kb.
- Гора А. А., Кравцова Ю. М., Ледков, 106.03kb.
Медицинские информационные технологии - не роскошь, а средство продвижения здравоохранения по пути реформ.
В переходный период в условиях рыночной экономики в здравоохранении произошли процессы, реально сократившие управленческие функции государства, что привело к децентрализации и коммерциализации отрасли. Отрасли, которая глобально затрагивает интересы каждого жителя Росси. Общеизвестно, что при ослаблении регулирующей роли государства расходы на содержание здравоохранения будут только расти.
Принятый правительством курс на усиление государственного регулирования медицинской деятельностью является стратегическим направлением развития здравоохранения. В основу реформы заложен принцип перехода здравоохранения от лечебных функций к системе медико-профилактического обслуживания населения, от страхования случая заболевания к страхованию здоровья. Цель реформирования - создание условий, при которых станет выгодно:
- пациенту вести здоровый образ жизни;
- работодателю вкладывать деньги на мероприятия по укреплению здоровья сотрудников, чем оплачивать счета за их лечение;
- ЛПУ заниматься профилактической работой, чем лечебной;
- ОМС финансировать не объем услуг, а показатели здоровья застрахованных.
Управление отраслью не возможно без системного учета, анализа, контроля и планирования. Для этого нужна оперативная и достоверная информация, поступающая в реальном режиме времени. Во-первых, о деятельности учреждения здравоохранения (объемы оказанной помощи, их ресурсное обеспечение, финансовые поступления, затраты на лечение по видам помощи и т.д.) и показателей здоровья обслуживаемого населения (заболеваемость, травматизм, первичный выход на инвалидность и т.д.) во-вторых. На основе этих сведений будут разрабатываться математические модели (для расчета алгоритмов развития здравоохранения) и приниматься стратегические решения.
Так как государственные, муниципальные, частные и ведомственные системы здравоохранения имеют различный организационно-правовой статус, возникнут проблемы, связанные с централизованным их управлением. Однако, многие из них можно избежать, объединив медицинские учреждения едиными отраслевыми стандартами учета и отчетности, клиническими протоколами лечения и медико-экономическими стандартами.
Отдел статистики и информатики Минздрава России уже приступил к реформированию отраслевой службы медицинской статистики. Реформирование службы ведется в двух направлениях: первое – перестройка структуры и ресурсов службы медицинской статистики, второе – унификация и актуализация учетно-отчетной документации, единой для всех систем здравоохранения, с учетом возможности ее последующего автоматизированного ввода и обработки медицинскими информационными системами (МИС). Ведется в Минздраве РФ и работа по созданию клинических протоколов и медико-экономических стандартов по наиболее часто встречающимся патологиям. В целях скорейшего создания МИС в здравоохранении, предпринят ряд конструктивных шагов:
- в 1995 г. издается приказ №85 “О сертификации программных средств и баз данных в системе Минздравмедпрома России”:
- в 1996 г. утверждается “Концепция создания государственной системы мониторинга здоровья населения России”:
- в 2001 г. приказом Минздрава РФ №180 в номенклатуру учреждений здравоохранения субъекта Российской Федерации включено новое Государственное учреждение - “Медицинский информационный аналитический центр” (МИАЦ):
- в 2002 г. издается приказ №73 “О создании единой системы информатизации в здравоохранении”.
Опыт ряда зарубежных стран показывает, что создание МИС государственного уровня дорогого стоит. Так, по данным американской профессиональной ассоциации HIMSS - Healthcare Informatics and Management System Society (Общество по информатике и системам управления в медицине), объединяющей более 11,5 тысяч специалистов, только на разработку и модернизацию МИС госпитали США тратят 8,5 млрд. долларов ежегодно. Таких денег на эти цели в бюджете Российского здравоохранения не найдется.
Какой же выход? Какой рецепт должен явиться наиболее реалистичным применительно к Российскому здравоохранению?
В 2002 г. на Всероссийском совещании руководителей службы медицинской статистики и руководителей МИАЦ органов управления здравоохранением РФ было отмечено, что основная масса отечественных разработок (иногда очень профессионально выполненных) создается, как правило, под задачу конкретной клиники, иногда одной из ее структур или одного автоматизированного рабочего места (АРМ) - так называемый позадачный подход.
Учет деятельности отдельно взятого структурного подразделения, без какой-либо связи с другими видами медицинской деятельности учреждения, исключает возможность решения обобщенных вопросов управления. Управленческие решения в здравоохранении могут приниматься только с учетом взаимодействия всех его служб, в качестве единого процесса по оказанию пациенту медицинской помощи. Нельзя управлять отдельно коечным фондом вне связи его с оценкой работы поликлиник, служб скорой медицинской помощи (СМП), диагностических, параклинических служб. При программировании МИС нужен системный подход, учитывающий все виды оказанной помощи. В работе МИС должны быть использованы как минимум два стандарта: стандарт электронной записи о пациенте и стандарт (протокол) электронного обмена данными.
При создании стандарта электронной записи должна использоваться единая нормативно справочная информация: международный классификатор диагнозов МКБ-10, общероссийский классификатор административно-территориальных образований (ОКАТО), справочники простых и сложных медицинских услуг, лекарственных препаратов, льготных категорий пациентов, справочник врачебных специальностей и т.д.
Такой подход обеспечивает стандартное взаимодействие (обмен данными) программного обеспечения ЛПУ, как нижнего звена создаваемой “Единой информационной системы здравоохранения России”, с программным обеспечением МИАЦ, ТФОМС и далее по каналам связи главными вычислительными центрами Минздрава РФ и Федерального Фонда ОМС. Это и будет еще одним шагом в восстановлении вертикали управления в здравоохранении.
Разработкой подобного уровня системного программного продукта озаботился Московский областной фонд ОМС. Расчеты показали, что стоимость только разработки автоматизированной системы составляет 1 млн. 370 тыс. долларов (Журнал «Экономика здравоохранения» №5, 6 за 2000 г., А.А. Черепова, В.В. Максаков “Концепция информатизации системы обязательного медицинского страхования Московской области /АСУ ОМСМО/”). Профинансировать на начальной стадии весь бюджет проекта Московскому областному фонду ОМС не представляется возможным, а поэтапное финансирование его либо отодвигает срок реализации проекта, либо затормозится вовсе.
В 2000 г. и Федеральный Фонд ОМС утвердил концепцию информатизации системы ОМС. Стратегическое направление концепции – “интеграция информационных систем ЛПУ, органов управления здравоохранением, территориальных фондов ОМС, страховых медицинских компаний, вычислительных центров Минздрава РФ и ФОМС в единую информационную систему отрасли”. На первом этапе развития предусмотрено “оснащение максимального количества ЛПУ минимально необходимым количеством компьютеров для организации автоматизированной системы учета медицинской помощи и формирования счетов и отчетности по ОМС. Так как наиболее полную и адекватную информацию содержат информационные системы первичного звена здравоохранения (ЛПУ) и являются местом формирования персонифицированного регистра населения”.
В целях сокращения времени, трудоемкости и стоимости Федеральный Фонд ОМС решил провести “естественный отбор” существующих в здравоохранении и системе ОМС программных продуктов (ПП). Для этого в 2000 г. провел Всероссийский конкурс базового программного обеспечения. В конкурсном отборе участвовало 150 представителей территориальных фондов, органов управления здравоохранением из 23 регионов страны. Победителями стали ПП, разработанные фирмой “Релакс” (Москва), Углической (Ярославльская обл.) и Торжокской (Тверская обл.) центральных районных больниц (ЦРБ).
«Показательно, что двое из трех призеров – ЛПУ. Это подтверждает постулат: информационные системы “выращиваются” совместными усилиями программистов и пользователей» – так прокомментировал результаты конкурса его председатель, руководитель службы информационно технического обеспечения Федерального Фонда ОМС А. П. Столбов (Медицинская газета №43 от 9.06.2000 «Ставка - на пользователя»).
Очевидность начала процесса создания МИС с лечебного учреждения подтверждается и американской профессиональной ассоциацией HIMSS, сформировавшей 10 требований к проектированию компьютерных систем:
- Удовлетворять нуждам всего персонала клиники и быть ориентированной на больного.
- Гибкость, адаптируемость и простота ввода изменений.
- Интегрируемость в состав других информационных систем.
- Пользователи должны видеть полезность и выгодность МИС.
- Обеспечение ненавязчивого автоматического кодирования медицинских терминов в целях дальнейшего анализа.
- Управление ключевыми элементами системы должно быть в руках медицинского учреждения, а не у разработчика системы.
- Организация должна быть способна разрабатывать и внедрять решения постепенно, добавляя новые задачи в единую работающую систему.
- МИС должна разрабатываться медициной для медицины, т.е. специалисты клиник должны принимать самое активное участие в разработке концепции.
- Непосредственный ввод данных медицинским персоналом, легкий доступ к информации, выдача в реальном времени сигналов тревоги и запланированных мероприятий.
- МИС должна расти вместе с ростом организации.
В связи с этими правилами, реализация и контроль проекта МИС, в том числе и в здравоохранении европейских государств, поручается авторитетным врачам, включенным в команду разработчиков, которые способны решать возникающие конфликты при внедрении ПП. Главным аргументом целесообразности использования информационных систем в медицинской практике (считают зарубежные разработчики МИС) является то, что их применение ведет к экономии и рациональному использованию ресурсов, заметно превышающим соответствующие затраты на создание МИС.
Минздрав РФ и Федеральный Фонд ОМС в своих концепциях информатизации отрасли также пришли к единому мнению, что процесс создания МИС нужно начать с ЛПУ. Уникальным стандартом ЛПУ по определению является ЦРБ. Именно в ЦРБ имеются все структурные подразделения по оказанию медицинской помощи населению.
К сожалению, некоторые руководители ЦРБ имеют чрезвычайно смутное представление о том, как компьютеризация его учреждения могла бы уменьшить отчетный бумагооборот, повысить качество и эффективность работы клиники, сэкономить средства. Они убеждены в том, что компьютерные технологии нужны только для нужд медицинской статистики. И если информацию о работе МИС не детализировать, то мы рискуем оставить этих главных врачей на дальнейшее неведение, а как следствие - и на дальнейшее заблуждение относительно значимости МИС в современных условиях.
Информационные технологии в ЦРБ предназначены с одной стороны, для системного учета и анализа деятельности служб учреждения и мониторинга состояния здоровья обслуживаемого населения с другой. Что касается системного учета и анализа деятельности ЛПУ , то тут можно выделить две составляющие (две цели):
- обеспечить достоверное планирование объемов медицинской помощи,
- провести учет оказанной помощи и в объемных и в финансовых показателях, проанализировать показатели здоровья обслуживаемого населения и осуществить контроль над рациональным использованием ресурсов.
Раньше главному врачу таким планированием, таким учетом, таким анализом заниматься не приходилось и вот почему. Планирование осуществлялось сверху и строго по вертикали. Планировались кадры, медикаменты ,оборудование ,мягкий инвентарь ,транспорт и т.д. Отчитывались главные врачи о работе ЛПУ раз в году, предоставляя в Департамент здравоохранения статистический отчет по утвержденным формам. О рациональном использовании ресурсов не упоминалось, так как экономить в здравоохранении считалось не этичным.
В новых условиях хозяйствования и экономической самостоятельности ЛПУ, сверху подаваемого - не стало. Теперь все надо покупать, и не по твердым государственным ценам, а по рыночным. В том числе и такие виды услуг, о которых раньше и не задумывались: тепло, электроэнергия, вода, телефон, радиосвязь. Вместо нормативов потребления – муниципальный заказ на исполнение объемов помощи. Основным фактором в планировании деятельности ЦРБ стал финансовый норматив в виде норм подушевого финансирования и норматива затрат на законченный случай лечения больного (тариф на койко-день и посещение).
Новые финансовые взаимоотношения и экономическая самостоятельность учреждения должна бы затронуть интересы каждого сотрудника. К сожалению, этого не происходит по двум причинам:
первая - медработники не привлекаются к процессу планирования, и до каждого из них не доводится муниципальный заказ объемов помощи и услуг;
вторая - не задействован экономический регулятор – «каждому по труду и качеству оказаний помощи».
Фактически, даже при условии не выполнения плана посещений, плана койко-дней, числа выполненных исследований и анализов – зарплата начисляется. Медработник свой скромный оклад по единой тарифной сетке (ЕТС) получает гарантированно. Нет у сотрудников и экономической мотивации к рациональному использованию ресурсов.
Зададимся вопросом, кто добывает ресурсы (лекарства, реактивы, инвентарь, оборудование, бензин и т.д.)?
Получим ответ – главный врач и администрация муниципального образования.
А кто тратит? Ответ очевиден – это делают врачи. Это они, выбирая те или иные схемы лечения, потребляют ресурсы и при этом не всегда задумываются о цене вопроса. Привлечь медперсонал к процессу планирования, обучить его просчитывать свои решения в рублях, создать условия для развития экономической мотивации рационального использования ресурсов – вот задача текущего дня.
Пример тому, как это на практике реализовано, имеется в ряде регионов. Там, в условиях подушевого финансирования, наладили персонифицированный учет объема выполненных работ, там действует экономический регулятор, то есть осуществляется дифференцированная оплата труда по личному вкладу, и по личной отдаче каждого. Там организовано планирование на уровне структурных подразделений. То есть муниципальный заказ доводится до каждого отделения и структурного подразделения, а в нем (в отделении) - до каждого сотрудника. И каждый медработник знает, что вот за этот объем и уровень качества медицинской помощи он получит зарплату по ЕТС, а вот за дополнительный объем и за рациональное использование ресурсов (медикаментов, оборудования, бензина, тепла, электроэнергии) будет доплата.
В ряде выше упомянутых регионов, страховые компании уже перешли на оплату показателей здоровья, а за профилактическую работу ввели оплату по двойному тарифу.
Планирование работы ЛПУ только по объемам оказанной помощи не совсем корректно и логично. Для здравоохранения более логично не то, сколько пациентов пролечили, а то сколько пациентов не заболело, не умерло, не перешло на инвалидность. А это означает, что во главу угла нужно ставить показатели здоровья населения, то есть оценивать работу ЛПУ не только по числу случаев лечения, но и по показателям профилактической помощи. Поощрять не случаи заболевания пациентов, а показатели оздоровления прикрепленного населения. Проведем аналогию с работой противопожарной службы: там не планируют объемы возгораний и не платят за число пожаров, а совсем наоборот, чем меньше число пожаров, тем выше оценка труда пожарных.
Следует заметить, что за ресурсосберегающими новациями не успевает система бухгалтерского учета, особенно по учету важнейшего ресурса здравоохранения - медикаментов. Медикаменты, по-прежнему списываются ежемесячно: все и сразу. Предметно-количественный учет их ведется только по спирту и наркотическим препаратам, так как они нормируются. Ни о каком адресном, персонифицированном учете остальных лекарств, по бухгалтерскому учету не предполагается. Однако финансовая составляющая медикаментов в тарифе стационарной помощи очень значительна и достигает 25-40% .
Еще в 1995 г. мы наладили компьютерный персонифицированный учет медикаментов, и это дало нам сокращение их расхода в стационаре на 42% и на 48% по льготному лекарственному обеспечению. Но компьютерная технология учета ЛС это не только бухгалтерский учет. Встроенный в программу модуль позволяет проводить экспертизу качества медикаментозной терапии, ее адекватность тяжести болезни, соответствие ее лекарственному формуляру, перечню жизненно-важных лекарственных препаратов.
И это очень важный момент. По экспертным данным Минздрава РФ не правильно назначенная лекарственная терапия в структуре причин больничной летальности занимает пятое место. Даже в благополучной Америке ежегодно 100 тыс. пациентов умирают от неправильно назначенной врачами лекарственной терапии. И всем нам хорошо известны случаи, когда лечили пациента, например, от пневмонии, а на вскрытии обнаруживалось, что у пациента был туберкулез. При этом, иногда, лекарства приходилось покупать родственникам пациента.
Как, в этом случае, защитить интересы пациента и научить врача отвечать за свои действия? Для этого необходимо, что бы система оказания помощи была прозрачна для контроля и экспертизы. Это и осуществляет программное обеспечение по учету лекарственной терапии. Технология созданной нами МИС, позволяет электронную версию истории болезни (в том числе и по медикаментозному курсу лечения) в день выписки пациента переправить в страховую компанию, в ТФОМС, в департамент здравоохранения, для соответствующей экспертизы. При этом не преследуется цель – уличить врача в некорректных действиях. Цель в другом - защитить права пациента и повысить профессиональный статус врача. Такая система учета и контроля обеспечивает у врача чувство ответственности за свои действия.
Для того, чтобы достоверно учесть заболеваемость населения и рассчитать достоверные показатели здоровья, необходимо поручить эту работу компьютеру. Обоснуем почему. При ручном учете заболеваний статистическая достоверность (по данным Минздрава России) составляет не более 60%. А уровень приписок числа посещений, по разным регионам страны составляет от 40 до 60%. Как же можно планировать объемы работ и проводить их финансирование, если учет недостоверный? Как можно осуществлять подушевое финансирование, если достоверно не известно число застрахованных лиц? Как учесть численность прикрепленного населения, если нет электронного банка данных?. Изменения в статусе пациента происходят ежедневно. В день обращения ему может быть установлен новый диагноз. Возможно и тот, который относится к льготной категории лекарственного обслуживания: онкологический, фтизиатрический, сахарного диабета. Это социально значимые заболевания, оплата лекарств по ним осуществляется из бюджета федерального уровня по целевым программам. А эта информация требует раздельного учета.
В день обращения пациента выясняется, что он сменил место работы; или прекратил трудовую деятельность; пациентка вышла замуж и сменила фамилию, адрес и паспорт. Ежедневно пациенты рождаются, умирают, прибывают из других регионов, временно выезжают (на учебу, работу) или переезжают в другой регион. Кто кроме ЛПУ сможет донести динамику этих изменений до страховых компаний? А такие достоверные сведения крайне необходимы, причем в реальном режиме времени. Потому что по числу застрахованных лиц осуществляется ежемесячное финансирование ЛПУ, а финансирование не может быть приблизительным. Такой учет, такие достоверные сведения сейчас потребуются и для Пенсионного фонда. Адресная помощь как раз и предполагает персонифицированный учет оказанных услуг. Нужно конкретное подтверждение и тому, что на момент обращения в ЛПУ пациент действительно был “неработающим пенсионером по старости”. А это далеко не стабильная ситуация. Сегодня пенсионер не работающий, а завтра уже устроился работать. Но Пенсионный фонд готов платить только за достоверную информацию, и только за тот период лечения, когда пенсионер не работал. И контроль будет осуществляться по персонифицированной базе данных Пенсионного фонда.
На сегодняшний день стало очевидным то, что кроме страховых компаний, ТФОМС, Пенсионного фонда, и региональная власть, и местная администрация хотят знать, на что потрачены деньги в здравоохранении, как осуществлялся контроль над рациональным их использованием, и к каким показателям здоровья населения привели эти финансовые вложения.
При создании МИС в Торжокской ЦРБ мы использовали, дополнительно к вышеуказанным правилам ассоциации HIMSS еще два:
- Минимальным числом ЭВМ осуществить максимальный учет всей деятельности ЛПУ.
Для этого мы установили ЭВМ в местах традиционного сбора и учета информации (в кабинетах статистики, регистратурах, бухгалтерии, в подразделении параклинических услуг). Экономически это целесообразно, так как приобретать ЭВМ в каждый врачебный кабинет, на каждое рабочее место – дорого. Кроме того, мы унифицировали учетные документы таким образом, что на заполнение их требуются секунды. Все эти новации позволяют не отвлекать врача от основного вида своей деятельности – лечить пациента.
- МИС должна включать в себя встроенный автоматизированный контроль, обеспечивающий достоверность вводимой информации.
Этот прием психологически оправдан, так как не вызывает у медработника чувства опасения сделать “что-нибудь не так”.
Кроме того, МИС должна охватывать всю совокупность сведений в системе медицинского обслуживания пациентов и иметь возможность получить различные экспертные показатели:
- Показатели процесса - отображают количественную характеристику действия медиков (число обслуженных пациентов, оказанных услуг, вызовов СМП, проведенных койко-дней; охват населения прививками, диспансерным наблюдением, флюорографическим осмотром и т.д.).
- Промежуточные показатели - (характеризующие процессы оказания медицинской помощи):- своевременное выявление патологии, обоснованность госпитализации, своевременное взятие пациентов на диспансерный учет, анализ расхождения диагнозов, объема диагностических и лабораторных исследований; соблюдение стандартов длительности лечения, отклонение от лекарственного формуляра при медикаментозной терапии; удельный вес параклинических методов лечения - т.е. соответствие оказанной помощи стандартам и протоколам лечения.
- Показатели результата (конечные результаты) - снижение трудопотерь и случаев выхода на инвалидность; снижение сроков длительности лечения, уровня госпитализации, обращаемости на СМП; снижение показателей смертности в трудоспособном возрасте; снижение уровня заболеваемости и болезненности, как результат своевременной и эффективной диспансеризации и высокого уровня иммунизации; снижение числа «запущенных» случаев онкопатологии, туберкулёза и т.д.
- Показатели эффективности лечения - отсутствие рецидивов, осложнений, случаев повторной госпитализации; соответствие уровня затрат объему оказанной помощи; удовлетворенность застрахованных пациентов уровнем оказанной помощи; улучшение показателей здоровья населения и т.д.
Для внутрисистемного обмена медико-экономической информацией об обращениях пациента в различные ЛПУ региона, были разработаны протоколы и стандарты обмена на территориальном и региональном уровнях (рисунок 1).
Рисунок 1
Схема обмена персонифицированной медико-экономической, статистической и финансовой информацией в регионе
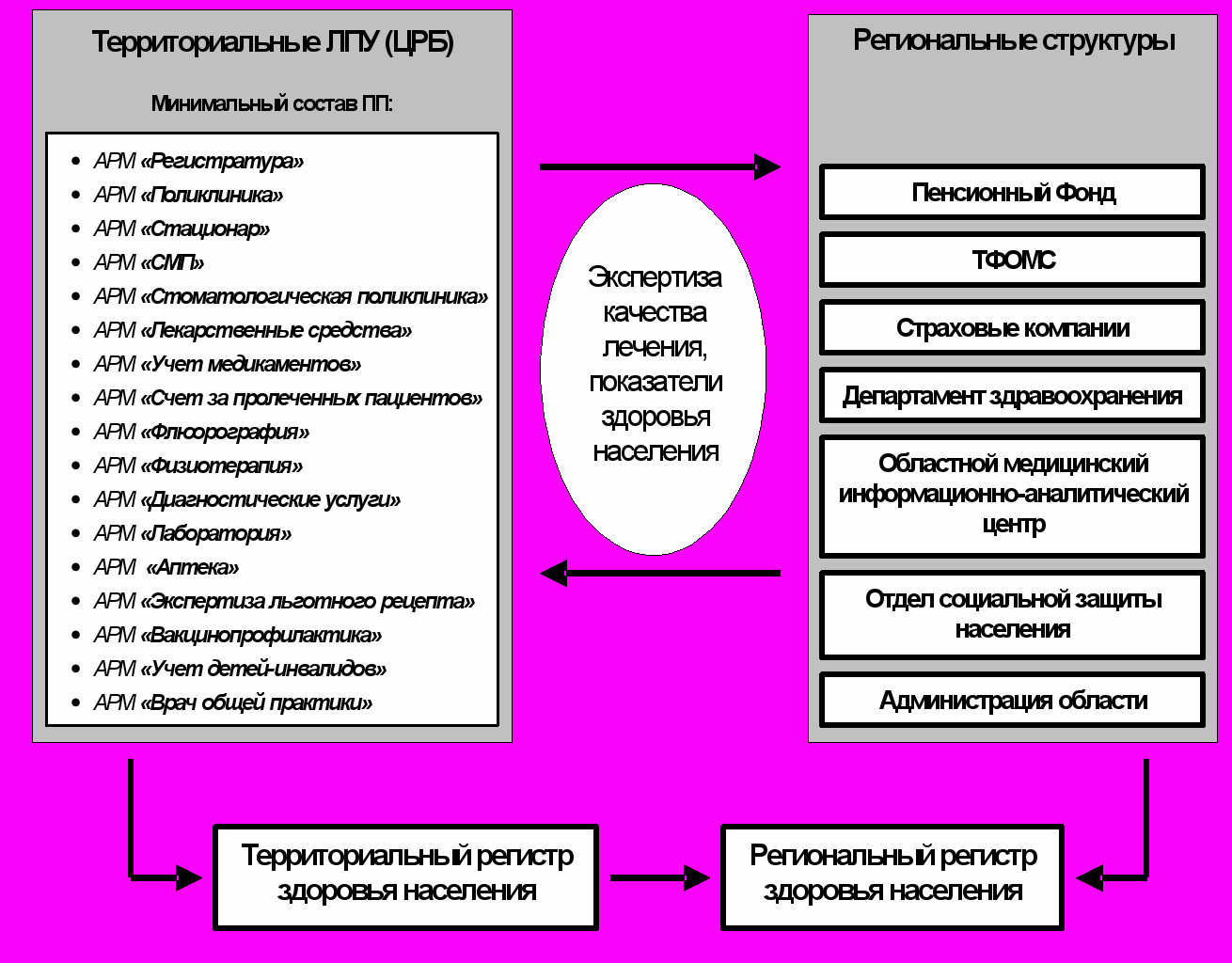
Устойчивость системы и достоверность информации обеспечивается идентификацией пациентов по их личному коду. Персонифицированный код создается системой автоматизировано при первом обращении пациента в регистратуру ЛПУ. Он сохраняется за пациентом в течение всей жизни, защищен дополнительным разрядом, исключающим дублирование. На медицинский код пациента системой интегрируются все виды оказанной ему помощи, и это «медицинское досье» служит для создания регистра здоровья населения.
Информация, полученная о пациенте в регистратуре, сразу становится доступной всем рабочим местам комплексной системы.
При переходе ЦРБ к работе в системе ОМС, нам потребовалось адаптировать существующие учетные формы: «Статистическую карту выбывшего из стационара», «Талон амбулаторного пациента», «Карту вызова скорой медицинской помощи». Так как страховые компании требовали дополнительную информацию для получения персонифицированных счетов (наименование страховой компании, серия и номер страхового полиса, документ, удостоверяющий личность пациента, место его работы, профессия, социальный статус, место прописки и место проживания). Так как такие сведения требовались в каждом бланке учетной формы, то мы в регистратурах (приемном покое) установили ЭВМ и программное обеспечение (АРМ «Регистратура»). При обращении за помощью, пациент предъявляет паспорт и страховой полис, а медрегистратор вносит информацию в ЭВМ и на принтере распечатывает в бланк учетной формы «паспортные» сведения (Рисунок 2).
Рисунок 2
Пример распечатки «паспортных» сведений на пациента

Кроме того, в стационаре при переводе пациента из одного отделения в другое необходимо было вести раздельный учет по каждому профилю койки с указанием: периода его лечения, диагноза и лекарственной терапии. Унификация учетных форм позволила избежать дублированного учета и отчетности, которую требовали ОМС и Департамент здравоохранения.
Наш опыт разработки новых учетных статистических форм и создание информационной системы был одобрен Минздравом РФ и ЦНИИ организации и информации здравоохранения. Минздравом РФ был выдан Сертификат на право использования МИС Торжокской ЦРБ в здравоохранении России.
В 2002 г. при отделе медицинской статистики и информатики Минздрава РФ была создана Рабочая группа «для актуализации учетно-отчетной документации в ЛПУ функционирующих в системе ОМС». По указанию Минздрава РФ, в состав Рабочей группы были включены и авторы статьи. Рабочая группа рассмотрела «Статистическую карту выбывшего из стационара», разработанную Торжокской ЦРБ, и рекомендовала ее к внедрению. Приказом Минздрава от 30.12.2002г. №413 «Статистическая карта выбывшего из стационара» была утверждена как учетная форма №066/У-02. Сейчас на рассмотрение Рабочей группы нами предложен «Талон амбулаторного пациента» (ТАП) на законченный случай поликлинического обслуживания.
При работе с Талоном на законченный случай обслуживания, мы используем стандарты числа посещений и длительности лечения по каждой нозологии (с учетом степени тяжести заболевания). Использование этого стандарта позволило проводить экспертизу качества лечения, сверяя действие врача с протоколами лечения, и избежать приписок числа посещений.
В нашей ЦРБ (78 тыс. обслуживаемого населения; 460 коек круглосуточного пребывания и 130 дневных в районной больнице; 5 участковых больниц, 9 сельских врачебных амбулаторий, районные поликлиники: взрослая, детская, женская, стоматологическая; служба СМП) программный комплекс размещен на 18 ЭВМ, работающих как автономно, так и в локальной сети. В составе МИС функционируют следующие программы:
- «Регистратура» - регистр обслуживаемого населения; идентификационный код пациента используется для сбора и учета персонифицированной медико-экономической информации и оказанных услугах пациенту и т.д.
- «Поликлиника» - автоматизированный учет Талона амбулаторного пациента; экспертиза качества оказанной помощи, ее соответствие стандартам; экспертиза травматизма, заболеваемости с временной утратой трудоспособности, диспансерного наблюдения; статотчетность по формам Госкомстата, Минздрава и т.д.
- «Стационар» - автоматизированный учет Статкарты выбывшего из стационара, медико-экономическая экспертиза качества стационарной помощи, ее соответствие стандартам; статотчетность по формам Госкомстата, Минздрава и т.д.
- «Учет медикаментов» - предметно-количественный и стоимостной учет поступления медикаментов в отделения стационара, в поликлиники, в СМП; персонифицированный учет расхода; контроль и экспертиза отклонений от лекарственного формуляра, протоколов медикаментозного лечения; экспертиза расхода лекарств по финансовому нормативу на нозологию или койко-день; экспертиза соответствия назначенных медикаментов Перечню жизненно-важных ЛС; персонифицированные счета за медикаментозное лечение.
- «Скорая медицинская помощь» - автоматизация процесса работы диспетчера по регистрации вызовов и управлению выездными бригадами; статистический учет и отчетность по Карте вызова СМП; персонифицированный учет медикаментов, бензина, услуг; автоматизированная медико-экономическая экспертиза и контроль качества обслуживания и т.д.
- «Стоматологическая поликлиника» - медико-экономическая экспертиза качества оказанной помощи; персонифицированный учет оказанных услуг с раздельным ведением статистического и финансового отчетов по источникам финансирования - бюджет, ОМС, платные; персонифицированный учет расхода медикаментов и материалов; счета на пролеченных пациентов и т.д.
- «Счет за медицинские услуги» - на выбывших из стационара, закончивших лечение в поликлинике, обслуженных СМП. В том числе раздельно по видам оплаты: ОМС, ДМС, бюджету, платным услугам, хоз. договорам, Пенсионный Фонд и д.р.
- «Аптека. Учет и экспертиза льготных рецептов» - персонифицированный реестр бесплатных льготных рецептов или с 50% скидкой; формирование счета за рецепты по административным округам, плательщикам; структура затрат; формирование заявки на медикаменты для льготной категории граждан; персонифицированный электронный банк данных на лиц, имеющих право на льготное лекарственное обеспечение, экспертиза обоснованности выписанных медикаментов с учетом диагноза обращения пациента, стоимости лекарств, курсовой потребности, их соответствия Перечню, лекарственному формуляру и т.д.
- «Лаборатория» - персонифицированный учет исследований: гематологических, серологических, цитологических, биохимических, бактериологических, иммунологических, общеклинических. Расчет нагрузки персонала; счета за исследования и т.д.
- «Физиотерапия» - персонифицированный учет процедур: электросветолечения, теплолечения, лазерной терапии, ЛФК, массажа. Расчет нагрузки персонала; счета за услуги и т.д.
- «Флюорографическое обследование населения» - персонифицированный учет осмотров; планирование осмотров по участкам, по декретированным контингентам, по группам риска и группам диспансерного наблюдения; процент охвата осмотрами; не осмотренные 1,2 и более лет; счета за проведенные исследования и т.д.
- «Диагностические услуги» - персонифицированный учет исследований: функциональной диагностики, УЗИ, рентгенологических исследований, эндоскопии и др. Расчет нагрузки персонала; счета за услуги и т.д.
- «Вакцинопрофилактика» - персонифицированный учет и планирование прививок, экспертиза привитости населения, электронная картотека профилактических прививок, государственная статотчетность и т.д.
- АРМ «Врач общей практики (семейный врач)» - в составе АРМ: «Регистратура», «Поликлиника», «Учет медикаментов», «Дневной стационар», «Счет за медицинские услуги», «Лаборатория», «Физиотерапия», «Диагностические услуги», «Вакцинопрофилактика», «Льготный рецепт».
МИС адаптирована к работе на любом классе компьютерной техники, проста и надежна в эксплуатации, пользовательский интерфейс ее адаптирован к работе медицинского персонала (обучение которого требует 1-2 дня), модульная структура системы рассчитана на поэтапное ее внедрение.
Заключение.
Существующая система сбора и учета статистической информации имеет серьёзные погрешности. Это связано с тем, что пациент имеет возможность получать медицинскую помощь (по одному и тому же заболеванию) в различных амбулаторно-поликлинических учреждениях. В каждом из них ведется учетная медицинская документация. При отчете учреждения возникает дублированный учет одних и тех же заболеваний. Изучение заболеваемости в районе (регионе) требует объединения статистических материалов (сведений) из всех ЛПУ и их подбора по лицам. При отсутствии полицевой подборки, сводный материал о заболеваемости утрачивает информационную ценность, так как он не является достоверным. В МИС заложен алгоритм, исключающий дублирование заболеваемости. Информация из всех ЛПУ объединяется в сводную базу данных, она персонифицирована и интегрирована на медицинский код пациента, и все его обращения по одному и тому же заболеванию повторно не учитываются. Достоверные данные первичной и общей заболеваемости используются в качестве расчетной базы потребностей здравоохранения в ресурсах и финансовом планировании.
Зав. отделом статистики и информатики Торжокской ЦРБ,
врач высшей квалификационной категории
заслуженный работник здравоохранения Российской Федерации
Синявский Валерий Маркович ___________________
Ведущий программист Торжокской ЦРБ
Журавлев Василий Анатольевич ___________________
