Республики узбекистан
| Вид материала | Автореферат |
- Зарегистрировано министерством юстиции республики узбекистан 27. 04. 2009 г. N 1948, 775.66kb.
- Закон республики узбекистан 07. 09. 2011 г. N зру-292 о внесении изменений и дополнений, 43.82kb.
- Президента Республики Узбекистан (все оригиналы; написанное от руки либо набранное, 35.23kb.
- Постановление кабинета министров республики узбекистан 21. 07. 2006 г. №145, 576.04kb.
- Законодательная палата Олий Мажлиса Республики Узбекистан, 5358.6kb.
- Законодательная палата Олий Мажлиса Республики Узбекистан, 4040.37kb.
- Международное научно-техническое сотрудничество республики узбекистан в 2008 году Саидов, 54.26kb.
- Ведомости Олий Мажлиса Республики Узбекистан, 1998 г., №5-6, ст. 82; 2003 г., №9-10,, 4053.86kb.
- Правила аккредитации органов по сертификации однородной продукции, испытательных, 319.44kb.
- Министерство здравоохранения республики узбекистан научно-исследовательский институт, 539.1kb.
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ
РЕСПУБЛИКИ УЗБЕКИСТАН
НАУЧНО-ИССЛЕДОВАТЕЛЬСКИЙ ИНСТИТУТ
ТРАВМАТОЛОГИИ И ОРТОПЕДИИ
На правах рукописи
УДК:616.831.311-001-07-089
ХАЗРАТКУЛОВ РУСТАМ БАФОЕВИЧ
КЛИНИКА, ДИАГНОСТИКА И ЛЕЧЕНИЕ ТРАВМАТИЧЕСКИХ
ПОВРЕЖДЕНИЙ ЛОБНЫХ ДОЛЕЙ ГОЛОВНОГО МОЗГА
14.00.28 – Нейрохирургия
АВТОРЕФЕРАТ
диссертации на соискание ученой степени
кандидата медицинских наук
ТАШКЕНТ-2010
Работа выполнена в Республиканском научном центре нейрохирургии МЗ РУз
Научный руководитель: доктор медицинских наук
Мирзабаев Марат Джумабекович
Официальные оппоненты: доктор медицинских наук, профессор
Мамадалиев Абдурахмон Маматкулович
доктор медицинских наук
Давлатов Баходир Набижонович
Ведущая организация: Крымский Государственный Медицинский
Университет им.С.И. Георгиевского
(г. Симферополь, Украина)
Защита состоится «_____»_____________2011г._в_____часов на заседании специализированного совета Д 087.07.01 при научно-исследовательском институте травматологии и ортопедии Министерства здравоохранения Республики Узбекистан.
Адрес: 700047, г.Ташкент, ул.Тараккиёт, 78.
С диссертацией можно ознакомиться в библиотеке научно-исследовательского института травматологии и ортопедии.
Автореферат разослан «_____» _____________________2011 г.
Учёный секретарь
Специализированного Совета
доктор биологических наук, профессор____________ ШАМАНСУРОВА Л.И.
ОБЩАЯ ХАРАКТЕРИСТИКА ДИССЕРТАЦИИ
Актуальность работы. Черепно-мозговая травма (ЧМТ) – одна из наиболее частых причин инвалидности и смертности населения. Ежегодно вследствие ЧМТ в мире погибает около 50 тыс. человек, а частота ЧМТ составляет примерно 4:1000 населения (Лихтерман Л.Б., 2001; Коновалов А.Н., 2002). В Республике Узбекистан в среднем в год за помощью обращается 120 тыс. пострадавших с ЧМТ, при чем 15% из них - с тяжелой формой травмы головного мозга (Умарова Х.С. 1992; Кариев М.Х. 1999; Мамадалиев А.М. 2004; Мирзабаев М.Д., 2005; Ахмедиев М.М., 2006). Частота черепно-мозговых травм возрастает в среднем на 2% в год и составляет от 50 до 70% в общей структуре травматизма (Шогам И.И. и соавт., 2002; Мякотных В.Э. и соавт., 2002, Михайленко А.А. и соавт., 2003).
Наиболее частая локализация травматических повреждений головного мозга приходится на лобные доли. В среднем частота повреждений лобной доли головного мозга составляет 45,3% (Бойченко И. Н. и соавт., 2000; Кондаков Е. Н. и соавт., 2002; Каджая Н. В. и соавт., 2004; Мидлер и соавт. Н.П., 2006; Khan F. et al., 2003; Servadi F. et al., 2005; Likhterman L. B. et all., 2007).Основным при травматических повреждениях лобных долей головного мозга является возникновение стойких посттравматических психических нарушений, которые могут сохраняться месяцы и даже годы (Коновалов А.Н., 2001, Коренев С.Н., 2004, Москаленко Ю.Е., 2005). Несмотря на большое количество проведенных исследований, до сих пор вопрос лечения травматических повреждений лобных долей головного мозга остается открытым и недостаточно освященным в литературе, порой с диаметрально противоположными оценками. Разноречивые взгляды на выбор тактики лечения больных с травматическими повреждениями лобных долей головного мозга основаны на незначительном количестве наблюдений, отсутствии многофакторного анализа клинико-неврологических проявлений, данных нейровизуализационных методов исследования и результатов лечения (Лихтерман Л.Б. 2004; Хилько В. А. и др., 2000; Ермаков С.П., с соавт., 2002; Александровский Ю.А., 2004; Попов Ю.В. и др., 2004; Непомнящий В.П., с соавт.2004; Beavogui К, 2003; Fearnside M.R., Simpson D.A., 2003).
Степень изученности проблемы. В последние годы в связи с изменением представлений о динамике течения травматических повреждений лобных долей головного мозга изменился подход к тактике лечения данного вида повреждений. До настоящего времени являются спорными вопросы определения групп пострадавших, подлежащих консервативной терапии; мало изучена динамика клинического течения травматических повреждений лобных долей с изначальной консервативной тактикой лечения. Недостаточно исследована динамика показателей компьютерной и магнитнорезонансной томографии (КТ/МРТ) при различных внутримозговых повреждениях в сопоставлении с клинико-неврологическими данными, не определены преимущества и недостатки хирургической и консервативной тактики лечения. Вместе с тем, далеко не исчерпаны прогностические возможности компьютерной томографии и транскраниальной допплерографии. Не разработан алгоритм адекватной тактики лечения и стандарты терапии, как методической основы развития нового направления в нейротравматологии, которые бы охватили весь комплекс поэтапных задач – от момента травмы до конечного результата лечения пострадавших. Всё вышеизложенное определило задачи, которые мы попытались решить, занимаясь проблемами клинико-неврологического течения, диагностики, тактики лечения и исходов травматических повреждений лобных долей головного мозга.
Связь диссертационной работы с тематическими планами НИР. Научная работа включена в план НИР Республиканского научного центра нейрохирургии (РНЦНХ). Тема диссертации «Клиника, диагностика и лечение травматических повреждений лобных долей головного мозга» утверждена на ученом совете (выписка из протокола № 3 от 05.05.08 г.) Республиканского научного центра нейрохирургии.
Цель исследования. Улучшить результаты лечения больных с травматическими повреждениями лобных долей головного мозга путем разработки алгоритма диагностики и дифференцированного лечения.
Задачи исследования:
- Определить наиболее характерные клинико-неврологические проявления травматических повреждений лобных долей головного мозга.
- Определить на основе клинико-инструментальных исследований критерии к консервативному и хирургическому методам лечения больных с травматическими повреждениями лобных долей головного мозга.
- Изучить результаты лечения и качество жизни больных с травматическими повреждениями лобных долей головного мозга.
- Разработать алгоритм диагностики и тактики лечения больных с травматическими повреждениями лобных долей головного мозга.
Объект и предмет исследования. Объектом и предметом исследования послужили результаты обследования и лечения 96 больных с травматическими повреждениями лобных долей головного мозга (ТПЛД), которые находились на лечении в РНЦНХ с 2007 по 2009 гг.
Методы исследования. В работу включены клинико-неврологические, рентгенологические (рентгенография черепа, компьютерная томография), нейровизуализационные (магнитно-резонансная томография) исследования и транскраниальная допплерография (ТКДГ).
Гипотеза исследования. Лечение травматических повреждений лобных долей головного мозга должно проводиться дифференцированно с учётом клинико-неврологической и параклинической картины повреждения лобных долей.
Основные положения, выносимые на защиту:
- Решение вопроса о выборе тактики лечения при травматических повреждениях лобных долей головного мозга зависит не только от объема травматического субстрата, а складывается из совокупности неврологических и инструментальных данных.
- Больным с травматическими повреждениями лобных долей при отсутствии клинических признаков дислокации, отсутствии выраженного артериоспазма по данным транскраниальной допплерографии проводится консервативное лечение. При наличии у больных с травматическими повреждениями лобных долей головного мозга признаков дислокации, смещения срединных структур и стадии критической гиперемии по данным ТКДГ проводится оперативное вмешательство.
- Разработанный алгоритм на основе дифференцированного подхода к лечению больных с травматическими повреждениями лобных долей головного мозга позволяет улучшить качество жизни данного контингента больных.
Научная новизна: на основе характерной клинико-неврологической и параклинической картины травматических повреждений лобных долей головного мозга, в зависимости от характера и объема травматического субстрата по данным компьютерной или магнитнорезонансной томографии, разработаны алгоритм диагностики и критерии дифференцированного подхода к методам лечения травматических повреждений лобных долей (хирургическое, либо консервативное).
Научная и практическая значимость результатов исследования. Примененный комплексный клинико-диагностический подход позволил определить критерии выбора консервативного и хирургического методов лечения больных с травматическими повреждениями лобных долей головного мозга. Совокупность неврологических симптомов, данных КТ или МРТ головного мозга, объем травматического субстрата и допплерографические изменения явились критериями в выборе тактики лечения. Дифференцированный метод лечения ТПЛД позволил улучшить результаты лечения, снизить длительность пребывания больных в стационаре, улучшить социальную реадаптацию больных в промежуточном и отдаленном периодах и снизить летальность в остром периоде черепно-мозговой травмы.
Реализации результатов исследования. Предлагаемый комплекс клинико-диагностического исследования и разработанный дифференцированный подход к выбору метода лечения больных с травматическими повреждениями лобных долей головного мозга применяются в практической работе Республиканского научного центра нейрохирургии МЗ РУз, Центрального военного клинического госпиталя Министерства обороны Республики Узбекистан, Медико-санитарного отдела Навоийского горно-металлургического комбината МЗ РУз.
Апробация работы. Основные положения работы изложены и обсуждены на: ученом совете РНЦНХ МЗ РУз с участием кафедры травматологии, нейрохирургии и ВПХ ТМА (Ташкент, 2010); 3-й конференции нейрохирургов Республики Узбекистан (Ташкент, 2008); 4-й конференции нейрохирургов Республики Узбекистан (Ташкент, 2010); на совместном заседании нейрохирургов и травматологов ортопедов при НИИТО МЗ РУз (Ташкент, 2010 ); на заседании Научного семинара при Специализированном совете по травматологии, ортопедии и нейрохирургии (Ташкент, 2010).
Опубликованность результатов. По материалам диссертационной работы опубликовано 28 научных работ, в том числе 4 журнальные статьи и 23 тезиса, издана 1 методическая рекомендация и получено свидетельство № DGU 01992, выданное Государственным патентным ведомством РУз «Программа для диагностики и выбора тактики лечения больных с травматических повреждений лобных долей головного мозга».
Структура и объем диссертации. Материал диссертационной работы изложен на 147 страницах компьютерного текста шрифтом Times New Roman, Кириллица (размер 14; интервалом 1,5). Работа состоит из оглавления, введения, 4 глав, заключения, выводов, практических рекомендаций и списка использованной литературы. Диссертационная работа иллюстрирована 24 таблицами и 29 рисунками. Библиография включает 194 источника, среди них 105 русскоязычных и 89 – авторов из стран дальнего зарубежья.
ОСНОВНОЕ СОДЕРЖАНИЕ ДИССЕРТАЦИИ
Во введении приводится актуальность настоящего исследования, определена цель и обозначен круг задач, необходимых для ее достижения, изложена научная новизна и практическая значимость работы, формулируются основные положения выносимые на защиту.
В первой главе приведен анализ мировой литературы по вопросам клиники, диагностики и дифференцированного лечения травматических повреждений лобных долей головного мозга. Отмечены успехи и достижения, выделены спорные моменты тактики лечения этих больных, подчеркнуты дискутабельные вопросы, требующие дальнейшего изучения.
Вторая глава диссертации посвящена структуре собственного клинического материала и методам исследования. В работу включены данные о лечении 96 больных с травматическими повреждениями лобных долей головного мозга, находившихся на лечении в Республиканском научном центре нейрохирургии (РНЦНХ) МЗ РУз в период с 2007 по 2009 гг.
Возрастной показатель составил от 15 до 81 лет. Больные были разделены на 2 группы: 1 группа – 52 (54,2%) больных, которым проводилось консервативное лечение и 2 группа – 44 (45,8%) пострадавших, которым проводилось оперативное вмешательство. Среди больных было 79 (82,3%) мужчин и 17 (17,7%) женщин. Для сравнительной оценки качества жизни больных с ТПЛД использован архивный материал 20 больных с повреждениями лобных долей головного мозга, находившихся на лечении в клинике РНЦНХ с 2003 по 2006 гг.
В зависимости от механизма повреждения лобных долей больные были распределены на: ударный (прямой) механизм травмы - 18 (18,8%) пострадавших; противоударно-ударный (непрямой) механизм – 53 (55,2%); ротационный – 8 (8,3%) и смешанный– 17 (17,7%) пострадавших (рис.1).


Рис. 1. Распределение больных по механизму полученной травмы
Характер повреждения лобных долей головного мозга по данным нейровизуализации (КТ/МРТ) приведены в табл. 1.
Таблица 1
Характер повреждения лобных долей головного мозга
-
Вид повреждения
Число больных
%
Контузионные геморрагические ушибы
56
58,3
Очаги размозжения
15
15,6
Внутримозговые гематомы
25
26,0
Всего
96
100,0
Больные поступали в клинику РНЦНХ в течение первых 3-х суток после травмы: 6 (6,3%) больных поступили в стационар в удовлетворительном состоянии, 43 (44,8%) - в состоянии средней тяжести, 44 (45,8%) - в тяжелом состоянии и 3 (3,1%) - в крайне тяжелом состоянии. Больные с ТПЛД обследовались по общепринятым клиническим принципам, используемым в РНЦНХ. Применялись нейроофтальмологическое, отоневрологическое, психиатрическое исследования, включающее оценку когнитивного статуса. При этом использовалась шкала MMSE (Mini mental state examination по M.Folstein et al., 1985). Для оценки нарушений жизнедеятельности использовалась шкала индекса повседневной активности Bartel index (шкала Бартель по D.Barthel, F.Mahoney,1965; C.Grander et al., 1979).
КТ/МРТ-исследования позволили предопределить дальнейший объём и тактику лечения в остром периоде, а также проследить саногенез и исход травматических повреждений лобных долей. Объем травматических субстратов лобных долей определяли по формуле - V= π/6хАхВхС, где V - объем кровоизлияния, А,В,С – его диаметры, π = 3,14(A.Fukamachi et al.,1985). При сочетании ТПЛД с оболочечными гематомами использовали прикладную компьютерную программу «Объем» для расчета внутричерепных образований, разработанная на базе РНЦНХ Югай И. А и соавт. (2004 г.). Вышеуказанные расчеты позволили нам с большой точностью вычислить объем травматического субстрата, а также выработать дифференцированный подход к консервативному либо оперативному лечению.
В третьей главе представлены результаты комплексного клинического и диагностического обследования больных.
Важнейшим критерием в оценке тяжести состояния больных с травматическими повреждениями лобных долей являлось состояние уровня сознания на момент поступления: 31 (32,3%) поступил в ясном сознании, 18 (18,7%) - в умеренном оглушении и 21 (21,9%) - в состоянии глубокого оглушения. Удельный вес коматозного состояния составил 20 (20,8%) случаев и 6 (6,3%) больных находились в сопоре. Психомоторное возбуждение было отмечено у 44 (46,0%) больных. Головная боль выявлена у 86 (90,0%) больных, доступных к контакту, причем боль имела распирающий диффузный характер. Еще одним из признаков ТПЛД по анамнезу или во время нахождения в стационаре явилась рвота, которая отмечалась у 53 (55,5%) больных, и у 45 (84,9%) была многократной. Менингеальные симптомы развивались в сроки до 2-х сут: двусторонний симптом Кернига выявлен у 70 (73,0%) больных, ригидность затылочных мышц - у 76 (79,6%). Очаговые неврологические проявления складывались из трех категорий симптомов: 1) психопатологические - 60 (62,0%); 2) краниобазальные -55 (57,3%); 3) полушарные корково-подкорковые - 47 (48,9%).
При поражении левой лобной доли у 38 (39,5%) отмечалось сумеречное состояние сознания, психомоторные припадки, абсансы с амнезией, при поражении правой лобной доли - конфабуляция или конфабуляторная спутанность. У 9 (23,7%) пострадавших с поражением левой лобной доли имели место речевые нарушения по типу моторной афазии. При двухстороннем повреждении лобных долей, отмеченным у 24 (25,0%) больных, психические нарушения характеризовались отсутствием инициативы, побуждений к деятельности, грубой инертностью психических процессов, утратой социальных навыков на фоне абулической эйфоризации. Нарушение обоняния наблюдалось у 56 (57,3%) больных, и характеризовалось двух- или односторонней аносмией или гипосмией. Отдельные признаки лобного синдрома обнаружены в первые дни у 63 (65,6%) больных, а по мере расширения контакта с больными и наблюдения за их поведением развёртывался яркий лобный синдром со снижением критики к своему состоянию, грубыми эмоциональными и личностными нарушениями, эйфорией, булемией, аспонтанностью, неадекватными жалобами, непонятными поступками и т.д. - у 48 (76,2%).
Переломы черепа на краниограммах выявлены у 54 (56,3%) больных. ЭЭГ исследование проведено 56 (58,3%) больным, причем дезорганизация без очага и эпифеноменов наблюдалась у 25 (44,6%) больных, очаг негрубой активности - у 21 (37,5%), очаг патологической активности с эпифеноменами - у 3 (5,4%) больных, грубые - у 7 (12,5%) и выраженные общемозговые изменения - в 29 (51,8%) случаев. Характер общемозговых проявлений варьировал от дезорганизации электрической активности коры у 8 (14,3%) до диффузного ее замедления у 10 (17,9%) пациентов, эпилептоидная активность отмечена в 3 (5,4%) случаев, у 7 (12,5%) больных в полушариях головного мозга зарегистрирован очаг медленноволновой активности.
Транскраниальная допплерография произведена 78 (81,3%) больным, из них 60 (76,9%) больным I и 18 (23,1%) - II группы. Исследование проводилось в день поступления, на 2-3-и сутки и на 5-7-е сутки после полученной ЧМТ. Осуществляемый динамический контроль позволил уточнить происходящие сосудистые нарушения в виде гиперемии, вазоспазма, резкого повышения или снижения кровотока по интракраниальным артериям, что явилось дополнительным показателем для выбора тактики ведения таких пациентов.
У больных 1 группы мозговой кровоток по данным ТКДГ изменялся следующим образом: в первые 12-24 часа – изменения кровотока в мозговых артериях проявлялись в виде усиления линейной скорости кровотока (ЛСК) по полушарным и внутренним сонным артериям со снижением PI и RI, характерных для стадии гиперемии, отмечалось умеренное повышение ЛСК в СМА (139,98±7,11 см/с), PI - 0,65±0,004; RI – 0,45±0,02, ВСА - 120,96±6,05; PI -0,71±0,04; RI – 0,50±0,03. На 2-3-и сутки – были следующие показатели ЛСК в СМА (129,9±6,46), PI - 1,22±0,06; RI – 0,62±0,04, ВСА - 65,27±3,56; PI - 1,41±0,08; RI – 0,66±0,04, что характерно для стадии вазоспазма. У 13 (21,7%) больных этой группы наблюдалась асимметрия ЛСК с повышением ее на стороне поражения. На 5-7-е сутки на фоне лечения отмечалась нормализация и уменьшение ЛСК, в СМА (90±4,44), PI - 0,99±0,05; RI – 0,55±0,03, ЛСК в ВСА - 70,59±3,70; PI - 0,90±0,05; RI – 0,50±0,02. Межполушарная асимметрия составила 36,1% с вышеуказанными показателями ЛСК, PI, RI на стороне поражения. При этом у 23,1% больных отмечался ангиоспазм на стороне очагов контузионного размозжения, полушарный индекс составил 3,9±0,3. При небольших по объему контузионных очагах размозжения и внутримозговых гематомах и при незначительном масс эффекте изменения мозгового кровотока имеют невыраженный характер. ЛСК в средней и передней мозговых артериях (наиболее информативные показатели), незначительно увеличиваясь после травмы, достигали максимума на 2-3 сутки. В последующем отмечалось снижение этого показателя до нормальных значений.
У больных 2 группы изменения мозгового кровотока имели более выраженный характер. Уже в первые 12-24 часа выявлено повышение ЛСК в СМА (159,5±11,25), при низких показателях PI - 0,63±0,05; RI – 0,65±0,05, а также ЛСК в ВСА (140,41±9,29), при показателях PI - 0,66±0,05; RI – 0,47±0,03 . На 2-3 сутки показатели ЛСК в СМА почти не изменились при повышенных показателях PI - 1,25±0,09; RI – 0,65±0,05, то есть спазм мозговых артерий у больных во 2 группе и асимметрия кровотока сохранялись более длительное время, что имело значение в дальнейшей тактике ведения больных. При этих показателях в совокупности с КТ данными и неврологическим статусом проводилась хирургическая тактика. На 5-7-е сутки показатели ЛСК в СМА составили 110,03±7,96, PI - 1,15±0,08; RI – 0,75±0,06; ЛСК в ВСА - 75,02±4,67; PI-1,40±0,10; RI – 0,60±0,04. Результаты ТКДГ в сроки от 1 до 3 суток указывали на наличие признаков локального проксимального вазоспазма на стороне поражения (ЛСКm>140 см/с по средней мозговой артерии). У 12 (66,7%) оперированных пациентов с очаговым поражением мозга в виде внутримозговых гематом и очагов размозжения в 67% случаях после операции отмечалась гиперперфузия в первые сутки, по данным ТКДГ у 8 (44,4%) больных с клиническими признаками присоединения ишемических расстройств в сроки от 2 до 5 суток выявлено развитие вазоспазма на стороне очага поражения. У остальных в сроки 4-7 суток после травмы и операции восстановились нормальные параметры кровотока, при этом благоприятным прогностическим допплерографическим признаком было отсутствие выраженного вазоспазма после периода гиперперфузии.
По данным КТ травматический субстрат у 70 (72,9%) больных располагался только в лобных долях, сочетание повреждений лобных долей с височной, теменной и затылочной долями встречалось в 5 (5,2%) случаев, ТПЛД с оболочечными гематомами отмечено у 21 (21,9%) больных. Больным с сопутствующими оболочечными гематомами, независимо от объема травматического субстрата, было проведено хирургическое лечение, причем объем травматического субстрата у 22 (22,9%) был до 30 см3, у 50 (52,1%) - до 50 см3 и свыше 50 см3 - у 24 (25,0%) пациентов (табл. 2).
Таблица 2
Объем травматического субстрата лобных долей по данным КТ
| Объем патологического субстрата | Число больных | % |
| до 30 см3 | 22 | 22,9 |
| до 50 см3 | 50 | 52,1 |
| свыше 50 см3 | 24 | 25,0 |
Саногенез по данным КТ при травматическом размозжении лобных долей головного мозга при объеме менее 50 см3 у 20 (20,8%) больных отмечался в промежутке от 3 до 5 недель. У 4 (26,6%) больных с очагами размозжения и объемом патологического субстрата более 50 см3, а также гомогенной гиперденсивной структурой, перифокальный отек выходил за пределы лобной доли, у 5 (33,3%) – развились боковая дислокация и боковое вклинение. У 3 (20,0%) больных наступление изоплотной стадии и рассасывание очага размозжения затягивалось, затем следовало формирование значительного атрофического процесса по существу больше атрофической полости, одновременно более выраженными были и диффузные изменения мозга. У 5 (33,3%) больных по данным КТ-наблюдений в сроки от 6 месяцев до 2 лет констатирована грубая очаговая атрофия и значительные диффузные изменения мозгового вещества, что в известной мере отражалось на социально-трудовой реадаптации больных.
В четвертой главе представлен дифференцированный подход и отдаленные результаты лечения больных с травматическими повреждениями лобных долей головного мозга. Лечение при травматических повреждениях лобных долей головного мозга вариабельно и всегда должно быть направлено на улучшение результатов лечения в раннем периоде и улучшение качества жизни пострадавшего в отдалённом периоде. Динамический визуализированный контроль позволил дифференцированно подойти к вопросу выбора тактики лечения, продолжительности консервативного и определению критериев к оперативному лечению очага размозжения и внутримозговых гематом лобных долей головного мозга. Лечение больных с ТПЛД базировалась на принципе экстренности, комплексности и взаимосвязи на всех этапах лечения, поэтому установление диагноза требовало особого подхода на месте, решения показаний к оперативному или консервативному лечению в стационаре. Одним из факторов дифференцированного подхода лечения ТПЛД являлись объем травматического субстрата и динамические изменения кровотока по данным ТКДГ.
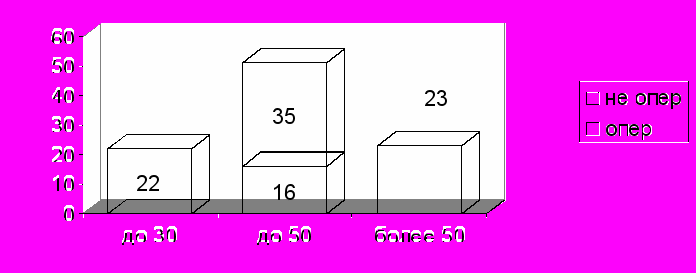
Рис 2 . Характер проведенного лечения в зависимости от объема патологического очага
Интенсивная терапия включала компоненты, обеспечивающие свободную проходимость дыхательных путей и нормализацию газообмена, гемодинамическую поддержку, инфузионную терапию, коррекцию нарушений гомеостаза. Лечение проводилось с учетом вторичных механизмов повреждения мозга: экстра - и интракраниальных.
Консервативная терапия включала в себя профилактику судорожного синдрома и психомоторного возбуждения и гипертермии. Основа консервативной терапии включала следующие группы препаратов: дегидратанты (салуретики, осмодиуретики, L-лизина эсцинат); ингибиторы протеолиза; антиоксиданты; антигипоксанты; средства поддержания реологических свойств крови; антипиретики; сосудорасширяющие средства (вазоактивные средства); стимуляторы репаративных процессов (ноотропы, фенотропил); противосудорожные препараты.
Проведённый анализ результатов консервативного лечения 52 больных показал хорошее восстановление по шкале исходов Глазго при объёме травматического субстрата до 30 см3 - у 27 (51,9%) и при объёме патологического очага до 50 см3 - у 3 (5,8%) пациентов; умеренная инвалидизация при объеме травматического субстрата до 30 см3 отмечена у 4 (7,7%) больных и при объеме патологического очага до 50 см3 - у 10 (19,2%); грубая инвалидизация больных с объемом травматического субстрата до 30 см3 отмечена у 1 (1,9%) и при объеме до 50 см3 - у 4 (7,7%) больных. Летальность наблюдалась у 3 (5,8%) больных при объеме патологического очага до 50 см3.
Исходя из анализа наблюдений в остром, промежуточном и отдаленном периодах ЧМТ, мы установили следующие показания для консервативного лечения: 1) состояние сознания в пределах умеренного или глубокого оглушения (по шкале комы Глазго не менее 10 баллов); 2) отсутствие клинических признаков дислокации; 3) отсутствие выраженного артериоспазма и регресс вазоспазма на стороне травматического субстрата с нормализацией ЛСК на 3-5 сутки; 4) объем очага размозжения по КТ- или МРТ-данным менее 50 см3; 5) отсутствие выраженных КТ- или МРТ-признаков боковой и аксиальной дислокации мозга.
Из 96 больных с ТПЛД в остром периоде оперативное вмешательство произведено 44 (45,8%) больным: непосредственно на очаге поражения лобных долей подвергнуто 23 (52,3%) больных. Хирургическое лечение больных II группы (44 (45,8%)) включало удаление очагов размозжения у 10 (22,7%), внутримозговых гематом - у 13 (29,5%), а также сочетание с оболочечными гематомами - у 21 (47,7%) больного. Вопрос о тактике лечения обсуждался неоднократно, причем определенной системы критериев не было, но определяющим моментом для хирургического лечения были глубина нарушения уровня сознания, наличие клинических признаков дислокации, большой объем травматического субстрата и динамика сосудистых изменений по данным транскраниальной допплерографии. У 21 (47,7%) больного ТПЛД сочетались с эпи - и субдуральными гематомами лобно-височной области и другой локализации. Среди пострадавших, которые подверглись хирургическому лечению, по ШКГ было установлено более 10 баллов 2 (4,5%)больных, от 10 до 6 баллов – 18 (40,9%) и менее 6 баллов – 24 (54,5%) больных. В первые 24 часа после поступления в стационар оперировано 28 (63,6%) больных, остальным 16 (36,4%), в связи с неэффективностью проведенной интенсивной консервативной терапии и отрицательной динамикой было произведено отсроченное оперативное вмешательство.
Для радикального удаления гематом и очагов ушиба-размозжения мозга при среднетяжелом и тяжелом состоянии больного, отсутствии грубых симптомов дислокации, наиболее приемлемым явилась костно-пластическая трепанация, однако ее применение не всегда было возможным у больных, находящихся в тяжелом состоянии. Резекционная трепанация применялась у больных с вдавленными (оскольчато-вдавленными) переломами костей свода черепа, находящихся в тяжелом состоянии и наличием грубовыраженных общемозговых и стволовых симптомов, часто в экстренном порядке. Удаление внутричерепных гематом через расширенное фрезевое (до 4-5 см в диаметре) отверстие осуществлялось у больных в стабильном состоянии в подострый период травмы, как один из щадящих методов. При ТПЛД применяли костно-пластическую трепанацию с эцефалотомией и удалением очагов размозжения у 10 (22,7%) больных, костно-пластическая трепанация с энцефалотомией и удалением внутримозговой гематомы - у 7 (15,9%) больных. При сочетании с оболочечными гематомами резекционную трепанацию черепа с энцефалотомией и удалением очага размозжения произвели 21 (47,7%) больному, внутримозговой гематомы - у 2 (4,5%) больных, наложение расширенного фрезевого отверстия с пункционной аспирацией внутримозговой гематомы произведено 4 (9,1%) больным (табл.3).
Таблица 3
Методы оперативного вмешательства больных с очагами размозжения и внутримозговыми гематомами лобных долей головного мозга
| Методы | Число больных | |
| Абс | % | |
| Резекционная трепанация черепа + удаление оболочечных гематом энцефалотомией и удалением очага размозжения | 21 | 47,7 |
| Резекционная трепанация черепа + энцефалотомия с удалением внутримозговой гематомы | 2 | 4,5 |
| Костно-пластическая трепанация черепа + энцефалотомия с удалением очага размозжения | 10 | 22,7 |
| Костно-пластическая трепанация черепа + энцефалотомия с удалением внутримозговой гематомы | 7 | 15,9 |
| Наложение расширенного фрезевого отверстия + пункционная аспирация внутримозговой гематомы | 4 | 9,1 |
При полюсно-базальном расположении ТПЛД в основном использовали бифронтальный доступ с пункцией или энцефалотомией преимущественно пораженной доли (КТ/МРТ-данные). При конвекситальном расположении ТПЛД, особенно при их сочетании с субдуральными гематомами, предпочтение отдавали боковому лобно-височному доступу. Такой подход позволил нам одновременно достичь трех целей: 1) удалить эпи- и субдуральную гематомы, 2) осмотреть и удалить конвекситальные очаги размозжения или внутримозговые гематомы лобной доли, 3) возможность осуществить ревизию полюса височной доли при сочетании с очагами повреждения.
Проведённый анализ результатов оперативного лечения 23 больных непосредственно на очаге поражения лобных долей показал, что оперативному вмешательству на очаге поражения были подвергнуты больные с объёмом травматического субстрата, превышающего 50 см3. При этом были получены следующие результаты: по шкале исходов Глазго хорошее восстановление - у 2 (8,7%), умеренная инвалидизация - у 13 (56,5%), грубая инвалидизация - у 5 (21,7%), вегетативное состояние - у 1(4,4%) и летальность в 2 (8,7%) случаях.
Показаниями для оперативного лечения ТПЛД головного мозга явились: 1) состояние сознания в пределах сопора или комы (по шкале комы Глазго ниже 10 баллов); 2) клинические признаки дислокации; 3) стадия критической гиперемии; отсутствие регресса вазоспазма на стороне травматического субстрата на 3-5 сутки, 4) объем очага размозжения по данным КТ или МРТ больше 50 см3 при гомогенности его структуры; 5) выраженные КТ- или МРТ-признаки боковой и аксиальной дислокации мозга.
По нашим наблюдениям летальный исход был отмечен у 13 (13,5%) больных, 10 (76,9%) из них были оперированы, 3 (23,1%) скончались без операции. У 7 (53,8%) - причинами смерти были интракраниальные факторы: вторичная геморрагия в стволе, первичное повреждение мозга, кровоизлияние в желудочки мозга и обуславливающий диффузный отёк головного мозга. У 6 (46,2%) больных изначально было диагностировано тяжелое состояние, и им произведено оперативное вмешательство в связи с клиническими и инструментальными данными прогрессирующего нарастания внутричерепного давления на фоне отёка мозга. У 3 (23,1%) неоперированных больных причинами смерти были экстракраниальные осложнения: пневмония, почечная недостаточность, отек легких.
При сравнении состояния оперированных и неоперированных больных на момент выписки нами выявлена существенная разница: летальность в группе оперированных больных оказалась в 3,9 раза выше, чем в группе неоперированных больных (22,7% против 5,8%)(P<0,05).
Хорошее восстановление по шкале исходов Глазго на момент выписки было отмечено среди оперированных в 6,8%, а в группе неоперированных – в 57,7%. Судить об истинной разнице исходов можно при сравнении сопоставимых групп по тяжести повреждения, возрасту и другим существенным факторам, причем резкий контраст исходов во многом обусловлен тем, что операции подвергались наиболее тяжелые больные с наличием массивного травматического субстрата, тяжелого состояния и другим обстоятельствам.
Статистически достоверна корреляционная связь между исходом лечения и характером травматического субстрата. Хорошее восстановление нами отмечено в группе больных с контузионным геморрагическим ушибом по сравнению с очагами размозжения и внутримозговыми гематомами. Следует учесть, что нами отмечена прямая корреляция летальности при сочетании компрессии головного мозга оболочечными гематомами в сочетании с ТПЛД.
Среди 83 (86,5%) выписанных больных катамнез изучен у 69 (83,1%). Для того, чтобы точно определить состояние здоровья и возможности социально-трудовой реадаптации пострадавших проведено комплексное динамическое клинико-КТ, ЭЭГ и ТКДГ-исследования, осмотр психиатра и отоневролога глубиной до 2 лет. Анализ показал удельный вес практического выздоровления с полным восстановлением трудоспособности и работой на прежнем месте, четко возрастающий к первому году после травмы. В целом по шкале исходов Глазго хорошее восстановление при ТПЛД составило 28% через 3 месяца, 36% через 6 месяцев и 37,5% через 1 год. Таким образом, показатели катамнеза подтверждают возможность получения удовлетворительных результатов от лечения у подавляющего большинства пострадавших с ТПЛД. При допустимой сопоставимости числа наблюдений в каждой группе спустя 3 месяца очевидно преобладание хорошего восстановления у неоперированных больных (34,0%) и высокого удельного веса умеренной или глубокой инвалидизации у оперированных больных (36,4%). Спустя 6 месяцев эта тенденция хорошего восстановления сохраняется как у неоперированных (42,6%), так и у оперированных больных (22,7%). Спустя год показатели повышаются в соотношении 35,7% и 41,6% соответственно.
По нашим наблюдениям, совместно с психиатром РНЦНХ изучена динамика регресса когнитивных расстройств по шкале ММSE, а также приспособленность больных с ТПЛД к повседневной жизни по шкале Бартеля. По данным исследования когнитивной функции (шкала ММSE) и индекса повседневной жизни (шкала Бартеля), при изучении катамнеза в период от 3 месяцев до 2 лет по шкале ММSE регресс когнитивных нарушений у пролеченных консервативно в среднем составил 28,5 ±1,0 балл, у больных пролеченных хирургическим способом 26,0±1,5 балла, а у больных сравнительной группы - 24,5±1,5 балла. По данным изучения индекса повседневной активности у больных после консервативного лечения индекс Бартеля в среднем составил 83,5±2,5 балла, у больных после оперативного вмешательства - 76,0±2,0 балла (P<0,05), а у больных сравнительной группы - 72,7±2,0 балла.
ЗАКЛЮЧЕНИЕ
Комплексный дифференцированный подход к выбору консервативного либо хирургического лечения больных с травматическими повреждениями лобных долей позволил добиться значительного улучшения результатов лечения, снизить летальность, инвалидизацию, сократить сроки стационарного лечения. Все вышеизложенное способствовало улучшению качества жизни больных с травматическими повреждениями лобных долей головного мозга в ближайшем и отдаленных периодах.
ВЫВОДЫ
- Травматические повреждения лобных долей головного мозга в отличие от других повреждений характеризуются тремя категориями симптомов: психопатологические (62%), краниобазальные симптомы (57,3%) и полушарные корково-подкорковые симптомы (48,9%).
- Критериями для консервативного лечения больных с ТПЛД являются: состояние сознания в пределах умеренного или глубокого оглушения (по ШКГ не менее 10 баллов); отсутствие выраженного артериоспазма с нормализацией ЛСК на 3-5 сутки по данным ТКДГ, объем очага размозжения по КТ- или МРТ-данным менее 50 см3, а также смещение срединных структур не более 5 мм.
- Критериями для оперативного лечения больных с ТПЛД являются: состояние сознания в пределах сопора или комы (по ШКГ ниже 10 баллов); клинические признаки дислокации ствола; стадия критической гиперемии по данным ТКДГ, объем очага размозжения по данным КТ или МРТ больше 50 см3, смещение срединных структур свыше 5 мм.
- Хорошее восстановление при ТПЛД составило 28% через 3 месяца, 36% - через 6 месяцев, 37,5 % - через 1 год. Хорошее восстановление у больных, пролеченных консервативно, отмечено у 34,0%, удельный вес инвалидизации у оперированных больных снижен до 36,4%, причем данная тенденция сохраняется через 6, 12 и 24 месяца.
- Исследования когнитивной функции и индекса повседневной активности показали: регресс когнитивных нарушений по шкале ММSE у больных, пролеченных консервативно, 28,5±1,0 балла, индекс Бартеля 83,5±2,5 балла;
по шкале ММSE у больных, пролеченных оперативно - 26,0±1,5 балла, индекс Бартеля 76,0±2,0 балла.
6. Разработанный алгоритм диагностики ТПЛД позволил выработать дифференцированную тактику лечения и, как следствие, снизить летальность до 13,5% и сократить сроки стационарного лечения на 4,8 койко-дней.
ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ
В диагностике ТПЛД головного мозга необходимо проводить полное обследование с учётом биомеханики травматизма, клинико-неврологической симптоматики с проведением КТ, МРТ, ТКДГ-исследований в динамике лечения в специализированных стационарах.
В определении тактики лечения существенную роль оказывает проведение ТКДГ-мониторинга в первые 12-24 часа, на 3-5 и 7 сутки с момента травмы.
При выборе тактики лечения больных с ТПЛД головного мозга необходимо учитывать клинико-неврологическую картину, а также данные параклинических методов исследования (ТКДГ, КТ, МРТ) с учётом предложенных критериев дифференцированного подхода.
СПИСОК РАБОТ, ОПУБЛИКОВАННЫХ ПО ТЕМЕ ДИССЕРТАЦИИ
1. Мирзабаев М.Д., Хазраткулов Р.Б. Применение фенотропила при лечении травматических повреждений лобных долей головного мозга // Научно-практический журнал Неврология. - Ташкент, 2008. -№2.- С.14-16.
2. Хазраткулов Р.Б., Мирзабаев М.Д. Консервативное лечение травматических повреждений лобных долей головного мозга // Материалы 4 съезда нейрохирургов Украины 27-30 травня. – Днепропетровск, 2008. - С.12.
3. Хазраткулов Р.Б., Мирзабаев М.Д. Тактика лечения больных с очаговыми ушибами лобных долей головного мозга // Материалы научно-практической конференции «Актуальные проблемы нейрохирургии» 4 апреля. – Ташкент, 2008. -C. 95-96.
4. Хазраткулов Р.Б., Мирзабаев М.Д. Когнитивные нарушения в отдаленные сроки травматических повреждений лобных долей головного мозга // Материалы конференции «Восстановление сознания и психической деятельности после травмы мозга: Междисциплинарный подход» 2-4 июля. – Москва, 2008. - С.65.
5. Хазраткулов Р.Б., Мирзабаев М.Д. Когнитивные нарушения и применение фенотропила при травматических повреждениях лобных долей головного мозга // Материалы конференции «Восстановление сознания и психической деятельности после травмы мозга: Междисциплинарный подход» 2-4 июля. - Москва, 2008. - С.64.
6. Мирзабаев М.Д., Хазраткулов Р.Б. Коррекция когнитивных нарушений в отдаленные сроки травматических повреждений лобных долей головного мозга // II Республиканский Научно-практический семинар «Актуальные и перспективные проблемы медицины Узбекистана. – Ташкент, 2008. - C.65.
7. Мирзабаев М.Д., Хазраткулов Р.Б. Принципы консервативного лечения травматических повреждений лобных долей головного мозга // Материалы съезда неврологов Узбекистана. Неврология 3-4. – Ташкент, 2008. - C.149.
8. Мирзабаев М.Д., Хазраткулов Р.Б. Применение L-лизина эсцината у больных с травматическими повреждениями лобных долей головного мозга // Научно-практический журнал Ассоциации врачей экстренной медицинской помощи Узбекистана «Вестник экстренной медицины» - Ташкент, 2009. №2. -С.43-46.
9. Хазраткулов Р.Б., Мирзабаев М.Д., Галлиев Р.Р. Лучевая диагностика базальной ликвореи у больных с травматическими повреждениями лобных долей головного мозга // Материалы форума « Радиология: Наука и практика» - Астана,27-28 апреля 2009. - C.223-224.
10.Мирзабаев М.Д., Хазраткулов Р.Б. Диагностика и дифференцированное лечение больных с травматическими повреждениями лобных долей головного мозга // Материалы 1-го съезда нейрохирургов Республики Казахстан с международным участием. 22-24 июля. Журнал «Нейрохирургия и Неврология Казахстана» - Астана, 2009. - C.167.
11. Хазраткулов Р.Б., Мирзабаев М.Д., С.З.Ешимбетова. Консервативное лечение травматических повреждений лобных долей головного мозга // Материалы 1-го съезда нейрохирургов Республики Казахстан с международным участием. 22-24 июля. Журнал «Нейрохирургия и Неврология Казахстана» - Астана, 2009. -C.168.
12. Хазраткулов Р.Б., Мирзабаев М.Д. Когнитивные дисфункции у больных с травматическими повреждениями лобных долей головного мозга // Республиканская научно-практическая конференция «Современные проблемы психиатрии и неврологии» 11-12 декабря. – Андижан, 2009. -C. 197 – 199.
13. Хазраткулов Р.Б., Мирзабаев М.Д. Психопатологические изменения при травматических повреждениях лобных долей головного мозга // Республиканская научно-практическая конференция «Современные проблемы психиатрии и неврологии» 11-12 декабря. – Андижан, 2009. - C.389-391.
14. Хазраткулов Р.Б., Мирзабаев М.Д., Пастухова Е.С. Динамика мозгового кровотока при травматических повреждениях лобных долей головного мозга // Тезисы всероссийской научно-практической конференции «Поленовские чтения» - С.Петербург, 2009. - C.76.
15. Хазраткулов Р.Б., Мирзабаев М.Д. Тактика лечения больных с травматическими повреждениями лобных долей головного мозга // Тезисы всероссийской научно-практической конференции «Поленовские чтения» - С.Петербург, 2009. - C.77.
16. Хазраткулов Р.Б., Мирзабаев М.Д. Принципы лечения больных с травматическими повреждениями лобных долей // Материалы съезда «V съезда нейрохирургов России» 22-25 июня. - Уфа, 2009. - C.71.
17. Хазраткулов Р.Б., Мирзабаев М.Д. Принципы лечения цефалгии у больных с травматическими повреждениями лобных долей // «Украинский нейрохирургический журнал». - Коктебель, 2009. -№3–C.19.
19. Хазраткулов Р.Б. Критерии к дифференцированному лечению больных с травматическими повреждениями лобных долей головного мозга // Научно-практический журнал «Врач-аспирант». – Воронеж, 2010. - №2(39). -C. 51-55.
20. Хазраткулов Р.Б., Мирзабаев М.Д. Диагностика и результаты лечения больных с травматическими повреждениями лобных долей головного мозга // Научно-практический журнал «Неврология».- Ташкент, 2010. -№2. - С.46-50.
21. Хазраткулов Р.Б., Абдукадырова И.А. ЭЭГ - изменения при травматических повреждениях лобных долей головного мозга // Тезисы IX всероссийской научно-практической конференции «Поленовские чтения». – С.Петербург, 2010. - C.82-83.
22. Хазраткулов Р.Б., Мирзабаев М.Д., Цой Е. А. Значение краниографии в диагностике травматических повреждений лобных долей голоного мозга // Материалы съезда радиологов Узбекистана. – Ташкент, 2010. -C. 287-288.
23. Хазраткулов Р.Б., Мирзабаев М.Д., Ким А.А., Порсаев А.И. Отдаленные результаты лечение больных с травматическими повреждениями лобных долей головного мозга // Материалы конференции Актуальные вопросы экстренной медицинской помощи при травмах. Научно-практический журнал Ассоциации врачей экстренной медицинской помощи Узбекистана «Вестник экстренной медицины» 3 июня. – Навои, 2010. - №2. - Стр.111.
24. Хазраткулов Р.Б., Мирзабаев М.Д. Хирургическое лечение травматических повреждений лобных долей головного мозга // Материалы научно-практической конференции « Актуальные проблемы нейрохирургии» 17 сентября. – Ташкент, 2010. - C. 77 - 78.
25. Хазраткулов Р.Б., Абдукадырова И.А., Мирзабаев М.Д. ЭХОЭГ в диагностике травматических повреждений лобных долей головного мозга // Материалы научно-практической конференции « Актуальные проблемы нейрохирургии» 17 сентября. – Ташкент, 2010. -C.77.
26.Мирзабаев М.Д., Хазраткулов Р.Б., Пастухова Е.С. «Клиника, диагностика и лечение травматических повреждений лобных долей головного мозга». Методические рекомендации. Ташкент - 2010 г.
27. Хазраткулов Р.Б., Кариев Г.М., Мирзабаев М.Д. Программа для диагностики и выбора тактики лечения больных с травматическими повреждениями лобных долей головного мозга // Государственное патентное ведомство РУз. Cвидетельство № DGU 01992 25.06. 2010 г.
28. Нazratkulov R.B., Mirzabaev M.D. The longterm neurological infringements of frontal lobes of a brain injury // International conference on recent advances in neurotravmatologi. ICRAN-2010 Neurotrauma basic and applied aspect book of abstracts June 29th-July 1nd, St.Peterburg Russia, -C.175.
29. Нazratkulov R.B., Mirzabaev M.D. Conservative therapy at patients in the acute period with traumatic damages of frontal lobe a brain // International conference on recent advances in neurotravmatologi. ICRAN-2010 Neurotrauma basic and applied aspect book of abstracts June 29th-July 1nd, St.Peterburg Russia, -C.176.
Тиббиёт фанлари номзоди илмий даражасига талабгор Хазраткулов Рустам Бафоевичнинг 14.00.28. – нейрохирургия ихтисослиги бўйича «Бош мия пешона бўлаги травматик жарохатланишининг клиникаси, диагностикаси ва уларни даволаш» мавзусидаги диссертациясининг
РЕЗЮМЕСИ
Таянч (энг муҳим) сўзлар: пешона бўлаклари, травматик жарохатланиш, бош мия жарохати.
Тадқиқот объектлари: бош мия пешона бўлаклари травматик жарохатланиши бўлган 96 нафар бемор. 52 беморга консерватив даво ўтказилган, 44 нафарига жаррохлик амалиёти ўтказилган.
Ишнинг мақсади: бош мия пешона бўлаклари травматик жарохатланиши диагностикаси ва дифференциал даволаш алгоритмини ишлаб чиқиш йўли билан уларни даволаш натижаларини яхшилаш.
Тадқиқот усуллари: неврологик, рентгенологик, компьтер - ва магнит –резонанс томография, допплерография.
Олинган натижалар ва уларнинг янгилиги: бош мия пешона бўлаклари травматик жарохатланишида даволаш тактикасини танлашни хал этиш нафақат травматик субстрат хажмига, балки неврологик ва инструментал текшириш маълумотларига ҳам боғлиқ. Бош мия пешона бўлаклари травматик жарохатланиши бўлган беморларда дислокациянинг клиник белгилари мавжуд бўлмаганда, ТКДГ маълумотлари бўйича сезиларли артериоспазм бўлмаганда, консерватив даволаш қўлланилади. Бош мия пешона бўлаклари травматик жарохатланиши билан беморларда дислокация белгилари мавжуд бўлса, ўрта структуралар силжиши бўлса ва ТКДГ маълумотларига кўра критик гиперемия босқичи бўлса, беморларга жаррохлик амалиёти қўлланилади. Бош мия пешона бўлаклари травматик жарохатланган беморларни даволашга дифференциал ёндашув асосида ишлаб чиқилган алгоритм беморларнинг хаёт сифатини яхшилади.
Амалий ахамияти: Қўлланган комплекс клиник-диагностик ёндашув бош мия пешона бўлаклари травматик жарохатланишлари бўлган беморларда консерватив ва хирургик даволаш усулларини танлаш мезонларини аниқлаш имконини берди, ҳамда даволаш натижаларини яхшилади, беморни стационарда даволаниш давомийлигини қисқартирди, беморни ижтимоий реадаптациясини яхшилаш ва бош мия жарохатининг ўткир даврида ўлим кўрсаткичини пасайтириш имконини берди.
Татбиқ этиш даражаси ва иқтисодий самарадорлиги: тавсия этилаётган клиник – диагнстик текширишлар комплекси ва бош мия пешона бўлаклари травматик жарохатланишларини даволаш учун ишлаб чиқилган дифференциал ёндашиш РНХИМ клиникасида, ЎзР МВ Марказий ҳарбий клиник госпиталда, ЎзР ССВ Навоий кон-металлургия комбинатининг тиббий-санитрия бўлими амалиётида қўлланмоқда.
Қўлланиш (фойдаланиш) сохаси: нейрохирургия, нейротравматология.
Изланувчи:
Р Е З Ю М Е
диссертации Хазраткулова Рустама Бафоевича на тему «Клиника, диагностика и лечение травматических повреждений лобных долей головного мозга» на соискание ученой степени кандидата медицинских наук по специальности 14.00.28 – нейрохирургия
Ключевые слова: лобные доли, травматическое повреждение, черепно-мозговая травма.
Объекты исследования: 96 больных с травматическими повреждениями лобных долей головного мозга. 52 больным произведено консервативное лечение. 44 больным произведено оперативное вмешательство.
Цель работы: улучшить результаты лечения больных с травматическими повреждениями лобных долей головного мозга путем разработки алгоритма диагностики и дифференцированного лечения.
Методы исследования: неврологический, рентгенологический, компьютерная и магнитно-резонансная томография, допплерография.
Полученные результаты и их новизна: решение вопроса выбора тактики лечения при ТПЛД зависит не только от объема травматического субстрата, а складываются из совокупности неврологических и инструментальных данных. Больным с травматическими повреждениями лобных долей при отсутствии клинических признаков дислокации, отсутствии выраженного артериоспазма по данным ТКДГ проводится консервативное лечение. При наличии у больных с ТПЛД признаков дислокации, смещения срединных структур и стадии критической гиперемии по данным ТКДГ проводится оперативное вмешательство. Разработанный алгоритм на основе дифференцированного подхода к лечению больных с травматическими повреждениями лобных долей головного мозга улучшил качество жизни данного контингента больных.
Практическая значимость: примененный клинико-диагностический подход позволил определить критерии выбора консервативного либо хирургического методов лечения больных с ТПЛД, а также улучшить результаты лечения, снизить сроки пребывания больных в стационаре, повысить социальную реадаптацию больных и снизить летальность в остром периоде ЧМТ.
Степень внедрения и экономическая эффективность: предлагаемый комплекс клинико-диагностического исследования и разработанный дифференцированный подход к выбору метода лечения больных с ТПЛД применяется в практике клиники Республиканского научного центра нейрохирургии, Центрального военного клинического военного госпиталя Министерства обороны РУз, Медико-санитарного отдела Навоийского горно-металлургического комбината МЗ РУз.
Область применения: нейрохирургия, нейротравматология
Соискатель:
RESUME
of the dissertation of Hazratkulov Rustam Bafoevich: «Clinical course, diagnostics and therapy of brain frontal lobes injury». On competition of a scientific degree of the candidate of medical sciences on a speciality 14.00.28 neurosurgery.
Keywords: frontal lobes, traumatic injury, brain injury.
Subjects of research: 96 patients with traumatic injury of brain frontal lobes. 52 patients underwent conservative therapy. 44 patients underwent surgical treatment.
Purpose of work: improvement of results of therapy through bringing out the diagnostic and therapy algorithm.
Methods research: neurologic, X-ray CT, MRI, Doppler examination.
The results obtained and their novelty: the tactics of treatment of frontal lobes injury depends not only on morphologic substrate, but on combination of neurological status and examinations. The conservative treatment preferable in the case of absence both, brain displacement sighs and arterial spasm according Doppler. Existence of sighs of brain displacement and critical stage of displacement flushing according Doppler leads to surgical treatment.
Practical value: applied diagnostic complex allowed to determine the criterias of selection between therapy and surgery. Package of neurological symptoms, CT datas, MRI datas, volume of traumatic substrate and Doppler datas served as criterias in therapy tactics selection. Differentiated method of therapy has brought out the improvement of treatment results, reduced duration of hospital stay, improved social readaptation of patient in intermediate and distant periods and reduced mortality in acute period of brain injury.
Degree of embed and economic efficiency: developed complex adopted practice of Neurosurgery Research Centre of Uzbekistan, Central Military Hospital of Ministry of Defense, Medical Department of Navoi Mining and smelting factory.
Field application: neurosurgery, neurotravmatology
