Оценка резервных возможностей почек у детей с гидронефрозом 14. 00. 35 детская хирургия
| Вид материала | Автореферат диссертации |
- Рабочий план цикла: "Детская хирургия" на кафедре госпитальной хирургии рудн. Цель, 28.26kb.
- Индивидуальный план учебного процесса за модулем "Детская хирургия" 5,6 "Ургентная, 436.42kb.
- Грицак Е. Н. Популярная история медицины / Е. Н. Грицак. М., Г-85 2003. С. 426-429., 167.86kb.
- Оценка динамики соматичнского состояния у детей при хирургической коррекции сколиоза, 278.3kb.
- Примерная программа дисциплины челюстно-лицевая хирургия модуль «детская челюстно-лицевая, 398.03kb.
- Учебно-тематический план цикла тематического усовершенствования «Хирургия кисти с элементами, 194.99kb.
- Внутрипросветноэндоскопические изменения желудочно-кишечного тракта при болезнях органов, 463.75kb.
- Организационная модель мэс по специальности «детская хирургия», 1433.39kb.
- Экстренная лапароскопия у детей грудного возраста 14. 00. 35 детская хирургия, 285.26kb.
- Обоснование диагноза «хронический аппендицит» у детей 14. 00. 35 детская хирургия, 292.53kb.
На правах рукописи
Петрухина Юлия Владимировна
Оценка резервных возможностей почек у детей с гидронефрозом
14.00.35 – детская хирургия
Автореферат
диссертации на соискание ученой степени
кандидата медицинских наук
Москва-2007
Работа выполнена в Государственном образовательном учреждении высшего профессионального образования «Российский государственный медицинский университет Федерального агентства по здравоохранению и социальному развитию»
Научный руководитель:
Доктор медицинских наук, профессор Меновщикова Л.Б.
Научный консультант:
Доктор медицинских наук, Севергина Э.С.
Официальные оппоненты:
Доктор медицинских наук, профессор Казанская И.В.
Московский НИИ педиатрии и детской хирургии Росздрава
Доктор медицинских наук, профессор Зоркин С.Н.
НИИ педиатрии Научного центра «Здоровья детей» РАМН
Ведущая организация:
ГОУ ВПО «Московский государственный медико-стоматологический университет Росздрава»
Защита диссертации состоится «8» октября 2007 года на заседании диссертационного совета Д 208.072.02 при Российском Государственном медицинском университете по адресу: 117997, г. Москва, ул. Островитянова, д.1.
С диссертацией можно ознакомиться в библиотеке РГМУ.
Автореферат разослан «27» июня 2007 года.
Ученый секретарь диссертационного Совета
Доктор медицинских наук, профессор Котлукова Н.П.
Актуальность проблемы. Гидронефроз является наиболее распространенным видом обструктивных уропатий. Из всех хирургических заболеваний почек, приводящих к снижению почечной функции, на долю гидронефроза приходится 35-40 % [А.Я. Пытель, 1968].
Лечение гидронефроза хирургическое и направлено на нормализацию уродинамики. Однако проходимость пиелоуретерального сегмента является необходимым, но не единственным условием роста и развития почки после оперативного лечения [И.В.Казанская, 1987, Л.Б. Меновщикова, 2005, С.Н. Николаев, 2003, В.В. Ростовская, 2003, А.Л. Ческис, 2001].
Гидронефроз всегда сопровождается дисплазией, проявляющейся нарушением строения и незрелостью почечной ткани по сравнению с хронологическим возрастом больного, что приводит к задержке функционального развития почек, а присоединение вторичных склеротических изменений значительно снижает почечную функцию и может привести к полной ее утрате [А.С. Аюбаев, 1998, О.В. Волкова, 1976, В.М. Державин, 1984, И.В. Казанская, Л.Б. Меновщикова, С.Н. Николаев, Э.С.Севергина, М.А.Пальцев, 2000, 2002].
Принципиально важным моментом, как в определении тактики лечения, так и прогноза заболевания, является оценка степени функциональной сохранности почечной паренхимы, которая напрямую зависит от внутриорганного кровотока и степени дисплазии почки. Одним из современных методов оценки внутрипочечного кровотока является ультразвуковая допплерография, которая позволяет оценить кровоток не только качественно, но и количественно. Достоверность результатов, полученных с помощью этого метода, может быть подтверждена сопоставлением их с морфологическими изменениями структур почки.
В настоящее время считается, что диспластические изменения в почках при гидронефрозе, являются результатом нарушения синтеза и активности большого числа полипептидов факторов роста в нефрогенезе [A.S. Woolf, S.P. Yang, Y.T.Yuan, 2000]. Одним из них является трансформирующий фактор роста β1 (TGF β1). Он ингибирует рост и индуцирует апоптоз эпителиальных клеток, стимулирует рост мезенхимальных клеток, поддерживает незрелый фенотип канальцев, инициирует синтез и угнетает деградацию экстрацеллюлярного матрикса, подавляет ангиогенез, таким образом, играя значительную роль в течение нефрогенеза и в постнатальном периоде [F. Daikha-Dahmane, M. Dommergues, F. Muller, 1997]. Высказывается мнение, что величина мочевого TGF β коррелирует со степенью обструкции мочевыводящих путей. Однако есть только единичные работы зарубежных авторов, в которых отражена взаимосвязь между уровнем мочевого TGF β и степенью выраженности морфологических изменений в почке [K. Mac Rae Dell, B.B. Hoffman, M.B. Leonard 2002]. Необходимость поиска малоинвазивных способов диагностики структурного повреждения почки для выяснения степени тяжести поражения паренхимы и ее функциональных возможностей с целью прогнозирования течения заболевания и определения тактики лечения представляется актуальным. Применение иммуногистохимического метода позволяет оценить взаимосвязь между уровнем мочевого TGF β, степенью выраженности морфологических изменений в почке и ее функциональными возможностями, тем самым прогнозировать течение заболевания и определить тактику лечения.
Цель работы. Оценка резервных возможностей почек у детей с гидронефрозом на основании анализа клинических и морфологических исследований для оптимизации тактики лечения.
Задачи исследования:
1. Изучить внутрипочечный кровоток у детей с гидронефрозом с помощью ультразвуковой допплерографии.
2. Провести морфологическое изучение биопсийного материала почек у детей с гидронефрозом с использованием иммунногистохимического метода.
3. Оценить зависимость между тяжестью морфологических изменений в почке и концентрацией мочевого TGF β.
4. Сопоставить результаты ультразвукового исследования и комплексного морфологического исследования биопсийного материала почек с данными клинического обследования.
5. Оценить результаты оперативного лечения гидронефроза при динамическом наблюдении по результатам клинических и иммуногистохимических исследований.
Научная новизна. Впервые проведено комплексное морфологическое, включая иммуногистохимическое, исследование биопсийного материала почек детей с гидронефрозом, в сочетании с определением уровня мочевого TGF β методом ELISA и выявлена положительная коррелятивная зависимость полученных данных. Полученные данные сопоставлены с данными клинического обследования. Подтверждено соответствие гемодинамических нарушений у детей с гидронефрозом, полученных при ультразвуковой допплерографии, и степени диспластического и склеротического поражения почечной ткани. Впервые предложен новый объективный диагностический и прогностический критерий оценки резервных возможностей почек у детей с гидронефрозом по уровню мочевого TGF β. Оценены результаты динамического наблюдения детей с гидронефрозом.
Практическая значимость. Доказано, что детям с гидронефрозом для оценки функционального состояния почки необходимо выполнять допплерографию почечных сосудов. Качественные и количественные характеристики внутриорганного кровотока отражают степень диспластических и склеротических процессов в паренхиме почки. Внедрение определения уровня мочевого TGF β объективизирует показания к выбору метода лечения гидронефроза у детей. Применение допплерографии почечных сосудов и определение мочевого TGF β позволяет оценить резервные возможности почек у детей с гидронефрозом и прогнозировать результаты лечения.
Основные положения, выносимые на защиту:
- Ультразвуковая допплерография почечных сосудов позволяет оценивать функциональное состояние почки и прогнозировать течение гидронефроза у детей.
- Уровень мочевого TGF β является показателем морфологического статуса почки. Определение его неинвазивным методом является дополнительным критерием в определении тактики лечения, прогноза и оценки результатов лечения гидронефроза у детей.
Внедрение в практику. Результаты настоящего исследования внедрены в клиническую практику отделения урологии и плановой хирургии ДГКБ №13 им. Н.Ф.Филатова г. Москвы, уронефрологического центра при ДГКБ №13 им. Н.Ф.Филатова г. Москвы. Клинико-морфологическая характеристика состояния почек у детей с гидронефрозом излагается в курсе детской урологии и андрологии ФУВ РГМУ, на лекциях и практических занятиях студентам 5–6 курсов РГМУ.
Апробация работы. Основные положения работы доложены на научно-практической конференции сотрудников кафедры детской хирургии РГМУ и сотрудников ДГКБ №13 им. Н.Ф. Филатова г. Москвы. По теме диссертации опубликовано 5 научных работ, в том числе в журналах «Детская хирургия» (№2, 2006) и «Пермский медицинский журнал» (№2, 2006).
Работа выполнена в отделении урологии и плановой хирургии ДГКБ №13 им. Н.Ф.Филатова (гл. врач – д.м.н. Попов В.В., зав. отд. – к.м.н. Корзникова И.Н.), уронефрологическом центре при ДГКБ №13 им. Н.Ф.Филатова г. Москвы (зав. центром – д.м.н. Николаев С.Н.), консультативно-диагностическом центре ДГКБ №13 им. Н.Ф.Филатова (зав. – д.м.н. проф. Байдин С.А) и на кафедрах патологической анатомии РГМУ ( зав. кафедрой проф. Талалаев А.Г.) и ММА им. И.М. Сеченова ()
Объем и структура диссертации. Диссертация изложена на 117 страницах и состоит из введения, обзора литературы, материалов и методов исследования, результатов собственных наблюдений, анализа результатов хирургического лечения, заключения, выводов, практических рекомендаций и списка литературы. Работа иллюстрирована 30 рисунками, 1 схемой и 8 таблицами. Литературный указатель содержит 120 отечественных и 206 иностранных источников.
СОДЕРЖАНИЕ РАБОТЫ
Материал и методы исследования. В основу работы положены результаты обследования и лечения 137 детей с гидронефрозом, в возрасте от 3 месяцев до 14 лет. Первичное распределение по возрасту и полу представлено в таблице №1.
Табл. №1. Распределение пациентов по возрасту и полу.
| Возраст | Мальчики | Девочки | Всего |
| 3 мес. – 1 год | 29 | 26 | 55 |
| 1 – 3 года | 11 | 6 | 17 |
| 3-7 лет | 20 | 9 | 29 |
| 7-14 лет | 29 | 7 | 36 |
| Всего | 89 | 48 | 137 |
Анализ таблицы №1 указывает, что дети в возрасте до 3 лет составляют половину всей группы больных.
У 54 детей (39,4%) основанием для обследования послужило выявленное при УЗИ расширение чашечно-лоханочного комплекса, при этом УЗИ проводилось в плановом порядке. У 28 детей (20,4%) показанием к обследованию послужили жалобы на боли в животе, и только лишь у 19 детей (13,9%) - лейкоцитурия.
Пациентам был проведен диагностический комплекс обследования, который позволял верифицировать диагноз и оценить состояние верхних и нижних мочевых путей, функциональное состояние почек.
При поступлении в стационар детям проводилось комплексное обследование: УЗИ, диуретическое ультразвуковое обследование (ДУЗИ), допплерография сосудов почек (ДГ), микционная цистоуретрография, экскреторная урография, радиоизотопная ренография, лабораторное обследование, включающее клинические анализы крови и мочи, биохимический анализ крови, определение клиренса по эндогенному креатинину, биохимический анализ мочи, посев мочи.
После проведенного обследования в зависимости от выраженности изменений паренхимы почки и интраренального кровотока все дети были разделены на III группы. I группу составили больные, у которых при ЦДК кровоток прослеживался до капсулы почки, рисунок сосудистого дерева был сохранен; лишь междолевые ветви были «раздвинуты» за счет расширенной ЧЛС. При исследовании гемодинамики на различных участках паренхимы показатели кровотока были одинаковы, снижение IR отмечалось лишь на дуговых артериях. Во II группу вошли дети, у которых кровоток был значительно обеднен, не прослеживался до капсулы почки. На уровне междолевых ветвей IR был повышен; на уровне дуговых артерий он снижался. У больных III группы при ЦДК регистрировались лишь единичные цветовые сигналы, обычный рисунок почечного дерева не определялся. IR в этих сосудах был значительно повышен (табл. №2). Сопоставление эхографической картины и показателей гемодинамики проводилось с контралатеральной почкой и с почкой условно здорового ребенка того же возраста и массы, согласно нормативным показателям (Гуревич А.И., Пыков М.И. 2006).
Табл. № 2 Распределение по группам с учетом выраженности изменений кровотока и возраста.
| возраст | I группа | II группа | III группа | Всего |
| 3 мес. – 1 год | 36 | 18 | 1 | 55 (40,1%) |
| 1 – 3 года | 7 | 7 | 3 | 17(12,4%) |
| 3-7 лет | 18 | 8 | 3 | 29 (21,2%) |
| 7-14 лет | 18 | 13 | 5 | 36 (26,3%) |
| Количество детей в группах | 79 (57,7%) | 46 (33,6%) | 12 (8,7%) | 137 (100%) |
Анализ таблицы показывает, что у большинства детей (57,7%) с гидронефрозом нарушение кровотока было умеренным.
Для изучения соответствия результатов оценки состояния внутриорганного кровотока с морфофункциональным состоянием почки были проведены 41 морфологических исследований, в том числе 29 иммуногистохимических исследований биопсийного материала почек и определение уровня мочевого TGF β.
Гистологические исследования (29 инцизионных биоптатов почек и 12 удаленных почек) проводились на кафедре патологической анатомии педиатрического факультета РГМУ и на кафедре патологической анатомии ММА им. И.М. Сеченова. Выполнялась световая микроскопия биоптатов почек (окраска гематоксилином и эозином, по Ван Гизону), мочеточников и лоханок. Проведено прицельное электронномикроскопическое исследование биоптатов почек (10 исследований). Иммуногистохимические реакции на парафиновых срезах с использованием стрептавидин-биотин-пероксидазного метода с антисыворотками к TGF β 1, R1 и R2 (Novo Castra, UK); VEGF (Santa-Gruz, USA). Мочевой TGF β определялся методом enzyme-linked immunoabsorbent assay (ELISA) у детей до операции и после операции: через 3-4 месяца и 1 год (Novo Castra,UK).
Полученные морфологические данные сопоставлялись с результатами исследования уровня мочевого TGF β и данными допплерографии.
После оперативного лечения наблюдение и консервативное лечение проводилось на базе нефроурологического центра при ДГКБ №13 им. Филатова Н.Ф. После проведенного лечения и выписки домой, контрольное обследование осуществлялось через 1 месяц, 3 месяца, 6 месяцев и 1 год и 3 года. Проводился контроль за клиническими анализами мочи, особое внимание уделялось УЗИ, проводимое при динамическом наблюдении для оценки состояния уродинамики, гемодинамики, восстановлению толщины и дифференцировки паренхимы. Мочевой TGF β определялся (ELISA) через 3-4 месяца и через год после операции.
ПОЛУЧЕННЫЕ РЕЗУЛЬТАТЫ И ИХ ОБСУЖДЕНИЕ.
Результаты ультразвукового обследования детей.
У детей, вошедших в I группу (79 детей) изменения в почечной паренхиме расценены как умеренные. При УЗИ в В-режиме дифференцировка паренхимы и ее эхогенность были не нарушены, толщина паренхимы в пределах возрастной нормы или умеренно уменьшена, расширение лоханки не превышало 20 мм. При ЦДК кровоток прослеживался до капсулы почки, рисунок сосудистого дерева был сохранен; лишь междолевые ветви были «раздвинуты» за счет расширенной ЧЛС.
Показатели гемодинамики на стволе почечной артерии, сегментарных, междолевых ветвях и междольковых артериях были не изменены, на уровне дуговых артерий IR был снижен или не изменен; причем на различных участках паренхимы показатели кровотока были одинаковы (таб. №3).
Таблица №3. Показатели ренальной гемодинамики (IR) у детей с гидронефрозом 1 группы (n =79)
| Показатели | 3-12 месяцев (n =36 ) | 1-3 года (n =7) | 4-7 лет (n =18 ) | 7-14 лет (n =18 ) |
Магистральная почечная артерия | ||||
| M ± m | 0,74 ± 0,026 | 0,72 ± 0,034 | 0,69 ± 0,004 | 0,67 ± 0,014 |
Сегментарные ветви | ||||
| M ± m | 0,75 ± 0,031 | 0,73 ± 0,026 | 0,65 ± 0,006 | 0,64 ± 0,009 |
Междолевые ветви | ||||
| M ± m | 0,74 ± 0,021 | 0,71 ± 0,036 | 0,67 ± 0,0027 | 0,65 ± 0,002 |
Дуговые артерии | ||||
| M ± m | 0,63 ± 0,029* | 0,66 ± 0,043* | 0,63 ± 0,0023* | 0,60 ± 0,009* |
| Междольковые артерии | ||||
| М± m | 0,72 ± 0,015 | 0,69± 0,041 | 0,68 ± 0,0031 | 0,66 ± 0,005 |
*Коэффициент достоверности различий между соответствующей группой здоровых детей p<0,05.
У детей, вошедших во II группу (46 детей) изменения при УЗИ были более выраженными. Эхогенность паренхимы была повышена, дифференцировка снижена, паренхима была истончена, составляла 3-10 мм. Передне-задний размер лоханки составлял 15-30 мм, визуализировались все группы чашечек. При ЦДК кровоток был значительно обеднен, рисунок сосудистого дерева не прослеживался до капсулы почки. Гемодинамика у всех детей на уровне ствола почечной артерии и сегментарных ветвей была не нарушена, на уровне междолевых ветвей IR был повышен; на уровне дуговых артерий он снижался. Более мелкие артерии не определялись (табл. № 4).
Табл. №4. Показатели ренальной гемодинамики (IR) у детей с гидронефрозом II группы (n=46)
| Показатели | 3-12 месяцев (n =18) | 1-3 года (n =7) | 4-7 лет (n =8 ) | 7-14 лет (n = 13) |
Магистральная почечная артерия | ||||
| M ± m | 0,75 ± 0,036 | 0,84 ± 0,03 | 0,80 ± 0,046 | 0,78 ± 0,06 |
Сегментарные ветви | ||||
| M ± m | 0,77 ± 0,038 | 0,85 ± 0,04 | 0,83 ± 0,03 | 0,81 ± 0,04 |
Междолевые ветви | ||||
| M ± m | 0,78 ± 0,003 | 0,84 ± 0,03 | 0,81 ± 0,05 | 0,85 ± 0,08 |
Дуговые артерии | ||||
| M ± m | 0,73 ± 0,003 | 0,69 ± 0,04 | 0,74 ± 0,06 | 0,63 ± 0,04 |
*Коэффициент достоверности различий между соответствующей группой здоровых детей p<0,05
В III группу вошли 12 детей с тяжелыми изменениями в почке. Толщина паренхимы у этих детей составляла 1-2 мм, дифференцировка нарушена, эхогенность повышенна. Передне-задний размер лоханки более 30 мм, чашечек - более 20 мм. При ЦДК определялись единичные цветовые сигналы, при количественной оценке гемодинамики IR в этих сосудах был повышен и составлял 0,82-0,86.
125 детям из I и II групп выполнены реконструктивные операции по методике Хайнес-Андерсен-Кучера, принятой в клинике. 6 детям из II группы потребовалась предварительная нефростомия, в связи со значительным угнетением функции почки и снижением внутриорганного кровотока. Из них у 5 детей, на фоне декомпрессии мочевых путей, произошло улучшение гемодинамических показателей, что позволило провести реконструкцию пиелоуретерального сегмента спустя 3-6 месяцев. У 1 ребенка внутриорганный кровоток не улучшился, что было расценено, как проявление нефросклероза. В связи с этим проведена нефрэктомия. 12 детям III группы, с тяжелыми нарушениями внутриорганного кровотока, выполнена нефрэктомия. Причиной обструкции в большинстве случаев явился стеноз мочеточника в пиелоуретеральном сегменте (табл. №5).
Табл. №5. Причины обструкции, выявленные при оперативном лечении.
| Причина | Количество |
| Стеноз мочеточника | 44 (32,1%) |
| Стеноз мочеточника в сочетании с эмбриональными спайками | 13 (9,5%) |
| Высокое отхождение мочеточника | 30 (21,9%) |
| Фиксированный изгиб мочеточника | 21 (15,3%) |
| Абберантные сосуды | 18 (13,1%) |
| Абберантный сосуд к нижнему полюсу почки в сочетании стеноза мочеточника и его фиксированного перегиба | 3 (2,2%) |
| Ротация почки, ретровазальное расположение лоханки в сочетании со стенозом мочеточника | 2 (1,5%) |
| Аберрантные сосуды в сочетании с эмбриональными спайками | 6 (4,4%) |
| Всего | 137 (100%) |
Результаты морфологических исследований.
При морфологическом исследовании мы обратили особое внимание на состояние сосудистого русла почки. Во всех случаях были выявлены признаки дисангиогенеза, преимущественно дуговых и междольковых артерий. Наряду с этим, при анализе биопсийного материала почек детей с гидронефрозом, были обнаружены морфологические признаки дисплазии различной степени выраженности, у детей старше 7 лет вторичные изменения.
Результаты морфологических исследований I группы.
Морфологическое исследование позволило обнаружить изменения в структуре нефрона по типу гипопластической дисплазии как гломерул, так в большей степени канальцев. Среди гломерул нормального строения обнаружено компактное их расположение и отсутствие экстракапилярного пространства. В других гломерулах экстракапилярное пространство было расширено, выявлено сниженное количество мелких капиллярных петель. Часть канальцев была расширена, в просвете некоторых выявлялись клеточный детрит, зернистые цилиндры. Присутствовали группы незрелых канальцев, выстланных кубическим эпителием, что являлось доказательством отсутствия гистологической дифференцировки проксимальных канальцев. Ближе к мозговому слою определялось несколько близко расположенных срезов артерии крупного диаметра (извилистость) и единичные расширенные вены. Очагов воспаления в интерстиции не было обнаружено.
Изменения в почках, выявленные у детей разных возрастных групп при морфологическом исследовании, носили более или менее однотипный характер и имели оттенок диспластических изменений и признаки дизангиогенеза.
Результаты морфологических исследований II группы.
При морфологическом исследовании биопсийного материала почек детей II группы выявлены более глубокие изменения в структурах почки, что позволило нам разделить их на подгруппы А и Б.
У пациентов IIА группы в корковом веществе почки большинство гломерул были с признаками дисплазии: ЭКП не выражено, капиллярные петли разного диаметра, гроздьевидное расположение гломерул. Выявлялись группы недифференцированных канальцев. Часть канальцев была расширена, выявлялись нефроциты с дистрофическими изменениями: апикальные отделы некоторых клеток десквамированы в просвет, в умеренно расширенном просвете единичных канальцев присутствовали зернистые цилиндры. На границе коркового и мозгового слоев были расположены тангенсальные и поперечные срезы артерий разного диаметра (дуговые, междольковые), синусоидно расширенная вена. В мозговом слое было отмечено компактное расположение канальцев и полнокровных капилляров. На фоне диспластичных изменений структур нефронов и признаков дизангиогенеза были выявлены изменения вторичного характера: участки лимфогистиоцитарной инфильтрации, а у детей старше 7 лет небольшие скопления разнонаправленных коллагеновых волокон.
У детей IIБ группы при морфологическом исследовании были обнаружены наиболее выраженные изменения. В сформированных гломерулах ЭКП отсутствовало в большинстве случаев, в других клубочек был компактным и расположение его ассиметричным. В 2 случаях обнаружены гломерулярные кисты, часть гломерул склерозированы, вокруг некоторых гломерул выявлен фиброз. Определялось очаговое скопление недифференцированных тубул, в просвете части канальцев были локализованы белковые массы, гиалиновые цилиндры и довольно крупные канальцевые кисты. Срезы артерий были расположены компактно, поперечные и тангенсальные, разного диаметра.
В интерстиции других биоптатов выявлены участки лимфогистиоцитарной инфильтрации различной степени выраженности, у детей старше 7 лет очаги склероза.
Результаты морфологических исследований III группы.
В III группу вошли дети, которым выполнена нефрэктомия. При морфологическом исследовании обнаружено нарушение структур коркового и мозгового вещества, за счет разрастания соединительной ткани и распространенного интерстициального нефрита. В большинстве случаев отмечено наличие разного количества микрокист в корковом веществе почек.
Общая характеристика морфологических исследований.
В лоханке, как правило, обнаруживались склероз всех слоев стенки, дезорганизация с атрофией и компенсаторной гипертрофией мышечных волокон. Дисплазия мочеточника проявляла себя во всех случаях довольно характерной и типичной картиной – дезориентацией, компенсаторной гипертрофией мышечных волокон, склерозом всех слоев.
Прицельное электронномикроскопическое исследование позволило дополнить выявленные на светооптическом уровне морфологические изменения. Типичными ультраструктурными признаками во всех группах были дисплазия канальцев: определялось уменьшение складок базального лабиринта проксимальных канальцев и числа органелл в нефроцитах, мелкие митохондрии располагались перпендикулярно тубулярной мембране, отмечалось расширение канальцев, снижение высоты эпителия – кубический эпителий, недифференцированные тубулярные структуры (тубулярный дизгенез). В гломерулах выявлялась вариабельность экстракапиллярного пространства, сегментарный склероз в единичных гломерулах, снижение дифференцировки подоцитов, нарушение строения базальной мембраны капилляров клубочка.
Анализ биоптатов почек, мочеточников и лоханок детей с врожденным гидронефрозом показал, что изменения как в лоханке, мочеточнике, так и в паренхиме почки сводились к морфологическим признакам той или иной степени дисплазии. Причем выраженность этих изменений была различной в исследуемых группах, наиболее значимыми они были отмечены во II группе наблюдения. Следует обратить внимание на выраженные изменения вторичного характера у детей II группы, в большей степени IIБ группы, проявляющие себя в присоединении воспалительных и склеротических процессов: отмечены выраженная очаговая лимфогистиоцитарная инфильтрация, коллагенновые волокна в интерстиции. В биоптатах почек детей старше 7 лет II Б группы выявлены очаги склероза.
Результаты иммуногистохимических исследований.
Детям I и II групп проводилось ИГХИ. Во всех наблюдениях (10 исследований) отмечена слабая экспрессия VEGF на эндотелии сосудов, капиллярах клубочка и нефроцитах части канальцев.
ИГХИ позволили обнаружить экспрессию TGF β 1 во всех случаях преимущественно на эпителиальных клетках недифференцированных канальцев, эндотелии артерий, нефроцитах собирательных трубочек, в белковых массах внутри канальцев, в эпителии кист (IIБ группа наблюдения). На других структурах реакция была слабоположительной или отсутствовала. TGF β1 R1 имел положительную реакцию на нефроцитах недифференцированных канальцев, в остальных структурах она была менее выраженной или отсутствовала. TGF β1 R2 экспрессирован на тех же структурах паренхимы почки с усилением иммунной окраски на нефроцитах проксимальных канальцев и клетках лимфогистиоцитарной инфильтрации интерстиция в биоптатах почек пациентов IIБ группы.
Табл. № 6. Экспрессия TGF beta 1 и TGF beta 1 R1, R2 в структурных компонентах нефрона и в интерстиции почки в исследуемых группах.
| | Группа I | Группа IIА | Группа IIБ | ||||||
| TGF β 1 | R1 | R2 | TGF β 1 | R1 | R2 | TGF β 1 | R1 | R2 | |
| Нефроциты недифференцированных канальцев | + | + | + | + | + | + | + | + | + |
| Нефроциты проксимальных канальцев | + | + | + | + | + | + | + | + | + |
| Нефроциты собирательных трубочек | + | + | + | + | + | + | _ | + | + |
| Эндотелий гломерулярных капилляров | _ | + | + | _ | _ | + | + | _ | + |
| Эндотелий артерий | + | + | _ | + | + | _ | _ | _ | _ |
| Гладкомышечные клетки стенки артерий | + | _ | _ | + | + | _ | _ | + | _ |
| Нефроциты петель Генле | _ | + | _ | _ | + | + | _ | _ | + |
| Внеклеточный матрикс | 0 | 0 | 0 | 0 | 0 | 0 | + | 0 | + |
| Белковые массы в просвете канальцев | 0 | 0 | 0 | 0 | 0 | 0 | + | 0 | 0 |
| В эпителии кист | 0 | 0 | 0 | 0 | 0 | 0 | + | + | + |
+ выраженная положительная реакция.
+ слабоположительная реакция
– реакция отсутствует
0 отсутствие морфологического субстрата.
У всех детей выявленные морфологические изменения сочетались с повышенным значением мочевого TGF β. Однако количественная характеристика мочевого TGF β была различной у детей I и II групп.
У больных I группы уровень мочевого TGF β составил 95,5+8,3 рg/ml, что превышало нормативные значения более чем в 3 раза (норма 26,6+9,3 рg/ml). У больных IIА группы, с более выраженными диспластичными изменениями паренхимы и вторичными изменениями (воспалительными и склеротическими), уровень мочевого TGF β составил 153,4+23,7 рg/ml, что превышало нормативные значения более чем в 6 раз. У больных IIБ группы, с самыми тяжелыми морфологическими изменениями уровень мочевого TGF β составил 209,5 + 34,7 рg/ml (рис.1).
Рис.1. Уровень мочевого TGF β в исследуемых группах до оперативного лечения.

Это явилось основанием для вывода об информативности мочевого TGF β, значение которого зависит от степени диспластических изменений почки (более четко от выраженности тубулярных нарушений, присутствия групп недифференцированных канальцев), а также склеротических изменений и позволило использовать результаты значений мочевого TGF β в качестве объективного диагностического критерия, позволяющего определить степень морфологических изменений в почечной ткани.
Катамнестическое наблюдение оперированных детей проводилось на нефроурологическом центре КДЦ ДГКБ №13 им. Н.Ф. Филатова через 1, 3, 6 месяцев, 1 год, далее ежегодно. Длительность наблюдения за исследуемой группой детей составила 3 года.
Результаты лечения больных оценивались по следующим критериям: наличие инфекционных осложнений со стороны мочевой системы, состояние паренхимы и коллекторной системы почки, восстановление уродинамики, состояние внутриорганного кровотока и количественное определение мочевого TGF β через 3-4 месяца и 1 год после операции.
При анализе результатов оперативного лечения детей с гидронефрозом обострений пиелонефрита в ближайшем и отдаленном послеоперационном периоде не отмечено. Что касается оценки почечной паренхимы, у детей 1 группы через 1 год толщина паренхимы, размеры коллекторной системы почек, состояние внутриорганного кровотока соответствовали возрастной норме. По данным экскреторной урографии и диуретического исследования уродинамика была не нарушена. Уровень мочевого TGF β через 3 месяца после оперативного лечения незначительно снизился, а через 1 год уровень мочевого TGF β приблизился к нормативные значениям (норма 26,6+9,3 рg/ml).
Рис. 2. Уровень мочевого TGF β у детей 1 группы в динамике.
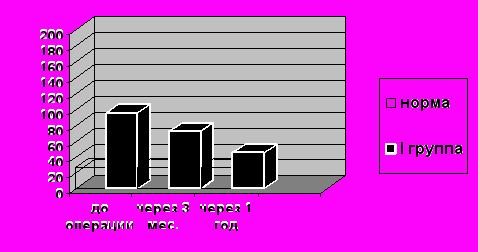
В последующем у всех наблюдаемых нами детей I группы отрицательной динамики не наблюдалось. По данным УЗИ отмечался рост почки. Толщина паренхимы оперированной почки и гемодинамические показатели в дальнейшем не отличалась от размеров контлатеральной почки и размеров почки условно здорового ребенка того же возраста и массы. Результаты оперативного лечения детей I группы расценены хорошими.
У детей IIА группы даже через 1 год дифференцировка паренхимы оставалась сниженной, хотя толщина ее увеличилась и приближалась к нормативным значениям, размеры лоханки сократились, по данным диуретического исследования и экскреторной урографии уродинамика была не нарушена. Состояние внутриорганного кровотока восстановилось.
Заметное снижение уровня мочевого TGF β происходило через 1 год после операции, однако и в эти сроки цифры его превышали нормативные значения (рис.3).
Рис. 3. Уровень мочевого TGF β у детей IIА группы в динамике.
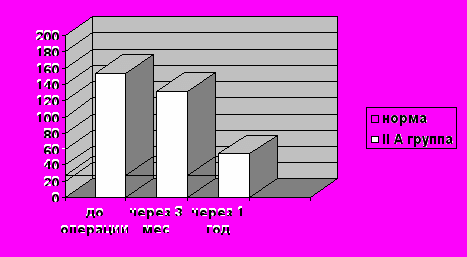
У детей IIБ группы через 1 год после оперативного лечения размеры лоханки сократились лишь незначительно, паренхима оставалась высокой эхогенности, сниженной дифференцировки. Толщина ее увеличилась на 1-2 мм, но была значительно меньше нормативных значений. Кровоток оставался ослабленным, показатели гемодинамики начинали приближаться к нормативным значениям.
Значимая тенденция к снижению уровня мочевого TGF β отмечалась лишь к концу 1 года после операции, однако значения его оставались высокими.
Рис. 4. Уровень мочевого TGF β у детей IIБ группы в динамике.
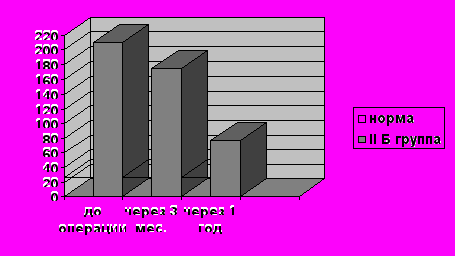
Табл. №7. Сравнительная характеристика уровня мочевого TGF β в группах у детей с гидронефрозом до и после операции.
| сроки | I группа | II А группа | II Б группа | Норма |
| До операции | 95,5±8,3 | 153,4 ±23,7 | 209,5 ±34,7 | 26,6 ±9,3 |
| Через 3-4 месяца После операции | 62,3 ±7,6 | 131,3 ±18,2 | 174,5 ±31,6 | |
| Через 1 год После операции | 44,8±7,2 | 53,8 ±9,7 | 77,1±12,3 |
Через 3 года после оперативного лечения положительная динамика наблюдалась у 89% детей. У всех пациентов отсутствовали изменения в анализах мочи, передне-задний размер лоханки сократился до 5-7 мм, толщина паренхимы увеличилась, дифференцировка ее была не изменена. При ЦДК кровоток прослеживался до капсулы почки, показатели гемодинамики были в пределах возрастной нормы.
У детей IIБ группы через 3 года после оперативного вмешательства размеры лоханки оставались расширенными до 15-17мм, у 5 детей размеры чашечек достигали 15-20 мм. Толщина паренхимы увеличилась до 5-7 мм, оставалась повышенной эхогенности, сниженной дифференцировки. При ЦДК кровоток был ослаблен.
Высокие показатели мочевого TGF β по сравнению с нормативными в ранние сроки (3-4 месяца) после операции неизбежны и соответствуют процессу репарации тканей после оперативного вмешательства. В дальнейшем после «освобождения» от обструкции в зоне ПУС следует предполагать ослабление экспрессии TGF β1 на структурах канальцевой системы, опосредованным подтверждением, которого следует считать снижение концентрации мочевого TGF β, что, по мнению Ogata Y. et al. будет способствовать обратному развитию обструктивно-индуцированного тубулоинтерстициального фиброза, по крайней мере, частично. В случае значительного нарушения нефрогенеза, проявляющего себя присутствием гломерулярных и канальцевых кист, групп недифференцированных канальцев, а также присоединения склеротических изменений, отмечался и высокий уровень мочевого TGF β как до, так и через год после операции, что не дает основания надеяться на благополучный исход лечения.
Следовательно, концентрация мочевого TGF β является свидетельством обструкции мочевыводящей системы, показателем диспластических явлений преимущественно в канальцевой составляющей нефрона и склеротических процессов, что позволяет использовать этот объективный и неинвазивный метод в качестве не только диагностического, но и прогностического критерия. Положительная динамика снижения его показателей в послеоперационном периоде указывает на благоприятный исход хирургического вмешательства.
Анализ проведенной работы показывает, что прогноз функционального состояния почки при гидронефрозе определяется степенью диспластических процессов, а также вторичных изменений. Морфологический анализ биоптатов выявил элементы гипопластической дисплазии гломерул. Значительные изменения были определены в канальцах: расширенные канальцы с белковыми включениями в просвете, наличие канальцевых кист, группы незрелых тубулярных структур. У больных II группы выявлены очаговые воспалительные и склеротические процессы в паренхиме почки, лоханке и мочеточнике. Во всех случаях отмечена извилистость как дуговых, так и междольковых артерий, что является свидетельством дисангиогенеза. При ИГХИ обширная экспрессия TGF β1, обнаруженная в нефроцитах канальцев, собирательных трубочках обуславливает повышенное выделение его с мочой, высокие значения мочевого TGF β соответствуют присутствию большого числа недифференцированных тубул, в которых выявлялось отложение этого фактора не только в нефроцитах, но и в части случаев в просвете канальцев в виде окрашенных белковых масс. В зоне лимфогистиоцитарной инфильтрации в корковом слое обнаруживался TGF β1 (кортикальный), скорее всего, являющийся дериватом интерстициальных макрофагов. У детей с обструкцией мочевыводящих путей рядом авторов отмечен высокий уровень мочевого TGF β по сравнению с контролем (Palmer LS et al., 1997; MacRae Dell K. et al., 2000; El-Sherbiny MT. et al., 2002). Выявлена прямая коррелятивная зависимость между уровнем мочевого TGF β и степенью обструкции верхнего отдела мочевого тракта в 90% случаев (Furness PD. Et al., 1999). В наших наблюдениях повышенная концентрация мочевого TGF β при гидронефрозе также сопровождалась изменениями в лоханке и мочеточнике, что подтверждает мнение других исследователей. В то же время, уровень концентрации мочевого TGF β коррелировал с диспластическими изменениями в гломерулах и более четко с выраженными тубулярными нарушениями - присутствием групп недифференцированных канальцев, а у детей старшего возраста со склеротическими изменениями.
Таким образом, концентрация мочевого TGF β может рассматриваться не только как показатель обструкции мочевыводящей системы, но и диспластических явлений в структурах почки, в частности в канальцевой составляющей нефрона, т.е показателем морфологического статуса почки. Это позволяет использовать этот объективный и неинвазивный метод в качестве не только диагностического, но и прогностического критерия.
ВЫВОДЫ:
1. При допплерографии у детей с гидронефрозом выявлена различная степень изменения внутриорганного кровотока. При умеренных изменениях кровоток прослеживается до капсулы, отмечается снижение IR на дуговых артериях. При выраженных изменениях отмечается обеднение кровотока, повышение IR на междолевых артериях и снижение этого показателя на дуговых. При тяжелых изменениях нормальный рисунок почечного дерева не определяется, имеются единичные сигналы со значительным повышением IR.
2. Морфологическое исследование биопсийного материала почек у детей с гидронефрозом выявило стереотипные диспластические изменения различной степени выраженности и признаки дисангиогенеза. У детей старшего возраста с тяжелой тканевой дисплазией манифестировали гистологические признаки очагового нефросклероза. Во всех случаях выявлена обширная экспрессия TGF β1 в структурных компонентах нефрона и в интерстиции, которая обуславливает его выделение с мочой.
3. Уровень мочевого TGF β зависит от степени диспластического и склеротического поражения паренхимы почки, характера экспрессии TGFβ 1 и наличия обструктивного компонента. При умеренных диспластических изменениях уровень мочевого TGF-β составляет 95.5 ± 8.3 pg/ml., при выраженных 153.4 ± 23.7pg/ml., при тяжелых 209.5 ± 34.7pg/ml, и таким образом, является показателем морфологического статуса почки.
4.Обнаруженные при помощи допплерографии гемодинамические нарушения у детей с гидронефрозом отражают степень поражения почечной ткани. Подтверждена взаимосвязь дизангиогенеза и уровня экспрессии VEGF по результатам иммуногистохимического исследования биопсийного материала почек.
- При оценке результатов оперативного лечения гидронефроза признаком
разрешения обструкции и функционального восстановления (дозревания) паренхимы почки является уровень мочевого TGF β. Снижение показателей мочевого TGF β является объективным прогностическим критерием резервных возможностей почки.
ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ.
1. Для оценки функционального состояния почки у детей с гидронефрозом наиболее информативным неинвазивным методом исследования является ультразвуковая допплерография.
2. Ранние корригирующие операции у детей с гидронефрозом позволяют минимизировать вторичные склеротические изменения паренхимы почек и обеспечить более благоприятный прогноз лечения.
3. Исследование уровня мочевого TGF-β является существенным критерием оценки функционального состояния почки и может служить дополнительным скринингом в послеоперационном периоде.
Список работ, опубликованных по теме диссертации
1. Врублевский С.Г., Меновщикова Л.Б., Севергина Э.С., Леонова Л.В., Гуревич А.И., Петрухина Ю.В. «Оценка резервных возможностей почек у детей с гидронефрозом». // Материалы пленума правления Российского общества урологов «Актуальные проблемы диагностики и лечения урологических заболеваний у взрослых и детей». Москва-Тюмень. 2005г., стр. 84.
2. Севергина Э.С., Леонова Л.В., Врублевский С.Г., Петрухина Ю.В. «Уровень мочевого TGF β как показатель морфологического состояния структур почки при обструктивных уропатиях».// Материалы международного симпозиума «Актуальные вопросы черепно-челюстно-лицевой хирургии и нейропатологии». Москва. 2005г., стр. 114.
3. Николаев С.Н., Синицына О.А., Меновщикова Л.Б., Петрухина Ю.В. «Значение коррекции ряда параметров агрегатного состояния крови в лечении детей с обструктивными уропатиями». // Детская хирургия, 2006. - №2. – с.39-42.
4. Николаев С.Н., Синицына О.А., Меновщикова Л.Б., Петрухина Ю.В. «Роль коррекции ряда параметров гемостаза у детей с обструктивными уропатиями». // Пермский медицинский журнал, 2006. - №2. – с.17-20.
5. Севергина Э.С., Леонова Л.В., Врублевский С.Г., Петрухина Ю.В.,
Гуревич А.И. «Тубулярная дисплазия почки как причина повышения мочевого TGF β при врожденном гидронефрозе у детей». // Труды II съезда Российского общества патанатомов. Москва, 11-14 апреля 2006. – стр. 357-359.
Список сокращений
TGF β трансформирующий фактор роста β
VEGF васкуло-эндотелиальный фактор роста
IR индекс резистентности
ЦДК допплер
ИГХИ иммуногистохимическое исследование
ЭКП экстракапиллярное пространство
