Компьютерная томография в диагностике организующей пневмонии 14. 01. 13 лучевая диагностика, лучевая терапия
| Вид материала | Автореферат |
- Оптическая когерентная томография в диагностике новообразований желудочно-кишечного, 270.64kb.
- Адъювантная лучевая терапия рака желудка. 14. 00. 14 онкология 14. 00. 19 лучевая диагностика,, 304.24kb.
- Селиверстов Павел Владимирович лучевая диагностика диспластически-дистрофического синдрома, 488.95kb.
- Селиверстов Павел Владимирович лучевая диагностика диспластически-дистрофического синдрома, 488.65kb.
- Ультразвуковое исследование в комплексной лучевой диагностике злокачественных опухолей, 485.88kb.
- Трухачёва Наталия Геннадьевна офтальмосонография в комплексной диагностике опухолей, 456.47kb.
- Лучевые и эндоскопические исследования в дифференциальной диагностике заболеваний органов, 242.79kb.
- Комплексная лучевая диагностика в оценке репаративного процесса при лечении больных, 429.1kb.
- Радионуклидная диагностика воспалительных заболеваний опорно-двигательного аппарата, 543.39kb.
- Интервенционные радиологические технологии в диагностике непальпируемых новообразований, 346.68kb.
На правах рукописи
Юматова Елена Анатольевна
КОМПЬЮТЕРНАЯ ТОМОГРАФИЯ В ДИАГНОСТИКЕ
ОРГАНИЗУЮЩЕЙ ПНЕВМОНИИ
14.01.13 – лучевая диагностика, лучевая терапия
www.rncrr.ru
АВТОРЕФЕРАТ
диссертации на соискание ученой степени
кандидата медицинских наук
Москва - 2010
Работа выполнена в Государственном образовательном учреждении высшего профессионального образования «Российский государственный медицинский университет Росздрава» (Ректор – академик РАМН, проф. Володин Н.Н.).
Научный руководитель:
доктор медицинских наук, профессор А.Л. Юдин
Официальные оппоненты:
Доктор медицинских наук, профессор Овчинников В.И.
Доктор медицинских наук, профессор Китаев В.М.
Ведущее учреждение
Государственное образовательное учреждение дополнительного последипломного образования «Российская медицинская академия последипломного образования Росздрава»
Защита диссертации состоится « » декабря 2010 года в часов на заседании диссертационного совета Д 208.081.01 при ФГУ «Российский научный центр рентгенорадиологии» Минздравсоцразвития России
по адресу: 117997 г. Москва, ул. Профсоюзная д.86
С диссертацией можно ознакомиться в библиотеке ФГУ «РНЦРР» Минздравсоцразвития России (117997 г. Москва, ул. Профсоюзная д.86)
Автореферат разослан « » ноября 2010 г.
Ученый секретарь
диссертационного совета
доктор медицинских наук, профессор З.С Цаллагова
Актуальность проблемы
Пневмония является одной из самых распространенных болезней индустриального общества. В США ежегодно регистрируется от трех до шести миллионов случаев заболевания пневмонией [Mandell L.A., 2008; Barker B., et al., 2009]. В нашей стране, по оценкам А. Г. Чучалина (2000), примерно в 60 % случаев заболевание остается нераспознанным.
В индустриально развитых странах пневмония занимает шестое место среди причин общей смертности и первое в ряду летальности при инфекционных заболеваниях [McChlery S. et al., 2009].
Во всем мире увеличивается уровень заболеваемости внутрибольничной (назокомиальной) пневмонией, распространенность этой формы составляет от 0,5 до 1,0 % от числа всех пациентов, госпитализированных в стационары. Все это заставляет отнести данное заболевание к самым актуальным проблемам медицины.
Распознавание пневмоний по данным клинического и традиционного рентгенологического исследований нередко представляет значительные трудности. Так, по данным ряда авторов, гиподиагностика пневмоний составляет от 2 до 33 %, в то время как гипердиагностика может достигать 16-36 % [Дуков Л. Г., Борохов А. И., 1988]. Особенно велико количество диагностических ошибок при обследовании амбулаторных больных [Борохов А. И., Дуков Л. Г., 1977; Крылов А. А. с соавт., 1984]. Во многом это связано с неправильной интерпретацией данных рентгенологического исследования, а также с грубыми методическими ошибками в его проведении [Алексеев В. Г. с соавт., 1995; Гембицкий Е. В. с соавт., 1989; Дуков Л. Г., Ворохов А. И., 1988]. В этих условиях возрастает интерес к новым методам диагностики пневмонии, в частности к компьютерной томографии (КТ).
Серьезной клинической проблемой являются пневмонии затяжного течения, частота которых увеличивается как в нашей стране, так и за рубежом [Сильвестров В.П., 1981]. Только у 25 % больных пневмония полностью разрешается в течение 3-4 недель. Затяжное течение заболевания отмечается у 15-28 % пациентов [Гембицкий Е. В. с соавт., 1989; Катюхин В. Н., 1992; Крылов А. А. с соавт., 1984].
По мнению большинства авторов, в дифференциальной диагностике пневмоний затяжного течения решающее значение имеют традиционное рентгенотомографическое исследование и бронхоскопия [Замотаев И. П., 1989; Sharma S. et al., 2007]. Одной из причин затяжного течения заболевания является нарушение в восстановительных реакциях в зоне воспаления и развитие фиброзирования. Примером такого хода воспалительного процесса является организующая пневмония.
Обычно понятие организующей пневмонии встречается только в определении некоторых интерстициальных заболеваний легких, а именно, криптогенной организующей пневмонии и облитерирующего бронхиолита с организующей пневмонией. Данное название обозначает довольно частые реактивные изменения, развивающиеся в легких в ответ на воспаление инфекционного или другого характера. От очаговых пневмоний эта болезнь отличается наличием в бронхиолах признаков, как повреждения, так и восстановления [Пальцев М.А., Аничков Н.М., 2001].
Ограниченный процесс с преобладанием организации над восстановлением нормальной структуры легочной ткани получил название фокальной организующей пневмонии. Патогистологические и морфологические изменения, происходящие при этом заболевании, и отражение этих процессов на изображениях, полученных при компьютерной томографии, отличия от других причин затяжного течения воспалительного процесса в легких недостаточно освещены в медицинской литературе и стали предметом изучения в нашей работе.
Цель исследования
Изучить традиционную рентгенологическую и компьютерно-томографическую картину организующей пневмонии. Определить значение компьютерной томографии высокого разрешения в первичной и дифференциальной диагностике различных вариантов организующей пневмонии.
Задачи исследования
- Провести сравнительный анализ диагностической эффективности рентгеновского и компьютерно-томографического исследований в выявлении патологических изменений в легких, подозрительных на организующую пневмонию.
- Выявить типичные признаки организующей пневмонии при традиционном рентгенологическом и компьютерно-томографическом исследованиях.
3. Сопоставить данные рентгеновских методов исследования с клинической картиной основных вариантов организующей пневмонии.
4. Выявить семиотические признаки различных вариантов организующей пневмонии.
5. Определить диагностическую эффективность компьютерной томографии высокого разрешения в диагностике организующей пневмонии по результатам биопсий.
Положения, выносимые на защиту
- Компьютерная томография высокого разрешения обладает большими возможностями в выявлении характерных признаков организующей пневмонии в диагностике и дифференциальной диагностике данного патологического состояния по сравнению с традиционной рентгенографией.
- Скиалогическая симптоматика организующей пневмонии варьирует в зависимости от фонового патологического процесса в легких.
Научная новизна исследования
В результате проведенных рентгенологических и компьютерно-томографических исследований и сопоставления с клиническими данными выделены варианты организующей пневмонии.
Описана компьютерно-томографическая картина организующей пневмонии с учетом различных вариантов.
Определено значение компьютерной томографии высокого разрешения, как ведущего метода в диагностике организующей пневмонии.
Практическое значение
Полученные результаты позволяют выделить пациентов с подозрением на организующую пневмонию и способствуют выбору правильного диагностического алгоритма.
Оптимизация и стандартизация обследования пациентов с подозрением на организующую пневмонию сокращает время, необходимое для постановки диагноза, позволяет врачу выбрать наиболее эффективный способ лечения и контроля за течением заболевания, сократить сроки пребывания пациентов в стационаре.
Внедрение результатов исследования
Результаты исследования активно используются для оценки состояния пациентов, поступивших на обследование или прошедших лечение в Онкологическом клиническом диспансере № 1 Департамента здравоохранения г.Москвы, в Городской клинической больнице № 31 Департамента здравоохранения г. Москвы. Материалы исследований используются при чтении лекций и проведении практических занятий со студентами и на циклах последипломной подготовки в ГОУ ВПО РГМУ Росздрава.
Апробация работы
Основные положения диссертационной работы доложены на: Научно-практической конференции, посвященной 40-летию Городской клинической больницы № 31, IV Всероссийском национальном конгрессе лучевых диагностов и терапевтов «Радиология-2010», Научно-практической конференции с международным участием «Торакальная радиология» и научном заседании кафедры лучевой диагностики и терапии ГОУ ВПО «Российский государственный медицинский университет Росздрава» 22 июня 2010г.
Публикации
По теме диссертации опубликовано 4 работы, среди которых 2 статьи в журнале, рекомендованном ВАК.
Объем и структура диссертации
Диссертация изложена на 148 страницах машинописного текста, состоит из введения, обзора литературы, в котором отражены современные взгляды на роль рентгеновской компьютерной томографии в диагностике организующей пневмонии, четырех глав собственных наблюдений, отражающих основные положения диссертации, заключения, выводов и практических рекомендаций. Работа содержит 41 таблицу и 28 рисунков. Указатель литературы включает 162 источника, из них 38 отечественных и 124 зарубежных.
Материалы и методы
Нами был проведен ретроспективный анализ историй болезни 1240 пациентов, находившихся на лечении с сентября 2005 по март 2010 года в городской клинической больнице №31 с клиническим диагнозом пневмония, а так же консультированных в Онкологическом клиническом диспансере №1 с диагнозом пневмонии затяжного течения и подозрением на рак легкого.
При анализе историй болезни были отобраны 315 пациентов с атипичным течением пневмонии, у которых при формулировке диагноза были использованы термины: затяжная, хроническая, организующая пневмония, криптогенная организующая пневмония, облитерирующий бронхиолит с организующей пневмонией, диффузные интерстициальные заболевания легких. Количество пациентов в каждой группе и процентное отношение ко всей группе пациентов с пневмониями и распределение внутри группы представлено в таблице 1. В данную выборку (=315) не включены пациенты, у которых не был исключен диагноз злокачественного новообразования легких.
Таблица 1.
Распределение пациентов с затяжным течением пневмонии по первичным диагнозам по отношению ко всем пациентам с пневмониями (n=1240) и внутри группы с затяжным течением (=315)
| | Абсолютное число (абс) | Процент (%) от общей группы больных с пневмониями (n=1240) | Процент (%) в группе пациентов с затяжным течением пневмонии (=315) |
| Затяжная пневмония | 128 | 10,4 | 40,6 |
| Хроническая пневмония | 81 | 6,5 | 25,7 |
| Организующая пневмония | 2 | 0,16 | 0,8 |
| Облитерирующий бронхиолит с организующей пневмонией | 7 | 0,57 | 2,2 |
| Диффузные интерстициальные заболевания легких | 97 | 7,9 | 30,7 |
| Всего | 315 | 25,5 | 100 |
Как видно из таблицы 1, у 25,5 % всех пролеченных за указанный срок пациентов отмечалось атипичное течение пневмонии (без учета пациентов, у которых атипичное течение связано с онкологическими заболеваниями).
При анализе структуры заболеваний в данной выборке можно отметить, что в большем проценте случаев (66,3%) выставлялся диагноз затяжной или хронической пневмонии, с меньшей частотой – диагноз диффузного интерстициального заболевания легких (ДИЗЛ - 30,7%), а диагнозы организующей пневмонии (ОП) и облитерирующего бронхиолита с организующей пневмонии (ОБОП) встретились только в 3% наблюдений.
После изучения данных 315 пациентов мы отобрали для анализа 112 больных, у которых выявляемые изменения при морфологическом исследовании наиболее полно соответствовали определению ОП. Эти пациенты составили основную группу в нашем исследовании.
Критериями включения были:
- подтвержденный морфологическим исследованием диагноз ОП (95 пациентов) на основании выявления внутриальвеолярных конгломератов соединительной ткани с лимфоцитарной инфильтрацией;
- при отсутствии результатов морфологического исследования показателем включения считали типичную клиническую и рентгенологическую картину в сочетании со спонтанным разрешением изменений в легких (3) и/или хорошим ответом на кортикостероидную терапию (14 пациентов);
- наличие динамических рентгенологических исследований;
- наличие результатов компьютерно-томографического исследования с использованием режима высокого разрешения.
Распределение первоначальных диагнозов в основной группе пациентов с подтвержденным (морфологически или на основании динамического наблюдения) диагнозом организующей пневмонии представлено в таблице 2.
Как видно из таблицы 2, диагноз ОП совпал с морфологическим только в 8,1% наблюдений, в 79,5% случаев звучали диагнозы затяжной или хронической пневмонии и в 12,4% – диагноз диффузного интерстициального заболевания легких.
Таблица 2
Распределение пациентов с организующей пневмонией по первичным диагнозам (n=112)
| Диагноз | абс | % |
| Затяжная пневмония (ЗП) | 68 | 60,7 |
| Хроническая пневмония (ХП) | 21 | 18,8 |
| Организующая пневмония (ОП) | 2 | 1,8 |
| Облитерирующий бронхиолит с организующей пневмонией (ОБОП) | 7 | 6,3 |
| Диффузные интерстициальные заболевания легких (ДИЗЛ) | 14 | 12,4 |
Это проиллюстрировано диаграммой на рисунке 1 и демонстрирует недостаточность знаний клиницистов об ОП и актуальность проводимого исследования, посвященного клинико-рентгенологической диагностике ОП.
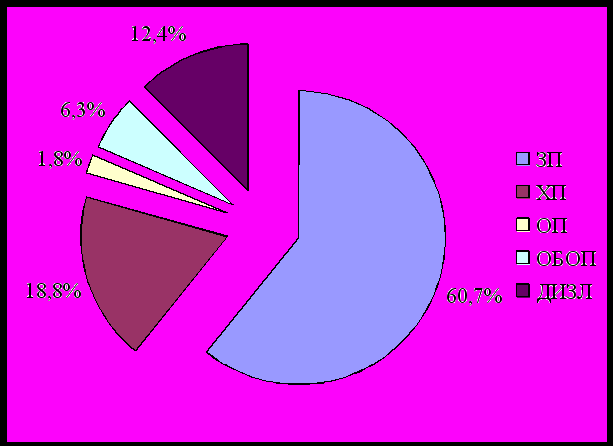
Рисунок 1
Распределение пациентов с организующей пневмонией по первичным диагнозам

На основании анализа причин развития ОП пациенты были разделены на 6 подгрупп, распределение представлено в таблице 3.
Таблица 3
Распределение пациентов по этиологии организующей пневмонии
| Причина развития организующей пневмонии | абс | % |
| Без выясненной причины (КОП) | 30 | 26,8 |
| Инфекции (И) | 22 | 19,7 |
| Хроническая обструктивная болезнь легких (ХОБЛ) | 23 | 20,5 |
| Лекарственная терапия (ЛТ) | 9 | 8 |
| Лучевая терапия (Р) | 11 | 9,8 |
| Диффузные интерстициальные заболевания легких (ДИЗЛ) и системные заболевания соединительной ткани (СЗСТ) | 17 | 15,2 |
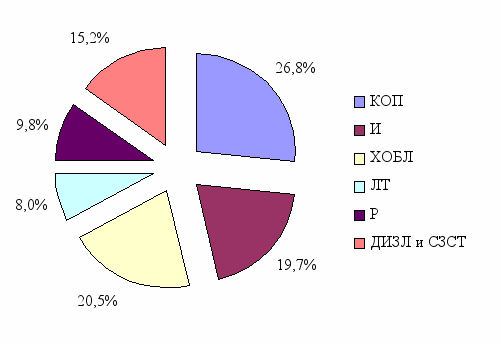
Рисунок 2
Р
 аспределение пациентов с организующей пневмонией по причинам развития пневмоний
аспределение пациентов с организующей пневмонией по причинам развития пневмонийИз данных, представленных в таблице 3 и на диаграмме (рисунок 2) следует, что чаще этиологический фактор оставался невыясненным (26,8%). Реже организующая пневмония развивалась на фоне хронической обструктивной болезни легких (20,5%), как вариант пневмоний затяжного течения (19,7%), у пациентов с диффузными интерстициальными заболеваниями легких и системными заболеваниями соединительной ткани (15,2%), как результат воздействия радиации (9,8%) и лекарственных препаратов (8%).
В отобранной группе пациентов были проанализированы все клинико-лабораторные данные, представленные в историях болезни: анамнез и клиническая картина заболевания, результаты клинического анализа крови и мочи, спирометрии, посева и цитологической характеристики материала, полученного при БАЛ (у 64,2%, n=72 пациентов), проводимая терапия.
Для выявления отличия течения организующей пневмонии от обычной внебольничной был выполнен параллельный анализ клинико-лабораторных показателей в общей группе пациентов (n=1240), проходивших лечение с диагнозом «острая пневмония».
Выполненный анализ позволил выделить отличительные черты группы пациентов с организующей пневмонией.
Частота развития организующей пневмонии в группе составила 9% (112 из 1240 пациентов).
По демографическим характеристикам основная группа отличалась от общей популяции незначительным преобладанием в ней мужчин в возрасте 40-60 лет (31,3%; n=35).
Из сопутствующей патологии можно выявить статистически достоверную связь с сахарным диабетом (16%, n=18 против 9,8%, N=121), системными заболеваниями соединительной ткани (4,5%, n=5 против 3,5%, N=43), иммунодефицитными состояниями, подавляющее число которых связано с онкологическими заболеваниями (14,3%, n=16 против 5,7%, N=71). Зависимости от стажа курения (37,5%, n=41 против 37,1%, N=458) и ХОБЛ мы не выявили (20,5%, n=23 против 24,9%, N=309). Хотя эти два фактора равно преобладали как среди пациентов с острой, так и с организующей пневмониями.
Учитывая высокую распространенность ХОБЛ, мы выделили в отдельную подгруппу 23 пациента с различными вариантами ХОБЛ и проанализировали особенности течения ОП на фоне ХОБЛ.
При анализе общих особенностей клинической картины у пациентов основной группы отметили, что было типично стертое начало заболевания (45,6%, n=51), среди жалоб – преобладание одышки (67,9%, n=76), кашля (90,2%, n=101), субфебрильной температуры (50,8%, n=57). Невыраженные клинические проявления приводили к тому, что только у 10,7% (n=12) пациентов на момент обращения к врачу продолжительность заболевания составляла менее 4 недель.
Были проанализированы результаты 436 рентгенологических исследований, выполненных пациентам основной группы, из них: рентгенографий – 196, компьютерных томографий – 240. При отборе больных, одним из критериев являлось наличие результатов динамического рентгенологического и КТ исследований. Кроме того, хотя бы одно из компьютерно-томографических исследований пациенту должно было быть выполнено в режиме высокого разрешения.
Сегодня общепризнанным считается, что при компьютерно-томографическом исследовании органов грудной клетки лучших результатов можно достичь при исследовании в режиме компьютерной томографии высокого разрешения, т.е. тонкими срезами (толщиной не более 2 мм) и с обязательным использованием алгоритма восстановления сырых данных, дающего четкую дифференциацию мелких элементов и четкость контуров (алгоритм высокого разрешения).
В нашем исследовании в 75,8% (n=85) было выполнено экспираторное исследование для выявления обструктивных изменений и в 58% (n=65) полипозиционное исследование для исключения консолидаций в дорсальных отделах легочных полей.
У 93,7% (n=102) анализ результатов КТ исследования проводился при анализе данных записанных в DICOM формате на дисках. Анализ выполнялся на рабочей станции GE AWS 4.1. Изображения просматривались с параметрами окна и уровня, оптимальными для легочной паренхимы и в мягкотканном окне.
У 95 (84,8%) пациентов основной группы была проведена трансторакальная пункция участка консолидации легочной ткани. Данная манипуляция выполнялась в кабинете КТ под контролем КТ-скопии, что позволяло видеть изображение пунктируемого образования в режиме реального времени.
При анализе результатов рентгенологического и КТ исследований выделили ведущие рентгенологические признаки:
- множественные полигональной формы участки понижения прозрачности легочной ткани, расположенные преимущественно субплеврально и/или перибронховаскулярно (65,2%, n=73);
- одиночный участок понижения прозрачности легочной ткани с преимущественно субплевральным расположением(26,7%, n=30);
- диффузное изменение интерстициального рисунка (8%, n=9).
КТВР исследование позволяет уточнить локализацию и распространенность процесса, выявить дополнительные изменения в участках консолидации и окружающей легочной ткани, которые характерны для ОП и способствуют ее уверенному диагнозу, а именно:
- неоднородность участков понижения прозрачности легочной ткани по типу консолидации или «матового стекла» за счет «воздушной бронхограммы», псевдокавитаций, воздушных кист и истинных полостей (60,7% n=68);
- наличие перифокальных изменений, в виде окружающих зоны консолидации участков утолщенного интерстиция (как междолькового, так и перибронховаскулярного), внутридольковых узелков (различной плотности), «матового стекла» и изменений описываемых как «дерево в почках», лентовидных уплотнений субплеврального интерстиция (83,9%, n=94);
- «обратный симптом венца» чаще сочетается с зонами консолидации, но может быть и единственным выявляемым изменением (20,5%, n=23);
- перилобулярная консолидация встречалась, как основная составляющая преимущественно интерстициальных изменений, но в большинстве наблюдений выявлялась как сопутствующий признак (25%, n=28);
- симметричное поражение обоих легких (59,8%, n=67);
- преимущественное поражение базальных отделов (нижние доли – 49%, средняя доля и язычковый сегмент – 33%, и в верхних долях – всего 15%) с субплевральной (75%, n=84) и перибронховаскулярной локализацией (25%, n=28).
Собственные результаты исследования.
Мы провели клинико-рентгенологические сопоставления при основных клинических вариантах организующей пневмонии с целью определения типичных признаков каждой отдельной формы.
Нами проанализированы 30 (26,7%) больных, у которых не удалось установить причинный фактор развития ОП, данные пациенты были отнесены в группу криптогенной организующей пневмонии. Клиническая картина КОП характеризовалась началом, подобным респираторному заболеванию, с преобладанием в клинике кашля (86,6%) и одышки (50%), не поддающихся терапии обычными средствами. Рентгенологическая картина в большинстве наблюдений имела характерные признаки в виде множественных полигональных участков консолидации легочной ткани (86,7%) с преимущественной субплевральной (60%) или перибронховаскулярной (40%) локализацией в базальных отделах долей легких (40%). Типичным было выявление «обратного симптома венца» (26,7%) и перилобулярной консолидации (20%).
В нашем наблюдении мы описываем 22 (19,6%) пациента, у которых ОП стала вариантом затяжного течения острой инфекционной пневмонии. Характерной для данной группы больных была связь воспалительного процесса с определенными возбудителями. Пневмония в 31,8% была вызвана Mycoplasma pneumoniae, в 18,3% Chlamydia pneumoniae и в 13,7% Klebsiella ornithinolytica.
При данном варианте ОП чаще выявлялись одиночные участки консолидации (n=13, 59,1%), «обратный симптом венца» был выявлен всего в 18,2% (n=4) наблюдений, в то время как в общей группе его частота составила 20,5%. Таким образом, в этой группе диагноз ОП был более труден и требовал морфологического подтверждения.
Так же типичным было развитие ОП у пациентов с отягощенным анамнезом ХОБЛ, с легкой и умеренной тяжестью течения основного заболевания.
Мы выделили 23 (20,5%) больных, которые имели как фоновое заболевание ХОБЛ, подтвержденные спирометрическими показателями. Как показал анализ, ОП развивалась на фоне ХОБЛ преимущественно с легкими и умеренно выраженными проявлениями основного заболевания, что отражалось как на результатах функциональных проб, так и в выраженности изменений ХОБЛ при КТВР.
В рентгенологической картине отмечалось сочетание признаков ХОБЛ и ОП. Так как признаки ХОБЛ при традиционной рентгенографии выявляются с низкой чувствительностью, оценка изменений проводилась преимущественно по результатам КТВР.
КТВР картина отличалась несколькими особенностями, типичными только для данных пациентов. Чаще чем при других вариантах ОП на фоне консолидации и зон «матового стекла» была выявлена псевдокавитация (47,8%, n=11), что обусловлено высокой частотой предсуществующей эмфиземы в этой группе. Участки эмфиземы, сохранившиеся на фоне повышенной плотности легочной ткани, в зоне инфильтрации формировали псевдодеструктивные изменения.
У пациентов с ХОБЛ, КТВР картина ОП, кроме типичных проявлений, дополнялась наличием зон консолидаций вокруг малых бронхов и бронхиолоэктазов.
В этой группе были 7 (30,4%) пациентов с ОБОП, т.е. ОП в сочетании с обструктивным бронхиолитом. Для этих пациентов в КТВР картине типичным было выявление внутридольковых узелков (30,4%, n=7), а так же перибронховаскулярных участков консолидации легочной ткани (21,7%, n=5), занимающих одну или несколько долек, расположенных вдоль или рядом с расширенным бронхом, имеющим утолщенную стенку.
Пострадиационную организующую пневмонию мы наблюдали в 11 (9,8%) случаях. В данной группе превалировали женщины, перенесшие оперативные вмешательства и лучевую терапию по поводу рака молочной железы (72,7% (n=8). При преимущественно стертой и часто немой клинической картине рентгенологические изменения в 90,9% наблюдений были типичными и, даже при фокальном узловом поражении, был выявлен «обратный симптом венца» в 4 (36,4%) наблюдениях. Изменения при пострадиационной ОП локализовались в различных участках легких, вне зон лучевого пневмонита и фиброза и характеризовались множественными участками понижения прозрачности легочной ткани по типу «матового стекла» с преимущественно субплевральной (63,6%) локализацией в нижних долях (81,8%). Высокая частота характерной рентгенологической картины делает диагностику пострадиационной ОП достаточно простой при проведении КТВР.
Диагноз лекарственной организующей пневмонии был трудным, так как клиническая и рентгенологическая картина организующей пневмонии, являющейся реакцией на прием лекарственных препаратов, не имели специфических признаков. Диагностика основывалась на знании возможных воздействий на легочную ткань применяемых препаратов и исчезновении изменений после их отмены. В 44,4% наблюдений развитие ОП было вызвано Амиодароном, применяемом при лечении аритмии. В большинстве наблюдений (44,4%) клиническая картина ОП развивалась спустя более чем через 8 недель приема препаратов и характеризовалась стертым началом, скудными клиническими проявлениями с преобладанием нарастающей одышки (66,7%).
Рентгенологически данная форма отличалась от других вариантов ОП преобладанием диффузных изменений. В 88,9% отмечались множественные поражения. В данной группе у 33,3% пациентов картина КТВР была представлена преимущественно участками перилобулярной консолидации, у 66,7% - отмечались обширные зоны понижения прозрачности легочной ткани по типу «матового стекла» с усилением интерстициального рисунка.
Типичной рентгенологическая картина была в 77,8% наблюдений, в остальных наблюдениях выраженный диффузный и преимущественно интерстициальный характер изменений делал трудным дифференциальный диагноз ОП с ДИЗЛ, как осложнением лекарственной терапии. Отнесение заболевания к разряду ДИЗЛ, так же как и ОП, требовало кортикостероидной терапии, и точность диагноза меняла только прогноз заболевания.
В 12 наблюдениях организующая пневмония была проявлением диффузного интерстициального заболевания легких, в 5 - как повреждения легких при системных заболеваниях соединительной ткани. ОП в этих наблюдениях мы расценивали не как самостоятельное заболевание, а как симптом основного патологического процесса (ДИЗЛ или СЗСТ). ОП чаще выявлялась при неспецифической (n=5, 29,4%) и обычной (n=3, 17,4%) интерстициальной пневмонии. В клинической и рентгенологической картине преобладали признаки основного заболевания. При КТ организующая пневмония была представлена субплевральными треугольными множественными (82,4%) и одиночными (17,6%) участками консолидации на фоне изменений, соответствующих основному заболеванию.
Участки консолидации, выявленные на фоне диффузных изменений основного патологического процесса в легких, характеризовались неровностью контуров (100%), полигональной формой (чаще треугольной), неоднородностью структуры за счет участков «матового стекла» (41,2%), «воздушной бронхограммы» (76,5%) и псевдокавитации (17,6%).
Таким образом, характерной картиной ОП было выявление множественных (n=79) субплеврально и/или перибронховаскулярно расположенных участков понижения прозрачности легочной ткани по типу консолидации или плотности «матового стекла», при этом зоны консолидации отличались неоднородностью за счет «воздушной бронхограммы», участков псевдокавитации и воздушных полостей.
Кроме того, встречались зоны линейных консолидаций по границе вторичных долек с вовлечением граничащих участков паренхимы – «перилобулярная консолидация».
У 29,5% всех пациентов с пневмониями были выявлены одиночные участки консолидации неправильно округлой или полигональной формы трудно отличимые от периферических опухолей легких без учета клинической картины.
Оценка диагностической эффективности рентгенографии и КТВР исследований проводилась с помощью статистического анализа полученных результатов. Были рассчитаны показатели информативности этих двух методов. Показатели диагностической ценности методов рентгенографии и компьютерной томографии в выявлении патологии представлены в таблице 4.
Таблица4.
Результаты информативности методов лучевой диагностики.
| | Рентгенография | КТВР |
| Индекс чувствительности | 78,9% | 91,9% |
| Индекс специфичности | 88% | 96,8% |
| Индекс ценности позитивного высказывания | 95,3% | 99,3% |
| Чувствительность к выраженной патологии | 67% | 88,6% |
| Общая чувствительность | 86,7% | 94,1% |
| Специфичность к случаям отсутствия патологии | 71,1% | 96% |
| Общая специфичность | 94,7% | 97,1% |
Как следует из данной таблицы, показатели диагностической ценности для компьютерной томографии высокого разрешения в выявлении патологии превышают аналогичные показатели для рентгенографии на 2,4% - 24,9%. Следовательно, КТВР является более информативным методом для выявления патологии.
Возможности КТВР в диагностике ОП оценены в сравнении с результатами биопсий, полученных при трансторакальных пункциях (таблица 5).
Таблица 5.
Показатели диагностической ценности компьютерной томографии высокого разрешения.
| | КТВР |
| Чувствительность | 91,3% |
| Специфичность | 96,5% |
| Ценность позитивного высказывания | 95% |
| Общая точность | 94,3% |
Данные таблицы 5 свидетельствует о высокой информативности компьютерной томографии высокого разрешения в дифференциальной диагностике организующей пневмонии при правильном учете рентгенологических симптомов
Выводы
- Диагностическая информативность компьютерной томографии высокого разрешения и рентгенографии достоверно различаются в выявлении организующей пневмонии. Показатели общей чувствительности составляют 94,1% и 86,7% соответственно.
- У 79,5% пациентов компьютерно-томографическая картина имеет типичные признаки, позволяющие уверенно диагностировать организующую пневмонию. Характерными признаками являются: множественные субплевральные и/или перибронховаскулярные зоны консолидации, преимущественно треугольной и полигональной формы; «перилобулярная консолидация»; «обратный симптом венца»; зоны консолидации вокруг малых бронхов и бронхиолоэктазов на фоне проявлений хронической обструктивной болезни легких. В 20,5% наблюдений рентгенологическая и компьютерно-томографическая картина не имеет специфических признаков и требует сопоставления выявленных изменений с клинико-лабораторными данными и морфологической верификации. Типичные рентгенологические признаки отсутствуют.
- Сопоставление данных результатов компьютерно-томографического исследования с клинической картиной позволило определить типичные признаки основных вариантов организующей пневмонии: без выясненной причины (криптогенной), как варианта пневмонии затяжного течения, на фоне хронической обструктивной болезни легких, пострадиационной, лекарственной и на фоне диффузных интерстициальных заболеваний легких.
- Для организующей пневмонии без выясненной причины (криптогенной) и на фоне диффузных интерстициальных заболеваний легких характерны множественные или единичные субплевральные зоны консолидации треугольной формы и/или «обратный симптом венца», перилобулярная консолидация. Организующая пневмония, как вариант пневмонии затяжного течения характеризуется солитарными зонами консолидации неправильно округлой формы с «воздушной бронхограммой» на их фоне и псевдокавитацией. Особенностями организующей пневмонии на фоне хронической обструктивной болезни легких является картина перибронховаскулярных участков консолидации легочной ткани, занимающих одну или несколько долек, расположенных вдоль или рядом с расширенным бронхом с утолщенной стенкой. Для пострадиационной организующей пневмонии типичными являются участки понижения прозрачности легочной ткани по типу «матового стекла» вне зон постлучевого фиброза и пневмонита. Лекарственная организующая пневмония представлена преимущественно интерстициальными изменениями за счет перилобулярной консолидации.
- Компьютерная томография высокого разрешения обладает высокой эффективностью в дифференциальной диагностике организующей пневмонии от других патологических состояний по результатам биопсий (чувствительность – 91,3%, специфичность – 96,5%, ценность позитивного высказывания – 95% и общая точность – 94,3%).
Практические рекомендации
- Пациентам с подозрением на пневмонию по данным клинического обследования при не соответствии клинической и рентгенологической картины заболеваний легких показано проведение компьютерной томографии высокого разрешения.
- Пациентам с диффузными заболеваниями легких, системными заболеваниями соединительной ткани, хронической обструктивной болезнью легких, а также больным после лучевой терапии рекомендуется проведение компьютерной томографии высокого разрешения органов грудной клетки при любых поражениях бронхолегочной системы.
- Отсутствие ожидаемого эффекта антибактериальной терапии у пациентов с внебольничными пневмониями является показанием для проведения компьютерной томографии высокого разрешения.
- Выявление типичных рентгенологических симптомов организующей пневмонии должно стать основанием для коррекции проводимого лечения.
- При обнаружении одиночных зон консолидаций рекомендуется пункционная биопсия для морфологической верификации процесса.
Список работ, опубликованных по теме диссертации:
- Юматова Е.А., Юдин А.Л., Афанасьева Н.И., Абович Ю.А., Проскурина М.Ф., Федорова Г.О. Современный взгляд на проблему организующей пневмонии. Роль компьютерной томографии в диагностике и дифференциальной диагностике.// Медицинская визуализация. – 2008. – №2. – С.52-59
- Стеблецова Т.В., Проскурина М.Ф., Юдин А.Л., Юматова Е.А. Проблемы дифференциальной диагностики доброкачественных и злокачественных консолидаций на фоне диффузных инфильтративных заболеваний легких.// Медицинская визуализация. – 2008. – №6. – С.132-143
- Юдин А.Л., Абович Ю.А., Афанасьева Н.И., Юматова Е.А. Компьютерная томография в диагностике организующей пневмонии.// В сборнике научных работ Научно-практической конференции, посвященной 40-летию Городской клинической больницы № 31 – Москва. – 2010. – С.170
- Юматова Е.А., Юдин А.Л., Абович Ю.А., Афанасьева Н.И. Компьютерная томография в диагностике организующей пневмонии.// В сборнике научных работ IV Всероссийского национального конгресса лучевых диагностов и терапевтов «Радиология – 2010». – Москва. – 2010. – С.524
