Национальные Рекомендации внок и оссн по диагностике и лечению хсн (второй пересмотр) рекомендации по лечению
| Вид материала | Документы |
Содержание4. Медикаментозное лечение ХСН. Общие принципы Дополнительные средства |
- Национальные рекомендации по диагностике и лечению артериальной гипертензии Всероссийское, 609.76kb.
- Рекомендации по диагностике, лечению и профилактике артериальной гипертензии у детей, 735.42kb.
- Рекомендации по диагностике и лечению синкопальных состояний, 895.11kb.
- Клинико -эпидемиологические проявления, рациональные подходы к диагностике и лечению, 804.19kb.
- Специализированная программа «Лечение сахарного диабета» Показания к лечению, 52.46kb.
- Санкт-Петербургская школа кардиологов (далее Школа) ежегодно организуется и проводится, 29.33kb.
- Российские рекомендации Разработаны Комитетом экспертов Всероссийского научного общества, 1075.77kb.
- С. Ж. Асфендияров атындағЫ Қазақ Ұлттық медицина университеті казахский национальный, 52.84kb.
- На правах рукописи, 279.48kb.
- Ludwig Mu¨ ller (Austria), Christoph, 6616.65kb.
4. Медикаментозное лечение ХСН. Общие принципы
Принципы медикаментозной терапии любого заболевания и ХСН, в частности, в первой декаде XXI века строятся на основе "медицины доказательств". Иными словами, только препараты, эффективность (в том числе и по влиянию на прогноз больных) и безопасность которых доказана в длительных многоцентровых двойных слепых, плацебо–контролируемых исследованиях, могут быть рекомендованы к широкому клиническому применению. Точно так же все рекомендации по дозам лекарственных средств и кратности их приема даются на основании контролируемых исследований, доказавших эффективность того или иного метода терапии. Лишь при отсутствии подобных исследований в расчет принимаются результаты фармакокинетических исследований. На основании имеющихся в настоящее время сведений и формируются современные принципы медикаментозной терапии ХСН.
Все лекарственные средства для лечения ХСН можно разделить на три основные категории, соответственно степени доказанности (рис. 4).
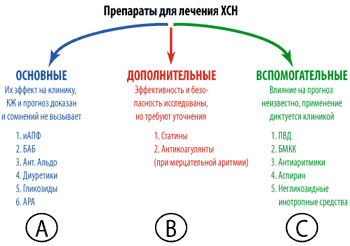 |
| Рисунок 4. Препараты для лечения ХСН |
Основные средства – это лекарства, эффект которых доказан, сомнений не вызывает и которые рекомендованы именно для лечения ХСН (степень доказанности А):
- Ингибиторы АПФ, которые показаны всем больным с ХСН вне зависимости от этиологии, стадии процесса и типа декомпенсации.
- βадреноблокаторы – нейрогормональные модуляторы, применяемые "сверху" (дополнительно) к иАПФ.
- Антагонисты рецепторов к альдостерону применяемые вместе с иАПФ и БАБ у больных с выраженной ХСН.
- Диуретики – показаны всем больным при клинических симптомах ХСН, связанных с избыточной задержкой натрия и воды в организме.
- Сердечные гликозиды – в малых дозах и с осторожностью при синусовом ритме, хотя при мерцательной аритмии они остаются средством выбора.
- Антагонисты рецепторов к АII могут применяться не только в случаях непереносимости иАПФ (рекомендации ВНОК / ОССН 2003 года, [4]), но и наряду с иАПФ в качестве средства первой линии для блокады РААС у больных с клинически выраженной декомпенсацией.
Как видно, к основным средствам лечения ХСН относятся шесть классов лекарственных средств. По сравнению с рекомендациями 2003 года "повышен" статус антагонистов рецепторов к ангиотензину (АРА), в первую очередь кандесартана, эффективность которого подтверждена в многоцентровой многонациональной программе CHARM [109–111]. Причем, учитывая нейрогормональную концепцию развития и прогрессирования ХСН четыре из шести классов основных препаратов для лечения ХСН – иАПФ, БАБ, антагонисты альдостерона и АРА относятся к нейрогормональным модуляторам.
В литературе имеются данные двух исследований о возможности улучшения прогноза больных при применении комбинации вазодилататоров (нитратов {изосорбида динитрат} с гидралазином {апрессином}). Однако результаты небольшого исследования V–HeFT [112] были подтверждены только для лиц негроидной расы (A–HeFT) [113], что не является основанием для включения подобной комбинации в число основных средств лечения для российской популяции. Побочные же реакции подобного лечения (тахикардия, гипотония, головная боль) столь выражены, что в эру иАПФ рекомендовать подобный метод лечения нецелесообразно. В 1997 году в Европейских рекомендациях указывалось, что такая комбинация может быть правомочной заменой иАПФ при непереносимости последних. Однако сегодня обоснованной заменой при плохой переносимости иАПФ выглядят другие нейрогормональные модуляторы – АРА, а кандесартан может использоваться наравне с иАПФ.
Дополнительные средства, эффективность и (или) безопасность которых показана в отдельных крупных исследованиях, но требует уточнения (степень доказанности В):
- статины, рекомендуемые к применению у всех больных с ишемической этиологий ХСН; кроме того, обладающие способностью предотвращать развитие ХСН у больных с разными формами ИБС.
- непрямые антикоагулянты, показанные к использованию у большинства больных с ХСН, протекающей на фоне мерцательной аритмии, а также в некоторых случаях у пациентов с ХСН и синусовым ритмом.
Этот раздел наиболее динамичен и переменчив, т. к. составляющие его препараты, подтвердив свою эффективность и безопасность, переходят в разряд основных, а не подтвердив, остаются лишь вспомогательными средствами лечения ХСН. Так, еще в Российском формуляре по лечению ССЗ за 1999 год эту группу составляли наряду с АРА антагонисты альдостерона (спиронолактон) и длительнодействующие дигидропиридины (амлодипин). Однако за прошедшие годы все сомнения о целесообразности использования спиронолактона были сняты, и он перешел в группу основных средств лечения ХСН [114]. Для амлодипина ситуация обратная – его эффективность не была подтверждена и препарат может быть отнесен лишь к вспомогательным средствам лечения ХСН [115, 116].
За три года, прошедшие со времени опубликования предыдущих рекомендаций по диагностике и лечению ХСН, в группу основных средств лечения переместились АРА. Исключены из списка дополнительных средств лечения ингибиторы вазопептидаз, хотя исследования, посвященные этому классу препаратов, продолжаются.
Вспомогательные средства, эффект и влияние которых на прогноз больных с ХСН не известны (не доказаны), что соответствует III классу рекомендаций, или уровню доказательности С. Собственно, этими препаратами не нужно (да и невозможно) лечить саму ХСН, и их применение диктуется определенными клиническими ситуациями, осложняющими течение собственно декомпенсации:
- периферические вазодилататоры (ПВД) = (нитраты), применяемые только при сопутствующей стенокардии;
- блокаторы медленных кальциевых каналов (БМКК) – длительнодействующие дигидропиридины при упорной стенокардии и стойкой АГ;
- антиаритмические средства (кроме БАБ, входящих в число основных препаратов, в основном III класса) при опасных для жизни желудочковых аритмиях;
- аспирин (и другие антиагреганты) для вторичной профилактики после перенесенного ИМ;
- негликозидные инотропные стимуляторы – при обострении ХСН, протекающей с низким сердечным выбросом и упорной гипотонией.
К сожалению, хотя вспомогательные препараты не относятся собственно к средствам лечения декомпенсации, полностью обойтись без этого раздела не удается, хотя в него на сегодняшний день включен минимум препаратов, по данным эпидемиологического исследования ЭПОХА наиболее часто сочетающихся с основными и дополнительными средствами лечения декомпенсации [69, 117].
По данным Европейских исследований (Euroaspire I и II, Improvement HF, Euroheart Survey), в которых принимала участие и Россия, показана явная полипрагмазия в лечении ХСН – большинству больных назначается 6–7 (максимум до 14) различных лекарственных средств [118–121]. Поэтому задача сегодняшнего дня – критическое отношение к назначению каждого препарата для лечения декомпенсации. Хотя, как сведетельствуют результаты российского эпидемиологического исследования ЭПОХА, при переходе на амбулаторный этап лечения больные ХСН получают в среднем всего лишь 2,4 препарата [69, 117]. Поэтому критическое отношение к назначению необходимых лекарственных средств может подразумевать как разумное уменьшение, так и обоснованное увеличение количества необходимых лекарств.
