«Санкт-Петербургский государственный медицинский университет им акад. И. П. Павлова Министерства здравоохранения и социального развития Российской Федерации»
| Вид материала | Автореферат |
- «Санкт-Петербургский государственный медицинский университет им акад. И. П. Павлова, 245.68kb.
- «Санкт-Петербургский государственный медицинский университет имени академика И. П. Павлова, 384.43kb.
- Обезболивания современными анестетиками при лечении пульпита 14. 00. 21 Стоматология, 371.84kb.
- В. В. Дискаленко Общая характеристика работы, 233.58kb.
- «Санкт-Петербургский Государственный Медицинский Университет им акад. И. П. Павлова, 269.7kb.
- «Санкт-Петербургский государственный медицинский университет им акад. И. П. Павлова», 262.22kb.
- В диагностике и лечении, 670.47kb.
- В. А. Алмазова нии акушерства и гинекологии им. Д. О. Отта Санкт-Петербургский Государственный, 66.11kb.
- Министерство Здравоохранения Российской Федерации Санкт-Петербургский государственный, 338.62kb.
- При сужении ствола левой коронарной артерии, 398.57kb.
1 2
На правах рукописи
БУЛЫЧЕВА
Елена Анатольевна
ДИФФЕРЕНЦИРОВАННЫЙ ПОДХОД К РАЗРАБОТКЕ ПАТОГЕНЕТИЧЕСКОЙ ТЕРАПИИ БОЛЬНЫХ С ДИСФУНКЦИЕЙ ВИСОЧНО-НИЖНЕЧЕЛЮСТНОГО СУСТАВА, ОСЛОЖНЕННОЙ ГИПЕРТОНИЕЙ ЖЕВАТЕЛЬНЫХ МЫШЦ
14.01.14 – Стоматология
19.00.04 – Медицинская психология
АВТОРЕФЕРАТ
диссертации на соискание ученой степени
доктора медицинских наук
Санкт-Петербург
2010
Работа выполнена на кафедре ортопедической стоматологии и материаловедения с курсом ортодонтии взрослых ГОУ ВПО «Санкт-Петербургский государственный медицинский университет им. акад.
И.П. Павлова Министерства здравоохранения и социального развития Российской Федерации»
Научные консультанты: заслуженный деятель науки России, доктор медицинских наук, профессор Трезубов Владимир Николаевич
доктор медицинских наук, профессор
Чехлатый Евгений Иванович
Официальные оппоненты: доктор медицинских наук, профессор Хацкевич Генрих Абович
доктор медицинских наук, профессор Фадеев Роман Александрович
доктор медицинских наук, профессор Винокур Владимир Александрович
Ведущая организация: Военно-медицинская академия им. С.М. Кирова
Защита состоится « 23 » декабря 2010 г. в ______ часов на заседании диссертационного совета ____________________ при ГОУ ВПО «Санкт-Петербургский государственный медицинский университет им. акад. И.П. Павлова Министерства здравоохранения и социального развития Российской Федерации» (197022, фил.1, Санкт-Петербург, ул. Льва Толстого, 6/8, зал заседаний Ученого Совета).
С диссертацией можно ознакомиться в библиотеке СПбГМУ им. акад. И.П. Павлова.
Автореферат разослан «_____»________________2010 г.
Ученый секретарь
диссертационного совета
доктор медицинских наук,
профессор В.В. Дискаленко
Общая характеристика работы
Актуальность проблемы.
Лечение заболеваний височно-нижнечелюстного сустава (ВНЧС), осложненных гипертонией жевательных мышц, остается одной из нерешенных проблем современной стоматологии в связи с широким распространением их в стоматологической практике, инвалидизирующим действием на жевательный аппарат и низкой эффективностью терапевтических методов (Трезубов В.Н. и др., 2006).
По данным ВОЗ (2008) при эпидемиологическом обследовании в 35 странах мира выявлена очень высокая встречаемость заболеваний ВНЧС. В частности, у лиц 35–45 лет она превышала уровень 75%.
Частота встречаемости функциональных нарушений жевательных мышц также весьма высока. Исследования Л.А. Скориковой (1992; 2002)
показали, что из числа пациентов отделения неврозов психиатрической больницы 76,2% страдает парафункцией жевательных мышц. Причем у женщин эта патология встречается в 2 раза чаще, чем у мужчин, что объясняется большей эмоциональностью первых, особенно в климактерическом периоде. Однако до сих пор до конца не выяснена этиология и патогенез рассматриваемой патологии. Очень сложна их дифференциальная диагностика.
Среди множества этиологических факторов гипертонии жевательных мышц значительное место занимает их функциональная перегрузка, связанная с потерей зубов, зубочелюстными аномалиями, деформациями лицевого скелета (Пономарев А.В. и др., 2003; Лепилин А.В. и др., 2005; Пантелеев В.Д., 2006; Ховат А.П., Чуйко А.Н., 2006; Ciancaglini R. et al., 2003).
Многие авторитетные исследования (Каламкаров Х.А., 1995; Трезубов В.Н., 1999; Хорева Ю.А., 2000; Валькова Т.И., Лотоцкий А.Ю., 2004; Горбачев В.В., 2004) напрямую связывают причину возникновения гипертонии жевательных мышц с хроническим эмоциональным стрессом. Однако в России часто клиницистами игнорируется этот фактор. Большой процент неудач лечения больных с гипертонией жевательных мышц наводит на мысль об односторонности обеих версий происхождения указанных расстройств. Кроме того, сведений о функциональных изменениях ВНЧС, осложненных гипертонией жевательных мышц, специальная литература фактически не содержит.
Сложность дифференциальной диагностики и низкая эффективность лечения пациентов с функциональной перегрузкой сустава и жевательных мышц, мышечной гипертонией и связанными с ней осложнениями объясняется неуточненностью этиологии и патогенеза заболевания. В связи с вышесказанным очевидна актуальность уточнения патогенеза заболеваний ВНЧС и разработки их эффективной патогенетической терапии в комплексной реабилитации этих больных.
Целью данного исследования является создание эффективной реабилитационной системы для больных с различными клиническими формами заболеваний височно-нижнечелюстного сустава, осложненных гипертонией жевательных мышц.
Задачи исследования:
- Изучить симптоматику различных клинических форм (синдром болевой дисфункции, «щелкающая» челюсть, остеоартроз ВНЧС) заболеваний ВНЧС, осложненных гипертонией жевательных мышц.
- Исследовать личностные характеристики у пациентов с различными клиническими формами заболеваний ВНЧС, осложненных гипертонией жевательных мышц.
- Определить характер и степень изменения электрофизиологической активности жевательных мышц в процессе лечения у пациентов с синдромом болевой дисфункции ВНЧС, «щелкающей» челюстью, остеоартрозом ВНЧС.
- Провести изучение биомеханики жевательного аппарата при функциональных изменениях ВНЧС, осложненных гипертонией жевательных мышц.
- Характеризовать диагностические возможности механической аксиографии у больных с мышечно-суставными нарушениями.
- Разработать комплекс терапевтических мероприятий для лечения пациентов с различными клиническими формами заболеваний ВНЧС, осложненных гипертонией жевательных мышц.
- Оценить терапевтическую эффективность различных компонентов предложенной реабилитационной системы.
- Выработать рекомендации для практических врачей по терапии мышечно-суставных расстройств жевательного аппарата, отдельно для каждой клинической формы заболеваний ВНЧС, осложненных гипертонией жевательных мышц.
Научная новизна.
В данной работе впервые в клинике ортопедической стоматологии доказано, что гипертония жевательных мышц, вызывающая функциональную перегрузку сустава, является одной из ведущих причин различных форм заболеваний ВНЧС.
Доказано также, что частой причиной самой гипертонии жевательных мышц являются хронические психические травмы (хронический эмоциональный стресс), что отмечено дипломом № 386 научного открытия «Закономерность развития психосоматической природы дисфункции височно-нижнечелюстных суставов организма человека» (05.02.2010). Впервые определена динамика психического состояния и патохарактерологических особенностей у пациентов с различными клиническими формами расстройств сустава, осложненных гипертонией жевательных мышц.
Впервые исследованы такие личностные особенности больных, как наличие алекситимии и способность совладания со стрессом. При изучении приспособительных реакций и невротической симптоматики у больных впервые определено наличие астении, депрессии, невротизации, а также сопутствующей соматической патологии.
Впервые выявлена степень изменения электрофизиологической активности жевательных мышц при их гипертонии. При использовании стимуляционной нейромиографии определен латентный период рефлекса собственно жевательных мышц, что позволило достаточно объективно оценить нарушения процессов сокращения и расслабления жевательного аппарата.
С помощью механической аксиографии впервые изучены качественные характеристики и количественные параметры различных траекторий движений нижней челюсти при функциональных изменениях ВНЧС, позволяющие выработать критерии оценки качества проведенного лечения.
Впервые установлена зависимость траекторий движений нижней челюсти в сагиттальной, вертикальной и трансверзальной плоскостях от особенностей клинической симптоматики заболевания и от морфологических и функциональных нарушений ВНЧС. Получен патент РФ на изобретение № 2368350 «Способ регистрации щелкающего шума в височно-нижнечелюстном суставе у больных с дисфункцией височно-нижнечелюстного сустава, вызванной гипертонией жевательных мышц» (2008).
Впервые с целью миорелаксации жевательных мышц, для каждой клинической формы заболеваний ВНЧС разработана специфическая реабилитационная система. Для этого использованы такие методы лечения, как психотерапия, условнорефлекторная терапия (патент РФ на изобретение № 2228772 «Способ лечения парафункции жевательных мышц при заболеваниях височно-нижнечелюстного сустава», 2003), фармакотерапия, физиотерапия, ортопедическая стоматологическая терапия.
Практическая значимость работы.
Рекомендован метод внеротовой графической регистрации движений нижней челюсти (аксиографии), в качестве оценки диагностики функциональных нарушений ВНЧС, а также индивидуальной настройки артикулятора.
Разработан набор современных информативных и портативных психодиагностических методик для уточнения диагностики заболеваний ВНЧС, осложненных гипертонией жевательных мышц.
Упорядочены показания и противопоказания к применению методов психотерапии, видеокомпьютерного аутотренинга с биологической обратной связью, плацебо-терапии, фармакотерапии, физиотерапии, в частности, виброакустического массажа, миогимнастики (ЛФК), ортопедической терапии на основе оценки терапевтической эффективности различных компонентов реабилитационной системы при различных клинических формах заболеваний ВНЧС.
Основные положения, выносимые на защиту:
- Доказательство превалирования психогенной составляющей наряду с морфологическими изменениями элементов сустава в происхождении и развитии заболеваний сустава, осложненной стойкой или перемежающейся гипертонией жевательных мышц.
- Наряду с другими составляющими разработана диагностическая тактика, применена внеротовая графическая регистрация движений нижней челюсти (аксиографии) в качестве объективного метода диагностики функциональных нарушений и оценки эффективности комплексного лечения заболеваний ВНЧС, осложненных гипертонией жевательных мышц.
- Разработка системы комплексной патогенетически направленной реабилитации больных с заболеваниями ВНЧС.
Апробация работы.
Основные положения диссертации доложены и обсуждены на заседаниях проблемной стоматологической комиссии Санкт-Петербургского государственного медицинского университета им. акад. И.П. Павлова (2007, 2010); на IX съезде стоматологической ассоциации России в (Москва, 2004); на XVII и XVIII Всероссийских научно-практических конференциях 21 века (Москва, 2007), I Общеевропейского стоматологического конгресса (Москва, 2007); IV, V, VI Международных конгрессах «Функциональная и эстетическая реабилитация в стоматологии», (Москва, 2005, 2006, 2007); на X, XI, XII международных конференциях челюстно-лицевых хирургов и стоматологов (Санкт-Петербург, 2005, 2006, 2007); на конференциях «Психиатрия консультирования и взаимодействия» (Санкт-Петербург, 2004, 2006, 2007); на научно-практической конференции «Современное состояние и пути решения проблем стоматологии в Санкт-Петербурге» (Санкт-Петербург, 2005); на пленарных заседаниях научного медицинского общества стоматологов (Санкт-Петербург, 2004, 2005, 2007); на III научно-практической конференции «Современные методы лучевой диагностики и качество стоматологической помощи» (Санкт-Петербург, 2008); на научно-практической конференции «Общебиологические и общемедицинские проблемы стоматологии (Санкт-Петербург, 2008); на международной научно-практической конференции «Фундаментальные и прикладные проблемы стоматологии» (Санкт-Петербург, 2008, 2009); на VI научно-практической конференции «Диагностика и лечение заболеваний височно-нижнечелюстного сустава» (Санкт-Петербург, 2008).
Внедрение результатов исследования в практику.
Полученные результаты используются в работе городских стоматологических поликлиник № 4, 25, 32, 33 Санкт-Петербурга, а также внедрены в учебный процесс кафедр пропедевтики стоматологических заболеваний, ортопедической стоматологии и материаловедения с курсом ортодонтии СПбГМУ им. акад. И.П. Павлова.
Публикации.
По теме диссертации опубликована 50 работ. Из них: описание двух патентов РФ на изобретения № 2228772 «Способ лечения парафункций жевательных мышц при заболевании височно-нижнечелюстного сустава» и № 2368350 «Способ регистрации щелкающего шума в височно-нижнечелюстном суставе у больных с дисфункцией височно-нижнечелюстного сустава, вызванной гипертонией жевательных мышц». Среди публикаций – 43 статьи, причем 17 из них опубликовано в журналах, рекомендованных ВАК Минобрнауки, 5 учебных пособий, одно из которых является монографией «Изучение биомеханики нижней челюсти с помощью аксиографии»: Указания для занятий со студентами V курса стоматол. ф-тов / Е.А. Булычева, – СПб. Изд. СПбГМУ, 2007. – С. 60; одна глава в учебнике «Заболевания височно-нижнечелюстного сустава (ВНЧС), парафункции жевательных мышц и их лечение» // Ортопедическая стоматология (факультетский курс): учебник для студентов мед. вузов. – 8-е изд. / под ред. В.Н. Трезубова. – СПб.: Фолиант, 2010. – Гл. 14. – С. 633–644.
Личный вклад автора.
Автором сформулирована главная цель исследования и его основные задачи; разработаны учебные пособия: для изучения биомеханики нижней челюсти с помощью аксиографии; для лечения заболеваний ВНЧС в клинике ортопедической стоматологии; для стандартизации плана обследования больных на ортопедическом стоматологическом приеме; для изучения парафункции жевательных мышц (клиническая картина, диагностика, лечение); создана регистрационная карта динамики психофизиологического состояния больного; выработана система комплексной миорелаксации с использованием видеокомпьютерного аутотренинга; осуществлен сбор материала и его анализ. Выработана оптимальная диагностическая тактика, разработана патогенетически направленная комплексная реабилитация лиц с заболеваниями ВНЧС, сочетающимися с гипертонией жевательных мышц. Личный вклад автора составляет свыше 90%.
Объем и структура диссертации.
Основное содержание диссертации изложено на 378 страницах машинописного текста и состоит из введения, 5 глав, выводов, практических рекомендаций, списка литературы, включающего 612 источников, в том числе 271 – на иностранных языках, и приложения. Работа иллюстрирована 59 таблицами и 86 рисунками.
Исследование проводилось на кафедре ортопедической стоматологии и материаловедения с курсом ортодонтии (заведующий – з.д.н. РФ, проф. В.Н. Трезубов) Санкт-Петербургского государственного медицинского университета им. акад. И.П. Павлова.
Электромиография осуществлялась на базе городской муниципальной больницы № 2 г. Санкт-Петербурга (консультант – к.м.н.
О.В. Посохина), рентгенограммы получены на кафедре рентгенологии (заведующий – д.м.н., проф. В.И. Амосов) СПбГМУ им. акад.
И.П. Павлова, а также в Федеральном центре сердца, крови и эндокринологии им. акад. РАМН В.А. Алмазова (директор – член-корр. РАМН проф. Е.В. Шляхто), при консультировании заведующего кафедрой рентгенорадиологии ГОУ ВПО СПбГМУ им. акад. И.П. Павлова, д.м.н., проф. В.Е. Савелло. Консультирование по медицинской психологии и психиатрии проводилось в СПб НИПНИ им. В.М. Бехтерева (научный консультант – д.м.н., проф. Е.И. Чехлатый).
Автор искренне благодарен научному консультанту, заведующему кафедрой ортопедический стоматологии и материаловедения с курсом ортодонтии СПбГМУ им. акад. И.П. Павлова з.д.н. РФ, д.м.н., проф.
В.Н. Трезубову за предоставленную тему и неоценимую консультативную помощь в подготовке диссертации.
Большую признательность за консультативную помощь по разделам, относящимся к медицинской психологии и психотерапии, выражаю научному консультанту, д.м.н., проф. Е.И. Чехлатому, ведущему научному сотруднику отделения неврозов и психотерапии СПб НИПНИ им. В.М. Бехтерева, а также – з.д.н. РФ, д.м.н., проф. Б.Д. Карвасарскому, руководителю Федерального научно-методического центра по психотерапии и медицинской психологии МЗ и СР РФ и руководителю отделения неврозов и психотерапии СПб НИПНИ им. В.М. Бехтерева.
Содержание работы
Во введении обоснована актуальность проведенного исследования, определена цель, сформулированы задачи работы, представлены элементы научной новизны и практическая значимость диссертации, изложены основные положения, выносимые на защиту.
Первая глава, «Обзор литературы», состоит из четырех частей и содержит критический анализ литературных источников, описывающих этиологию и патогенез дисфункции височно-нижнечелюстного сустава, особенности личности и эмоционального статуса больных с заболеваниями жевательного аппарата, диагностику функциональных нарушений и врачебную тактику при расстройствах височно-нижнечелюстного сустава.
Во второй главе, «Материалы и методы исследования», дается детальная характеристика клинического контингента.
Для решения поставленных перед нами задач в клинике ортопедической стоматологии и материаловедения с курсом ортодонтии СПбГМУ им. акад. И.П. Павлова было обследовано с последующим проведением комплексной терапии 275 больных (57 муж., 218 жен.) в возрасте от 16 лет до 71 года (средний возраст 35,2 ± 7,3 года). Все пациенты были разделены на три группы в соответствии с различными клиническими формами заболевания ВНЧС.
Контрольную группу дополнительно к общему числу обследованных составили 53 практически здоровых человека (13 муж., 40 жен.) в возрасте от 16 лет до 31 года (средний возраст 27,8 ± 5,2 года).
Средняя продолжительность заболеваний ВНЧС у всей группы составляла 3,1±2,8 года.
Основным критерием для отбора пациентов являлось, как указывалось выше, сочетание заболевания ВНЧС с мышечной гипертонией, на которую указывали сами пациенты или которая выявлялась на приеме, при углубленном обследовании больных.
Специальной выборки больных по возрасту, полу, социальному положению не проводилось.
При изучении данной группы больных мы использовали клинические и параклинические методы обследования. К клиническим относятся опрос с использованием психодиагностических опросников, осмотр, пальпация, аускультация. Параклиническими методами являются инструментальные (морфометрическая диагностика моделей челюстей, аксиография, использование артикулятора SAM-3, электромиография, миотонометрия), рентгенологические (мультиспиральная компьютерная томография, ортопантомография, обзорная рентгенография по Шюллеру, боковая томография). Также учитывались результаты осмотра различных специалистов (психотерапевтов, невропатологов, эндокринологов и пр.).
Постановка диагноза у всех обследуемых пациентов проводилась
на основании ведущего синдрома заболевания ВНЧС. При этом использовалась современная классификация болезней (МКБ-X).
Из множества болезней ВНЧС, представленных в МКБ-X у обследованных нами пациентов были обнаружены только три клинические формы заболеваний, которые представлены ниже:
К 07.60 Синдром болевой дисфункции височно-нижнечелюстного сустава [синдром Костена]
К 07.61 «Щелкающая» челюсть
М 19 Остеоартроз височно-нижнечелюстного сустава
В основном, каждый из поставленных диагнозов у подавляющего большинства пациентов был осложнен гипертонией жевательных мышц. Термин «мышечная гипертония» заимствован из «Энциклопедического словаря медицинских терминов», изданного в 2001 г. под ред. академика РАМН В.И. Покровского (с. 218). Он означает увеличенный тонус мышцы или мышечного слоя стенки полого органа, проявляющийся их повышенным сопротивлением растяжению.
Не случайно при обследовании больных было обращено внимание на то, что основной жалобой у 85,7% пациентов первой группы, у 90,0% – второй группы и у 82,4% – третьей группы является гипертония жевательных мышц. Причем, на наш взгляд, у всех обследованных (275 человек) правильнее было бы говорить о сопутствующей дисфункции ВНЧС, являющейся следствием и осложнением гипертонии жевательных мышц.
Мышечная гипертония наблюдалась в каждой группе больных и в основном проявлялась в трех клинических формах, которые могли сочетаться у некоторых больных: ночная гипертония (стискивание или скрежетание зубами в ночное время); стискивание зубов в период эмоционального или физического напряжения; беспищевое жевание.
Все клинические формы гипертонии характеризовались постоянной (перманентной) или периодически возникающей (перемежающейся) гипертонией.
Как уже упоминалось выше, при интересующей нас патологии жевательных мышц облигатным или обязательным и ведущим симптомом является повышение тонуса или мышечная гипертония. В связи с этим в тексте используется именно этот термин. Такое решение связано со сложностью дифференцирования двух сходных дисфункций жевательных мышц – парафункции и гиперфункции.
Третья глава представляет собой оценку результатов собственных клинических исследований у пациентов с заболеваниями височно-нижнечелюстных суставов, осложненными гипертонией жевательных мышц.
С учетом статистики полученных нами результатов было выявлено, что основные причины возникновения заболеваний ВНЧС во всех трех группах больных носили психоэмоциональный характер и включали в основном различные конфликтные ситуации и эмоциональные перегрузки социально-бытового характера. Этот факт, а также наличие в анамнезе ряда больных сопутствующих психосоматических заболеваний, ставят их в разряд ведущих.
Вслед за этим идет неосложненная и осложненная различной патологией (деформацией зубных рядов и, связанными с ними, и с аномалиями, блокадой движений нижней челюсти, дистальными и боковыми сдвигами нижней челюсти, самими зубочелюстными аномалиями) частичная потеря зубов.
Значительно реже, для больных всех групп характерно привычное одностороннее жевание, черепно-мозговые травмы и профессиональные вредности.
Поэтому вполне вероятна такая патогенетическая цепочка возникновения расстройств ВНЧС как: «хронический стресс (следующие друг за другом психические травмы) → гипертония жевательных мышц → функциональная перегрузка пародонта → дисфункция → сначала жевательных мышц, а следом за ними → височно-нижнечелюстного сустава».
При осмотре полости рта было выявлено, что чаще всего в каждой из трех групп больных наблюдался нормальный (ортогнатический прикус).
Число пациентов с интактными зубными рядами (в первой группе исследуемых) значительно превышало число больных с частичной потерей зубов, либо было фактически равным (во второй группе пациентов).
Деформации окклюзионной поверхности зубных рядов для указанных выше пациентов не были ярко выраженными, наличие конкретной взаимосвязи их с возникновением дисфункции ВНЧС не подтвердилось. Число лиц с уменьшенным межальвеолярным расстоянием (от 2 мм и более 3 мм) было незначительным. И только у больных третьей группы хроническое заболевание ВНЧС сопровождалось грубыми окклюзионными нарушениями.
Второй раздел третьей главы содержит сведения о проведенном с помощью психодиагностических опросников исследовании больных, а также их детальном опросе, который позволил определить следующие, весьма любопытные, особенности. Первое – наиболее часто, и на этом следует акцентировать внимание, в анамнезе изучаемых нами больных имел место хронический эмоциональный стресс (повторные психические травмы), приводящий к гипертонии жевательных мышц. Хронический стресс был вызван как социально-бытовыми, так и психологическими причинами: семейными и профессиональными неурядицами, наличием сопутствующих заболеваний, болезнями или потерей близких, началом увядания и т.д. Необходимо отметить, что 32,6% больных жаловались на сексуальную неудовлетворенность, половую заместительную дезадаптацию в виде пассивного и активного гомосексуализма, бисексуализм. Не случайно W. Reich (1939) определил неврозы как результат застоя сексуальной энергии.
Исходя из полученных результатов и полагаясь на мнение основоположника психосоматической медицины Кречмера (Кречмер Э., 2003), мы можем предположить, что следующие одна за другой психические травмы (хронический стресс) своей мишенью выбирают место наименьшего сопротивления в организме у данного индивидуума. Такой ахиллесовой пятой у наших обследованных, очевидно, явились либо жевательные мышцы, либо механизмы регулирования и координации их деятельности, а точнее, координационные центры. Поэтому, вероятно, расстройства функции жевательных мышц связаны не только, а точнее – не столько с окклюзионными, пространственными и неврологическими нарушениями, сколько с психическими травмами и патохарактерологическими особенностями личности больных.
Основываясь на полученных результатах, мы можем предположить, что либо окклюзионные, пространственные и нейромышечные нарушения сопутствуют и усугубляют психогенные факторы, либо последние являются предвестником и первопричиной цепочки, состоящей из перечисленных изменений. Второе – выявлено, что подавляющее большинство больных с расстройствами функции жевательных мышц и ВНЧС имели пограничные психические расстройства (приспособительные реакции, акцентуации, невротические развития, неврозы), приспособительные реакции, и акцентуации, сопровождаемые высоким уровнем личностной и реактивной тревожности, астении, депрессии и эмоциональной лабильности.
Основным инструментом для изменения степени тревожности послужили известные шкалы Спилбергера–Ханина, позволяющие оценить и личностную, и реактивную тревожность. Данные шкалы весьма несложны, применение их требует очень мало времени.
Так, с помощью методики Спилбергера–Ханина удалось выявить, что у большей части больных каждой из трех групп обследованных до лечения наблюдался высокий или средний уровень реактивной тревожности (состояние, которое характеризуется субъективно переживаемыми сиюминутными эмоциями напряжения, беспокойства, озабоченности, сопровождаемыми активацией вегетативной нервной системы) и высокий или средний уровень личностной тревожности (относительно устойчивая индивидуальная характеристика, дающая представление о предрасположенности человека к тревоге, то есть о тенденции воспринимать широкий круг ситуаций как угрожающие и реагировать на эти ситуации состоянием тревоги, интенсивность которых не соответствует объективной опасности).
Что касается личностной тревожности, то на фоне ее реактивной составляющей, происходило индуктивное, субъективно усиленное, увеличение показателей первой. По мере снижения реактивной тревожности, имеющего место после лечения, в каждой группе больных, показатели личностной тревожности возвращаются к своему исходному уровню.
Вероятно, такую метаморфозу показателей личностной тревожности до и после лечения, можно объяснить, с одной стороны, субъективизмом ответов больных, а с другой – влиянием технологических и методических ограничений опросников. Поэтому, в результате их аналитической фильтрации, далеко не все результаты нашли свое отражение в выводах.
Кроме того, согласно результатам обследования, по шкале «личностной тревожности» не установлено достоверного различия между значениями этого показателя до и после лечения ни в одной из трех групп. Очевидно, что отсутствие статистически достоверного снижения является устойчивой, базовой психологической и генетически обусловленной характеристикой индивидуума.
Наибольшее количество больных, у которых была зарегистрирована алекситимия, а также повышенное значение этого показателя (больше нормы, но меньше фактора алекситимии) наблюдалось в первой и во второй группах. Вслед за ними шла группа больных с остеоартрозом ВНЧС, незначительно уступая двум первым.
После комплексного лечения Торонтская алекситимическая шкала показала достоверное снижение показателей у большинства пациентов во всех трех группах до и после лечения (p<0,001), что не исключает возможности возникновения алекситимии на основе предшествующей тревоги или депрессии, то есть вторичного расстройства.
По данным психодиагностической методики Э. Хайма, большинство пациентов в каждой из трех групп имели неконструктивное или относительно конструктивное поведение в совладании со стрессовыми ситуациями в поведенческой, эмоциональной сферах и в сфере собственной переоценки.
Также, у большинства пациентов в каждой группе, на момент первичного обследования было выявлено преобладание высокого, очень высокого и среднего (ближе к зоне высокого) уровней астении. Причем наиболее ярко астения проявлялась в группе больных с синдромом болевой дисфункции ВНЧС. Эти пациенты, в отличие от других, чаще всего испытывали быструю истощаемость, чувство слабости, нарушение сна, неустойчивость к физической и эмоциональной нагрузке. Вслед за ними идет группа больных с остеоартрозом, и последнее место занимает группа больных со «щелкающей» челюстью.
После проведенного комплексного лечения показатели шкалы астении подтвердили достоверное снижение ее уровня у большинства пациентов в каждой из трех групп (p<0,001), что является доказательством полного или частичного отсутствия у них основных симптомов астении.
Кроме того у 80% из всей группы исследуемых констатирован высокий или очень высокий уровень невротизации.
Данные первичных результатов обследования по шкале депрессии В. Бека показали, что большинство (171 из 275 (62,1%) субъектов с различными клиническими формами заболевания ВНЧС находятся в депрессивном состоянии.
По итогам психологического обследования пациентов с различными клиническими формами дисфункции ВНЧС необходимо отметить, что оценка их состояния при участии психоневролога, с согласия больных, показала следующее: 39,6% исследуемых – с неврозом; 20,3% – с невротическим развитием; 35,2% – с приспособительными реакциями и акцентуациями личности.
На основании вышесказанного можно сделать вывод, что для больных с различными клиническими формами ВНЧС было показано включение в комплексное лечение методов уменьшения тревожности, невротизации, депрессии, астении. Такими средствами являются психотерапия и психофармакотерапия.
Во втором разделе третьей главы приводятся результаты графического изучения движений нижней челюсти в трех взаимно перпендикулярных плоскостях, которое мы проводили с помощью аксиографии.
Характерными особенностями для больных с мышечно-суставными нарушениями ВНЧС являлись изменения качественных и количественных характеристик траекторий движений нижней челюсти. Среди качественных нарушений траекторий движений нижней челюсти мы наблюдали появление зубцов и зигзагообразных отклонений, отсутствие симметричности их расположения, а также расхождение кривых, регистрирующих движение нижней челюсти в трех взаимно перпендикулярных плоскостях на протяжении 5-6 мм от начала движения.
При изучении количественных параметров было выявлено, что уменьшение длины траекторий движений нижней челюсти чаще всего наблюдалось у пациентов с синдромом болевой дисфункции ВНЧС (67,7%) и со «щелкающей» челюстью (52,9%). В группе больных с остеоартрозом ВНЧС, уменьшение длины траекторий оказалось всего у 8,8% исследуемых.
Вероятно, не случайно уменьшение длины траекторий было характерно для больных с синдромом болевой дисфункции ВНЧС и «щелкающей» челюстью. Ведь именно у них чаще всего наблюдалось ограничение подвижности суставов, обусловленное различными причинами: функциональной перегрузкой жевательных мышц при их гипертонии; нарушении координации мышц и асинхронности их включения в активность; наличием преждевременных межзубных контактов при различных окклюзиях.
Увеличение длины траекторий значительно превалировало в группе больных с остеоартрозом ВНЧС (85,3%). Это вполне логично, так как степень открывания рта у этих больных (29 человек; 85,3%) превышала среднестатистическую норму.
Следовательно, чаще всего увеличение длины траекторий при движении нижней челюсти возникает в результате слабости при растяжении связочного аппарата, малой высоты или пологого ската суставного бугорка, небольшой глубины суставной ямки.
При изучении величины углов переднего и бокового смещения нижней челюсти было выявлено, что в каждой группе больных до лечения наблюдалось достоверное увеличение при сравнении с величинами углов в контрольной группе.
Вероятно, увеличение угла Беннетта на пораженной стороне было связано с мышечным спазмом латеральной крыловидной мышцы. В результате этого уменьшается амплитуда экскурсий головки нижней челюсти в суставной впадине и увеличивается угол Беннетта.
Одной из причин увеличения угла сагиттального суставного пути у обследованных до лечения также могло быть нарушение двустороннего сокращения латеральных крыловидных и собственно жевательных мышц. При этом, движение головки нижней челюсти в сагиттальной плоскости уменьшается, а угол пути увеличивается.
Третий раздел третьей главы посвящен изучению углубленного рентгенологического обследования. Было выявлено, что у 62 (44,6%) больных первой и 79 (77,4%) второй группы наблюдались неодинаковые по форме головки нижней челюсти как справа, так и слева. При этом одна из них имела признаки аплазии или гипоплазии. Необходимо отметить тот факт, что именно у данного контингента исследуемых установлено отсутствие четкой зависимости дисфункции ВНЧС от потери зубов и окклюзионных отношений. На основании вышесказанного можно в очередной раз убедиться в том, что расстройства функции ВНЧС, выявленные у обследованных, связаны прежде всего со следующими одна за другой психическими травмами (хронический стресс), своей мишенью имеют место наименьшего сопротивления данного индивидуума. Таким слабым местом у обследованных, очевидно, явились не только жевательные мышцы, но и преимущественно суставы с аплазией или гипоплазией головок нижней челюсти, а также ВНЧС с атипичным его строением (рис. 1). Данное утверждение является основой нашего научного открытия «Закономерность развития психосоматической природы дисфункции височно-нижнечелюстных суставов организма человека» (Диплом № 386 от 5.02.2010 г. Международной академии авторов изобретений и открытий).

Парафункции жевательных
мышц
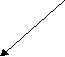

Травматическая
окклюзия
Повышенная
стираемость зубов
Дисфункция височно-
нижнечелюстного сустава
преимущественно с аплазией
или гипоплазией головок
нижней челюсти

Функциональная
перегрузка пародонта
Рис. 1. Схема взаимосвязи некоторых стоматологических заболеваний психосоматического происхождения.
В четвертом разделе третьей главы приводятся результаты электромиографического исследования. Так, у подавляющего большинства обследованных было выявлено, что в каждой из трех групп в состоянии функционального покоя определялась произвольная активность собственно жевательных мышц с залпами от 0,69 мкВ до 1,73 мкВ и височных мышц от 0,55 мкВ до 1,33 мкВ, что свидетельствовало о преобладании процессов активности над покоем у жевательных мышц.
Изучение нейромышечных нарушений при сжатии зубных рядов у больных с различными клиническими формами заболеваний ВНЧС позволило выявить существенные функциональные нарушения жевательных мышц до лечения. Это, прежде всего, проявлялось высокой активностью собственно жевательных мышц у 98 больных (70,5%) с синдромом болевой дисфункции ВНЧС и у 52 пациентов (50,9%) с «щелкающей» челюстью. Высокая активность височных мышц наблюдалась у 29 исследуемых (85,2%) с остеоартрозом ВНЧС.
Мы предполагаем, что увеличение амплитуды электромиографической активности до лечения происходит за счет нарушения сократительной способности жевательных мышц. В его основе лежит увеличение количества двигательных единиц, вовлеченных в процесс сокращения и изменение уровня синхронизации биоэлектрических разрядов. Поэтому для обследуемых до лечения были характерны мышечный спазм и напряжение.
При применении стимуляционной нейромиографии было выявлено, что продолжительность латентного периода массетер-рефлекса (при функциональном покое) у пациентов с различными клиническими формами заболеваний ВНЧС, как до, так и после лечения, соответствовал норме (от 6,4 до 9,2 мс), что указывало на интактность рефлекторной дуги данного рефлекса как на уровне ствола головного мозга, так и на уровне самого тройничного нерва (сохраненные, афферентные и эфферентные проводники).
Показатели «периода молчания» (при максимальном сжатии зубных рядов) у большинства исследуемых в каждой группе больных превышал таковой в контрольной группе, что может свидетельствовать о нарушении процессов сокращения и расслабления жевательных мышц вследствие страдания надсегментарных тормозных механизмов.
После проведенного комплексного лечения «период молчания» в каждой группе больных достоверно уменьшился (р<0,001) для собственно жевательных мышц, что близко к аналогичным показателям в контрольной группе.
Четвертая глава посвящена разработке системы восстановительной терапии больных с различными клиническими формами заболеваний височно-нижнечелюстного сустава, осложненных мышечной гипертонией.
В ходе комплексного лечения вопреки ожиданиям прием таблеток плацебо феназепама вызывал у многих испытуемых успокоение, расслабление мышц, уменьшение напряженности, улучшение настроения.
При этом наблюдались некоторые проявления, характерные для феназепама: сонливость, слабость, тяжесть в голове, жар в лице, нарушение координации движений, сужение или расширение зрачков, головокружения.
«Побочное действие» плацебо достаточно ярко выражено, а противотревожный эффект по большей части был сравнительно низок. Однако, миорелаксация при этом объективно обнаруживалась.
Таким образом, был определен высокий процент плацебо-зависимых пациентов – 82 человека из 275 обследованных (29,8%), хотя полный эффект отмечен только у половины из этого числа.
Необходимо отметить, что плацебо ортопедической терапии оказалось эффективным для 79 пациентов первой и второй группы обследованных с дисфункциями ВНЧС, осложненными гипертонией жевательных мышц. Из них 44 больных почувствовали улучшение в первые 3–4 дня после наложения на зубной ряд каппы без окклюзионных накладок, а 35 пациентов – приблизительно к 21–28 дню ее использования. Следовательно закрепление условного миостатического рефлекса, направленного на расслабление жевательных мышц у данных больных наблюдалось ко второму-третьему месяцу плацебо ортопедической терапии, что гораздо быстрее, чем у лиц, использующих истинное аппаратурное лечение. Благоприятное действие на психическое и соматическое состояние больных оказали фармакологические препараты. Особенно следует выделить среди них психотропные средства. При этом мишенью № 1 для них служила не столько невротическая симптоматика, сколько необходимость миорелаксации. Хороший и стойкий миорелаксирующий эффект показала комбинация феназепама с антидепрессантами – азафеном, паксилом, прозаком. Прием психотропных средств усиливал действие психотерапии, в связи с чем они были необходимы в первую очередь больным с невротической симптоматикой.
Психологическая коррекция и психофармакотерапия создавали благоприятный фон для проведения сеансов ВКА. Последние заняли заметное место в комплексном лечении больных с дисфункцией ВНЧС, осложненной мышечной гипертонией. В главе 4 дается подробная характеристика высокой эффективности ВКА с биологически адаптивной обратной связью. Предположительным механизмом его терапевтического эффекта является формирование условного рефлекса, обеспечивающего стабильное сохранение нового динамического стереотипа мышечной функции, исключающего привычный спазм мышц.
Основным терапевтическим эффектом явилась релаксация жевательных мышц и нормализация их деятельности. Клинический опыт применения метода ВКА с электромиографической обратной связью позволил нам выработать показания и противопоказания к применению этой процедуры в комплексной терапии больных. Так, основными показаниями к его применению могут являться утомление, напряженность, спазм, гипертония, гиперфункция, в частности – парафункции жевательных мышц.
Как следует из нашего опыта, применение методов ВКА не показано: при невысоком уровне интеллекта пациентов, их ригидном мышлении, грубых нарушениях высших корковых функций, имеющих отношение к эмоциональное сфере, дегенеративно-дистрофических заболеваниях нервной системы, соматических заболеваниях в стадии декомпенсации, лихорадочных состояниях.
Метод ВКА является весьма эффективным при автономном применении. Но, как показали исследования, его эффективность повышалась в комплексе с другими методами лечения, что отвечает основным принципам современной медицинской реабилитации. Использование ВКА в сочетании с психотерапией, психофармакотерапией, физиотерапией, лечебной физкультурой, массажам уменьшало сроки ортодонтической подготовки и ретенционной фазы лечебного процесса при мышечной гипертонии, а в ряде случаев исключало применение ортопедических аппаратов.
Основное отличие метода ВКА от известных миотерапевтических способов состояло в том, что посредством него достигалось:
– избирательное функционирование строго определенных мышц или их групп, направленных на релаксацию спазмированных мышечных пучков или для усиления их сократительной функции;
– дозирование нагрузки на избирательные мышцы, которая контролировалась пациентом с помощью специальных сигналов обратной связи (графики на экране компьютерного монитора, изображения видеофильма на экране телевизора);
– эффективное и ускоренное формирование нового условного рефлекса, тормозящего мышечный спазм.
Анализ проведенного комплексного лечения с использованием условно-рефлекторной терапии показал высокий терапевтический эффект метода ВКА. Это подтвердилось, в частности, достоверным характером (р<0,01) положительной динамики биоэлектрической активности жевательных мышц.
Данный факт может означать, что при подозрении на мышечную гипертонию, как непосредственную причину заболеваний ВНЧС, повышенную стираемость зубов, травмы пародонта в стадии декомпенсации можно ориентироваться на ВКА как на метод выбора.
Следовательно, использование ВКА позволило повысить эффективность лечения пациентов с дисфункцией ВНЧС, осложненной гипертонией жевательных мышц, укрепить веру больного в полезность метода и сделать его одним их центральных звеньев реабилитации пациентов. Как указано в главе 4, у больных в результате проведенного лечения мышечный тонус покоя и напряжения снизился до нормальных величин. Ухудшения показателей миотонометрии после лечения не наблюдалось. Учитывая высокую эффективность и неинвазивность метода ВКА, его можно рекомендовать в качестве самостоятельного метода или как составной части комплексного лечения. Способ лечения парафункций жевательных мышц при заболеваниях ВНЧС, разработанный нами, был удостоен патента (№ 2228772 от 20.05.2004 г.).
Среди перечисленных в разделе 4.5. задач, решаемых при ортопедическом лечении, следует в качестве ведущих поставить нормализацию тонуса жевательных мышц и создания возможности их периодического относительного функционального покоя. Механизм положительного воздействия, на наш взгляд, состоял, во-первых, в нормализации расстояния между местами прикрепления жевательных мышц и, во-вторых, в нормализации движений нижней челюсти. Первое достигалось созданием стойкого установления высоты функционального покоя жевательных мышц, с появлением межокклюзионного расстояния, нормализацией положения нижней челюсти в черепе, второе – устранением блокирующих межзубных артикуляционных контактов и исправлением деформаций зубных рядов.
К особенностям ортопедического лечения больных с мышечной гипертонией относятся расширение показаний к искусственным коронкам с игнорированием пломбирования и прямого создания вкладок, особенно на боковых зубах. Это обусловлено малой прочностью пломб и неприемлемостью прямого способа формирования окклюзионного рельефа. Кроме того, шире применяются цельнолитые конструкции, протезы с литым металлическим базисом, шинирование зубов, протезирование дефектов малой протяженности в боковых отделах зубных рядов. В съемных протезах предпочтительны пластмассовые искусственные зубы с их своевременной заменой. В связи с быстрым стиранием зубов необходимо диспансерное наблюдение за больным.
В основном ортопедическая терапия осуществлялась тогда, когда не помогали или мало помогали другие компоненты комплексного лечения. Хотя это нельзя считать строгим правилом, так как ряд больных начинал лечение комплексно или с применения ортопедических методов, в частности, аппаратов.
В процессе исследования была сделана попытка определить динамику редукции патологических симптомов и ее зависимость от применяемых методов лечения. Однако, это оказалось весьма сложной задачей, поскольку не все больные лечились комплексно в одинаковой последовательности. Тем не менее, применив метод аппроксимации (приближения), мы приняли за канву пациентов, у которых удавалось справляться с заболеванием монотерапией или неполным ее комплексом, вследствие чего нам удалось получить весьма условные и приближенные результаты анализа редукции симптоматики и полного излечения, которые представлены ниже. Из них следует, что:
- психотерапия помогла полностью или частично:
116 из 139 пациентам (83,4%) – первой группы;
96 из 102 больным (94,1%) – второй группы;
30 из 34 исследуемым (88,2%) – третьей группы;
в среднем – 242 из 275 человек (88%);
- плацебо феназепама оказалось эффективным:
у 24 из 49 больных (48,9%) – первой группы;
у 27 из 33 пациентов (81,8%) – второй группы;
у больных третьей группы плацебо феназепама не использовалось;
в среднем – 51 из 275 исследуемых (18,5%);
- плацебо ортопедической терапии оказалось эффективным:
у 47 из 49 пациентов (95,9%) – первой группы;
у 32 из 33 больных (96,9%) – второй группы;
у больных третьей группы плацебо ортопедической терапии не использовали;
в среднем – 79 из 275 человек (28,7%);
- условнорефлекторная терапия с помощью ВКА с БОС оказалось эффективной:
у 113 из 122 больных (92,6%) – первой группы;
у 86 из 93 человек (92,4%) – второй группы;
у больных третьей группы ВКА с биологически адаптивной обратной связью не использовался;
в среднем – 199 из 275 пациентов (72,3%);
- психофармакотерапия помогла:
82 из 90 пациентов (91,1%) – первой группы;
58 из 67 больных (86,5%) – второй группы;
30 из 34 исследуемых (88,2%) – третьей группы;
в среднем – 170 из 275 человек (61,8%);
- физиотерапия, массаж, миогимнастика оказались эффективными:
у 71 из 77 больных (92,2%) – первой группы;
у 25 из 30 пациентов (83,3%) – второй группы;
у 9 из 11 исследуемых (81,8%) – третьей группы;
в среднем – 105 из 275 больных (38,1%);
- ортопедическая терапия помогла:
78 из 82 больных (95,1%) – первой группы;
53 из 56 пациентов (94,5%) – второй группы;
31 из 34 исследуемых (91,1%) – третьей группы.
в среднем – 172 из 275 пациентов (62,5%);
Причем у 48 больных первой группы ортопедическая терапия являлась симптоматической, а для 34 – патогенетической; для 32 пациентов второй группы ортопедическое лечение являлось симптоматическим, а для 24 человек – патогенетическим; и только у 31 больного третьей группы с грубыми деформациями зубных рядов ортопедическая терапия являлась патогенетической и для 3 человек – симптоматической.
Следовательно, исходя из вышеизложенного и нашего клинического опыта мы понимаем, что ортопедическая терапия играет большую и важную роль в комплексном лечении заболеваний ВНЧС. Однако, на первых порах развития дисфункции, она является симптоматической терапией, и только в развившихся стадиях, когда в период декомпенсации возникают заметные морфологические изменения, ортопедические методы лечения несут в себе патогенетическую направленность.
У оставшихся 7,2% обследованных редукция симптоматики имела место, но эффективность лечения была неполной. Поэтому об окончательном их излечении речи не идет.
Условность вышеуказанных результатов подтверждается еще и тем, что в анализе относительной редукции симптоматики нарушения функции ВНЧС и жевательных мышц не учтен так называемый «суммарный эффект». Вполне очевидно, что там, где для излечения хватило эффекта ВКА, следует помнить о предварительном или подготовительном воздействии психотерапии и психофармакотерапии на больных. Там, где последней стадией лечения явилось виброакустическое воздействие, ему могли предшествовать психологическая коррекция, психофармакотерапия и ВКА. То же самое можно сказать и об ортопедических методах воздействия. Тем не менее, указанная схема дает ориентировочное представление о редукции патологический симптоматики и о месте различных методов лечения в комплексном лечении больных с гипертонией жевательных мышц.
Основной мишенью лечения бесспорно является гипертония жевательных мышц. Учитывалась мозаичность и разнообразие симптоматики, включающей наряду с морфологическими еще и психические или невротические признаки. Поэтому миорелаксация, осуществляемая нами, проводилась различными способами. Таким образом, к разряду способов мышечного расслабления следует отнести:
– психогенную миорелаксацию, достигаемую посредством индивидуальных бесед с больным (внушение, разъяснение, убеждение), аутотренинга, плацеботерапии;
– медикаментозную миорелаксацию (в основном – психотропные препараты, миорелаксанты);
– физиотерапевтическую релаксацию (преимущественно виброакустический массаж);
– условнорефлекторную миорелаксацию (за счет ВКА с БОС);
– аппаратурную или ортопедическую миорелаксацию.
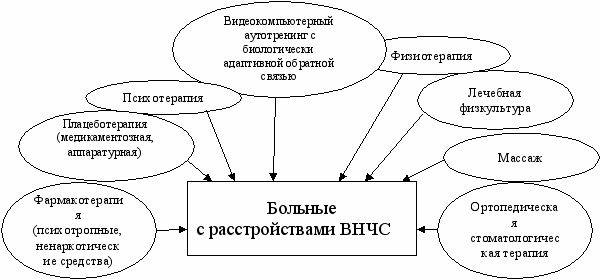
Рис. 2. Оптимальная схема комплекса терапевтических и ортопедических методов реабилитации у больных с расстройствами ВНЧС.
Таким образом, результаты проведенных исследований позволили нам разработать оптимальную, на наш взгляд, систему реабилитации пациентов с гипертонией жевательных мышц (рис. 2). Как видно из схемы, лечение больных с расстройствами ВНЧС представляет комплекс мероприятий с привлечением к нему различных специалистов (психотерапевтов, невропатологов, отоларингологов, ревматологов и т.д.). Однако даже комплексная терапия не давала стопроцентного результата. И все же показатель полного или частичного излечения, равный 92,8%, мы считаем весьма высоким и обнадеживающим. аппаратурную или ортопедическую миорелаксацию.
Однако у оставшихся 7,2% пациентов боль в области мышц и суставов и симптомы гиперфункции жевательных мышц, после лечения оставались. Кроме того, у двоих из них после лечения сохранялось похрустывание или щелканье в суставе. Очевидно, все это связано, во-первых, с тяжестью и необратимостью органических поражений, а также с глубиной психических расстройств.
Весь реабилитационный комплекс потребовался примерно для половины обследованных. Для остальных же было достаточно лишь части его.
Критериями эффективности лечения больных с различными формами функциональной перегрузки жевательных мышц, во-первых, являются следующие признаки улучшения функционирования жевательного аппарата:
– стабильная нормализация дневного и ночного покоя и напряжения жевательных мышц, их биоэлектрической активности; снятие боли, спастичности и ригидности мышц;
– восстановление высоты функционального покоя жевательных мышц с межокклюзионным пространством;
– устранение функциональной перегрузки пародонта твердых тканей зубов, их пародонта, ВНЧС, жевательных мышц.
Во-вторых, к таким показателям относятся устранение или смягчение невротической симптоматики, в-третьих – улучшение соматического состояния (нормализация или стабилизация артериального давления, частоты сердечных сокращений и дыхания, достижение стойкой ремиссии сопутствующего хронического заболевания).
ВЫВОДЫ
1. Детальное обследование 275 пациентов с нарушением функции височно-нижнечелюстного сустава позволило выделить у них три клинические формы заболеваний: синдром болевой дисфункции (синдром Костена) – у 50,6%; «щелкающую» челюсть – у 37,1%; остеоартроз височно-нижнечелюстного сустава – у 12,3%, осложненные гипертонией жевательных мышц. При этом ведущим симптомом у них была гипертония жевательных мышц, а заболевания сустава скорее являлись ее следствием или осложнением.
2. Обследование пациентов с различными клиническими формами заболеваний височно-нижнечелюстного сустава позволило выявить наличие у большинства из них нервно-психических нарушений (невротических расстройств, приспособительных реакций). Так, обнаруживались высокие уровни личностной (46,5% обследованных) и реактивной (58,1% пациентов) тревожности, уровня невротизации (42,1% больных), алекситимии (56% человек), наличие депрессии(62,1% пациентов). Характерными чертами обследованных были эмоциональная возбудимость, напряженность, беспокойство, раздражительность, склонность к ипохондрической фиксации на неприятных соматических ощущениях, нарушенная психическая адаптация.
3. Установлена невыявленная ранее закономерность развития психосоматической природы дисфункции височно-нижнечелюстного сустава, заключающаяся в возникновении под действием хронического эмоционального стресса (повторной психической травмы) патогенетической цепочки: хронический стресс – парафункция жевательных мышц – дисфункция жевательной мускулатуры – дисфункция височно-нижнечелюстных суставов, сочетающаяся с гипо- или аплазией головок нижней челюсти. Получен диплом научного открытия № 386 «Закономерность развития психосоматической природы дисфункции височно-нижнечелюстных суставов организма человека» (5.02.2010).
4. В связи с наличием в анамнезе у 70,5% обследованных хронических психических травм, обнаруженных у 79% пациентов патохарактерологических личностных особенностей и психо-вегетативных расстройств патогенетическими методами лечения для них определена психотерапия, в том числе видеокомпьютерный аутотренинг и психофармакотерапия.
5. Анализ результатов электромиографии показал, что в фазе функционального покоя у 88% больных наблюдалась произвольная активность с залпами для собственно жевательных мышц – от 1,28±0,3 мкВ до 1,73±0,7 мкВ, и для височных мышц – от 1,19±0,4 мкВ до 1,84±0,6 мкВ. После лечения произвольная активность в фазе функционального покоя осталась лишь у 12,3% пациентов, но ее амплитуда при этом существенно уменьшилась. Показатели электрофизиологической активности собственно жевательных и височных мышц после проведенного комплексного лечения во всех трех группах больных достоверно уменьшились (р<0,05) по сравнению с аналогичными параметрами до лечения.
6. Использование аксиографии у больных с заболеваниями височно-нижнечелюстного сустава позволило объективно определить изменения качественных характеристик (формы, расположения, симметричности траекторий движения нижней челюсти, положения шарнирных осей) и количественных параметров (длины траекторий движений нижней челюсти, углов сагиттального суставного пути и Беннетта) различных траекторий движения нижней челюсти, а также изучить момент возникновения щелкающего шума в суставе и особенности расположение суставных элементов в нем.
7. Ортопедические стоматологические методы терапии (избирательное пришлифовывание зубов, аппаратурное лечение, протезирование) в 65,9% случаев показали высокую эффективность лечения. Однако, на первых порах развития дисфункции, они являются симптоматический терапией и только в развившихся стадиях, когда в период декомпенсации возникают заметные морфологические изменения, ортопедическая терапия обретает свою патогенетическую направленность.
8. Была выработана реабилитационная система для пациентов с различными клиническими формами заболеваний височно-нижнечелюстного сустава, включающая психотерапию, фармакотерапию, физиотерапию, в частности, виброакустический массаж, лечебную физкультуру и ортопедическое стоматологическое лечение. Эффективность этого лечебно-реабилитационного комплекса оказалась достаточно высокой. Так, при лечении больных, которые до этого проходили неоднократные безуспешные циклы монотерапии, получены следующие результаты: полное излечение установлено у 61,3% больных, заметное улучшение состояния – у 29,3% пациентов; низкая эффективность терапии – только у 9,4% больных.
9. Метод видеокомпьютерного аутотренинга с биологически адаптивной обратной связью, являющийся средством условнорефлекторной психотерапии, направлен, в частности, на расслабление жевательной мускулатуры. Данный метод продемонстрировал высокую эффективность. Так, у 92,6% больных первой и второй групп исследуемых, которым он применялся, полностью или частично исчезли жалобы и только у 7,4% обследованных эффективность лечения оказалась недостаточной. Основной особенностью видеокомпьютерного аутотренинга являлось достижение избирательного функционирования определенных мышц, дозирование нагрузки с помощью специальных сигналов обратной связи и быстрое эффективное формирование нового условного рефлекса, тормозящего мышечный спазм.
10. Критериями эффективности лечения больных с гипертонией жевательных мышц являются следующие факторы: стабильная нормализация мышечного тонуса, устранение их ригидности, спастичности и боли, функциональной перегрузки пародонта, височно-нижнечелюстных суставов, жевательных мышц, восстановление межокклюзионного пространства. Кроме того, сюда следует отнести устранение или смягчение невротической симптоматики, улучшение соматического состояния пациентов.
ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ
1. В качестве информативного показателя эффективности лечения рекомендуется изучение динамики эмоционального состояния у пациентов с различными клиническими формами заболеваний височно-нижнечелюстного сустава, осложненными гипертонией жевательных мышц. Его можно осуществлять с помощью излагаемой в диссертации формализованной регистрационной карты, а также комплекса простых для применения и толкования, портативных, но достаточно информативных психодиагностических методик, необходимых для определения редукции симптоматики в процессе и после лечения.
2. Для устранения спазма и повышенного тонуса жевательных мышц рекомендуется видеокомпьютерный аутотренинг с биологически адаптивной обратной связью, несущий в себе принцип условнорефлекторной терапии и обладающий высокой эффективностью при заболеваниях височно-нижнечелюстных суставов, сочетающихся с мышечной гипертонией.
3. Применение внеротовой графической регистрации для объективной оценки биомеханики нижней челюсти помогает в диагностике и оценке эффективности проведенного лечения у пациентов с различными клиническими формами заболеваний височно-нижнечелюстного сустава. В частности, аксиография использовалась для изучения качественных характеристик (формы, расположения, симметричности траекторий движений нижней челюсти, нахождения шарнирных осей), и количественных параметров (длины траекторий движения нижней челюсти, углов сагиттального суставного пути и Беннетта) у больных с синдромом болевой дисфункции височно-нижнечелюстного сустава, со «щелкающей» челюстью, с остеоартрозом височно-нижнечелюстного сустава.
4. Для объективной оценки характера и степени нейромышечных нарушений жевательных мышц рекомендуется использовать электромиографию с целью определения их максимальной и средней электромиографической активности и стимуляционную нейромиографию (изучение мышечных биопотенциалов, возникающих в ответ на раздражение нерва или мышцы) и латентного периода массетер-рефлекса как при максимальном сжатии зубных рядов, так и при функциональном покое жевательных мышц у пациентов с заболеваниям височно-нижнечелюстного сустава.
5. В качестве эффективного физиотерапевтического метода при заболеваниях височно-нижнечелюстного сустава целесообразно шире применять виброакустический аппарат «Витафон». Ввиду доступности данного аппарата, его портативности и безопасности, возможно назначить самостоятельное использование «Витафона» больными, прошедшими подробный инструктаж у лечащего врача.
6. При наличии у больных сопутствующих пограничных психических расстройств, приспособительных реакций, акцентуаций личности необходимо включение в комплексное лечение психотерапии и психофармакотерапии. При этом к лечению желательно привлекать профессионального психотерапевта.
7. Ортопедическое лечение деформаций окклюзионной поверхности зубных рядов проводится в комплексе с другими методами. Оно направлено на нормализацию артикуляции зубных рядов, соотношения элементов височно-нижнечелюстного сустава, положения нижней челюсти в черепе, межальвеолярной высоты, а также на замещение деформированных зубов и зубных рядов, иммобилизацию зубов обладающих патологической подвижностью и устранение или уменьшение функциональной перегрузки пародонта.
8. Лечение больных с различными клиническими формами заболеваний височно-нижнечелюстного сустава, осложненной гипертонией жевательных мышц, должно быть комплексным и включать психотерапию, фармакотерапию, физиотерапию, видеокомпьютерный аутотренинг, ортопедическое аппаратурное воздействие.
