Книга вторая Дж. Эдвард Морган-мл. Мэгид С. Михаил Перевод с английского
| Вид материала | Книга |
- Книга первая Дж. Эдвард Морган-мл. Мэгид С. Михаил Перевод с английского, 10010.77kb.
- А. Конан-Дойль новоеоткровени е перевод с английского Йога Рàманантáты, 2314.23kb.
- Copyright Сергей Александровский, перевод с английского Email: navegante[a]rambler, 619.61kb.
- "книга непрестанности осириса " 177, 7373.41kb.
- Н. М. Макарова Перевод с английского и редакция, 4147.65kb.
- Трудового Красного Знамени гупп детская книга, 2911.61kb.
- Трудового Красного Знамени гупп детская книга, 2911.77kb.
- Уайнхолд Б., Уайнхолд Дж. У 67 Освобождение от созависимости / Перевод с английского, 11462.2kb.
- Малиновской Софьи Борисовны Специальность: журналистика Специализация: художественный, 969.08kb.
- Духовные истины в психических явлениях перевод с английского 3-е издание Москва «Философская, 1557.75kb.
А. Литотомическое положение. Если не считать положения на спине, литотомическое положение является наиболее распространенным при урологических и гинекологических операциях. Неправильная укладка больного сопряжена с риском возникновения ятрогенных повреждений. Чтобы одномоментно переместить ноги больного вверх или вниз, необходимо участие двух человек. Ремни, закрепленные вокруг лодыжек, поддерживают ноги в нужном положении (рис. 33-1). Между ногой и ремнем помещают мягкую защитную прокладку. Ноги должны быть подвешены свободно. Если бедро опирается латеральной поверхностью на стойку для ремня, возникает опасность повреждения общего малоберцового нерва, что приводит к невозможности тыльного сгибания стопы. Если голень опирается на стойку для ремня медиальной поверхностью, то не исключено повреждение подкожного нерва, проявляющееся онемением медиальной поверхности голени. Чрезмерное сгибание ног в тазобедренных суставах может привести к повреждению запирательного и, реже, бедренного нервов.
Литотомическое положение вызывает значительные функциональные расстройства. Уменьшается функциональный остаточный объем легких, что предрасполагает к ателектазу и гипоксии. Опускание головного конца стола более чем на 30° потенцирует этот эффект. Подъем ног резко увеличивает венозный возврат, что может привести к декомпенсации застойной сердечной недостаточности. Наоборот, при опускании ног в ответ на резкое уменьшение венозного возврата иногда развивается артериальная гипотония. Вазодилатация, возникающая при действии общих и местных анесте-
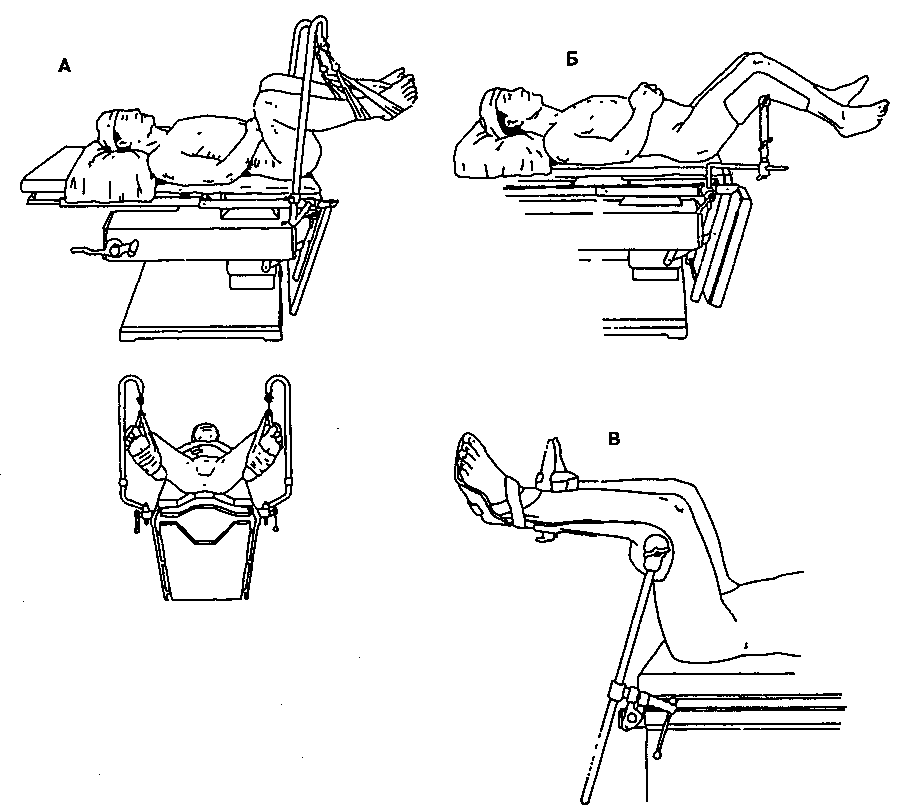
Рис. 33-1. Литотомическое положение. А. Ременные петли. Б. Ногодержатели Бира-Хоффа. В. Ногодержатели Аллена. (С изменениями. Из: Martin J. T. Positioning in Anesthesia. Saunders, 1988.)
тиков потенцирует артериальную гипотонию. ^ Следовательно, сразу же после опускания ног пациента необходимо измерить АД.
Б. Выбор методики анестезии.
1. Общая анестезия. В связи с небольшой продолжительностью (15-20 мин) и амбулаторным характером большинства цистоскопии чаще всего применяют общую анестезию. Как правило, пациенты боятся проведения процедуры и предпочитают переносить ее в состоянии анестезии. Используют любую методику анестезии, подходящую для амбулаторной практики (гл. 46). Если в литотоми-ческом положении или положении Тренделенбур-га находятся больные с ожирением, сниженным дыхательным резервом или пожилые, то необходимо очень внимательно следить за SaO2.
^ 2. Регионарная анестезия. Удовлетворительную анестезию обеспечивают как эпидуральная, так и спинномозговая блокады. Вместе с тем при эпидуральной анестезии для наступления адекватной сенсорной блокады требуется 15-20 мин, тогда как при спинномозговой — 5 мин. Поэтому большинство врачей предпочитает спинномозговую анестезию, особенно при вмешательствах продолжительностью > 30 мин у пациентов группы высокого риска и пожилых людей. Некоторые специалисты считают, что вначале после введения гипербарического раствора местного анестетика необходимо точно установить (зафиксировать) уровень сенсорной блокады и только затем перевести больного в литотомическое положение. Установлено, что поднимание ног сразу после интрате-
кальной инъекции местного анестетика не повышает уровень блокады и не увеличивает риск возникновения тяжелой артериальной гипотонии. Сенсорная блокада на уровне T10 обеспечивает хорошую анестезию для проведения практически всех цистоскопических вмешательств. Вместе с тем, ре-гионарная анестезия не подавляет рефлекс запи-рательного нерва (наружная ротация и отведение бедра в ответ на стимуляцию запирательного нерва током электрохирургического прибора через латеральную стенку мочевого пузыря). Только миоре-лаксация в условиях общей анестезии позволяет устранить это рефлекторное сокращение мышц.
^ ТАБЛИЦА 33-1. Осложнения ТУРП
| Кровотечение ТУРП-синдром Перфорация мочевого пузыря Гипотермия Септицемия Диссеминированное внутрисосудистое свертывание |
| железы (> 30-40 г) необходимо перед операцией зарезервировать эритроцитарную массу и совместить ее с сывороткой крови больного. Кровотечение из предстательной железы бывает трудно остановить через цистоскоп. |
^ Трансуретральная резекция простаты
Предоперационный период
У мужчин старше 60 лет доброкачественная гипертрофия предстательной железы нередко приводит к клинически выраженной обструкции выходного отдела мочевого пузыря; и в связи с неэффективностью медикаментозного лечения большинство пациентов в конце концов подвергаются операции. Для удаления гипертрофированной и гиперплази-рованной железы применяют четыре типа операций: надлобковая (чреспузырная) иростатэктомия, промежностная простатэктомия, позадилобковая просгатэктомия и трансуретральная резекция простаты (ТУРП). Частота осложнений и летальность приблизительно одинаковы при всех операциях, за исключением надлобковой простатэкто-мии. Тем не менее при массе предстательной железы < 40-50 г почти всегда выполняют ТУРП. При массе железы > 80 г выбирают другие доступы. ТУРП также выполняют для устранения обструкции выходного отдела мочевого пузыря при распространенном раке предстательной железы. Длительная обструкция любой этиологии может приводить к нарушению функции почек.
Перед ТУРП больных тщательно обследуют, выявляют сопутствующие заболевания сердца и легких, дисфункцию почек (гл. 20, 23 и 32). Распространенность сопутствующих сердечно-сосудистых и легочных заболеваний у таких пациентов относительно высока (30-60 %). Периоперацион-ная летальность при ТУРП составляет 0,5-6 %. Наиболее распространенные причины смерти включают инфаркт миокарда, отек легких и почечную недостаточность.
У большинства пациентов не возникает затруднений при определении группы крови по системам ABO и Rh, а также при проведении проб на наличие антител (гл. 29). Несмотря на это, при сопутствующей анемии и больших размерах предстательной
^ Интраоперационный период
Ткань предстательной железы удаляют с помощью петли, через которую пропускают электрический ток. Петлю проводят через специальный цистоскоп (резектоскоп). Через него же осуществляют постоянное орошение и прямой визуальный контроль. Анатомические особенности железы и большое количество орошающей жидкости являются причиной серьезных осложнений, сопряженных с ТУРП (табл. 33-1).
^ А. ТУРП-синдром. При трансуретральной резекции часто вскрывается обширная сеть венозных синусов предстательной железы, что создает условия для попадания орошающей жидкости в крово-ток. Всасывание большого количества жидкости приводит к комплексу клинических проявлений, получившему название ТУРП-синдрома (табл. 33-2). Он проявляется как в интра-, так и в послеоперационном периоде головной болью, беспокойством, спутанностью сознания, цианозом, одышкой, аритмиями, артериальной гипотонией и судорогами. Иногда ТУРП-синдром очень быстро может привести к гибели пациента. Проявления ТУРП-синдрома обусловлены гиперволемией, водным отравлением,
^ ТАБЛИЦА 33-2. Проявления ТУРП-синдрома
| Гипонатриемия |
| Гипоосмоляльность |
| Избыток жидкости |
| Застойная сердечная недостаточность |
| Отек легких |
| Артериальная гипотония |
| Гемолиз |
| Интоксикация растворенными в орошающей |
| жидкости веществами |
| Гиперглицинемия (глицин) |
| Гипераммониемия (глицин) |
| Гипергликемия (сорбитол) |
| Гиперволемия (маннитол) |
а в ряде случаев интоксикацией веществами, содержащимися в орошающей жидкости.
Для орошения мочевого пузыря не применяют растворы электролитов, потому что они рассеивают пропускаемый через петлю электрический ток. Вода в силу гипотоничности лргзирует эритроциты, что обеспечивает отличную видимость, но при всасывании в большом количестве она быстро приводит к острому водному отравлению. Воду используют для орошения только при трансуретральной резекции опухолей мочевого пузыря. При ТУРП чаще всего применяют близкие к изотоническим неэлектролитные орошающие растворы: 1,5 % раствор глицина (230 мОсм/л), смесь 2,7 % раствора сорбитола и 0.54 % раствора маннитола (195 мОсм/л). Реже используют 3 % раствор маннитола, 3,3 % раствор сорбитола, 2,5-4 % раствор глюкозы и 1 % раствор мочевины. Эти растворы все же гипотоничны, поэтому при их использовании происходит всасывание значительного количества воды. Орошающее растворы вводят под давлением, что способствует всасыванию растворенных в них веществ.
Всасывание орошающего раствора зависит от продолжительности ТУРП и давления нагнетания. В большинстве случаев продолжительность ТУРП составляет 45-60 мин, а орошающая жидкость всасывается в среднем со скоростью 20 мл/мин. Попадание в системный кровоток значительного количества орошающей жидкости быстро приводит к интерстициальному и альвеолярному отеку легких, особенно при сниженрюм сердечном резерве. В силу гипотоничности орошающих растворов развивается также острая гипонатриемия и гипоосмо-ляльность, которые проявляются выраженными неврологическими нарушениями (гл. 28). Обычно симптомы гипонатриемии не появляются до тех пор, пока концентрация натрия в плазме не снизится < 120 мэкв/л. При значительной гипотоничности плазмы ([Na+] < 100 мэкв/л) развивается острый внутрисосудистый гемолиз (гл. 29).
Всасывание веществ, растворенных в орошающих растворах, сопряжено с риском интоксикации. При использовании глицинсодержащих растворов иногда развивается выраженная гиперглицине-мия, проявляющаяся депрессией кровообращения и энцефалопатией. Описан случай, когда концентрация глицина в плазме превышала 1000 мг/л (норма 13-17 мг/л). Глицин является ингибирую-щим нейротрансмиттером в ЦНС. Редко применение глицинсодержащих орошающих растворов сопровождалось возникновением преходящей слепоты в послеоперационном периоде. Гипераммо-ниемия, предположительно обусловленная дегра-
дацией глицина, была выявлена у некоторых больных с тяжелой энцефалопатией после ТУРП, когда концентрация аммиака в крови превышала 500 мкмоль/л (норма 5-50 мкмоль/л). Применение большого количества орошающих растворов сорбитола или глюкозы может сопровождаться гипергликемией, которая может быть особенно выраженной при сахарном диабете. Всасывание растворов маннитола сопряжено с риском развития гиперволемии и острого избытка жидкости.
Чем раньше выявлен ТУРП-синдром, тем легче его устранить. Интенсивность лечения определяется тяжестью проявлений. Удаляют всосавшуюся воду, предотвращают гипоксемию и гипоперфу-зию. В большинстве случаев достаточно ограничить поступление жидкости и ввести петлевые диуретики. Клинически выраженную гипонатрие-мию, проявляющуюся судорогами и комой, лечат гипертоническим NaCl (гл. 28). Судороги устраняют малыми дозами мидазолама (2-4 мг), диазепа-ма (3-5 мг) или тиопентала (50-100 мг). Внутривенное введение фенитоина в дозе 10 -20 мг/кг (но не быстрее 50 мг/мин) обеспечивает более устойчивый противосудорожный эффект. Для предотвращения аспирации рекомендуется интубировать трахею и оставить эндотрахеальную трубку до тех пор, пока не нормализуется психическое состояние больного. Объем и скорость введения гипертонического раствора хлорида натрия (3 или 5 %), применяемого для коррекции гипонатриемии, зависят от концентрации натрия в плазме (гл. 28). Во избежание гиперволемии скорость введения гипертонического раствора NaCl не должна превышать 100 мл/ч.
^ Б. Гипотермия. Основной причиной теплопо-терь у больных является применение большого объема орошающей жидкости комнатной температуры. Чтобы предотвратить гипотермию, орошающий раствор перед введением подогревают до температуры тела. Послеоперационная дрожь, обусловленная гипотермией, весьма нежелательна, поскольку она способствует смещению сгустков и провоцирует развитие послеоперационного кровотечения.
^ В. Перфорация мочевого пузыря. Частота перфорации мочевого пузыря при ТУРП составляет около 1 %. Она возникает либо при прободении ре-зектоскопом стенки пузыря, либо в результате перерастяжения пузыря орошающим раствором. В большинстве случаев места перфорации мочевого пузыря расположены внебрюшинно и распознаются по уменьшенному возврату орошающего раствора. Бодрствующие больные в этом случае обычно жалуются на тошноту, потливость, боль
за лобком и внизу живота. Большие внебрюшинные и большинство внутрибрюшинных перфораций проявляются более ярко — внезапной необъяснимой артериальной гипотонией (или гипертензией) и ге-нерализованными болями в животе (у бодрствующих больных). Вне зависимости от методики анестезии перфорацию мочевого пузыря следует заподозрить при внезапном возникновении артериальной гипотонии или гипертензии, особенно в сочетании с брадикардией (реакция на перфорацию опосредована блуждающим нервом).
^ Г. Коагулопатия. В редких случаях после ТУРП развивается диссеминированное внутрисосудистое свертывание крови, обусловленное высвобождением во время операции в кровоток тромбопластина из предстательной железы. Из-за всасывания орошающего раствора может развиваться тромбоцито-пения разведения (как элемент ТУРП-синдрома). Иногда при раке предстательной железы с метастазами возникает коагулопатия, обусловленная первичным фибринолизом; считается, что опухоль выделяет фибринолитический фермент. Наличие коагулопатии нужно предположить при диффузном неостанавливаемом кровотечении и подтвердить лабораторными тестами (гл. 34, Случай из практики). Первичный фибринолиз устраняют введением аминокапроновой кислоты в/в: начальная доза 5 г, последующая инфузия 1 г/ч. Лечение ДВС в этой ситуации может потребовать не только переливания факторов свертывания и тромбоцитов, но и введения гепарина. Рекомендуется проконсультировать пациента у гематолога.
^ Д. Септицемия. Предстательная железа часто колонизирована бактериями и может быть источником хронической инфекции. Интенсивные хирургические манипуляции на железе в сочетании со вскрытием венозных синусов могут привести к попаданию микроорганизмов в кровоток. Бактериемия после ТУРП возникает нередко и может привести к септицемии и септическому шоку (гл. 50). Профилактическое введение антибиотиков (чаще всего применяют гентамицин) перед ТУРП снижает риск возникновения бактериемии pi сепсиса.
^ E. Выбор методики анестезии. Адекватное обезболивание и хорошие условия для ТУPlI обеспечивает как эпидуральная, так и спинномозговая анестезия с сенсорной блокадой на уровне T10. По сравнению с общей анестезией, при регионарной анестезии ниже кровопотеря и риск развития послеоперационного тромбоза глубоких вен, а также выше вероятность своевременного распознавания ТУРП-синдрома и перфорации мочевого пузыря. Необходимо исключить метастазирование в позвоночник у больных раком, особенно при болях в спи-
не. При метастатическом поражении поясничного отдела позвоночника регионарная анестезия противопоказана. Острая гипонатриемия при ТУРП-синдроме может препятствовать пробуждению после общей анестезии.
^ Ж. Мониторинг. Изменение в психическом состоянии бодрствующего пациента лучше всего позволяет обнаружить проявления ТУРП-синдрома и перфорацию мочевого пузыря. Ранним симптомом гипергидратации является снижение SaO2. При продолжительных резекциях необходим мониторинг температуры тела для своевременного распознавания гипотермии. Оценка величины кровопотери на фоне применения орошающих растворов затруднена, поэтому нужно ориентироваться на клинические проявления гиповолемии (гл. 29). Скорость кровопотери при ТУРП в среднем составляет 3 мл/мин (суммарно 200-300 мл), но в редких случаях она становится опасной для жизни. Преходящее снижение гематокрита в послеоперационном периоде иногда отражает не кро-вопотерю, а гемодилюцию, обусловленную всасыванием орошающего раствора.
^ Экстракорпоральная ударноволновая литотрипсия
Экстракорпоральную ударноволновую литотрип-сию применяют для разрушения камней в почках и верхнртх двух третях мочеточников (выше гребня подвздошной кости). Существует несколько методик фокусировки высокоэнергетической ударной волны на почечном камне. Так, при использовании установки Dornier HM3 больного усаживают в гидравлическое кресло, опускаемое в ванну с теплой водой, и располагают под контролем двух усилителей изображения так, чтобы камень находился во втором фокусе эллиптического отражателя, а источник ударной волны — в первом (рис. 33-2). При применении усовершенствованных моделей (Siemens Lithostar, Dornier HM4) для обеспечения акустического контакта между больным и источником энергии достаточно нанести на кожу незначительное количество минерального масла. Источник ударной волны заключен в футляр, заполненный водой, и контактирует с больным через пластиковую мембрану.
Ударные волны чаще всего генерируются за счет разрядки помещенного в воду накопителя, расположенного под больным в первом фокусе эллиптического отражателя. В усовершенствованных установках ударные волны формируются с помощью электромагнита или пьезоэлектрического кристалла. Ткани имеют такую же акустическую плотность,

Рис. 33-2. Схема устройства для экстракорпоральной волновой литотрипсии
что и вода, поэтому волны проходят через тело, не повреждая ткани. Изменение акустического импеданса на границе ткань-камень приводит к появлению сил, режущих и разрывающих камень. Под воздействием волн камень разрушается на фрагменты, размеры которых позволяют им спуститься по mo-чевывыводящим путям. Чтобы облегчить прохождение крупных фрагментов камня, перед литотрип-сией с помощью цистоскопа устанавливают мочеточниковые стенты. Опасность повреждения тканей появляется, когда волны ошибочно фокусируют на границе воздух-ткань (например, в легких или кишечнике). Противопоказанием к литотрипсии является невозможность укладки больного таким образом, чтобы легкие и кишечник находились вне фокуса волн. Другие противопоказания включают обструкцию мочевыводящих путей дистальнее камня, нелеченую инфекцию, геморрагический диатез и беременность. В ряде центров относительными противопоказаниями считают расположенные в непосредственной близости аневризму аорты или ортопедический протез. Часто на коже в месте воздействия возникают экхимозы, ушибы и пузыри. Редкими осложнениями являются большие периферические гематомы, которые иногда приводят к выраженному снижению гематокрита после вмешательства.
^ Предоперационный период
Аритмия в анамнезе и установленный электрокар -диостимулятор — это факторы риска возникновения аритмий, индуцируемых ударными волнами.
Ударные волны способны повредить внутренние компоненты некоторых электрокардиостимулято-ров. Синхронизация ударной волны с зубцом R на ЭКГ снижает риск возникновения аритмии.'При синхронизации ударная волна действует через 20 mc после зубца R, что соответствует рефрактер-ному периоду желудочков (гл. 19).
^ Интраоперационный период
А. Погружение в воду. При погружении в теплую воду (36-37 0C) вначале возникает вазодилатация, которая может привести к преходящей артериальной гипотонии. Постепенно гидростатическое давление воды на ноги и живот приводит к перераспределению венозной крови в центральные вены, в результате чего АД повышается. У больных со сниженным сердечным резервом внезапное увеличение венозного возврата может спровоцировать возникновение застойной сердечной недостаточности. Кроме того, увеличение внутригрудного объема крови значительно снижает функциональную остаточную емкость легких (на 30-60 %), что может приводить к гипоксемии.
^ Б. Выбор методики анестезии. Боль при литотрипсии обусловлена рассеиванием малого количества энергии ударных волн при прохождении через кожу. Поэтому она локализована в коже и ее выраженность пропорциональна интенсивности ударных волн. Для литотрипсии с использованием водяной ванны (Dornier HM3) требуется 1 GOO-2000 относительно высокоинтенсивных (18-22 кВ) ударных волн, так что большинство больных не в состоянии перенести процедуру без регионарной или общей анестезии. При использовании новых видов литотрипторов, которые прижимают непосредственно к коже, достаточно нанести 2000-3000 относительно низкоинтенсивных (10-18 кВ) ударных волн, что требует лишь легкой седации.
^ В. Регионарная анестезия. Для литотрипсии с использованием водяной ванны обычно применяют продолжительную эпидуральную анестезию. Сенсорная блокада на уровне T6 обеспечивает хорошую анестезию, поскольку почки иннервируют-ся из сегментов Ti0-L2. Часто наряду с местным анестетиком в эпидуральное пространство вводят 50-100 мкг фентанила. Если применяется методика утраты сопротивления, то в ходе продвижения иглы рекомендуется использовать как можно меньше воздуха (гл. 16); большое количество воздуха в элидуральном пространстве может рассеивать ударные волны и, теоретически, вызвать повреждение нервной ткани. В большинстве случаев проводят легкую седацию. Во избежание гипоксемии через маску или носовые катетеры ингалиру-
ют кислород. Эпидуральную анестезию практически всегда предпочитают спинномозговой по двум причинам: после спинномозговой анестезии, проводимой в положении больного сидя, значительно возрастает риск появления постпункцион-ной головной боли; при спинномозговой анестезии труднее управлять уровнем сенсорной блокады. Регионарная анестезия существенно облегчает укладку больного и последующий мониторинг. Предварительная инфузия 1000-1500 мл раствора Рингера с лактатом позволяет предотвратить тяжелую постуральную гипотонию, обусловленную введением местного анестетика в эпидуральное пространство, укладкой больного в гидравлическое кресло и погружением в теплую воду.
Основной недостаток регионарной анестезии — невозможность управлять движением диафрагмы. Чрезмерная экскурсия диафрагмы при спонтанном дыхании приводит к смещению камня из фокуса волны, что удлиняет сроки процедуры. Это затруднение удается частично устранить, попросив больного дышать часто, но неглубоко. Если ударная волна синхронизирована с зубцом R, то брадикардия (возникающая при высокой симпатической блокаде) увеличивает продолжительность процедуры.
