Оптимизация фармакотерапии плоского лишая 14. 00. 25. фармакология, клиническая фармакология 14. 00. 11. кожные и венерические болезни
| Вид материала | Автореферат |
- Комплексная фармакотерапия тяжелых форм псориаза с учетом биохимических и иммунологических, 218.32kb.
- Комплексная фармакотерапия тяжелых форм псориаза с учетом биохимических и иммунологических, 211.59kb.
- Оптимизация противотромботической терапии острого инфаркта миокарда 14. 00. 06 кардиология, 862.58kb.
- Клиническая эффективность и фармакоэпидемиология лекарственных средств у детей с аллергическим, 462.25kb.
- Шаповалов Денис Леонидович Оптимизация терапии тревожно- депрессивных расстройств, 353.46kb.
- Исследование качества жизни и фармакоэкономические особенности лечения эпилепсии, 336.43kb.
- «Клиническая фармакология» Специальность: 111201 Ветеринария Пояснительная записка, 94.74kb.
- «Экспериментальная и клиническая фармакология» журнал к сведению, 84.61kb.
- Программа вступительных испытаний для специальности магистратуры 1-79 80 10 Фармакология,, 197.39kb.
- Антиметастатическая активность препаратов природного происхождения 14. 00. 25 фармакология,, 1023.15kb.
На правах рукописи.
НЕВОЗИНСКАЯ ЗОФИЯ
ОПТИМИЗАЦИЯ ФАРМАКОТЕРАПИИ ПЛОСКОГО ЛИШАЯ
14.00.25.- фармакология, клиническая фармакология
14.00.11.- кожные и венерические болезни
АВТОРЕФЕРАТ
диссертации на соискание ученой степени
кандидата медицинских наук
Москва – 2007.
Работа выполнена в Центре теоретических проблем физико-химической фармакологии РАН.
НАУЧНЫЙ РУКОВОДИТЕЛЬ:
Доктор медицинских наук Корсунская Ирина Марковна
^ ОФИЦИАЛЬНЫЕ ОППОНЕНТЫ:
Доктор медицинских наук, профессор Потекаев Николай Николаевич
Доктор медицинских наук Ионов Илья Давидович
^ ВЕДУЩАЯ ОРГАНИЗАЦИЯ:
Московский государственный медико-стоматологический университет
Защита состоится "14" ноября 2007г. в 11.00 часов на заседании Диссертационного совета Д002.252.01 при Центре теоретических проблем физико-химической фармакологии РАН по адресу: 119991 ГСП-1, Москва, ул. Ленинский проспект, д. 38, к.1.
С диссертацией можно ознакомиться в библиотеке Центра теоретических проблем физико-химической фармакологии РАН.
Автореферат разослан " " 2007 г.
Ученый секретарь
Диссертационного совета,
доктор биологических наук Радкевич Л.А.
- ^ ОБЩАЯ ХАРАКТЕРИСТИКА РАБОТЫ.
Актуальность темы диссертационной работы.
Плоский лишай (ПЛ) (плоский лихен, лишай Вильсона) – это распространенное кожное заболевание, с которым врач – дерматовенеролог в своей практике сталкивается достаточно часто. Оно поражает кожные покровы, слизистые оболочки и ногтевые пластины. В настоящее время заболеваемость этим дерматозом возрастает, учащаются случаи тяжелых форм, особенно в молодом возрасте, все чаще развиваются резистентные к терапии формы. Частое сочетание ПЛ с соматическими заболеваниями и развитие лихеноидных поражений внутренних органов (пищевода, кишечника, мочевого пузыря) наводят на мысль о системности патологического процесса (Машкиллейсон А.Л., 1980; Grinspan, 1996; Ponte E, 2001; Sulka A et al, 2005).
Многие авторы склоняются к тому, что ПЛ является иммунным заболеванием (Слесаренко Н.А., 1995; Ариф М, 1996; Jautova J., 2000; Sugerman, 2005; Wenzel J, Scheler M, 2006). Накопленные данные свидетельствуют о ведущей роли цитокинов в патогенезе заболевания (Erdem MT, 2003; Gu GM, Martin MD, 2004; Sklavounou- Andrikopoulou A., 2004; Zhou G, Fan MW, Liu JY, 2005). За последние десятилетия существенно расширился арсенал лекарственных препаратов, используемых врачом – дерматологом. Взгляд на многие кожные заболевания становится более комплексным и предполагает применение, помимо классической терапии, препаратов, обладающих новыми свойствами (системные препараты, иммуномодуляторы). В последние годы в специальной литературе появились данные о применении новых препаратов в лечении ПЛ (Hodgson TA, 2003; Lim SJ, Love EW, 2004; Bayramgurler D, 2002).
Цель исследования:
Изучить особенности течения плоского лишая с преимущественным поражением кожи и усовершенствовать на этой основе тактику терапии данной группы пациентов.
Задачи исследования:
1.Проанализировать особенности заболеваемости плоским лишаем в разных промышленных зонах РФ.
2.Изучить влияние соматической отягощенности на клинические проявления и течение плоского лишая.
3.Оценить состояние цитокинового статуса у больных с изолированным поражением кожи при плоском лишае.
4. Разработать тактику ведения больных плоским лишаем с учетом клинико-иммунологических показателей.
Научная новизна:
- Впервые был проведен анализ заболеваемости плоским лишаем в двух областях РФ, похожих по географическому и различных по экологическому фактору.
- Впервые была предпринята попытка определения уровня провоспалительных цитокинов у пациентов с высыпаниями в основном на кожных покровах.
- Впервые был применен препарат «Глутоксим» в комплексной терапии больных ПЛ и изучалось его влияние на цитокиновый статус данной группы больных
Практическая значимость работы:
- С целью оптимизации лечения больных плоским лишаем была разработана схема терапии с использованием иммуномодулирующего препарата «Глутоксим», что в значительной степени ускорило выздоровление пациентов и сократило сроки лечения.
- Проведенная работа по изучению эффективности наружных препаратов «Элидел» и «Дайвонекс» с целью оптимизации лечения ПЛ показала малую эффективность данных препаратов при лечении дерматоза.
- Данная работа подтвердила, что наиболее эффективными препаратами в наружной терапии плоского лишая остаются топические стероиды.
Положения, выдвигаемые на защиту.
- Комплексная терапия ПЛ с использованием препарата «Глутоксим» эффективна при проявлениях заболевания на слизистых оболочках и кожных покровах.
- Сопоставление полученных данных по эпидемиологии плоского лишая в разных регионах РФ позволяет выявить факт, что большинство как мужчин, так и женщин, страдающих этим заболеванием, находится в социально – активных возрастных группах.
Апробация результатов работы.
Результаты работы были доложены на научно – практической конференции «Человек и лекарство» 2007 год, Москва; и на II Конгрессе Детских Иммунологов 2007 год, Москва, на VII Всероссийской научно – практической конференции «Социально значимые заболевания в дерматовенерологии. Диагностика, терапия, профилактика» 2007 год, Москва и на XXI Всемирной конференции дерматологов в Аргентине 2007 год.
Структура и объем диссертации.
Диссертационная работа состоит из введения, главы 1 – современные взгляды на этиологию и патогенез ПЛ, главы 2 – современный подход к терапии ПЛ, главы 3 – материалы и методы исследования, главы 4 – результаты исследований и их обсуждение, заключения, выводов и списка используемой литературы, включающего 140 работ иностранных авторов и 41 работу российских авторов. Диссертация иллюстрирована 8-ю фотографиями, 9-ю рисунками, 2-мя схемами и 8-ю таблицами.
- ^ ОСНОВНОЕ СОДЕРЖАНИЕ РАБОТЫ ПО ГЛАВАМ.
Глава 1. Современные взгляды на этиологию и патогенез ПЛ.
Плоский лишай (ПЛ) является часто встречающимся заболеванием в дерматологии. В общей структуре кожных заболеваний он составляет 0,78 - 2,4% заболеваний кожи (Ломоносов К.М., 2003) и до 35% среди заболеваний слизистых оболочек (С.И. Довжанский, Н.А. Слесаренко, 1998). Этиология данного дерматоза все еще остается неизвестной. В развитии дерматоза большая роль отводится предположительно инфекционным факторам, в частности вирусам. Эта теория получила подтверждение в работах Ostwald C., 2003; Carrozzo M., 2005; Lodi G.,2006; De Vries X, 2006. В отечественной дерматологии всегда большое внимание уделялось роли нервной системы и стресса в патогенезе развития кожных заболеваний, в том числе и ПЛ (И.Н. Иванова, Р.А. Мансуров, 2003). В последнее время все чаще появляются сообщения о развитии плоского лишая в ответ на действие на организм некоторых химических веществ, в том числе лекарств (Kantor D, 2004; Jenis А, Fetil Е, 2006). В медицинской литературе накоплены сведения о генетической предрасположенности к ПЛ. (Молочков В.А., 2002; Bermejo-Fenoll А, 2006). ПЛ часто сочетается с многими соматическими заболеваниями: гепатит С (Баган, Рамон С, Гонзалес Л. 1998 г. и Аль Робаи А., Аль Золибани А. 2006 г, Sulka A., 2005 г.), хронический гастрит, язвенная болезнь желудка и двенадцатиперстной кишки (Машкилейсон А.Л. и соавт., 1980), цирроз печени (С.И. Довжанский, Н. А. Слесаренко 1998), сахарный диабет. В настоящее время доказана роль иммунных нарушений в патогенезе ПЛ (Sugerman, 2005). В свете этой теории особенно большое значение придается исследованию уровня провоспалительных цитокинов (интерлейкина-1, интерлейкина-8 и фактора некроза опухоли - альфа). Некоторые исследователи относят плоский лишай к предраковым заболеваниям слизистой ротовой полости. (Rostein D, 1996; Czerninski R, Kaplan I, 2006; Bronstein М, Kallas L, 2006) Гипертрофическая и эрозивно-язвенная формы могут трансформироваться в плоскоклеточный рак (Молочков В.А., 2002). Большинство авторов исследовали больных ПЛ с высыпаниями преимущественно на слизистых оболочках. В данной работе была предпринята попытка оценить уровни провоспалительных цитокинов у больных с высыпаниями преимущественно на кожных покровах.
^ Глава 2. Современный подход к терапии ПЛ.
В этой главе описываются схемы терапии различных форм плоского лишая в зависимости от локализации высыпаний. Особое внимание уделяется системной терапии иммунными препаратами: человеческим лейкоцитарным интерфероном, (Шахнес И. Е., Баpчене В. П., Туманян А. Г 1999 г.), циклофероном (Т.В. Святенко, В.П. Федотов), ликопидом (Ханухова Л.М., О.Ф. Рабинович, Н.М. Голубева), тимодепрессином (М.В. Симкачева, 2006). В данной статье описаны также попытки применения в качестве местной терапии иммунных препаратов (Liu ZW, 2002; Л.В. Петрова, 2002). В последнее время предпринимаются попытки в качестве местной терапии использовать новые препараты, а не топические стероиды: пимекролимус (Lim SJ, 2004; Swift JC, 2005), такролимус (Byrd JA, 2004; Kaliakatsou F, 2002), топическую форму витамина D3 (Bayramgurler D, 2002; Theng CT, 2004). Следует обратить внимание на то, что большинство работ были посвящены терапии высыпаний ПЛ на слизистых оболочках ротовой полости и/или гениталий.
^ Глава 3. Материалы и методы исследования.
Данная глава описывает материалы и методы, использованные в исследовании.
В соответствии с задачами работы, исходное обследование пациентов включало: дерматологический осмотр больных, определение биохимических параметров крови и показателей цитокинового статуса сыворотки крови, общий анализ крови и мочи. Дерматологический осмотр включал в себя оценку характера и площади высыпаний, а при повторных осмотрах динамику разрешения процесса: изменение цвета папул и их количества, ослабление интенсивности зуда.
Исследования пациентов, больных плоским лишаем с высыпаниями главным образом на коже, проводились амбулаторно на базе кожно-венерологического диспансера № 16 и в стационаре кожно-венерологического диспансера №15 на протяжении 2005 – 2007 годов. Под нашим наблюдением находилось 120 больных в возрасте от 17 до 82 лет. Среди больных было 57 женщин и 63 мужчин. 39 пациенток из 57 находились в постменопаузальном периоде. Распределение по возрасту среди мужчин и женщин в исследуемой группе было следующим (рисунок 1).
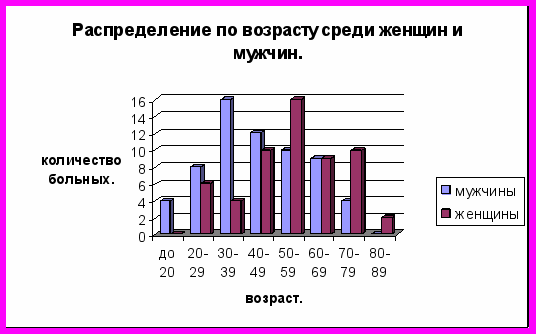
Рисунок 1. Распределение по возрасту среди женщин и мужчин.
Как видно на схеме, пик заболеваемости у женщин приходился на возрастной промежуток 50-59 лет, а у мужчин на 30-39 лет, т.е. большинство пациентов были в социально – активных возрастных группах. У всех обследуемых пациентов (120 больных) были обнаружены высыпания плоского лишая на кожных покровах в виде мелких, полигональных блестящих папул розово – сиреневого или красно – фиолетового цвета. Больных беспокоил сильный зуд. Длительность заболевания колебалась от 1 месяца до 27 лет. У 19 больных высыпания на коже сочетались с высыпаниями на слизистой ротовой полости, а у 2 больных с высыпаниями на слизистой гениталий. Высыпания на слизистых сопровождались чувством жжения. Поражение ногтевых пластин было отмечено у 17 больных. У 12 больных отмечалась веррукозная форма ПЛ на коже голеней. На рисунке 2 отображено распределение больных в зависимости от возраста и форм заболевания.

Рисунок 2. Распределение больных ПЛ по возрасту и формам заболевания.
Как видно на рисунке, большинство больных с типичной и веррукозной формами, а также все больные с атрофической и кольцевидной формой ПЛ были в возрасте 60 лет и старше.
Среди обследованных больных ограниченная форма ПЛ (до 30 % кожного покрова, поражение только дистальных отделов конечностей и / или наличие единичных высыпаний на коже туловища) отмечалась у 80 пациентов. У 40 пациентов диагностирована распространенная форма ПЛ (рисунок 3).

Рисунок 3. Распределение больных в зависимости от распространенности процесса.
В данной главе описываются также препараты, применяемые при лечении ПЛ: антигистаминные препараты, трентал, кальция глюконат и/или тиосульфат натрия, глутоксим, феназепам и средства, используемые для местной терапии: целестодерм, элидел и дайвонекс.
^ Глава 4. Результаты исследований и их обсуждение.
Нами был проведен сравнительный анализ заболеваемости ПЛ за период 2001-2005 гг. в двух областях центральной полосы России, которые близки по географическому и климатическому фактору, но сильно различаются по уровню загрязнения атмосферы и стрессогенному фактору. Для этого мы сравнивали Южный Административный округ г. Москвы и Владимирскую область. Полученные результаты позволяют сделать вывод, что заболеваемость в течение последних лет возрастает, причем это совпадает с периодом фиксации высокого уровня заболеваемости ОРЗ и ОРВИ в регионах.
Многие авторы описывают сочетание ПЛ с соматическими заболеваниями (Sulka A., 2005 г; Машкиллейсон А.Л., 1980). В данной работе изучалось влияние соматической отягощенности на клинические проявления и течение плоского лишая. В нашем исследовании большинство пациентов страдали сердечно – сосудистой патологией.
Авторами были введены критерии оценки полученных результатов: выздоровление, незначительное улучшение, улучшение и выздоровление. Выздоровление рассматривалось нами как полное исчезновение чувства зуда и высыпаний, либо исход папулезных элементов в гиперпигментированные пятна. После проводимой терапии у 46 пациентов (18,3%) наступило выздоровление. Улучшение на фоне проводимой терапии рассматривалось нами как отсутствие новых высыпаний, уменьшение интенсивности зуда, уменьшение количества папул и утрата папулезными элементами яркой розово – сиреневой окраски. Это состояние отмечалось у 37 больных, из них в остром состоянии были 5 больных и в хроническом – 19 больных. Среди исследуемых пациентов была группа больных (29 человек), у которой нам не удавалось добиться значительного эффекта лечения. В этой группе нам удавалось лишь уменьшить зуд и не допускать появления новых высыпаний. Результаты нами рассматривались как незначительное улучшение. Ухудшение после проводимой терапии рассматривалось нами как появление новых высыпаний, усиление интенсивности зуда, увеличение площади высыпаний. Это состояние наблюдалось у 8 больных, из них в остром состоянии у 3 больных и в хроническом – у 5 больных. В основном это были пациенты, отягощенные соматическими заболеваниями, с длительным течением плоского лишая (27 лет), пациенты с веррукозными высыпаниями и высыпаниями на слизистой оболочке ротовой полости.
Всех больных (120 человек) мы разделили на две группы: в лечении одной группы (40 больных) упор делался на системную терапию, в лечении другой группы (80 пациентов) акцент делался на местное лечение.
Пациенты первой группы в свою очередь были разделены на 2 подгруппы: ту, которая получала препарат «Глутоксим» (основная подгруппа) и ту, которая данный препарат не получала (контрольная подгруппа). Каждая состояла из 20 человек. В исследование были включены 40 пациентов с распространенной формой ПЛ в стадии обострения. Схема лечения этой группы больных отображена в таблице 1.
Таблица 1. Применение препарата «Глутоксим» у больных ПЛ.
| Сроки лечения | Системная терапия | Применение Глутоксима |
| Первый этап – 10 дней | 1. 30% раствор тиосульфата натрия 10,0 в/в или 10% раствор глюконата кальция 10,0 в/м – 10 дней; 2. Гемодез 400,0 в/в капельно – через день, 5 вливаний; 3. Трентал по 1т три раза в день; 4. Тавегил 0,001 два раза в день; 5. Феназепам 1т н/н Наружно – крем УННА | 1% - ный раствор Глутоксима по 2 мл, внутримышечно, ежедневно |
| Второй этап – 18 дней | 1. Трентал по 1т три раза в день 2. Феназепам 1т н/н при зуде Наружно – крем УННА | 1% - ный раствор Глутоксима по 2 мл, внутримышечно, 2 раза в неделю (понедельник, пятница) |
В исследовании участвовали женщины и мужчины в возрасте от 18 до 60
лет, из них 5 женщин и 35 мужчин. Большинство больных в основной и контрольной подгруппах были в возрастном промежутке «30 – 39 лет». Длительность заболевания колебалась от 5 месяцев до 5 лет. У всех больных проявления ПЛ носили распространенный характер – площадь высыпаний колебалась от 30% до 50% кожного покрова. Все пациенты находились в стадии обострения процесса. У 7 пациентов заболевание носило хронический характер с рецидивированием 1-2 раза в год, у 4 из них на коленях имелись веррукозные высыпания. У 11 наблюдаемых, помимо высыпаний на коже, имелись типичные высыпания на слизистой полости рта в виде белесоватых папул сетчатого или линейного характера, не возвышающихся над поверхностью слизистой. У всех пациентов отмечался сильный зуд и нарушение сна.
На фоне стандартной терапии и лечения «Глутоксимом» уже на 7 день у большей части наблюдавшихся нами больных отмечалось прекращение появления свежих высыпаний, снижение яркости высыпных элементов, исчезновение зуда.
На дальнейших этапах лечения (14 день) у пациентов обеих групп наблюдался регресс папулезных высыпаний.
После завершения первого этапа лечения «Глутоксимом» (10 инъекций) у 15 пациентов наступило клиническое выздоровление. У остальных пациентов основной группы отмечалось клиническое улучшение кожного процесса (5 пациентов).
В дальнейшем препарат вводился 2 раза в неделю курсом 5 инъекций.
После окончания полного курса лечения (15 инъекций) клиническое выздоровление у больных основной подгруппы наступило у 15 человек, клиническое улучшение – у 5. В контрольной подгруппе клиническое выздоровление наблюдалось у 9 пациентов, у 8 пациентов - улучшение, у 3 пациентов – отсутствие клинического эффекта. Распределение результатов лечения в основной и контрольной группах представлено на рисунке 4. Как видно на рисунке, в контрольной подгруппе были больные, у которых наблюдалось отсутствие эффекта после лечения. При этом в основной подгруппе, получавшей «Глутоксим», ни одного такого больного не было.

Рисунок 4. Распределение результатов лечения препаратом «Глутоксим» среди больных в основной и контрольной подгруппах.
Следует обратить внимание на тот факт, что при использовании «Глутоксима» в качестве местной терапии, можно использовать индифферентный наружный препарат, что значительно сокращает стоимость терапии, ввиду того, что сокращаются сроки лечения.
Всем больным основной и контрольной подгрупп до лечения и сразу после окончания курса терапии проводилось клиническое и лабораторное обследование (клинический и биохимический анализ крови), а также исследование крови на цитокины (IL-1 РА, IL-8, TNF-α).
В процессе лечения всем больным в динамике проводили клиническое исследование крови. Никаких побочных влияний препарата на показатели этих исследований выявлено не было. При анализе клинических показателей крови у пациентов основной подгруппы, получавших «Глутоксим», было выявлено по сравнению с показателями в контрольной подгруппе, улучшение гематологических показателей (количества эритроцитов, тромбоцитов, нейтрофилов палочкоядерных и сегментоядерных, лимфоцитов, СОЭ).
В результате биохимических исследований крови (активность трансаминаз, уровень общего билирубина и др.) до лечения у большинства больных плоским лишаем не было выявлено повышение уровня трансаминаз и билирубина. После курса лечения «Глутоксимом» отмечалось незначительное колебание этих показателей в пределах нормы. Повышения значений мочевины и креатинина на фоне применения «Глутоксима» зарегистрировано не было.
Нами исследовался уровень интерлейкинов IL-1 PA, IL-8, TNF-α у пациентов на момент приема в стационар и после проведенного лечения. Их уровни представлены в таблице 2.
Таблица 2. Показатели цитокинового статуса.
| | IL -1РА до | IL -1РА после | IL -8 до | IL -8 после | TNF α до | TNF α после |
| Основная группа | 125-1450 | 150-1050 | 5-17,5 | 5-12,5 | 0-6 | 0-3,5 |
| Контрольная группа | 150-1250 | 180-1200 | 5-15,7 | 5-15 | 0-5 | 0-5 |
| Норма | 50-1000 | До 30 | До 2,5 | |||
При поступлении в стационар уровень IL-8 у всех пациентов был в норме. Повышение уровня IL-1 РА от 125 до 1450 отмечалось у пациентов с веррукозной формой заболевания. У 7 пациентов с хронической рецидивирующей формой заболевания был повышен уровень TNF- α , причем у 4 из них был повышен и IL -1 РА. У всех этих пациентов заболевание существовало более 5 лет и рецидив отмечался после перенесенного острого респираторного заболевания.
После проведенной терапии исследование уровня цитокинов выявило, что IL -8 у всех пациентов несколько понизился, но продолжал находиться в пределах нормы. Повышение IL -1РА отмечалось у пациентов с наличием веррукозных высыпаний и находилось в пределах от 150 до 1050 пг/мл. У 7 пациентов с хроническим рецидивирующим течением был повышен уровень TNF α, причем у 4 из них был повышен и уровень IL -1РА (таблица 2).
Из таблицы 2 следует, что уровень IL-8 до и после лечения оставался в
пределах нормы (до 30). Этот факт можно объяснить тем, что у наших больных высыпания присутствовали на кожных покровах, а в большинстве зарубежных работ описаны пациенты с высыпаниями на слизистых оболочках (ротовой полости или гениталий).
Вторая группа, в терапии которой акцент ставился на местное лечение, была разделена на 3 подгруппы: 1-ая подгруппа (80 больных) получала в качестве местной терапии топические стероиды, 2-ая подгруппа (10 человек) получала препарат «Элидел» и 3-я подгруппа (14 больных) получала местно препарат «Дайвонекс».
При лечении плоского лишая в качестве местной терапии чаще всего применяются топические стероиды. В нашем исследовании они применялись у 80 больных (66,6%), из них 30 мужчин (25,0%) и 50 (41,6%) женщин. В лечении применялся крем «Целестодерм» 2 раза в сутки на высыпания. Возраст больных варьировал от 17 до 82 лет, в среднем 54,2+1,8. Длительность заболевания – от 1 месяца до 27 лет, что в среднем составило 39,8 +7,7 месяцев. Площадь поверхности высыпаний составляла от 1% до 25 %, в среднем 5,3+0,4%. После месячного применения крема «Целестодерм» 65 пациента отмечали значительную регрессию высыпаний в виде уплощения элементов и исход многих из них в гиперпигментированные пятна. Интенсивность зуда уменьшилась в течение нескольких дней после начала терапии. Выздоровление наступило у 22 больных. Улучшение наблюдалось у 43 пациентов. Ухудшение наблюдалось у 17 больных. При следующем осмотре через 1 месяц состояние больных продолжало оставаться без изменений.
Препарат «Элидел» применялся у 10 (8,3%) пациентов, из них у 2 (1,6%) мужчин и 8 (6,6%) женщин в возрасте от 47 до 70 лет (59,3+4,1) с продолжительностью заболевания от 1 месяца до 14 лет (28,3+17,4). Препарат наносился местно тонким слоем, непосредственно на очаги поражения 1 раз в день. Площадь поверхности высыпаний варьировала от 1 % до 12 % (5,8+1,2%). У всех больных наблюдалась типичная форма ПЛ. В данной подгруппе у 5 больных отмечалось острое состояние, у 5 больных – хроническое. Через 1 месяц от начала лечения препаратом «Элидел» проводился повторный осмотр больных для оценки клинической эффективности и безопасности. Непереносимости препарата не отмечалось, аллергическая реакция отсутствовала. В данной подгруппе больных у 7 больных отмечалось улучшение общего состояния, у 2 пациентов ухудшение состояния и у 1 больного – стабильное состояние. Однако в местах применения крема «Элидел» только у 4 пациентов отмечалась регрессия кожных высыпаний – папулезные элементы незначительно уплощались и бледнели. Уменьшение интенсивности зуда отмечалось только одной пациенткой к концу первой недели лечения. Все остальные пациенты не отмечали изменения интенсивности зуда. У 6 больных изменения состояния кожного процесса через месяц терапии не отмечалось. При осмотре больных через 1 месяц состояние всех пациентов оставалось стабильным. У пациентов с улучшением наблюдался дальнейший переход папул в коричневый цвет и отсутствие новых высыпаний. У 6 больных – без улучшения. Через месяц терапии больные были переведены на топические стероиды.
Местно применялся также препарат «Дайвонекс» - метаболит природного витамина D3. Зарубежные авторы (Bayramgurler D, 2002; Treng CT, 2004) описывают свой опыт в применении данного препарата у больных ПЛ с высыпаниями на слизистых и кожных покровах. Препарат «Дайвонекс» в виде крема применялся местно на очаги поражения 2 раза в день. В нашем исследовании препарат использовался у 14 (11,6%) больных, из них у 6 женщин (5,0 %) и 8 мужчин (6,6%). Возраст больных варьировал от 17 лет до 61 года. Средний возраст составил 42,9+4,3 лет. Площадь высыпаний составляла от 1 % до 15%, в среднем 5,3+0,9 %. Длительность заболевания колебалась от 1 месяца до 10 лет и в среднем составила 20,5+8,4 месяцев. У всех пациентов наблюдалась типичная форма ПЛ. Через 1 месяц от начала лечения кремом «Дайвонекс» нами отмечалось улучшение состояния у 2 больных – папулезные элементы несколько побледнели, и зуд незначительно уменьшился. У 2 пациентов нами отмечалось ухудшение - появились новые высыпания и значительно усилился зуд кожи. У 10 больных, применяющих крем, значительных изменений папулезных элементов не наблюдалось. Через месяц терапии «Дайвонексом» больные были переведены на стероидные препараты. Положительная динамика при использовании топических глюкокортикостероидов наблюдалась в значительно большей степени, чем при лечении препаратами «Элидел» и «Дайвонекс» (таблица 3).
Таблица 3. Эффективность местных препаратов.
| Подгруппа пациентов | Число пациентов после выздоровления | достоверность | |
| человек | % | ||
| 1 – ая | 22 | 27,5 | p<=0.001 |
| 2 – ая | 0 | 0 | |
| 3 – я | 0 | 0 | |
Заключение.
В заключении хочется отметить, что заболеваемость данным дерматозом в течение последних нескольких лет в различных регионах РФ растет. Большинство пациентов в проведенном исследовании, как среди мужчин, так и среди женщин находились в социально – активных возрастных группах. На основании полученных данных можно сделать заключение, что уровень цитокинов у пациентов с кожными проявлениями плоского лишая не имеет тенденции к выраженным изменениям и варьирует в пределах референтных значений. Однако хроническая рецидивирующая форма заболевания довольно часто сопровождается изменениями цитокинового статуса и касается в основном уровней IL- 1 PA и TNF-α. Иммуномодулирующий препарат «Глутоксим» может применяться при любых формах плоского лишая, включая поражение слизистых оболочек и кожных покровов. Не было выявлено аллергических реакций на данный препарат. Побочные эффекты отсутствовали. На фоне приема препарата «Глутоксим» наблюдалось снижение уровня провоспалительных цитокинов IL -1РА и TNF-α, что сочеталось с разрешением кожного процесса. Предложенная схема терапии значительно сокращала время пребывания больных в стационаре, а также уменьшала расходы на лечение больных ПЛ. Из результатов работы следует, что местные препараты «Элидел» и «Дайвонекс» не оказывают желаемого эффекта. Таким образом, топические стероиды продолжают оставаться препаратами первой линии в местной терапии плоского лишая.
Выводы.
- На основании проведенного исследования мы отмечаем рост заболеваемости плоским лишаем в географически близких областях РФ (г. Москва и Владимирская область), которые различаются по экологии. Резкое увеличение заболеваемости наблюдается как среди женщин, так и среди мужчин социально-активной возрастной группы.
- ПЛ часто развивается на фоне соматических заболеваний. У 52,5% наших больных отмечалось наличие соматической патологии, из них превалировали заболевания сердечно-сосудистой системы (43,3%).
- Результаты нашего исследования выявили, что большинство пациентов с типичной и веррукозной формой, а также все больные с атрофической и кольцевидной формой заболевания, оказались в возрастной группе «60 лет и старше». Топические стероиды продолжают оставаться препаратами первой линии в местной терапии ПЛ.
- Состояние цитокинового статуса у пациентов с кожными проявлениями плоского лишая не имеет тенденции к выраженным изменениям и варьирует в пределах референтных значений, за исключением пациентов с хронической рецидивирующей формой заболевания и касаются в основном IL- 1 PA и TNF-α.
- Впервые выявлено, что препарат «Глутоксим» оказывает влияние на цитокиновый статус, что выражается в понижении уровня провоспалительных цитокинов. Применение «Глутоксима» оказывало значительный терапевтический эффект и сокращало время пребывания пациентов в стационаре, что особенно актуально для социально-активной группы пациентов.
^ Практические рекомендации.
- При распространенных формах плоского лишая необходимо сочетать базисную терапию (антигистаминные и сосудистые препараты) с использованием иммуномодулирующего препарата «Глутоксим» в дозировке по 2 мл 1% - го раствора внутримышечно ежедневно в течение 10 дней, а течение следующих 18 дней еще 5 инъекций по 2 раза в неделю (понедельник и пятница), и лучше такую терапию проводить в условиях стационара.
- Препарат «Глутоксим» показан для больных с распространенной формой и хроническим течением заболевания, а также у больных с веррукозными высыпаниями.
- Лечение ограниченных форм плоского лишая целесообразно сочетать системную терапию, включающую в себя антигистаминные препараты, сосодистую и десенсибилизирующую терапию, с топическими стероидами.
^ ПУБЛИКАЦИИ ПО РЕЗУЛЬТАТАМ РАБОТЫ:
- Корсунская И.М., Захарова А.Б., Жаворонкова Е.В., Зеленцова С.С., Невозинская З. Опыт применения цетиризина в терапии аллергодерматозов у детей. Вопросы современной педиатрии. 2007; том 6; 2: 136-39.
- Невозинская З, Корсунская И.М. Современный взгляд на патогенез красного плоского лишая. Сибирский журнал дерматологии и венерологии. 2007; 8: 23-28.
- I.M. Korsunskaya, Z. Nevozinka. Investigating levels of IL-1 PA, IL-8 and TNF-α cytokines in patients with lichen planus (LP) before and after glutathioni disodium (GSSG) treatment. - II Международный Конгресс Иммунологов «Иммунитет и болезни: от теории к терапии», 2007 г., abstracts 158.
- Невозинская З, Корсунская И.М. Современный взгляд на лечение красного плоского лишая. Клиническая дерматология и венерология. 2007;4:8-13.
- Korsunskaya Irina, Niewozinska Zofia. Studying levels of same interleukins in patients with skin lichen planus. XXI World Congress of Dermatologist, 2007. Abstracts 2730.
- Корсунская И.М., Невозинская З. Серосодержащие пептиды в терапии КПЛ. – Тезисы докладов, Российский национальный конгресс "Человек и Лекарство", 2007 г., abstracts № 189.
- Корсунская И.М., Невозинская З. Уртикарные высыпания в практике дерматолога. Клиническая дерматология и венерология. 2007;4: 23 – 26.
- Zofia Niewozińska, Irina M. Korsunskaja. Opis przepadku rozwoju liszaja płaskiego u pacjenta, chorującego na łuszczycę. Dermatologica: magazyn dermatologów i dermatochirurgów. 2007; 5: 41-45.
- Корсунская И.М, Невозинская З, Зеленцова С.Е., Брагина Е.А. Подходы к терапии кожного зуда. Врач. 2007;9: 34-37.
Список сокращений.
ПЛ – плоский лишай;
IL- 1 PA – антагонист рецептора интерлейкин 1;
TNF-α – фактор некроза опухоли альфа;
IL- 8 – интерлейкин 8.
