Клинико-лабораторная характеристика вич-инфекции у беременных и рожденных ими детей 14. 00. 10 инфекционные болезни 14. 00. 09 педиатрия
| Вид материала | Автореферат диссертации |
- Экзаменационные вопросы по дисциплине "Инфекционные болезни с курсом вич-инфекции, 93.5kb.
- Организационная модель мэс по специальности инфекционные болезни, 231.38kb.
- Клинико-лабораторная характеристика и лечение хламидийной инфекции, ассоциированной, 311.6kb.
- Научный отчет о выполнении научно-исследовательской работы на тему: «Характеристика, 554.83kb.
- Лекция по детским инфекционным болезням Тема: особенности вич-инфекции, 381.92kb.
- Вопрос 6: массовые инфекционные заболевания людей, С/х животных и растений. Основные, 147.61kb.
- План мероприятий по профилактике спид/вич-инфекции и иппп на 2011/2012 учебный год, 145.39kb.
- Ях: инфекционные и паразитарные болезни, за исключением болезней, передающихся половым, 138.75kb.
- Программа по профилактике распространения вич-инфекции, 292.33kb.
- Клинико-лабораторные особенности формирования анемических состояний у беременных женщин, 969.97kb.
На правах рукописи
Иванова Эльвира Сергеевна
КЛИНИКО-ЛАБОРАТОРНАЯ ХАРАКТЕРИСТИКА ВИЧ-ИНФЕКЦИИ
У БЕРЕМЕННЫХ И РОЖДЕННЫХ ИМИ ДЕТЕЙ
14.00.10 – инфекционные болезни
14.00.09 – педиатрия
Автореферат
диссертации на соискание ученой степени
кандидата медицинских наук
Казань - 2007
Работа выполнена в Государственном образовательном учреждении высшего профессионального образования «Пермская государственная медицинская академия им. акад. Е. А. Вагнера Росздрава»
Научные руководители: Доктор медицинских наук, профессор
Наталья Николаевна Воробьева
Доктор медицинских наук, профессор
Ирина Петровна Корюкина
Официальные оппоненты: Доктор медицинских наук, профессор
Диляра Шакировна Еналеева
Доктор медицинских наук, доцент
Резеда Абдулахатовна Файзуллина
Ведущая организация: ГОУ ВПО «Челябинская государственная медицинская академия Росздрава»
Защита состоится «__»_______2007 года в ____часов на заседании диссертационного совета______________при ГОУ ВПО «Казанский государственный медицинский университет Федерального агентства по здравоохранению и социальному развитию РФ»» по адресу:420012, г. Казань, ул. Бутлерова, 49.
С диссертацией можно ознакомиться в научной библиотеке Казанского государственного медицинского университета по адресу 420012, г. Казань, ул. Бутлерова, 49б.
Автореферат разослан «___»________2007г.
Ученый секретарь диссертационного совета
доктор медицинских наук, профессор В. Х. Фазылов
ОБЩАЯ ХАРАКТЕРИСТИКА РАБОТЫ
Актуальность проблемы По оценке Программы Организации Объединенных Наций по ВИЧ/СПИД (ООН ВИЧ/СПИД) и Всемирной организации здравоохранения (ВОЗ) в настоящее время более 39,4 млн. человек в мире страдают ВИЧ-инфекцией, из них около 16 тысяч детей (S. R. Erlander, 1995, R. S. Garfein, 1996). В России основным путем заражения остается парентеральный (при внутривенном употреблении наркотиков), однако с 2003г. отмечается увеличение доли полового инфицирования (Е. Воронин, 2006). Растет число женщин - наркопотребителей с 21,6% в 2003г. до 35,9% в 2004г. от числа ВИЧ-положительных лиц женского пола. В соответствии с этим возникает необходимость выявления новых факторов риска, влияющих на перинатальную передачу вируса, когда доминирующей группой среди зараженных стали потребители наркотиков.
По данным Федерального научно-методического центра МЗ РФ по профилактике и борьбе со СПИДом (ФНМЦПБ СПИД) на начало 2006г. количество новорожденных от ВИЧ-инфицированных матерей составило 27551. У 700 детей подтверждено перинатальное инфицирование. При этом риск передачи ВИЧ от матери ребенку без проведения профилактических мероприятий составляет 25-50%. Среди детей, рожденных ВИЧ-позитивными женщинами, отмечаются высокие показатели смертности. Так, в возрасте до 5 лет умирают 25% ВИЧ-позитивных и 12% ВИЧ-негативных детей (M.F. Rogers, 1998, А. Г. Рахманова, 2006.). Из вышеизложенного видно, что изучение причин и динамики младенческой смертности при ВИЧ-инфекции становится все более актуальным.
На территории Пермского края на конец 2006г. зарегистрировано 6799 лиц живущих с ВИЧ, причем половина из них - женщины. За период с 1999 по 2006гг. от ВИЧ-инфицированных женщин родилось 753 ребенка. Каждые 192-е роды - это роды у ВИЧ-инфицированной беременной (в РФ – одни роды на 250).
Известно, что передача ВИЧ от матери ребенку может произойти во время беременности, в родах и в послеродовом периоде при грудном вскармливании. В 1994 году Центром по контролю заболеваний США (СДС) была рекомендована трехэтапная химиопрофилактика (ХП) азидотимидином (ретровиром): матери – во время беременности и родов, после родов – ребенку (J. G. Bartlett, J.E. Gallant, 1996, H. Friis, 2001). В сочетании с отказом от грудного вскармливания эти мероприятия снизили риск инфицирования ВИЧ ребенка до 8,3% (АМ McDonald, 2001). В России первые рекомендации вертикальной химиопрофилактики ВИЧ были даны в 1997г. (А.Г. Рахманова, 1997г.). Позднее, В.В. Покровским, О.Г. Юриным (2000-2001гг.), а также ВОЗ (2001г.), предложены различные схемы профилактики, подтвержденные мнением экспертов, опирающихся на теоретические представления и результаты доклинических исследований на животных. Однако, до настоящего времени остаются недостаточно изученными вопросы обоснования выбора методов химиопрофилактики перинатальной передачи ВИЧ, эффективности и безопасности использования различных препаратов с оценкой их побочных явлений.
Цель работы: изучить особенности течения ВИЧ-инфекции у беременных с оценкой рожденных ими детей от 0 до 18 месяцев и оптимизировать схемы химиопрофилактики перинатальной передачи ВИЧ.
Задачи
- Выявить факторы риска у ВИЧ-инфицированных беременных, влияющие на перинатальную передачу вируса.
- Дать клинико-лабораторную оценку течения ВИЧ-инфекции у беременных, употребляющих и не употребляющих наркотики.
- Охарактеризовать особенности развития детей, рожденных от ВИЧ-инфицированных матерей в период от 0 до 18 месяцев жизни.
- Провести анализ и выявить причины младенческой смертности детей, рожденных от ВИЧ-инфицированных матерей.
- Сравнить эффективность различных методов химиопрофилактики передачи ВИЧ от матери ребенку, включающие отечественный антиретровирусный препарат тимазид (азидотимидин), установить побочные явления и оптимизировать схемы его использования.
Научная новизна
Проведено изучение течения ВИЧ-инфекции у беременных. Впервые дана характеристика особенностей развития заболевания у женщин, употребляющих психоактивные вещества во время беременности. У наркопотребителей установлено прогрессирование ВИЧ-инфекции со снижением уровня CD4+лимфоцитов, увеличение риска перинатальной передачи ВИЧ, повышение показателей младенческой смертности.
У детей, рожденных от ВИЧ-инфицированных наркопотребителей обнаружено отставание в физическом развитии в возрасте от 1 до 18 мес. Выявлено развитие абстинентного синдрома, низкие показатели СД4+лимфоцитов в возрасте 1-3 мес.
Получены новые данные о причинах и динамике младенческой смертности.
Впервые проведена оценка сравнительной эффективности различных методов химиопрофилактики перинатального пути передачи ВИЧ с применением тимазида (азидотимидина), предложена оптимальная схема его использования с 22-27 недель беременности.
Практическая значимость работы
Результаты исследования позволяют выделить новую группу риска среди беременных - ВИЧ–инфицированные наркопотребители. Учитывая прогрессирование основного заболевания у этих лиц и частые неблагополучные исходы беременности следует проводить медицинское наблюдение и лечение их работниками акушерско-гинекологической службы совместно с наркологами.
Выявление у детей, рожденных от ВИЧ-инфицированных матерей, значительных нарушений развития требует более внимательного отношения к ним педиатров.
Обоснование назначения перинатальной химиопрофилактики с 22-27 недель позволяет избежать серьезных побочных действий от препаратов при реальном снижении риска передачи ВИЧ от матери ребенку.
Внедрение в практику
Результаты работы внедрены в практику отдела лечебной помощи Государственного учреждения здравоохранения Пермский «Краевой центр по профилактике и борьбе со СПИД и инфекционными заболеваниями», Пермской краевой клинической инфекционной больницы. Подготовлены методические рекомендации «ВИЧ-инфекция», включающие разделы по профилактике передачи ВИЧ от матери ребенку и особенностям ВИЧ-инфекции у детей (г. Пермь, 1999).
Материалы работы были использованы в подготовке приказа Управления здравоохранения Пермской области №53 от 30.01.2004 г. «О совершенствовании профилактики перинатальной передачи ВИЧ от матери ребенку» (г. Пермь, 2004).
Материалы диссертации используются в учебном процессе кафедр инфекционных болезней и детских болезней, цикла усовершенствования врачей кафедры эпидемиологии ГОУ ВПО Пермской государственной медицинской академии им. акад. Е.А. Вагнера Росздрава, при проведении программной подготовки врачей и средних медицинских работников согласно приказа УЗО №212/150 от 21.09.1998г., учебных семинаров-тренингов по профилактике вертикального пути передачи ВИЧ от матери ребенку по программе «Развитие стратегии лечения населения Российской Федерации, уязвимого к ВИЧ/СПИД».
Апробация работы
Материалы диссертации доложены и обсуждены на научной сессии ГОУ ВПО Пермской государственной медицинской академии им. акад. Е.А. Вагнера Росздрава 2004 года, международных научно-практических конференциях «Здоровье и образование. Медико-социальные и экономические проблемы» (г. Рим, 2005, г. Палермо, 2007), краевых научно-практических конференциях «Актуальные вопросы инфекционной патологии» (г. Пермь, 2006, 2007), юбилейной научной сессии 2006 года посвященной 75-летию Пермской государственной медицинской академии им. акад. Е.А. Вагнера (г. Пермь, 2006).
Личный вклад автора
Все использованные в работе данные получены при личном участии соискателя на всех этапах проведенного диссертационного исследования. Автор принимал активное участие в постановке задач исследования. Весь клинический материал получен и проанализирован лично автором. Автор владеет методиками клинического обследования и наблюдения за беременными с ВИЧ-инфекцией и рожденными ими детьми. Анкеты для опроса беременных, получающих и планирующих получать химиопрофилактику, составлены лично автором; анкетирование пациенток проведено непосредственно автором. Статистическая обработка материалов диссертации, анализ полученных данных выполнены диссертантом лично. Публикации, написанные автором по теме диссертации общим объемом 5,75 у.п.л., представляют результат личного вклада соискателя объемом 3,28 у.п.л.
Полнота изложения материала диссертации отражена в подготовленном приказе управления здравоохранения Пермской области №53 от 30.01.04г. «О совершенствовании профилактики перинатальной передачи ВИЧ от матери к ребенку», 8 опубликованных работах: 4 статьи, из которых 2 – в рецензируемых журналах, 3 тезисов, 1 методические рекомендации для врачей.
Положения, выносимые на защиту
- Среди беременных с ВИЧ-инфекцией выявлена новая группа риска – потребители психоактивных веществ. Употребление наркотиков вызывает прогрессирование заболевания, ведет к неблагоприятным исходам беременности и повышению риска перинатального ВИЧ-инфицирования.
- Дети, рожденные от ВИЧ-инфицированных матерей, отстают в развитии: имеют задержку внутриутробного развития, пренатальную гипотрофию. Новорожденные от наркопотребителей страдают абстинентным синдромом, чаще рождаются недоношенными и умирают в младенческом возрасте.
- Проведение перинатальной химиопрофилактики тимазидом (азидотимидином) с 22-27 недель беременности позволяет уменьшить время воздействия лекарственных препаратов на плод, минимизировать побочные эффекты терапии, при этом максимально снизив риск передачи ВИЧ от матери ребенку.
Объем и структура диссертации
Диссертация представляет рукопись на русском языке объемом 148 страниц машинописного текста и состоит из введения, обзора литературы, описания материалов и методов, четырех глав собственных исследований, заключения (обсуждения результатов), выводов, практических рекомендаций и указателя литературы (115 отечественных и 84 зарубежных источников). Работа включает 38 таблиц и 27 рисунков. Представлено 6 клинических наблюдений в виде выписок из историй болезни пациентов.
СОДЕРЖАНИЕ РАБОТЫ
Материалы и методы исследования
Настоящее исследование выполнено в 1999-2004гг. на базе ГУЗ «КЦ СПИД» и основано на анализе эпидемиологических данных, результатах клинического и лабораторного обследования больных.
В исследование включено 170 ВИЧ-инфицированных беременных, в том числе 29 наркопотребителей, проживающих на территории г. Перми и 174 ребенка, рожденных ими (4 двойни). Дана оценка клинико-лабораторных данных у 27 женщин и их детей с перинатальным ВИЧ-инфицированием.
Единицами наблюдения были все случаи без проведения или с проведением химиопрофилактики женщинам и их детям в полном объеме по плановой и экстренной (укороченной) схемам.
Для выявления причин заражения, социального положения, окружения ВИЧ-инфицированных беременных были проанализированы карты эпидемиологического расследования очага ВИЧ-инфекции. С целью анализа особенностей клинико-лабораторного течения ВИЧ-инфекции изучены амбулаторные и обменные карты беременных, а также извещения о случаях завершения беременности у ВИЧ-инфицированных женщин. Данные о клинических и лабораторных особенностях развития детей с перинатальным контактом по ВИЧ получены из амбулаторных карт, извещений о новорожденном, донесений о снятии или подтверждении диагноза у ребенка, рожденного ВИЧ-инфицированной матерью.
Эпидемиологический анализ проявлений ВИЧ-инфекции среди женщин и детей проводился по следующим характеристикам: многолетняя динамика рождаемости детей от ВИЧ-инфицированных матерей; заболеваемость ВИЧ-инфекцией детей, рожденных от ВИЧ-позитивных матерей; распределение детей с ВИЧ-инфекцией по территориям с учетом зарегистрированных родов; возрастная структура детей (в том числе с ВИЧ-инфекцией), рожденных серопозитивными женщинами; сроки установления диагноза ВИЧ-инфекции у детей по возрасту; определение стадии заболевания ВИЧ-инфекции у детей при постановке на учет; определение факторов риска заражения новорожденных ВИЧ-инфекцией (анализ методов родоразрешения, проведенных схем ХП, случаев грудного вскармливания детей).
Клиническое обследование включало оценку анамнестических данных и осмотр пациентов в динамике разными специалистами с регистрацией заболеваний, связанных с ВИЧ. Женщины осмотрены инфекционистом, акушером-гинекологом, иммунологом и др. (по показаниям), дети - неонатологом, инфекционистом, педиатром, неврологом и др. (по показаниям). Проводилось физикальное и антропометрическое обследование детей, оценка их физического и психического развития.
Общелабораторные методы исследования: общий анализ крови, общий анализ мочи, мазок из цервикального определялись стандартными методиками на базе лаборатории ГУЗ «КЦ СПИД». Биохимическое исследование крови выполнялось для оценки функционального состояния печени и почек в динамике. Изучаемые параметры сравнивались с нормами, рассчитанными по Пермскому краю (М. Ф. Заривчацкий, Т. В. Заугольникова, А. П. Щекотова, 2001).
Для выявления сопутствующих заболеваний у каждой ВИЧ-инфицированной беременной проведены серологические исследования методом иммуноферментного анализа (ИФА) для определения НВsАg, антител к вирусам гепатита С, простого герпеса, цитомегаловирусу, токсоплазме и хламидиям, реакция Вассермана.
Применялись инструментальные методы обследования: электрокардиография (ЭКГ), ультразвуковое исследование (УЗИ) органов малого таза и брюшной полости по показаниям.
Всем женщинам установлен диагноз ВИЧ-инфекции с использованием иммуноферментного анализа (ИФА) для обнаружения антител к ВИЧ («Дженскрин Ультра ВИЧ Аг/Ат») и метода иммунного блотинга (ИБ) («Блот-ВИЧ») для определения антител к специфическим белкам вируса иммунодефицита человека 1 типа. Серологическая диагностика проводилась в ГУЗ «КЦ СПИД».
Окончательная постановка диагноза ВИЧ-инфекции у детей осуществлялась на основании ИФА и ИБ в динамике наблюдения: при рождении и далее в возрасте 3, 6, 12 и 18 месяцев.
У ВИЧ-инфицированных беременных и детей, рожденных ими, проводился мониторинг абсолютного и процентного содержания субпопуляции CD4+лимфоцитов с помощью моноклональных антител фирмы «Бестон Дискинзан» (США) методом проточной цитометрии. Полученные результаты сравнивались с нормой, рекомендованной ФНМЦПБ СПИД (В. В. Покровский, 2001).
Для оценки параметров гуморального иммунитета определена концентрация сывороточных иммуноглобулинов различных классов (G, A, M) методом радиальной диффузии по Манчини. Полученные данные сравнивались с региональными нормами основных показателей иммунограммы детей и взрослых (В. А. Черешнев, 2002).
У ВИЧ-позитивных беременных, получавших ХП, определялась концентрация РНК ВИЧ в плазме крови до назначения антиретровирусных препаратов, через 4 недели после начала ХП и за 4 недели до предполагаемых родов.
У детей с целью ранней диагностики ВИЧ-инфекции проводилось исследование концентрации РНК ВИЧ методом ПЦР для обнаружения вирусных частиц в плазме крови. Анализы делали дважды детям в возрасте до 18 мес жизни.
Оценка приверженности приему антиретровирусных препаратов для перинатальной профилактики у ВИЧ-инфицированных беременных проводилась методом анкетирования, включающего вопросы социального характера, клинического и лабораторного обследования, приема препаратов и отношения женщин к ХП.
Для снижения риска перинатальной передачи ВИЧ беременные и рожденные ими дети получали одну из схем ХП: плановую или экстренную (укороченную) согласно приложению №2 приказа МЗ РФ №606 от 19.12.2003г. (рис. 1).
С целью оптимизации ХП с использованием тимазида (азидотимидина) ВИЧ-инфицированные женщины были разделены на 3 группы в зависимости от срока беременности, с которого начала проводиться химиопрофилактика:
- 31 человек в сроке беременности 14-21 недели;
- 29 человек в сроке беременности 22-27 недель;
- 30 человек в сроке беременности 28-34 недели.
Применялся азидотимидин производства ООО «АЗТ ФАРМА К. Б.» - тимазид - по 0,6г в сутки в три приема во время беременности до родов в качестве монотерапии.
Во время родов вводили азидотимидин для внутривенного введения по 2 мг/кг/час в течение первого часа родов, далее 1 мг/кг/час до завершения родов.
Новорожденные с восьмого часа жизни получали азидотимидин в виде сиропа (ретровир) перорально по 2 мг/кг каждые 6 часов в течение 6 недель.
У женщин, получавших ХП, проводили определение абсолютного и процентного содержания CD4+клеток в плазме крови перед началом приема тимазида (азидотимидина), через 1 месяц, перед родами и через 1 месяц после родов.
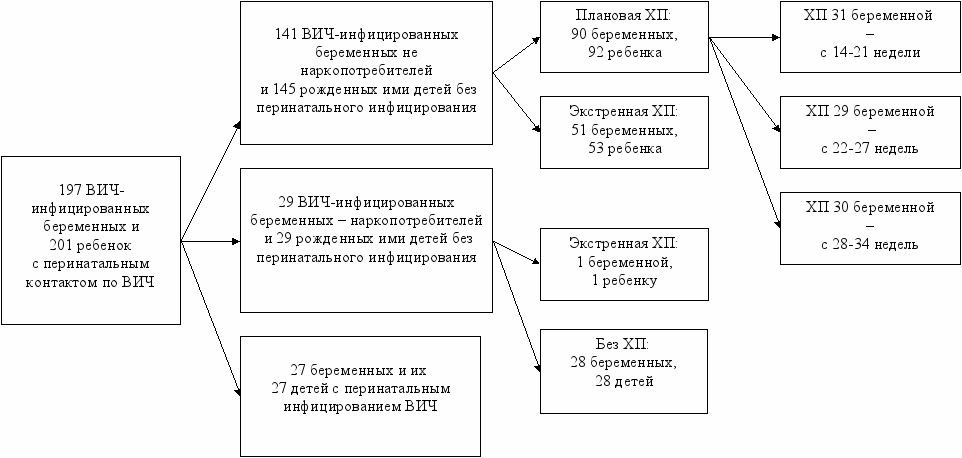
Рис. 1. Группы обследованных больных
Уровень вирусной нагрузки определялся перед началом ХП и перед родами. Для оценки побочных гематологических эффектов исследовали показатели периферической крови (количество эритроцитов, лейкоцитов, тромбоцитов, уровень гемоглобина), токсических осложнений – параметры печеночных проб (билирубин, АЛаТ, АСаТ).
Все дети, рожденные от ВИЧ-инфицированных матерей, наблюдались в течение 18 месяцев. Окончательное заключение о наличии или отсутствии перинатального инфицирования проводилось на основании результатов серологической диагностики (ИФА, иммунный блоттинг) и 2-кратного исследования крови на наличие РНК ВИЧ (ПЦР).
Работа выполнялась на основе добровольного информированного согласия женщин на проведение химиопрофилактики передачи ВИЧ-инфекции от матери ребенку во время беременности, родов и новорожденному согласно приложению №2 приказа МЗ РФ №606 от 19.12.2003г.
Эффективность различных методов ХП оценивалась по следующим критериям:
- уменьшение случаев перинатального инфицирования;
- отсутствие клинических и лабораторных признаков прогрессирования ВИЧ-инфекции;
- достижение наибольшего профилактического эффекта за счет максимального снижения уровня вирусной нагрузки в крови у беременных перед родами;
- минимизация побочных явлений.
РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЯ И ИХ ОБСУЖДЕНИЕ
Эпидемиологическая ситуация по ВИЧ-инфекции среди женщин
Среди зарегистрированных 6799 лиц с ВИЧ-инфекцией 35% составляют женщины. Количество родов у ВИЧ-инфицированных женщин ежегодно увеличивается. На конец 2006г. общее число родов составило 753. Основным путем передачи вируса у 71,7% беременных был парентеральный, реализующийся при внутривенном употреблении наркотиков. Его частота в 1,7 раз превысила половой путь передачи ВИЧ-инфекции.
Среди беременных с ВИЧ-инфекцией выявлена новая группа риска – потребители психоактивных веществ (ПАВ). Во время беременности 17,0% женщин продолжали внутривенно употреблять ПАВ.
У женщин при беременности имел место ряд факторов, осложняющих ее течение, способствующих перинатальному инфицированию, а также нарушению развития детей. Нашими исследованиями был установлен высокий процент (65,3%) сопутствующих инфекций передающихся половым путем и экстрагенитальных заболеваний, среди которых ведущее место занимают вирусные гепатиты (81,6%), частые ОРЗ (15,1%), анемия (10,1%).
Значительное влияние на организм матери и плода, приводящее к снижению иммунитета, оказывают вредные привычки женщины во время беременности: курение (43,0%), неправильное питание (34,7%). Выявленные неблагоприятные факторы способствуют увеличению количества преждевременных родов у ВИЧ-инфицированных беременных: 34,5% против 3,8% при физиологически протекающей беременности. Вместе с тем, даже при доношенной беременности у плода возникает дефицит массы тела в 20% случаев, который сохраняется в течение первого года жизни ребенка.
Среди беременных преобладали лица фертильного возраста 20-25 лет. Часто имел место низкий социальный статус ВИЧ-инфицированных беременных: 66,0% - нигде не учились и не работали, у 87,7% женщин дети родились вне брака.
Таким образом, выявлена новая группа риска среди женщин с ВИЧ-инфекцией – беременные - наркопотребители. Имеется ряд факторов – парентеральное употребление ПАВ, низкий социальный ценз, сопутствующие заболевания, вредные привычки, которые увеличивают риск перинатального инфицирования.
Клинико-лабораторная оценка течения ВИЧ-инфекции у беременных, употребляющих и не употребляющих наркотики
У большинства женщин беременность наступила в течение первого года (58,2%) или через год (20,7%) после инфицирования вирусом иммунодефицита человека, реже в более поздние сроки. При этом гинекологический анамнез у них был отягощен: повторные беременности, завершившиеся родами, имели 19,4% женщин, медицинские аборты зарегистрированы у 35,8%; заболевания, вызывающие внутриутробную патологию плода – токсоплазмоз, цитомегаловирусная инфекция, генитальный герпес, а также сифилис, хламидиоз, кандидоз половых органов в анамнезе имели 75,3% человек, в период беременности – 10%.
У всех 141 женщины, не употреблявших наркотики и находящихся в 3-4Б стадиях ВИЧ-инфекции, беременность не вызвала прогрессирования основного заболевания. Из 29 женщин - наркопотребителей у 1 (3,4%) возникли симптомы перехода из 3 в 4А стадию, а в послеродовом периоде прогрессирование ВИЧ-инфекции установлено уже у 9 (31%). Это проявлялось развитием выраженных поражений кожи и слизистых оболочек в виде пиодермий, кандидоза, герпетической инфекции.
В период беременности у всех наркопотребителей выявлен гепатит С. Кроме этого, у них достоверно чаще (р<0,05), чем у беременных, не употреблявших ПАВ, наблюдались острые респираторные инфекции (табл. 1).
Таблица 1
Наиболее часто встречающиеся заболевания у ВИЧ-инфицированных беременных
| Заболевания | 1-я группа (n=29) | 2-я группа (n=141) | ||
| Абс. | % | Абс. | % | |
| ИППП | 11 | 37,9 | 35 | 24,8 |
| ОРВИ | 14 | 48,2* | 10 | 7,0 |
Примечание.*- достоверность различий (р<0,05).
Преждевременные роды происходили чаще у наркопотребителей (р<0,05) (табл. 2). Осложнение в родах - раннее послеродовое кровотечение – наблюдались у 3 (10%) рожениц также 1-ой группы.
Таблица 2
Количество ВИЧ-инфицированных женщин, родивших детей в различные сроки
| Сроки родов | 1-я группа (n=29) | 2-я группа (n=141) | ||
| Абс. | % | Абс. | % | |
| Преждевременно (<37 нед) | 17 | 58,6* | 48 | 34,0 |
| Срочные (>37 нед) | 12 | 41,4 | 93 | 65,9 |
Примечание.*- достоверность различий (р<0,05).
Исследование уровня CD4+ клеток выявило наличие иммунодефицита у 28 (96,5%) беременных - наркопотребителей и у 61 (43,3%) женщин, не употреблявших ПАВ.
Средние показатели количества CD4+ лимфоцитов в 1 мл крови у лиц, употреблявших наркотики во время беременности (355,5+65,34) были достоверно ниже, чем у беременных без внутривенного употреблением психоактивных веществ (609,89+74,76, р<0,05) (рис. 2).
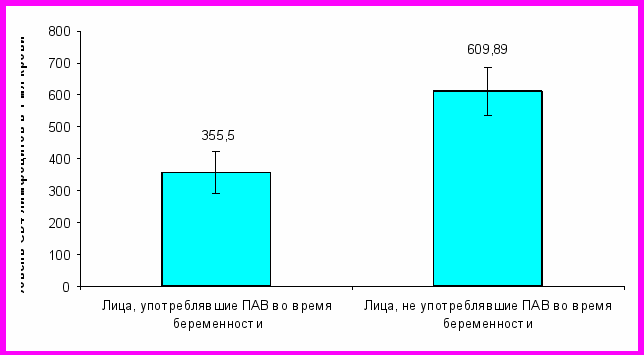
Рис. 2. Средние показатели CD4 лимфоцитов
у ВИЧ-инфицированных беременных.
Таким образом, у беременных - наркопотребителей с ВИЧ/СПИДом выявлен отягощенный соматический статус. Беременность вызывала у них прогрессирование ВИЧ-инфекции и иммунного дефицита с развитием связанных с ВИЧ-инфекцией вторичных заболеваний.
Приверженность приему антиретровирусных препаратов для перинатальной профилактики у ВИЧ-инфицированных беременных
Проведено анкетирование у 54 беременных по приверженности приему антиретровирусных препаратов, из них 31 женщина еще не принимала препараты ХП, а 23 уже получали медикаменты.
У ВИЧ-позитивных беременных обнаружена высокая мотивация, направленная на рождение здорового ребенка (83,6% не получающих ХП и 95,6% на фоне приема препаратов ХП). Однако, наряду с соблюдением режима приема терапии, обращаемость ВИЧ-инфицированных к специалистам не регулярная (22,6% не получающих ХП и 17,4% на фоне приема ХП) и не своевременная (54,8% и 69,4% соответственно). Большинство женщин сохранили вредные привычки (курение) (45,1% и 43,5% соответственно) и не соблюдали рекомендации врача по диете (34,7% и 54,6% соответственно), что связано, прежде всего, с низким социальным статусом пациенток. Вследствие этих причин имело место нерегулярное посещение беременными врача акушера - гинеколога (каждая третья беременная до назначения ХП и каждая вторая на фоне ее проведения). В связи с этим следует отметить необходимость усиления роли школы приверженности ХП и социально-психологического консультирования для формирования позитивной мотивации на отказ от вредных привычек и соблюдение рекомендаций специалистов по режиму и приему антиретровирусной терапии, особенно у беременных - наркопотребителей.
Состояние здоровья новорожденных с перинатальным инфицированием
Перинатальное инфицирование выявлено у 27 новорожденных. Группу сравнения составили 170 детей без перинатальной передачи ВИЧ-инфекции.
У половины детей с перинатальной передачей вируса и почти у всех их матерей ХП не проводилась (табл. №3). В группе сравнения ХП не была проведена лишь у 16,5% детей и их матерей. Экстренная профилактика невирапином проведена большему числу детей (44,4%) и всего двум матерям, родившим ВИЧ-инфицированных младенцев.
Таблица 3
Проведение ХП ВИЧ-инфицированным детям и их матерям
| Методы ХП | 1 группа (n=27) | 2 группа (n=170) | ||||||
| Мать | Ребенок | Мать | Ребенок | |||||
| Абс. | % | Абс. | % | Абс. | % | Абс. | % | |
| Плановая | - | - | - | - | 90 | 52,9 | 90 | 52,9 |
| Экстренная | 2 | 7,4 | 12 | 44,4 | 52 | 30,6 | 52 | 30,6 |
| Не проводилась | 25 | 92,6 | 15 | 55,6 | 28 | 16,5 | 28 | 16,5 |
Дети в обеих группах имели одинаковые отклонения в состоянии здоровья: недоношенность (38,0% и 37,0% соответственно), задержку внутриутробного развития (22,2% и 23,5%), гипоксически-ишемическое поражение ЦНС (44,4% и 40,0%).
На естественном вскармливании, которое является фактором передачи ВИЧ, находились 25,9% детей с перинатальной ВИЧ-инфекцией и лишь 1,2% из группы сравнения (р < 0,05).
ВИЧ-инфекция у детей манифестировала в виде частых ОРВИ (60,0%), задержки психомоторного развития (60,0%), хронического расстройства питания по типу гипотрофии (60,0%), атопического дерматита (80,0%). В последующем у детей регистрировались такие проявления, как персистирующая генерализованная лимфаденопатия (86,4%), кандидоз слизистой оболочки полости рта (45,5%), анемия (54,5%), тромбоцитопения (22,7%).
К 9-12-ти месячному возрасту у 30% ВИЧ-инфицированных детей нарастал иммунный дефицит (снижение количества CD4+ лимфоцитов). До возраста 6 мес у них уровни IgM, G и A превышали возрастную норму. В 18 мес сохранялся повышенный уровень IgG и IgA, что является неспецифическим лабораторным признаком ВИЧ-инфекции.
Вирусная нагрузка у детей с перинатальных инфицированием была достаточно высокой (619049+15363 копий в 1 мл крови).
Изучены клинико-анамнестические особенности течения беременности у 27 ВИЧ-позитивных матерей, родивших детей с перинатальной ВИЧ-инфекцией. Развитие гепатитов В и С, число беременностей от 2 и более встречалось чаще, чем в группе сравнения (170 чел), в которую вошли женщины, родившие детей без перинатального инфицирования. Роды через естественные пути, увеличивающие риск передачи вируса иммунодефицита человека от матери ребенку, произошли у большинства женщин, родивших ВИЧ-инфицированных детей (92,6%) (p<0,05). В группе матерей, не употреблявших наркотики внутривенно в период беременности, каждые четвертые роды были оперативными в связи с наличием показаний для кесарева сечения (уровень вирусной нагрузки > 1000 копий в 1 мл крови). Чаще (в 1,8 раза) регистрировалось употребление наркотических веществ на этапе беременности и наличие у них инфекций, передающихся половым путем (p < 0,05).
Таким образом, перинатальной передаче ВИЧ способствуют факторы риска как со стороны матери (отсутствие ХП, естественное вскармливание, естественные роды), так и со стороны новорожденного (задержка внутриутробного развития, низкий уровень CD4+ лимфоцитов у детей, рожденных от матерей – наркопотребителей).
Особенности развития детей, рожденных от ВИЧ-инфицированных матерей в период от 0 до 18 месяцев жизни
Проведен анализ клинических данных и иммунологических показателей у 29 детей, рожденных от ВИЧ-инфицированных матерей - потребителей ПАВ, и у 141 младенцев, чьи матери не употребляли внутривенно наркотики в период беременности.
Задержка внутриутробного развития плода выявлена почти у половины всех новорожденных от матерей – наркопотребителей и матерей, не употреблявших ПАВ в период беременности (46,2% и 47,5% соответственно) и имела место на первом году жизни как у доношенных, так и у детей, родившихся раньше срока. Гипоксически-ишемическое поражение ЦНС имело место почти у половины всех детей, конъюгационная желтуха – у 1/8. К 1,5 годам у большинства обследованных исчез дефицит массы тела.
У 7 (24,1%) младенцев, чьи матери в период беременности употребляли ПАВ, наблюдался абстинентный синдром, у 3 (10,3%) – перинатальное инфицирование.
Двое (6,9%) детей, рожденных от наркопотребителей, умерли на первом году жизни, в то время, как из группы детей, рожденных женщинами не употреблявшими ПАВ лишь 1 (0,7%) (р < 0,05).
Исследование уровня CD4+ лимфоцитов у детей 1-18 мес, рожденных от ВИЧ-инфицированных матерей, не употреблявших наркотики, выявило снижение показателей в 6-ти месячном возрасте, связанное с физиологическими особенностями развития детей данного периода, когда происходит включение адаптивных механизмов нейроэндокринной системы. У детей, рожденных от матерей - наркопотребителей, имелся иммунный дефицит в первые 3 мес (р<0,05), что можно объяснить токсическим действием наркотического препарата на иммунную систему ребенка. Высокие показатели IgM, G и A, выявленные в младенческом возрасте, к 1,5 годам возвращались к норме.
В целом, отставание в физическом развитии в возрасте 0-18 мес наблюдалось одинаково часто (р > 0,05) у детей, рожденных от матерей – наркопотребителей и у детей, рожденных от матерей, не употреблявших наркотики во время беременности. Однако, развитие абстинентного синдрома наблюдалось у детей, чьи матери употребляли ПАВ в течение беременности. Употребление наркотиков в этот период при ВИЧ-инфекции увеличивает число случаев смерти детей на первом году жизни почти в 10 раз (6,9% против 0,7% у детей, матери которых не употребляли ПАВ).
Анализ и причины младенческой смертности детей, рожденных от ВИЧ-инфицированных матерей
За период наблюдения из 694 родившихся младенцев с перинатальным контактом по ВИЧ-инфекции умерли 29 (4,18%). Показатели младенческой смертности в 3,5 - 5 раз выше, чем у детей, рожденных от ВИЧ-негативных матерей (р<0,05). (рис. 3).
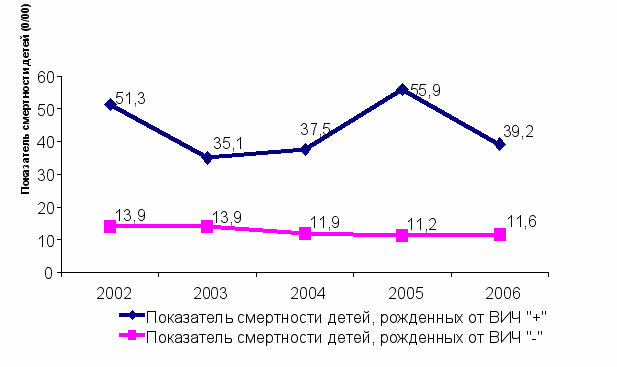
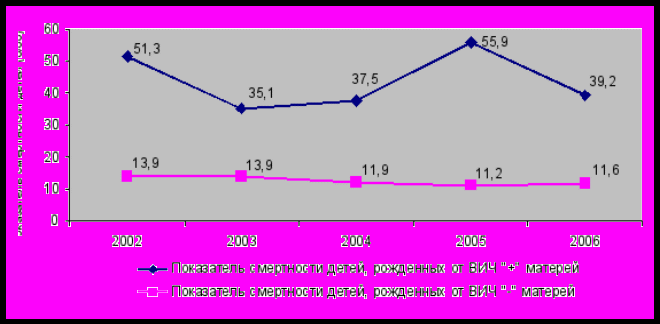
Рис. 3. Младенческая смертность детей,
родившихся от ВИЧ-позитивных и ВИЧ-негативных матерей
Динамика младенческой смертности среди этих детей представлена с учетом данных территориального органа Федеральной службы государственной статистики по Пермскому краю.
Число случаев смерти детей на первом году, рожденных от ВИЧ-инфицированных матерей, составила основную долю – 27 случаев (93%).
Причины этого разнообразны и обусловлены многими факторами:
- Социально-биологическими: опийная наркомания в анамнезе у 60% ВИЧ-инфицированных матерей, рождение детей вне брака в 96,6% случаев, низкий процент своевременной диспансеризации по беременности (17,0% у ВИЧ-инфицированных против 2,6% у беременных без ВИЧ).
- Акушерско-гинекологическими: наличие венерических заболеваний и других инфекций передающихся половым путем у каждой десятой ВИЧ-инфицированной беременной, высокая частота внутривенного употребления ПАВ (11,3%) во время беременности; повторные беременности (41,0%), предшествующие аборты у половины женщин, внутриутробная гипоксия плода (59,0%).
- Экстрагенитальными заболеваниями: анемии (22,1%), вирусные гепатиты В и С (81,6%), вредные привычки (44,3%).
При анализе причин смерти детей, рожденных от ВИЧ-инфицированных матерей, выявлены высокие показатели отдельных состояний перинатального периода (44,8%) (в том числе дыхательных и сердечно-сосудистых нарушений (31,0%)), внезапной смерти грудного ребенка (3,4%).
Эффективность различных методов химиопрофилактики передачи ВИЧ от матери ребенку, включающих антиретровирусный препарат тимазид (азидотимидин), побочные явления и оптимизация схемы его использования
Эффективность ХП вертикального пути передачи ВИЧ от матери ребенку оценивалась на основании установления диагноза ВИЧ-инфекции детям с перинатальным контактом, достигшим возраста 18 мес. К 1,5 годам у 170 (97,7%) из 174 детей с перинатальным контактом по ВИЧ наблюдалась серореверсия маркеров ВИЧ и повторные отрицательные результаты молекулярного тестирования (РНК ВИЧ методом ПЦР). Положительными были серологические тесты на ВИЧ и результаты молекулярной диагностики у 4 (2,3%) детей. Из них 3 ребенка родились от матерей, употреблявших ПАВ во время беременности, причем в 2-х случаях имело место отсутствие ХП, а в 1 она применялась по укороченной схеме. Лишь 1 ребенок родился от матери – ненаркопотребителя, не получившей ХП. У всех 4-х пациенток, родивших ВИЧ-инфицированных детей, роды произошли через естественные родовые пути. Дети, рожденные ими, находились на искусственном вскармливании.
Для оценки эффективности и оптимизации схем ХП тимазид (азидотимидин) был назначен в различные периоды беременности в зависимости от обращения женщин. Беременные были разделены на 3 группы: 1-я (n=31) – азидотимидин (тимазид) получала с 14 – 21 нед беременности, 2-я (n=29) – с 22 – 27 нед и 3-я (n=30) – с 28 – 34 нед.
Определение эффективности ХП у женщин всех 3-х групп проводилось по уровню вирусной нагрузки (ВН) и количеству CD4 лимфоцитов до назначения профилактики и перед родами. При начале ХП в 14-21 недели ВН снижалась перед родами в 1,7 раза от начальной, в то время как при приеме азидотимидина (тимазида) с 22-27 недели – в 18,1 раз, причем показатели ВН были ниже определяемого уровня у 7 (58,3%) женщин, ниже 1 тыс. копий в 1 мл крови – у 1 (8,3%). Назначение ХП с 28-34 недель беременности уменьшало ВН перед родами в 6,5 раз (рис. 3).
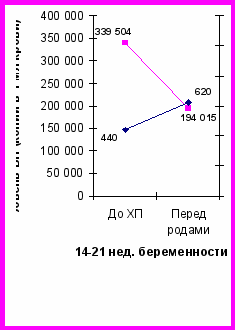
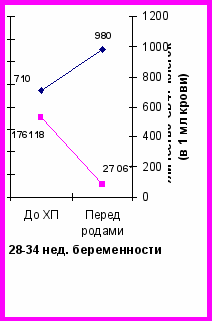
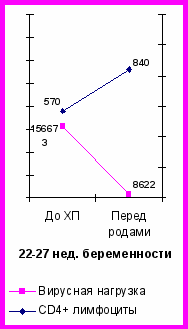
Рис.4. Уровень вирусной нагрузки и CD4+ лимфоцитов у женщин при различных сроках начала перинатальной химиопрофилактики тимазидом
Независимо от сроков назначения тимазида (азидотимидина) уровень CD4+ лимфоцитов оставался в пределах нормы во всех анализируемых группах.
Оценка побочных эффектов тимазида (азидотимидина) проводилась по показателям периферической крови и функциональных печеночных проб.
Перед родами у беременных 1-ой группы анемия и тромбоцитопения выявлялись достоверно чаще (87,1% и 25,8% соответственно), чем у женщин во 2-ой и 3-ей группах, а у пациенток 2-ой группы (58,6% и 10,3%) – чаще, чем в 3-ой (16,7% и 0%) (р<0,05). После родов показатели красной крови нормализовались у большинства женщин 1-ой (80%) и у всех пациенток 2-ой и 3-ей групп. Лейкопения отсутствовала во всех группах как до, так и после родов. Активность АлАТ и АсАТ, показатели билирубина не отклонялись от нормы.
Таким образом, при назначении ХП тимазидом (азидотимидином) с 22-27 недель беременности был достигнут наибольший профилактический эффект перинатальной передачи ВИЧ за счет максимального снижения уровня вирусной нагрузки (в 18,1 раз) в крови у беременных перед родами. Помимо этого, наблюдалось меньше гематологических осложнений, чем при применении препарата с более ранних сроков беременности. Все женщины, получившие тимазид (азидотимидин) по плановой схеме, родили детей без перинатальной ВИЧ-инфекции.
ВЫВОДЫ
- В Пермском крае с 1999г. регистрируется неуклонный рост заболеваемости ВИЧ-
инфекцией среди женщин детородного возраста - 18-30 лет. Основным путем передачи вируса является парентеральный, реализующийся при внутривенном употреблении наркотиков, с частотой в 1,7 раз превышающей половой путь ВИЧ-инфицирования. Среди ВИЧ-инфицированных беременных выявлена группа риска – потребители психоактивных веществ (ПАВ).
- Установлены факторы, осложняющие течение беременности у ВИЧ-инфицированных женщин, способствующие перинатальному заражению и нарушению развития детей: наркомания (17%), высокий удельный вес инфекций, передающихся половым путем (65,3%), экстрагенитальные заболевания (вирусные гепатиты - 81,6%, частые ОРЗ - 15,1%), вредные привычки женщин во время беременности (курение - 43,0%, нарушение диеты - 34,7%).
- Течение ВИЧ-инфекции у беременных – наркопотребителей характеризуется прогрессированием клинических проявлений и углублением иммунодефицита. У них наблюдается увеличение количества преждевременных родов (58,6%), частоты передачи вируса ребенку (10,3%) и случаев смерти детей на первом году жизни (6,9%).
- Дети с перинатальным контактом по ВИЧ-инфекции при рождении имеют задержку внутриутробного развития (46,9%), гипоксически-ишемическое поражение ЦНС (40,4%), конъюгационную желтуху (19,1%). Особенностями развития детей, чьи матери употребляли наркотики во время беременности, являются наличие недоношенности, возникновение абстинентного синдрома (24,1%), снижение показателей CD4+ лимфоцитов и IgM, G и A.
- Младенческая смертность при ВИЧ-инфекции в 3,5 – 5 раз превышает таковую у детей, рожденных от ВИЧ-негативных матерей. Этому способствуют социально-биологические, акушерско-гинекологические факторы у матерей (наличие венерических и других заболеваний передающихся половым путем, употребление ПАВ во время беременности, повторные беременности, предшествующие аборты), со стороны плода – недоношенность, задержка внутриутробного развития.
- Обоснована целесообразность применения тимазида (азидотимидина) в качестве плановой ХП передачи ВИЧ от матери ребенку с 22-27 недель беременности максимальным снижением уровня вирусной нагрузки (в18,1 раз) в крови у женщин перед родами. Все женщины, получившие тимазид (азидотимидин) по плановой схеме, родили детей без перинатальной ВИЧ-инфекции.
ПРАКТИЧЕКИЕ РЕКОМЕНДАЦИИ
В связи с увеличивающимся числом ВИЧ-инфицированных беременных женщин необходимо выявлять группы риска среди беременных для обследования их на наличие антител к ВИЧ.
Учитывая прогрессирование ВИЧ-инфекции у наркопотребителей в период беременности и частые неблагополучные ее исходы, следует проводить медицинское наблюдение и лечение этой группы лиц акушерами – гинекологами совместно с наркологами.
Несмотря на высокую мотивацию, направленную на рождение здорового ребенка у ВИЧ-инфицированных беременных, необходимо усилить роль школы приверженности терапии и социально-психологического консультирования для формирования позитивной мотивации на отказ от вредных привычек и соблюдение рекомендаций специалистов по режиму и приему ХП, особенно у беременных - наркопотребителей.
Выявление у детей, рожденных от ВИЧ-инфицированных матерей значительных нарушений физического развития, требует более внимательного отношения к ним педиатров.
Применение трехэтапной ХП с использованием тимазида (азидотимидина) в стандартных дозах с 22-27 недель беременности позволяет уменьшить время воздействия лекарственных препаратов на плод, минимизировать побочные эффекты терапии, при этом максимально снизив риск передачи ВИЧ от матери ребенку.
CПИСОК ОПУБЛИКОВАННЫХ РАБОТ ПО ТЕМЕ ДИССЕРТАЦИИ
Иванова Э. С. «ВИЧ-инфекция». / Иванова Э. С., Юрганова Г. А., Красникова Л. А., Воробьева Н. Н. // Методические рекомендации – Пермь, 1999 – 77 с.
- Бобков А. Ф. «Эпидемиологическая и генетическая характеристика первых 40 случаев ВИЧ-инфекции на территории Пермской области» / Бобков А. Ф., Зверев С. Я., Бобкова М. Р., Осташова В. Л., Красникова Л. А., Зубриков В. В., Жалнин В. В., Казеннова Е. В., Ханина Т. А., Костина Л. Е., Крендель Б. Ю., Иванова Э. С., Юрганова Г. А., Лузин П. М., Покровский В. В. // Журнал«Вопросы вирусологии». - 2000. - №4. – С. 18-21.
- Иванова Э. С. «Место Тимазида в профилактике вертикальной передачи ВИЧ от матери ребенку» / Иванова Э. С., Воробьева Н. Н. // Тезисы докладов 13 Российского национального конгресса «Человек и лекарство». – Москва, 2006. - С. 529.
- Иванова Э. «Профилактика вертикального пути передачи ВИЧ-инфекции у наркопотребителей» / Иванова Э. С., Воробьева Н. Н., Мышкина О. К., Градобоева Е. Г., Федоренчик О. В. // Сборник материалов юбилейной научной сессии 2006 года. – Том 2. - Клинические науки. – Пермь, 2006. – С. 284-285.
- Иванова Э. С. «Клинико-иммунологические особенности ВИЧ-инфекции у беременных» / Воробьева Н.Н., Мышкина О. К., Рысинская Т. К // Сборник тезисов 7 Российского съезда инфекционистов.– Нижний Новгород, 2006. – С. 115.
- Иванова Э. С. «Профилактика перинатальной передачи ВИЧ» / Иванова Э. С., Воробьева Н. Н., Рысинская Т. К., Мышкина О. К., Земскова Е. А. // «Инфекционные болезни». – 2006. – том 4. - №3. – С. 15-17.
- Иванова Э. С. Приверженность химиопрофилактике у ВИЧ-инфицированных беременных / Иванова Э. С., Шапиро А. Б., Марценюк М. В., Лузин П. М., Николенко В. В. // Русский журнал «СПИД, рак и общественное здоровье». – 2007. - Том 11, №1. – С. 65-67.
- Jurganova G. ,,HIV-1-Infection among injecting drug users consuming artificial drugs” /Jurganova G., Ivanova E., Zverev S. // Seventh European Conference on Clinical Aspects and Treatment of HIV-Infection. – Lisbon, Portugal, 1999. – C. 17.
