Методические указания для самостоятельной работы студентов 6 курса по специальности «Педиатрия»
| Вид материала | Методические указания |
- Методические указания для самостоятельной работы студентов 6 курса по специальности, 392.61kb.
- Методические указания для самостоятельной работы студентов 6 курса по специальности, 430.12kb.
- Методические указания для самостоятельной работы студентов 6 курса по специальности, 195.47kb.
- Методические указания по выполнению контрольной работы для самостоятельной работы студентов, 164.27kb.
- Методические указания по выполнению контрольной работы для самостоятельной работы студентов, 371.12kb.
- Методические указания по выполнению контрольной работы с использованием компьютерных, 1010.76kb.
- Методические указания для самостоятельной работы студентов 6 курса по специальности, 233.27kb.
- Методические указания по выполнению контрольных работ для самостоятельной работы студентов, 868.03kb.
- Методические указания по выполнению контрольной работы для самостоятельной работы студентов, 189.26kb.
- Методические указания к курсовому проекту по дисциплине "Газоснабжение" для студентов, 1460.12kb.
МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ УКРАИНЫ
ХАРЬКОВСКИЙ ГОСУДАРСТВЕННЫЙ МЕДИЦИНСКИЙ УНИВЕРСИТЕТ
НАСЛЕДСТВЕННЫЕ БОЛЕЗНИ ОБМЕНА
СОЕДИНИТЕЛЬНОЙ ТКАНИ
Методические указания для самостоятельной работы
студентов 6 курса
по специальности «Педиатрия»


Утверждено на методическом заседании кафедры
протокол №2 от 30 августа 2007
Харьков ХГМУ 2007
Раздел І
СТРУКТУРА И ФУНКЦИИ СОЕДИНИТЕЛЬНОЙ ТКАНИ
Соединительная ткань (СТ) составляет 50% массы тела человека и является интегрирующим звеном различных функций органов и тканей. Соединительная ткань выполняет пластическую и защитную функции, образует опорный каркас и наружные покровы.
Основной функцией соединительной ткани является координация развертывания генетической программы роста, размножения клеток, адекватной репарации после повреждения тканей.
Принято выделять несколько типов соединительной ткани:
- рыхлая соединительная ткань представляет собой войлокообразную массу коллагеновых и эластических волокон, которые локализуются в строме органов, адвентиции сосудов, слизистых и подслизистых пространствах. Рыхлая СТ составляет наружную оболочку сосудов, нервов мышц и фасций.
- плотная неоформленная соединительная ткань состоит из неправильно ориентированных волокон, фибробластов, макрофагов и аморфного вещества. Эта ткань составляет сетчатый слой кожи периост, перихондрий.
- плотная оформленная соединительная ткань отличается правильно ориентированными волокнами, которые объединяются в пучки. Локализуется этот тип ткани в суставных связках, сухожилиях, фасциях, фиброзных мембранах.
- хрящевая ткань состоит из хондроцитов и хондробластов представлена:
- гиалиновым хрящом (коллагеновые фибриллы). Он находится в местах соединения ребер с грудиной, на суставных поверхностях костей, в стенках гортани трахеи и бронхов.
- волокнистым хрящом (коллагеновые фибриллы). Образует фиброзные кольца межпозвоночных дисков, суставные диски и мениски, симфизы.
- эластическим хрящом (сеть эластических волокон). Находится в ушной раковине, гортани и хрящах носа.
- костная ткань образована остеоцитами, остеобластами, остеокластами.
- эластическая ткань, в структуре которой преобладают эластические волокна. Локализуется в некоторых связках, кровеносных сосудах эластического типа (например: аорте).
- пигментная ткань, образована клетками с включением пигмента в составе рыхлой соединительной ткани. Находится в сосудистой оболочке глаз, радужке, коже мошонки, соков молочных желез, пигментных пятен и невусах.
- ретикулярная ткань, образована ретикулярными клетками, которые являются подтипом фибробластов. Находится в строме селезенки, лимфатических узлов, костном мозге, миндалинах.
- жировая ткань, состоит из адипоцитов и находится в жировой клетчатке и сальнике.
- костная ткань образована остеоцитами, остеобластами, остеокластами.
- гиалиновым хрящом (коллагеновые фибриллы). Он находится в местах соединения ребер с грудиной, на суставных поверхностях костей, в стенках гортани трахеи и бронхов.
Тест-контроль к разделу І
1.Соединительная ткань выполняет все перечисленные функции, кроме:
- Пластическую
- Опорную
- Выделительную
- Защитную
- Репаративную
2. Выделяют типы соединительной ткани, кроме:
- Рыхлая соединительная ткань
- Эластическая ткань
- Лимфоидная ткань
- Жировая ткань
- Пигментная ткань
- Плотная неоформленная соединительная ткань
- Хрящевая ткань
3. Хрящевая ткань образована:
- Остеоцитами, остеобластами, остеокластами
- Адипоцитами
- Ретикулярныеми клетками
- Хондроцитами и хондробластами
- Коллагеновыми, эластическими волокнами
4. Плотная неоформленная соединительная ткань входит в состав:
- Сетчатый слой кожи периост, перихондрий
- Жировой клетчатки и сальника
- Суставных связок, сухожилий, фасций, фиброзных мембран
- Кровеносных сосудов эластического типа
- Сосудистой оболочки глаз, радужки, кожи мошонки, соков молочных желез, пигментных пятен и невусов
- Строму селезенки, лимфатических узлов, костного мозга, миндалин
5. Плотная оформленная соединительная ткань входит в состав:
- Наружной оболочки сосудов, нервов, мышц и фасций
- Кровеносных сосудов эластического типа
- Суставных связок, сухожилий, фасций, фиброзных мембран
- Стромы селезенки, лимфатических узлов, костного мозга, миндалин
- Суставных поверхностей костей, стенок гортани трахеи и бронхов
- Сосудистой оболочки глаз, радужки, кожи мошонки, соков молочных желез, пигментных пятен и невусов
6. Гиалиновый хрящ входит в состав:
- Суставных связок, сухожилий, фасций, фиброзных мембран
- Фиброзных колец межпозвоночных дисков, суставных дисков и менисков симфизов
- Наружной оболочки сосудов, нервов, мышц и фасций
- Кровеносных сосудов эластического типа
- Суставных поверхностей костей, стенок гортани трахеи и бронхов
- Строме селезенки, лимфатических узлов, костного мозга, миндалин
7. Волокнистый хрящ входит в состав:
- Жировой клетчатки и сальника
- Фиброзных колец межпозвоночных дисков, суставных дисков и менисков симфизов
- Кровеносных сосудов эластического типа
- Ушной раковине, гортани и хрящах носа
- Суставных поверхностей костей, стенок гортани трахеи и бронхов
8. Эластический хрящ входит в состав:
- Кровеносных сосудов эластического типа
- Фиброзных колец межпозвоночных дисков, суставных дисков и менисков симфизов
- Строме селезенки, лимфатических узлов, костного мозга, миндалин
- Ушной раковине, гортани и хрящах носа
- Жировой клетчатки и сальника
Раздел ІІ
ВОПРОСЫ ТЕРМИНОЛОГИИ И КЛАССИФИКАЦИИ ДИСПЛАЗИИ
СОЕДИНИТЕЛЬНОЙ ТКАНИ
Дисплазия (греч.) означает нарушение развития органов и тканей в эмбриональном и постнатальном периодах. Применительно к соединительной ткани этот термин предложен Beighton P. (1983), как констатация клинических проявлений нарушения синтеза и функционирования производных коллагеновых и эластических белков. Однако данное определение не отражает вовлечения в патологический процесс межклеточного вещества соединительной ткани и особенностей течения заболевания. Термин дисплазия соединительной ткани (ДСТ) прочно вошёл в русскую медицинскую литературу в конце 80-х годов.
ДСТ - это полиорганная и полисистемная патология с прогредиентным течением, в основе которой лежит генетический дефект синтеза или катаболизма компонентов внеклеточного матрикса.
Принято выделять две группы: дифференцированные и недифференцированные дисплазии соединительной ткани.
Дифференцированные дисплазии соединительной ткани характеризуются определённым типом наследования, отчётливо очерченной клинической картиной, а в ряде случаев - установленным и хорошо изученным генным или биохимическим дефектом.
Недифференцированные дисплазии соединительной ткани диагностируются тогда, когда у пациента набор фенотипических признаков не укладывается ни в одно из дифференцированных заболеваний, но имеют место множественные признаки дисплазии соединительной ткани. Данная патология встречается с частотой от 26 до 80%.
Отсутствие унифицированной терминологии, общепринятой классификации привело к тому, что сегодня многие авторы применяют “свою” терминологию для обозначения недифференцированных ДСТ. Нередко они трактуются как “соединительнотканная дисплазия со смешанным фенотипом”, “генерализованная дисплазия соединительной ткани”, “слабость соединительной ткани”, “врожденная дисплазия соединительной ткани”, “мезенхимальная недостаточность”, “изолированная соединительнотканная дисплазия отдельных органов (позвоночника, почек, сердца, легких)”, “синдром соединительнотканной дисплазии”. Данное обстоятельство, безусловно, отражает несовершенство классификационных подходов. Определенной критики заслуживает и употребление весьма распространенного в практике термина “врожденная мезенхимальная недостаточность”, который указывает лишь на факт происхождения соединительной ткани из мезенхимы, и, как мы полагаем, не должен использоваться для клинической характеристики заболевания.
Тест-контроль к разделу ІІ
9. Дисплазии соединительной ткани делятся на:
- Соединительнотканная дисплазия со смешанным фенотипом, мезенхимальная недостаточность
- Дифференцированные и недифференцированные дисплазии
- Мезенхимальная недостаточность, генерализованная дисплазия соединительной ткани
- Врожденная дисплазия соединительной ткани, врожденная дисплазия соединительной ткани
- слабость соединительной ткани, дифференцированная дисплазия
10. Выберите одно из перечисленных определений, которое наиболее полно отражает понятие дисплазия:
- Нарушение развития органов и тканей в эмбриональном периоде
- Нарушение развития органов и тканей в эмбриональном и постнатальном периодах
- Нарушение развития органов и тканей в постнатальном периодах
- Воспалительные изменения органов в эмбриональном и постнатальном периодах
Раздел ІІІ
НЕДИФФЕРЕНЦИРОВАННЫЕ ДИСПЛАЗИИ
СОЕДИНИТЕЛЬНОЙ ТКАНИ
Недифференцированные ДСТ — это генетически гетерогенная группа нозологических форм, ассоциированных с развитием многочисленных сопутствующих хронических заболеваний. Они могут иметь наследственную природу, причем чаще с признаками аутосомно-доминантного типа наследования. Внимательный врачебный осмотр членов семьи пробанда, клинико-инструментальные и лабораторные исследования, выполненные по единой программе, позволяют обнаружить симптомы поражения соединительной ткани, которые не соответствуют ни одному из синдромальных заболеваний.
Существуют недифференцированные ДСТ приобретенного генеза, возникающие в результате влияния разнообразных неблагоприятных факторов на плод в период его внутриутробного развития, что приводит при определенной генетической предрасположенности к нарушению нормального эмбриогенеза. Полиорганность и полисистемность поражения обусловлена, с одной стороны “вездесущностью” соединительной ткани, а с другой - тем, что тератогенный период для многих органов и систем человека примерно одинаков. При клинико-генеалогическом обследовании родственников пациентов с недифференцированной ДСТ обнаруживается «семейное накопление» признаков соединительнотканной дисплазии. Анализ анамнестических данных выявляет неблагоприятное течение раннего внутриутробного периода: заболевания матери в первом триместре беременности, прием ею медикаментов, наличие профессиональных вредностей и др.
Чаще всего недифференцированные ДСТ проявляется тремя известными фенотипами: марфаноидным, MASS-подобным и элерсоподобным. Для клиники недифференцированных ДСТ с марфаноидным фенотипом характерны астеническое телосложение, долихоцефалия, арахнодактилия, деформация грудной клетки, позвоночника, плоскостопие с поражением клапанного аппарата сердца, возможно дилатация аорты и нарушение зрения. Недифференцированным ДСТ с MASS-подобным фенотипом присущи признаки нарушения сердечно-сосудистой системы (пролабирование створок клапанов, расширение корня аорты), скелетные аномалии, а также разнообразные кожные изменения. При недифференцированных ДСТ с элерсоподобным фенотипом отмечается сочетание множественных признаков соединительнотканной дисплазии с тенденцией к гиперрастяжимости кожи и разной степени выраженности гипермобильности суставов.
Одним из ведущих синдромов недифференцированой дисплазии соединительной ткани является гипремобльный синдром.
"Гипермобильный синдром" (МКБ 10-М35.7)
К
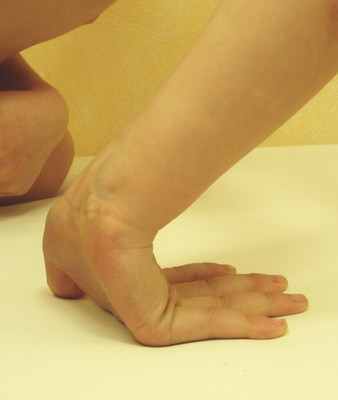
 ритерии диагноза гипермобильного синдрома и представлены в балльной шкале Бейтона, которая позволяет оценить присутствие генерализованной гипермобильности (рис. 1-5).
ритерии диагноза гипермобильного синдрома и представлены в балльной шкале Бейтона, которая позволяет оценить присутствие генерализованной гипермобильности (рис. 1-5).Бейтон предложил считать гипермобильными лиц, у которых выявляется 4 балла и более. Максимально возможное количество баллов - 9.Именно практичность шкалы Бейтона стала причиной ее использования в современных критериях гипермобильного синдрома.
Рис. 1. Пассивное разгибание мизинцев кисти более 90° (по 1 баллу для каждой кисти)
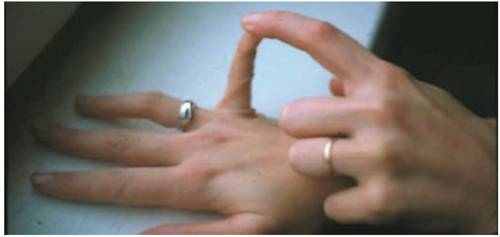
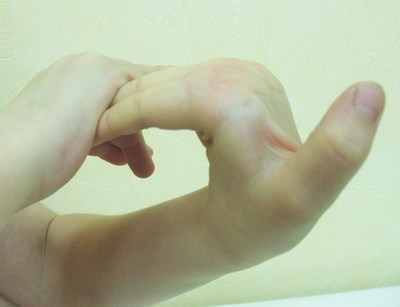
Рис. 2. Пассивное приведение 1-х пальцев кисти к внутренней поверхности предплечий (по 1 баллу для каждого пальца).
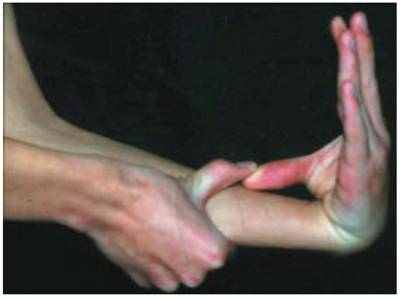
Р
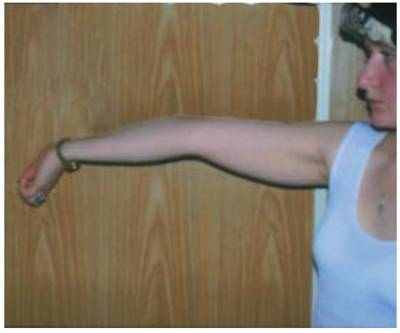 ис. 3. Переразгибание в локтевых суставах более 10° (по 1 баллу для каждого локтевого сустава).
ис. 3. Переразгибание в локтевых суставах более 10° (по 1 баллу для каждого локтевого сустава). Рис. 4. Переразгибание в коленных суставах более 10° (по 1 баллу для каждого коленного сустава).
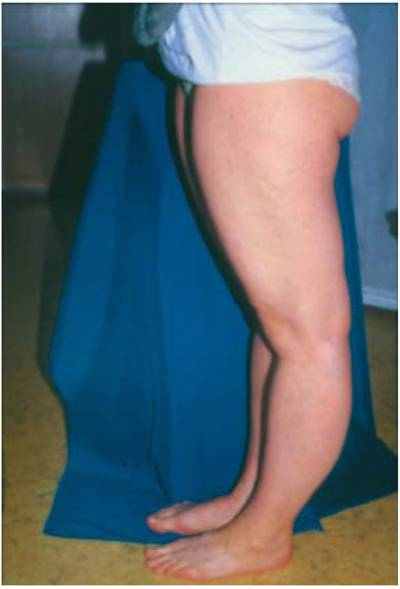
Рис. 5. Возможность коснуться пола ладонями при переднем наклоне туловища с полностью разогнутыми коленными суставами - 1 балл.

Впоследствии, с целью более объективной оценки выраженности синдрома дисплазии соединительной ткани шкала была дополнена Брайтонскими критериями (1998 г.) гипермобильного синдрома:
Большие критерии:
- Счет по шкале Бейтона 4 из 9 или более (на момент осмотра или в прошлом)
- Артралгия более 3 мес в 4 суставах или более
Малые критерии:
- Счет по шкале Бейтона 1-3 из 9 (0-2 для людей старше 50 лет)
- Артралгия в 1-3 суставах или люмбалгия более 3 мес, наличие спондилолиза, спондилолистеза
- Вывихи/подвывихи более чем в 1 суставе или повторный вывих в 1 суставе
- Периартикулярные поражения более 2 локализаций (эпикондилит, теносиновит, бурсит и т. д.)
- Марфаноидность (высокий рост, худощавость, соотношение размах рук/рост более 1,03, соотношение верхний/нижний сегмент тела менее 0,83, арахнодактилия)
- Другие фенотипические признаки дисплазии соединительной ткани - полая стопа, браходактилия, деформации грудной клетки, сандалевидная щель стопы
- Сколиоз
- Hallux valgus
- Малые аномалии развития сердца (МАРС)
- Аномальная кожа: тонкость, гиперрастяжимость, стрии, атрофичные рубцы
- Глазные признаки: нависающие веки или миопия
- Варикозные вены или грыжи, или опущение матки/прямой кишки
Таким образом, гипермобильный синдром диагностируется при наличии 2-х больших критериев или 1-го большого и 2-х малых критериев, или 4-х малых. Достаточно 2-х малых критериев, если имеет место поражение родственника первой степени родства.
Гипермобильный синдром исключается при наличии признаков синдрома Марфана или синдрома Элерса-Данло, или какого-либо другого ревматического заболевания. Критерии большой 1 и малый 1 исключают друг друга, так же как большой 2 и малый 2.
Малые аномалии развития сердца достаточно часто выявляются у детей с фенотипическими признаками дисплазии соединительной ткани. К малым аномалиям развития сердца относятся изменения архитектоники сердца и магистральных сосудов, не приводящие к грубым нарушениям функции сердечно-сосудистой системы. Выделяют МАРС с высокой генетической предрасположенностью: пролапс митрального клапана, дополнительные трабекулы левого желудочка. МАРС могут исчезать в процессе онтогенеза: открытое овальное окно, удлиненный евстахиев, клапан.
Первичный пролапс митрального клапана (идиопатический, изолированный) – врожденная патология сердца, которая характеризуется систолическим провисанием створок в полость левого предсердия во время систолы. Термин «пролапс митрального клапана» впервые предложил I.M.Kriley в 1966 году. Часто, при ПМК, кроме изменений траектории движения створок митрального клапана, выявляют их утолщение и деформацию. Такие изменения клапанного аппарата называют миксоматозным перерождением или дегенерацией. Критериями миксоматозной дегенерации считают утолщение створки более чем 3 мм в месте максимальной толщины и снижение эхогенности створки в сравнении с эхогенностью створок аорты. Чаще выявляют пролапс задней створки митрального клапана, реже – обеих створок или передней створки. По времени возникновения во время систолы левого желудочка выделяют ранний (в средней трети систолы), поздний (во второй половине систолы) и голосистолический пролапс (на протяжении всей систолы). По выраженности (степени провисания створок) выделяют 3 степени: 1степень- от 3 до 6 мм, 2-я – от 6ти до 9мм, 3-я – более 9 мм.
Пролапс трискупидального клапана. Частота встречаемости этого феномена ниже, чем частота встречаемости пролапса митрального клапана.
Открытое овальное окно (ООО) относят к малым аномалиям развития сердца потому, что при этом состоянии шунтирование крови практически не наблюдается. В клинической оценке открытого овального окна имеет значение возрастной фактор. У новорожденных ООО может сопровождать респираторный дистресс-синдром. У подростков данная аномалия протекает латентно. При первичной легочной гипертензии наличие открытого овального окна является прогностически благоприятным признаком, так как разгружает правые отделы сердца и облегчает течение заболевания. ЭХО-критериями наличия открытого овального окна считают: прерывание эхосигнала от межпредсердной перегородки, стенки ООО «клиновидно» утончаются (при дефекте перегородки виден обрыв структуры), отсутствие гемодинамических нарушений (объемной перегрузки правых отделов). При допплер–ЭхоКГ выявляется: турбулентный поток кров в области ООО, нормальные показатели кровотока правом желудочке и легочной артерии.
Подклапанный аппарат атриовентрикулярных клапанов. Наиболее часто в детском возрасте встречается нарушение распределения хорд передней или задней створке митрального клапана. Проявляются функциональным систолическим шумом, не вызывают клапанной регургитации и препятствия кровотоку. Данные аномалии являются предрасполагающими к ревматическому и инфекционному эндокардиту, а также приводит к пролабированию митрального клапана, и как следствие – его недостаточности. При двухмерной ЭхоКГ выявляются эхосигналы сухожильных образований от створок, отсутсвуют проявления митральной недостаточности.
Аневризма межпредсердной перегородки чаще располагается в обласи fossa ovale. Вероятно, возникновение аневризматического выпячивания перегородки может быть связано со спонтанным закрытием дефекта у детей в возрасте до 5-6 лет. Клинически аневризма может быть заподозрена по наличию щелчков в сердце, аналогичных таковым при пролапсе митрального клапана.
Евстахиев клапан (евстахиева заслонка) – заслонка нижней полой вены, располагается на уровне передней арки нижней полой вены и обычно после периода новорожденности не превышает в длину одного сантиметра или полностью рудиментируются. Клапан представляет собой складку эндокарда шириной в среднем до 1 см. У зародыша заслонка направляет струю крови из вены к овальному отверстию. После рождения при отсутствии сообщения между предсердиями эта функция заслонки теряет свое значение. По некоторым данным, эта малая аномалия предрасполагает к суправентрикулярным аритмиям, вероятно, рефлекторно, вследствие раздражения пейсмекерных образований предсердия.
Эктопическое крепление сухожильных нитей. Сухожильные нити могут прикрепляться к межжелудочковой перегородке или задней стенке левого желудочка. Встречается достаточно редко.
Дополнительные трабекулы в полости левого желудочка - эхоплотные линейные образования, не имеющие связи с клапанным аппаратом. Существуют поперечные, диагональные и продольные трабекулы. Определяют расположение трабекул следующим способом. С помощью двух перпендикуляров в проэкции длинной оси, проведенных на уровне папиллярных мышц и свободных краев митрального клапана полость левого желудочка условно делят на три отдела. Если точка крепления трабекул лежит в одном отделе, то трабекула является поперечной, если концы прикрепление трабекул лежат в прилежащих областях, то – диагональной, а при прохождении трабекулы от верхушечного к базальному отделу – продольной. Поперечная локализация трабекул левого желудочка наиболее аритмогенная, так как может являться дополнительным путем проведения импульса и следовательно, может провоцировать синдром преждевременного возбуждения желудочков в виде синдрома WPW или синдрома укороченного интервала P-Q.
Функционально узкая аорта. Диагностируется при диаметре аорты, соответствующей 3-10 перцентили нормального распределения популяции.
Дилатация корня аорты и синусов Вальсальвы. При выявлении дилатированного корня аорты (90 и более перцентиль). При аускультации выслушивается акцент ІІ тона, может определяться шум волчка на сосудах шеи.
При проведении ультразвукового исследования органов брюшной полости можно выявить аномалии строения желчевиводящих путей, такие как: загиб шейки желчного пузыря, узкий холедох, извитость желчных протоков. Со стороны почек частой находкой, у этой категории детей, является неполное удвоение почек, с-м Фрейли.
Со стороны респираторной системы регистируется деформация грудной клетки, коррелирующая (r+0,720) со снижением жизненной емкости и минутной вентиляции легких. При эндоскопическом исследовании бронхов имеет место умеренная подчеркнутость хрящевого рисунка, углубление межхрящевых промежутков и пролабирование мембранозной части трахеи. Такие изменения не приводят к дыхательной недостаточности, но часто ухудшают течение респираторной патологии.
Лечение пациента с недифференцировнной дисплазией соединительной ткани, заключается в немедикаментозных методах воздействия:
- оптимизация образа жизни,
- физической нагрузки,
- применение ортезов,
- укрепление мышц.
Тест-контроль к разделу ІІІ
11. Какие фенотипы принято выделять у детей с недифференцированными ДСТ:
- Марфаноидный, MASS-подобный
- Марфаноидный, MASS-подобный, элерсоподобный
- Элерсоподобный, марфаноидный
- Марфаноподобный, MASS-оидный, элерсоподобный
12. Критерии Бейтона включают в себя:
- Пассивное разгибание мизинцев кисти и приведение 1-х пальцев кисти к внутренней поверхности предплечий; переразгибание в локтевых и коленных суставах; возможность коснуться пола ладонями с полностью разогнутыми коленными суставами
- Пассивное сгибание мизинцев кисти; сгибание в локтевых и коленных суставах; возможность коснуться пола ладонями с полностью разогнутыми коленными суставами
- Возможность коснуться пола ладонями с полностью разогнутыми коленными суставами; переразгибание в локтевых и коленных суставах
- Пассивное разгибание мизинцев кисти и приведение 1-х пальцев кисти к внутренней поверхности предплечий; сгибание в локтевых и коленных суставах; возможность коснуться пола ладонями с полностью разогнутыми коленными суставами
13.Тактика ведения пациента с недифференцировнной дисплазией соединительной ткани заключается в:
- Оптимизации образа жизни и физической нагрузки, применение ортезов, укрепление мышц
- Назначении бета-блокаторов
- Увеличении физической нагрузки и назначении препаратов L-карнитина
- Оперативное лечение и иммобилизация суставов
14. К малым аномалиям развития сердца относятся:
- Пролапс митрального клапана, открытое овальное окно, дополнительные трабекулы левого желудочка.
- Дефект межпредсердной оболочки
- Стеноз легочной артерии, стеноз аорты, коарктация аорты.
