А. В. Каплан повреждения костей и суставов
| Вид материала | Документы |
СодержаниеМетоды лечения переломов костей Гипсовая повязка Наружный чрескостный компрессионно-дистракционный остеосинтез |
- Лечение в цвкс «Хмельник», 106.42kb.
- Стандарт медицинской помощи больным злокачественным новообразованием костей, суставов, 784.39kb.
- Методика исследования костной системы и суставов, 263.18kb.
- А. В. Гераськин 20 г. Расписание, 48.55kb.
- Анатомия и морфология человека, 48.76kb.
- Лекция №1 Тема: «Морфология и физиология домашней кошки», 125.15kb.
- Тема. Переломы костей запястья, 221.41kb.
- Критерии диагностики заболеваний костей и суставов у детей. (лекция), 100.03kb.
- Гипертоническая болезнь в начальных стадиях (первая, и начало второй), 25.6kb.
- Скрябин владимир Леонидович новые углеродные материалы в реконструктивной хирургии, 418.36kb.
МЕТОДЫ ЛЕЧЕНИЯ ПЕРЕЛОМОВ КОСТЕЙ
К основным современным методам лечения переломов костей относятся вытяжение, гипсовая повязка и оперативное лечение. Эти методы следует применять в комплексе с лечебной физкультурой, массажем, механо- и физиотерапией.
ВЫТЯЖЕНИЕ
Различают два вида постоянного вытяжения: скелетное и кожное.
Скелетное вытяжение. Период после второй мировой войны характеризуется бурным развитием старых и появлением новых, преимущественно оперативных, а также компрессионно-дистракционных методов лечения переломов. В связи с этим возникло мнение, что классический метод лечения переломов - скелетное вытяжение - изжил себя и потерял значение. Однако действительность такова, что и в настоящее время показания к применению скелетного вытяжения достаточно широки.
Скелетное вытяжение дает возможность с успехом выполнить основные требования лечения переломов - достичь репозиции отломков в течение первых дней и создать иммобилизацию в сочетании с функциональным лечением. Здесь мы имеем в виду значительное число больных с закрытыми диафизарными переломами бедра, голени и плеча с косой или винтообразной линией излома или многооскольчатыми переломами.
Особо показано скелетное вытяжение при трудных для лечения многооскольчатых переломах крупных костей. Репозиция таких переломов особенно сложна при околосуставной их локализации. Известно, что оперативное лечение или репозиция таких переломов при помощи компрессионно-дистракционных аппаратов нередко связаны с большими техническими трудностями, чреваты осложнениями. В связи с вынужденным обширным скелетированием кости при открытой репозиции многооскольчатых переломов для сращения требуются многие месяцы гипсовой иммобилизации. И наоборот, умело осуществленное скелетное вытяжение часто дает полноценную репозицию всех переломов сегмента и сращение происходит в более короткие сроки.
Мы, как и некоторые другие авторы, считаем, что репозиция при помощи скелетного вытяжения должна быть достигнута в первые 3-5 дней. При затяжной репозиции на скелетном вытяжении редко удается достичь сопоставления отломков. В таких случаях лучше, не откладывая, прекратить скелетное вытяжение и применить один из видов остеосинтеза.
У большинства больных при правильном наложении скелетного вытяжения удается получить хорошие результаты. Иногда скелетное вытяжение применяется в качестве подготовительного метода перед необходимым оперативным вмешательством при медиальных переломах и ложных суставах шейки бедра, неправильно срастающихся диафизарных переломах со значительным смещением отломков, свежих и застарелых вывихах бедра. При всех этих состояниях предварительно наложенное скелетное вытяжение позволяет провести операцию в значительно более благоприятных анатомических условиях.
Временно скелетное вытяжение применяется также у больных с закрытыми диафизарными переломами при наличии показаний к оперативному лечению, но с поврежденной кожей в области предстоящей операции. При таких обстоятельствах вытяжение служит удобным способом временной фиксации до полного заживления кожных ран и ссадин.
Скелетное вытяжение у некоторых больных является единственно-допустимым методом временной иммобилизации. Речь идет о лицах с множественными или сочетанными травмами, особенно в состоянии травматического шока. У такого контингента больных наложение скелетного вытяжения гораздо менее травматично, чем гипсовая иммобилизация, особенно при переломах бедра или таза. Сюда можно отнести также больных с открытыми переломами и обширной зоной повреждения мягких тканей, когда гипсовая повязка препятствует лечению большой раны. В связи с этим можно упомянуть и о применении скелетного вытяжения больным, у которых перелом сочетается с ожогом этого сегмента конечности.
Показания к скелетному вытяжению нередко возникают при неудаче других методов лечения переломов, например при вторичном смещении отломков в гипсовой повязке и наличии противопоказаний к оперативному лечению. У ряда больных этот метод является самым целесообразным или единственно возможным методом лечения.
Тяга при скелетном вытяжении производится непосредственно за кость при помощи спицы, скобы, гвоздя.
Наиболее щадящим является вытяжение с помощью спицы из нержавеющей стали. Спица, проведенная через кость, натягивается в специальной дуге. Вводят спицу при помощи ручной или электрической дрели, а также телескопического направляющего аппарата нашей конструкции (А. В. Каплан, 1935). А. И. Трубников (1956) вместо направляющего аппарата пользуется цилиндрической трубкой длиной 10-12 см. Диаметр ее канала соответствует толщине спицы. В дуге ЦИТО / натяжение спицы производится с помощью специального винта, вмонтированного в дугу.
Введение спицы в кость - хирургическое вмешательство, требующее соблюдения строгой асептики. Область перелома до введения спицы обезболивают 20-30 мл новокаина. Затем ногу укладывают на шину. Направляющий аппарат вместе со вставленной в него спицей стерилизуют кипячением. Кожу на месте введения спицы предварительно смазывают йодом. Место введения и выхода спицы с обеих сторон обезболивают. После введения спицы кожу у входного и выходного отверстий закрывают небольшими марлевыми наклейками. Чтобы спица не передвигалась, на нее с обеих сторон надевают специальные фиксаторы. Ротирование конечностей устраняют подтягиванием кверху соответствующей стороны дуги.
Скелетное вытяжение обычно производится за бугристость большеберцовой кости, мыщелки бедра (при переломах таза и бедра), надлодыжечную область и пяточную кость (при переломах голени), надмыщелковую область или основание локтевого отростка (при переломах плеча). Вытяжение за большой вертел применяется при некоторых переломах таза с центральным вывихом бедра.
Точка проведения спицы через большой вертел определяется следующим образам: двумя пальцами (I и II) прощупывают большой вертел; на передней поверхности, ближе к его основанию, выбирают точку и через нее перпендикулярно к длинной оси бедра или под углом 120-140° (спереди и снизу назад и вверх) вводят спицу. На нее накладывают дугу небольших размеров, чтобы она не упиралась в постель; концы спицы скусывают. Недостаток такого вытяжения в том, что дуга упирается в постель и спица нередко травмирует мягкие ткани. В этом, отношении более, целесообразно наладить боковое скелетное вытяжение при помощи штопорного крючка, введенного снаружи в большой вертел, или спицы с упорной площадкой, введенной в подвертельную область.
Место проведения спицы в области мыщелков бедра определяют следующим образом: I и II пальцами прощупывают надмыщелки бедра; несколько выше, на уровне верхнего края надколенника и середины переднезаднего диаметра диафиза бедренной кости, проводят спицу снаружи внутрь или наоборот. При этом необходима большая осторожность, так как спица может попасть в коленный сустав, ранить сосуды и нервы подколенной области, а у детей повредить эпифизарную линию кости.
Исходя из этих соображений, мы сравнительно редко применяем вытяжение за мыщелки бедра.
Безопаснее и проще провести спицу на уровне бугристости большеберцовой_кости так как на этом уровне нет суставной сумки, а сосуды и нервы расположены глубже. С наружной поверхности большеберцовой кости легко определяется небольшая площадка, расположенная на 1-1,5 см кзади от высшей точки бугристости; через нее и следует проводить спицу.
Для лечения переломов бедра скелетным вытяжением спица может быть проведена через мыщелки бедра или бугристость большеберцовой кости.
При вытяжении за мыщелки бедра тяга производится непосредственно за дистальную часть сломанной кости; коленный сустав остается свободным, что позволяет производить ранние движения в суставе и предупреждает растяжение связочного аппарата коленного сустава. Однако вытяжение за бугристость большеберцовой кости имеет ряд указанных выше преимуществ перед вытяжением за мыщелки бедра.
Для того чтобы вправить отломки, нужно растянуть мышцы бедра, в том числе и прикрепляющиеся к голени. При вытяжении связочный аппарат мало поддается растяжению, так как тяга действует прежде всего на сократившиеся мышцы. Кроме того, вытяжение большими грузами производится только в первые дни, до вправления отломков, а в дальнейшем груз уменьшают.
Приведенные нами отдаленные наблюдения после длительного вытяжения за бугристость большеберцовой кости показали, что функция коленного сустава не страдает. Воспалительные явления, которые могут развиться вокруг спицы, легче ликвидировать в области бугристости большеберцовой кости, чем в зоне мыщелков бедра, покрытых большим массивом мышц и тесно связанных с сумкой коленного сустава.
При лечении переломов голени спицу для вытяжения проводят через надлодыжечную область или пяточную кость. Спицу в надлодыжечной области проводят на 2-3 см выше наиболее выступающей точки на внутренней лодыжке и на 1-2 см кзади от переднего края большеберцовой кости.
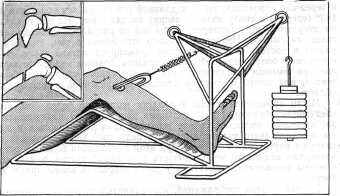
Рис. 1. Демпферированная система скелетного вытяжения по Митюнину и Ключевскому.
При лечении переломов плечевой кости спицу проводят через надмыщелковую область или локтевой отросток. Проводя спицу через надмыщелковую область, нужно учесть топографическое расположение сосудов и нервов и стараться не повредить локтевой, лучевой и срединный нервы и плечевые сосуды.
Место введения спицы в область локтевого отростка лежит на 2- 3 см дистальнее его верхушки и на 1 см вглубь от края кости.
Величина груза, необходимого для вправления, зависит от локализации перелома, его вида, характера смещения отломков, мощности мышц и давности травмы. Скелетное вытяжение с помощью спицы можно проводить в течение довольно длительного времени - до 80 дней, а иногда и больше. На протяжении этого периода необходимо внимательно следить за вытяжением. Начинающиеся воспалительные явления и боли в области спицы служат симптомами развивающегося осложнения и показанием к удалению спицы.
Чтобы устранить возможность инфицирования кости при удалении спицы, ее с одной стороны у самой кожи скусывают и тщательно дезинфицируют бензином, спиртом и йодом. При наличии воспалительных явлений спицу удаляют, продвигая в ту сторону, где более выражено воспаление. Удалив спицу, отверстие смазывают йодом и заклеивают. Обычно кожная ранка через несколько дней заживает. Что касается кости, то на рентгенограммах длительное время после удаления спицы и особенно гвоздя определяется канал.
Для того чтобы скелетное вытяжение было более эффективным, И. И. Джанелидзе (1937) рекомендовал роликовые блоки на шинах, при которых сила, вытяжения меньше подвешенного груза на 25%, заменить шарикоподшипниковыми. Н. К. Митюнин (1964) предложил и в дальнейшем совместно с В. В. Ключевским (1969) детально разработал систему демпферирования скелетного вытяжения (рис. 1). Пружина, вставленная между скобой и блоком, демпферирует (гасит) колебания силы вытяжения. Этим обеспечивается покой зоны перелома и растягиваемых мышц.
Для устранения смещений по ширине при лечении переломов скелетным вытяжением обычно пользуются боковым вытяжением и противовытяжением при помощи вправляющих петель и специальных пелотов. С этой же целью О. Borchdrevink (1925) использовал проволоку, проведенную через два разреза вокруг кости: за нее осуществляется боковое скелетное вытяжение. A. Schweizer (1932) через проксимальный отломок проводил поперечно спицу Киршнера, загибая ее конец петлей. Далее через разрез кожи спица проводилась до упора петли в кость. За выступающую часть спицы осуществлялось боковое вытяжение. Спицу Киршнера изгибают также штыкообразно; такой изгиб свободно проходит через мягкие ткани без дополнительного разреза. Были также предложены спицы с упорными площадками; их проводили через глубокий разрез и натягивали в дуге Киршнера или специальной скобе (Н. К. Митюнин, В. В. Ключевский, 1974).
Кожное вытяжение. Кожное (клеевое и лейкопластырное) вытяжение заключается в том, что тяга производится не непосредственно за кость, а за кожу. Действие кожного вытяжения значительно слабее скелетного. Клеевое вытяжение выдерживает лишь небольшие грузы - до 3-5 кг; при больших грузах повязка сползает. Применение клея иногда ведет к образованию пузырей и дерматита. Кожное вытяжение может вызвать сдавление мягких тканей, нарушение крово- и лимфообращения. При сосудистой недостаточности, склерозе сосудов, особенно у стариков, кожное вытяжение может привести к более тяжелым расстройствам вплоть до некроза. Из этих соображений в старческом возрасте следует избегать кожного вытяжения; в необходимых случаях ему следует предпочесть скелетное вытяжение. Клеевое вытяжение применяется при переломах нижней конечности без смещений, когда вытяжение служит преимущественно для ее иммобилизации; при переломах плеча, когда для вправления отломков не требуется большой силы; в более поздние сроки лечения вместо снятого скелетного вытяжения, а также при переломах у детей младшего возраста.
Для кожного вытяжения обычно пользуются липким пластырем, клеоловой и желатиновой повязками.
Стандартная шина для лечения переломов нижней конечности. При вытяжении ногу помещают на шину, придающую конечности положение физиологического покоя. Существует много шин различной конструкции: Брауна, Белера, Чакшина, Богданова, Ланда, Шулутко и др. Мы пользуемся преимущественно стандартной шиной с блоками, изготовленной ЦИТО. В США, Англии и некоторых других странах широко пользуются при вытяжении шиной Томаса.
Чтобы шине со всей системой постоянного вытяжения придать устойчивость и обеспечить больному правильное положение, между сеткой кровати и матрацем кладут деревянный щит. Противотягу при постоянном вытяжении создают, помещая ножной конец кровати на специальные подставки. Для этого пользуются очень удобной подставкой ЦИТО, лестничной подставкой или подставкой-тумбочкой. Чем большая нужна сила вытяжения, тем выше поднимают ножной конец кровати. Например, при вытяжении грузом от 6 до 10 кг ножной конец кровати поднимают на 30 см от пола, при вытяжении грузом от 11 до 15 кг - на 70 см.
При переломах бедра в среднем и верхнем отделах периферический отломок надо отвести в ту сторону, куда направлен центральный отломок. Для этого вытяжение производят в положении отведения нижней конечности, используя для этого специальные подставки, подвешиваемые к кровати.
ГИПСОВАЯ ПОВЯЗКА
Гипсовая повязка обладает рядом положительных свойств. Она хорошо моделируется, плотно и равномерно прилегает к телу, быстро отвердевает, легко снимается и может применяться в любых условиях.
Правильно наложенная гипсовая повязка хорошо удерживает вправленные отломки. Благодаря этому она играет огромную роль при лечении переломов. Техника наложения ее требует соответствующих знаний, опыта, навыка, усвоения ряда деталей и так называемых мелочей. Неправильное наложение гипсовой повязки может повлечь за собой тяжелые осложнения.
Необходимость подстилать под гипсовую повязку слой ваты мотивируют тем, что под повязкой могут образоваться пролежни, нарушиться кровообращение, развиться ишемия и гангрена поврежденной конечности. Следует помнить, что пролежни под гипсовой повязкой обычно образуются вследствие неправильной техники наложения ее (вдавление повязки пальцами, образование складок) или в результате давления повязки на костные выступы. Расстройство кровообращения конечности вызывается тугим бинтованием или перетягиванием ее гипсовыми бинтами. Наложенная при свежих переломах конечности гипсовая повязка вследствие нарастания гематомы и отека может сдавить сосуды, вызвать ишемию и омертвение конечности.
Опыт показывает, что ватная подстилка не предупреждает этих осложнений. Промокшая при пользовании влажными гипсовыми бинтами, подстилка после высыхания повязки может сбиться в твердые комки, что ведет к образованию пролежней. При неумелом накладывании гипсовой повязки подстилка не предохраняет от сдавления конечности и связанного с этим расстройством кровообращения. Подстилочная; гипсовая повязка плохо фиксирует отломки, так как между ней и поверхностью тела создается пространство. Гипсовая повязка с толстой подстилкой не обеспечивает надежной иммобилизации, не может удержать отломки в неподвижном положении, которое необходимо для нормального заживления перелома.
Бесподстилочная лонгетно-циркулярная гипсовая повязка обладает несомненным преимуществом перед гипсовой повязкой с ватной подстилкой. Умелое наложение бесподстилочной гипсовой повязки и внимательное наблюдение за больным, особенно в первые сутки после ее наложения, дают возможность избежать тех осложнений, о которых мы упоминали. Костные выступы можно защитить небольшими ватными подушечками. Складки, образующиеся при изменении хода бинта, должны ложиться на лонгету, следовательно, давить на кожу не могут.
Гипсовый бинт необходимо накладывать равномерно, не натягивая. Каждый тур бинта слегка приглаживают, а повязку тщательно моделируют. Бесподстилочная гипсовая повязка хорошо удерживает отломки благодаря непосредственному прилеганию к коже. Нарастание отека после наложения повязки при свежих переломах предупреждают, придав конечности возвышенное положение на шине. После наложения гипсовой повязки надо внимательно наблюдать за больным. При жалобах на боли давать наркотики нельзя. Ощущение сжатия конечности, тесноты, «ползания мурашек», онемения, а также синюшность, бледность, отечность и похолодание пальцев поврежденной конечности указывают на нарушение кровообращения. Жалобы на давление в каком-либо небольшом участке под повязкой свидетельствуют о возможном местном нарушении питания, образовании пролежня. В таких случаях гипсовую повязку надо немедленно, без колебаний, рассечь, иначе могут развиться тяжелые и непоправимые осложнения, грозящие потерей конечности, образованием длительно не заживающих пролежней или развитием ишемической контрактуры Фолькмана при переломах костей верхней конечности.
Гипсовую повязку нельзя считать законченной, если на нее не нанесены (химическим карандашом) основные сведения, касающиеся данного перелома, а именно: 1) при переломе кости - схематическое изображение рентгеновского снимка с обрисовкой первичного смещения и локализации перелома; чем схематичнее передаются линии очертания, тем яснее, понятнее рисунок; 2) дата перелома; 3) дата наложения повязки (указать, какая по счету); 4) дата предполагаемого снятия повязки; 5) фамилия врача, наложившего повязку.
Записи на гипсовой повязке имеют большое значение, представляя как бы краткую историю болезни. Кроме того, если при наложении повязки были допущены технические ошибки, легко выяснить, кто их допустил, а это повышает ответственность врача.
После наложения гипсовой повязки следует сделать контрольную рентгенограмму. Снимок в этот период важнее, чем до наложения повязки, когда есть возможность клинически установить смещение отломков. После того как повязка наложена, конечность рекомендуется держать в возвышенном положении, чтобы уменьшить отек и облегчить отток из ее дистальных отделов. Для нижней конечности это достигается укладыванием на стандартной шине или приподнятым положением ножного конца кровати; для плеча и предплечья применяют абдукционную шину или под предплечье подкладывают подушку. Для больных с гипсовой повязкой на бедре должен быть щит на кровати, иначе гипс ломается. Переносить больных следует на жестких носилках, чтобы гипсовые повязки не ломались при переноске.
Дежурные врачи и сестры должны быть проинструктированы, что за состоянием больных в первые часы и дни после наложения глухой гипсовой повязки необходимо наблюдать особо. Пальцы поврежденной конечности после наложения гипсовой повязки должны иметь нормальный цвет. При цианозе пальцев, выраженной степени венозного застоя необходимо рассечь гипсовую повлеку по длине. Отечность пальцев, иногда с синеватой окраской кожи, свидетельствует о том, что повязка наложена туго. Пальцы должны обладать обычной недвижностью; отсутствие движений пальцев, если оно не обусловлено повреждением нервов, указывает на расстройство кровообращения, на сдавление. Чувствительность пальцев, особенно глубокая, также не должна быть нарушена. При отечности, неподвижности, потере чувствительности пальцев повязку нужно тотчас же рассечь и освободить подвергающееся давлению место.
Боль является важным симптомом. Поэтому после наложения глухой гипсовой повязки нельзя устранять боль наркотиками (морфин, пантопон), иначе можно не заметить наступления гангрены. Боль от сдавления (временами невыносимая) по своему характеру отличается от боли в ране. При появлении болей, указывающих на сдавление, гипсовую повязку следует рассечь по всей длине и слегка раздвинуть ее края. Если возникает хотя бы малейшее сомнение в правильности наложения повязки или при нарастании отека, ее лучше тотчас же рассечь.
Разрезают гипсовую повязку ножницами или электропилой. Ножницы ведут вдоль мягких частей тела, слегка отдавливая их. Важно правильно держать и вести ножницы. Режущая часть их должна стоять почти перпендикулярно к гипсовой повязке. Ножницы продвигают вперед каждый раз на расстояние около 1 см. Края разрезанной гипсовой повязки раздвигают рукой, специальными щипцами или обыкновенными слесарными клещами.
НАРУЖНЫЙ ЧРЕСКОСТНЫЙ КОМПРЕССИОННО-ДИСТРАКЦИОННЫЙ ОСТЕОСИНТЕЗ
С середины 80-х годов прошлого столетия стал развиваться так называемый компрессионный остеосинтез. Вначале применялись простые приспособления, которые после репозиции отломков должны были только создать устойчивую фиксацию. При этом фиксация достигалась с помощью двух, а иногда и четырех гвоздей типа Штейнмана, которые проводили через дистальный и проксимальный отломки, выше и ниже уровня перелома большеберцовой кости, в поперечном направлении к ее оси. После вправления отломков гвозди соединяли боковыми металлическими планками или вгипсовывали в наложенную гипсовую повязку. Первым обосновал плотное соединение костей при помощи скелетной фиксации отломков A. Lambotte в 1912 г. В СССР и за рубежом предложено несколько десятков аппаратов и приспособлений для компрессионного остеосинтеза. Одни из них предназначаются только для фиксации отломков, другие - для сопоставления отломков и осуществления компрессионного остеосинтеза.
Наиболее часто пользуются аппаратами Илизарова, Гудушаури, Ткаченко, Акулича, Волкова -Оганесяна, Калнберза и др.
По вопросу о сущности компрессионного остеосинтеза до сих пор имеются противоречивые представления. По мнению J. Key и Н. Сопnwell (1961), давление до некоторой степени способствует сращению кости, но избыточное давление вызывает рассасывание концов соприкасающихся отломков и ведет к несращению. J. Charnley (1948) утверждает, что при компрессионной силе в 80-100 фунтов на квадратный дюйм (13-16 кг/см2) он достигал состояния «клинического сращения» через 12-14 дней. R. Watson-Jones (1960) ставит под сомнение то, что какой-либо участок человеческой кости вообще может срастись в 12 дней. По его мнению, J. Charnley (1948) заблуждается, так как не учитывает, что большинство врачей под «клиническим сращением» понимают такое сращение, при котором становятся безопасными обычные усилия без наружной фиксации шиной. R. Watson-Jones не согласен с тем, что остеогенез стимулируется и ускоряется усиленной компрессией. Он считает, что давление может вызвать резорбцию, а не костное образование. «Переломы срастаются,-говорит он,- несмотря на компрессию, а не благодаря ей...».
Клинические наблюдения показывают, что положительные стороны компрессионного остеосинтеза проявляются в тех случаях, когда удается хорошо репонировать, сблизить, создать плотный контакт по всей поверхности излома между отломками и обеспечить их устойчивую неподвижность. Лучше всего плотный контакт между отломками создается при наличии плоских опорных поверхностей, когда имеются условия для первичного заживления отломков. Обычно это наблюдается при поперечных переломах. При такой фиксации отломков, особенно при поперечных переломах, нейтрализуются отрицательно влияющие на процесс сращения режущие, растягивающие и ротационные силы. Сама по себе компрессия (взаимодавление между отломками) не ускоряет заживление перелома и полезна лишь в той мере, в какой это необходимо для создания плотного контакта между отломками. Чрезмерное взаимодавление отломков если и не вредно, то во всяком случае не полезно. В. И. Стецула (1963) своими интересными экспериментальными исследованиями также показал, что компрессия не оказывает стимулирующего воздействия на регенерацию костной ткани, и если при этом не обеспечивается контакт по всей поверхности стыка костей, то в участках, где сохраняется щель, сращение произойдет тем позже, чем шире щель и чем больший объем новообразованной ткани потребуется для ее заполнения. К таким же выводам пришла Г. И. Лаврищева (1963) в эксперименте на собаках.
Таким образом, клинические наблюдения и экспериментальные исследования показывают, что решающее влияние на скорость сращения оказывает не компрессия, а степень сближения, протяженность контакта и устойчивая обездвиженность отломков. Чем плотнее сближены отломки тем меньше щель между ними на всем протяжении плоскости перелома и чем лучше обездвижены отломки, тем скорее они срастаются. Это полностью согласуется с современными общими принципами лечения переломов.
Эти соображения показывают, что название «компрессионный остеосинтез» не соответствует сущности данного метода переломов и правильнее было бы называть его «наружный устойчивый контактный остеосинтез», так как главное - в плотном контакте и устойчивом соединении отломков. Однако, учитывая, что термин «компрессионный остеосинтез» общепринят, мы в дальнейшем также будем им пользоваться.
Положительные стороны компрессионного остеосинтеза больше проявляются при переломах длинных трубчатых костей на уровне метафизов. В этих случаях отломки в губчатой (кости настолько сближаются, что (происходит некоторое внедрение одного отломка в другой. При свежих диафизарных переломах длинных трубчатых костей, особенно голени, отломки с помощью компрессирующих аппаратов хорошо репонируются, сближаются и обездвиживаются. В этом положительная сторона лечения таких переломов указанным способом.
Особенно целесообразно применять компрессионно-дистракционные аппараты при лечении открытых, инфицированных переломов и ложных суставов. К наиболее частым осложнениям при использовании компрессионно-дистракционных аппаратов, по данным А. В. Каплан и В. А. Скворцова (1975), относятся воспалительные явления или нагноение в местах проведения спиц. Предрасполагающим фактором является имеющийся или перенесенный ранее остеомиелит в области оперативного вмешательства. Причины возникновения этого осложнения- ошибки во время операций и в послеоперационном ведении больных.
К ошибкам во время операции относятся: 1) пренебрежение правилами асептики при проведении спиц; 2) длительность и непрерывность проведения спиц через склерозированные участки кости, особенно в местах, не прикрытых мышцами, что вызывает термические ожоги мягких тканей; 3) игнорирование такого простого и необходимого приема, как сдвигание кожи перед проведением шин в сторону, противоположную предполагаемой коррекции, что вызывает прорезывание спиц через кожу во время последующих манипуляций в аппарате; 4) проведение спиц непосредственно через остеомиелитический очаг.
Из ошибок в послеоперационном периоде следует отметить прежде всего недостаточно тщательный туалет и уход за спицами (в этих случаях вероятность нагноения возрастает с увеличением сроков применения аппарата). Сюда же следует отнести недостаточную стабильность фиксации в аппарате, что вызывает подвижность его блоков вместе со спицами, и недостаточно энергичные меры по борьбе с начальными воспалительными явлениями в области проведения спиц.
Остеомиелит в области проведения спиц также связан с указанными выше причинами. Он развивается с образованием в начальных стадиях характерных кольцевидных секвестров. Опасность возникновения остеомиелита увеличивается, если упорно продолжают лечение данным способом наложения аппарата при наличии выраженного нагноения в местах проведения спиц. В подобной ситуации необходимо либо сменить спицу, проведя ее через воспаленные участки кожи, либо переложить все кольцо аппарата, либо, если воспаление мягких тканей не прекращается, снять аппарат и перейти к другому методу лечения.
Боли в местах проведения спиц или неясной локализации с иррадиацией по ходу сегмента чаще всего возникают вследствие прорезывания спиц через кожу. Боли, иррадиирующие по ходу сегмента конечности, если отсутствуют неврологические расстройства, могут служить признаком того, что спица проходит вблизи нервного ствола и периодически давит на него при мышечных сокращениях. Болевой синдром может развиваться также при наличии флебитов и тромбофлебитов с соответствующими клиническими проявлениями. Во всех этих случаях также необходимо либо переложить спицу, кольцо, либо снять аппарат.
Недостаточная стабильность в области перелома может быть следствием технических погрешностей при наложении аппарата и зависеть от характера перелома (оскольчатые переломы на большом протяжении сегмента конечности с косой линией излома или большими краевыми дефектами костей, когда применение аппаратов нецелесообразно). Исключение составляют травмы с обширным повреждением мягких тканей, когда наложение аппарата показано главным образом для ухода за раной.
К техническим погрешностям относятся: наложение колец на разном расстоянии от линии перелома; наложение аппарата только из двух колец (без показаний к этому) при нестабильных переломах с созданием большого расстояния от плоскости кольца до линии перелома, что ведет ж подвижности фрагментов даже при небольших мышечных сокращениях; невозможность достаточной репозиции при неправильном соединении звеньев аппарата.
Кровотечение из мест проведения спиц чаще всего является следствием пролежня сосуда из-за давления на него проходящей рядом спицы. Повреждение сосудов спицей непосредственно в момент проведения ее возникает при грубом нарушении правил проведения спиц, когда, не учитывается топография сосудисто-нервных образований.
Прорезывание спиц через кость при осуществлении компрессии происходит вследствие проведения спиц слишком близко к концу фрагмента или непосредственно через плоскость дополнительного излома при оскольчатых переломах, а также при выраженном остеопорозе. В единичных случаях наблюдаются развитие невритов, парезов, ишемических явлений при длительной дистракции, внезапное нарушение стабильности и повторные смещения фрагментов в аппарате. Причинами их были повреждения нервных стволов при проведении спиц без учета топографии, слишком интенсивная дистракция на фоне трофических и рубцовых изменений тканей, поломка фиксаторов спиц, непрочность штанг и другие технические ошибки при наложении аппаратов.
