Фисенко елена полиектовна инструментальная диагностика осложнений контурной пластики тела гелевыми имплантатами
| Вид материала | Автореферат |
- На правах рукописи, 814.77kb.
- Тамбовское областное государственное учреждение, 105.55kb.
- Методика исследования специального оборудования не требуется. Для сбора кала используют, 74.49kb.
- Ультразвуковая диагностика и малоинвазивные методы лечения осложнений после оперативных, 622.01kb.
- А. С. Попов Изобретение радио Г. Маркони Современные средства связи (телевидение, сотовая, 27.99kb.
- Итоговые контрольные вопросы по факультетской терапии для 4 курса педиатрического факультета, 127.74kb.
- Фисенко Игнат Захарович: Жизнь семьи Фисенко до ареста отца Обыск, ссылка семьи в Томскую, 77.74kb.
- Календарно-тематический план лекций по курсу «Общая хирургия и анестезиология», 98.95kb.
- Перспективный метод лечения ожирения и его осложнений, 7885.05kb.
- «Белорусская медицинская академия последипломного образования», 397.72kb.
А Б
Рис.2. Распределение пациенток по областям коррекции мягких тканей нижних конечностей (А) и лица (Б) инъекционным введением геля
Сроки первичного обращения после пластики, в связи с развитием осложнений, варьировали от 2 недель до 12 лет (рис.3). Более ранние осложнения выявлены после пластики лица и молочной железы. После коррекции мягких тканей нижних конечностей максимальное количество осложнений приходилось на 4 год, после пластики молочных желез на 4-7 годы.







Рис.3. Сроки первичного обращения пациенток, в связи с развитием осложнений инъекционной контурной гелевой пластики тела
Название гелей, примененных для инъекционной пластики, 76,0% обследованных не знали. 14 женщин утверждали, что им введен полиакриламидный гель «Интерфал», 7 – «Формакрил». Объем введенного имплантата не могла назвать ни одна пациентка.
Оперативное лечение было выполнено 68 пациенткам по удалению геля из зоны введения и зон миграции. Повторные операции выполнены у 18,5% пациентов после пластики лица, у 55,8% после пластики молочной железы и 63.1% пациентов после пластики нижних конечностей (рис.4).
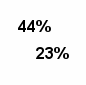

37%
39%
54%
Рис.4. Частота выполнения повторных хирургических вмешательств у пациенток с осложнениями инъекционной контурной гелевой пластики
Развитие полиакриламидного маммарного синдрома и гелевой болезни ног потребовало удаления больших объемов мягких тканей у 43 пациенток. Для восполнения утраченного объема им выполнено реэндопротезирование силиконовыми эндопротезами: у 33 пациенток реэндопротезирование молочной железы (76,7% наблюдений), из них у 4 (9,3%) – с одномоментной мастопексией; у 10 пациенток реэндопротезирование мягких тканей нижних конечностей (52,6% наблюдений): 1 пациентке выполнена – коррекция ягодиц, у 9 – голеней, из них у 2 в сочетании с коррекцией бедра.
III группу составили 55 женщин с фиброзно-кистозной болезнью (средний возраст – 35,1±10.6 лет). УЗИ молочной железы и регионарных лимфоузлов выполняли с помощью УЗИ по стандартным методикам (Svensson W.E., 1997; Заболотская Н.В. с соавт., 1997; Огнерубов Н.А. с соавт., 1998; Трофимова Е.Ю. с соавт., 2001, Сандриков В.А. с соавт., 2002). Результаты исследования данной группы пациентов использованы для разработки дифференциально-диагностических критериев заболеваний молочной железы с осложнениями увеличивающей инъекционной гелевой маммопластики.
IV группу – контрольная группа – составили 65 практически здоровых женщин (средний возраст – 34,2+10,8 года). Помимо изучения молочной железы по стандартным методикам, проводили УЗИ мягких тканей нижних конечностей и лица, взяв за основу ранее предложенные методики (Solbiati L. еt al., 1995; Надточий А.Г., 2000 и Зубарев А.В. с соавт., 2003). Результаты исследования данной группы пациентов использованы для проведения последующего сравнения с ультразвуковой картиной аналогичных тканей после контурной гелевой пластики тела.
План обследования пациенток после контурной пластики гелевыми имплантатами I и II групп включал в себя:
1. Клинический осмотр.
2. Ультразвуковое исследование по разработанному протоколу, включающему в себя:
- УЗИ мягких тканей, подвергающихся коррекции гелевыми имплантатами по ранее предложенным методикам в серошкальном режиме (В-режим) и самих гелевых имплантатов (оболочечных и безоболочечных), взяв за основу методики, предложенные H. Madjar (2000) и A.T. Stavros (2003).
- УЗИ зон регионарного лимфооттока и лимфоузлов (околоушных, шейных, надключичных, подключичных, подмышечных, парастернальных, паховых, бедренных, подколенных) в серошкальном режиме (В-режим).
- Цветовое допплеровское картирование тканей (ЦДК, в обязательном порядке) и спектральный анализ кровотока (по показаниям) в сосудах мягких тканей, подвергающихся коррекции гелевыми имплантатами, и регионарных лимфатических узлов.
УЗИ выполнены на аппаратах Aloka 5500 (Япония), Sonoline Elegra Simenes (Германия), Logiq 700MR GE, (США), ACUSON-128X/P 10М, ACUSON Sequoia 512 (США), интраоперационное УЗИ – B-K Мedical pro Focus (Дания) датчиками с частотой от 9,0 до 14,0 МГц.
Дополнительно для оптимизации исследования применяли режим второй гармоники, построение трехмерного изображения (3D) и режим панорамного сканирования (Sie Scape). Использовали максимально возможное 5-7-кратное увеличение изображения. При исследовании ягодичной области и в ряде случаев для осмотра крупной молочной железы для получения всей толщины мышечного массива (более 4-5 см), использовали линейные датчики с частотой сканирования 7,5 МГц и конвексные датчики с частотой 3,5 МГц.
3. Магнитно-резонансная томография (по показаниям) на высокопольном МР-томографе General Electric Signa Horizont (США) 1,5Т в межклиническом отделении магнитно-резонансной томографии ММА им. И.М. Сеченова без контрастирования, по ранее предложенным методикам (Azavedo E. et al., 1999, Middleton М.М. et al., 2006; Терновой С.К. с соавт., 2007). МРТ выполняли с целью оценки состояния имплантатов. В данном исследовании МРТ служила “Золотым стандартом” для оценки возможностей УЗИ в определении неосложненных вариантов течения послеоперационного периода после контурной пластики тела оболочечными и безоболочечными гелевыми имплантатами, а также при выявлении различного рода осложнений данного вида пластики. Использованный режим исследования не позволял судить о наличии или об отсутствии неопластических процессов в собственной молочной железе.
4. Рентгеновская маммография (по показаниям) выполнена на аппарате Mammodiagnost фирмы Philips (Германия) по стандартным методикам (Рожкова Н.И., 1993, 2005).
5. Морфологические методы исследования (цитология, гистология).
РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЯ И ИХ ОБСУЖДЕНИЕ
Одна из задач, поставленных в данном исследовании, часто встречающаяся в клинической практике, это оптимизация методов диагностики и протокола инструментального исследования пациенток после выполнения контурной пластики тела гелевыми имплантатами. Стандартное панорамное изображение зоны интереса с четкой дифференцировкой тканей и структур получали при выполнении МРТ, что позволяло достоверно оценить локализацию имплантата, его форму, симметричность, целостность его капсулы и место разрыва, наличие жидкостных и гелевых скоплений с определением их объема.
С помощью УЗИ, выполненного по разработанному протоколу, изучали отдельные срезы исследуемого объекта, применяя режим максимального увеличения, с детализацией мельчайших фрагментов изображения, что недоступно другим инструментальным методам диагностики, в т.ч. и МРТ. Однако метод субъективен, его результат определялся в первую очередь качеством ультразвуковой диагностической аппаратуры, частотой используемого датчика, а также опытом врача, проводящего исследование.
В результате проведенного анализа разработаны параметры оценки гелевых имплантатов как общие для оболочечных и безоболочечных имплантатов, так и конкретные для каждого из видов, на основании чего предложен протокол исследования пациенток после выполнения контурной гелевой пластики, представленный в таблице 2, использованный для изучения пациенток I и II групп.
Таблица 2
Протокол инструментального исследования гелевых имплантатов
 Вид имплантата Вид имплантатаКритерии оценки | Оболочечные (силиконовые эндопротезы) | Безоболочечные (инъекционно введенные гели) |
| Локализация | Субпекторальная, субмаммарная | Ретромаммарное пространство, под мышечной фасцией ног, над мышечно-фасциальным комплексом лица, вне зон коррекции |
| Размер | Длина, толщина, симметричность | Размер и объем гелевых массивов |
| Форма | Овальная, полулунная, сигарообразная, др. | Единый массив, фрагменты, ячеистый тип в области лица |
| Контуры | Ровные, четкие | (Не)ровные, (не)четкие |
| Капсула: толщина, структура, форма | Капсула эндопротеза, фиброзная капсула | Фиброзная капсула |
| Структура геля | Однородная | |
| Миграция геля | Нет /есть - с указанием локализации, размеров и объема фрагментов | |
| Окружающие ткани: - структура - сосудистый рисунок | Сохранена | |
| Не усилен | ||
Результаты исследования пациентов после пластики оболочечными силиконовыми эндопротезами (I группа)
Проведен сравнительный анализ результатов дооперационного УЗИ молочной железы женщин I группы с врожденной гипоплазией железы и молочной железы женщин аналогичного возраста контрольной IV группы. Установлено достоверное уменьшение толщины железистого треугольника менее 1,0 см при врожденной гипоплазии (p<0,05), соответственно: 0,68±0,15 см и 1,6±0,2 см. Скорости кровотока в обеих группах достоверно не отличались и составили: максимальная скорость кровотока (Vmax)=0,13±0,02 м/с; минимальная скорость кровотока (Vmin)=0,07±0,02 м/с; резистивный индекс (RI)=0,73±0,07; пульсативный индекс (РI)=1,43 ± 0,33.
При неосложненном варианте течения послеоперационного периода форма оболочечных (силиконовых) эндопротезов молочной железы и ягодиц была овальная, полулунная или веретеновидная, голени и бедра – вытянутая, веретеновидная или сигарообразная. Контур эндопротезов был четкий, непрерывный, слабоволнистый. Внутренняя структура содержимого эндопротезов была однородная, без дополнительных включений.
В раннем послеоперационном периоде наличие умеренного количества жидкости вокруг силиконового имплантата закономерно. Толщина его на ногах составляла по данным УЗИ 0,3±0,11 см. В ретромаммарном пространстве жидкость хорошо определялась между волнами капсулы имплантата, толщина ее достигала 0,6±0,18 см, по краям эндопротеза – 0,8±0,45 см. При этом глубина волн составила 0,5±0,12 см. При проведении динамического теста (давление ультразвуковым датчиком или пальпация под датчиком) волны легко расправлялись и меняли конфигурацию.
Через 3-4 недели после операции при проведении динамического УЗИ между мышечной фасцией и капсулой эндопротеза выявлялась дополнительная гиперэхогенная структура линейной формы, первоначально прерывистая – формирующаяся фиброзная капсула вокруг инородного тела. В последующем капсула лоцировалась вокруг эндопротеза в виде тонкой непрерывной гиперэхогенной полоски толщиной 0,3±0,04 мм. Это не затрудняло пальпацию эндопротеза под датчиком, волны его капсулы легко расправлялись и перемещались в другие участки имплантата.
Показано, что фиброзная капсула повторяла контур расположенных вокруг нее анатомических структур (молочная железа, грудные мышцы, фасции, т.е. ложе эндопротеза), формируясь вокруг эндопротеза вместе с окружающей его жидкостью, а не вокруг непосредственно самого эндопротеза, как это представлялось ранее (Рябчикова Е.И. с соавт., 1999; Добрякова О.Б. с соавт., 2004 и др.). В последующем формирование комплекса фиброзная капсула/капсула эндопротеза проходило по трем вариантам.
Вариант 1. Жидкость равномерно окружала слабоволнистый контур эндопротеза, при этом площадь поверхности формирующейся перипротезной фиброзной капсулы превышала площадь поверхности имплантата. В позднем послеоперационном периоде при постепенном уменьшении количества жидкости фиброзная капсула приближалась к капсуле эндопротеза и повторяла его контур. Данный вариант считали благоприятным. Он выявлен у большинства пациентов с неосложненным течением послеоперационного периода – 76.8% наблюдений.
Вариант 2. Определен в 4.5% наблюдений (при установке эндопротеза бόльшего объема, чем это необходимо, в связи с настойчивой просьбой пациенток). Процесс формирования перипротезной фиброзной капсулы происходил так же, как при первом варианте. Однако волнистость контура эндопротеза была более выражена и сохранялась в отдаленном послеоперационном периоде.
Вариант 3. Неравномерное распределение жидкости и скопление ее между глубокими волнами (преимущественно по периферии эндопротеза) в раннем послеоперационном периоде приводило к формированию фиброзной капсулы изначально по площади меньше площади поверхности имплантата. Фиброзная капсула не повторяла контур эндопротеза. Натягиваясь между глубокими его волнами как «тетива», фиброзная капсула не давала волнам расправляться. При незначительном ее уплотнении и сокращении, происходило увеличение глубины складок капсулы эндопротеза, формировались «углообразные выпячивания», на возникновение которых указывает ряд авторов, как на проявление капсулярной контрактуры (Павлюченко Л.Л., с соавт., 1997; Боровиков А.М., 2007). Данный вариант выявлен в 18,7% наблюдений. У 5 из этих пациентов в дальнейшем выявлен капсулярный фиброз, с последующим развитием капсулярной контрактуры у 2 пациентов, что позволило этот вариант считать прогностически неблагоприятным по развитию данного осложнения. К мерам профилактики подобного формирования фиброзной капсулы можно отнести выполнение в раннем послеоперационном периоде более тщательной компрессии и для равномерного распределения жидкости вокруг эндопротеза – более продолжительного курса массажа (до момента образования фиброзной капсулы).
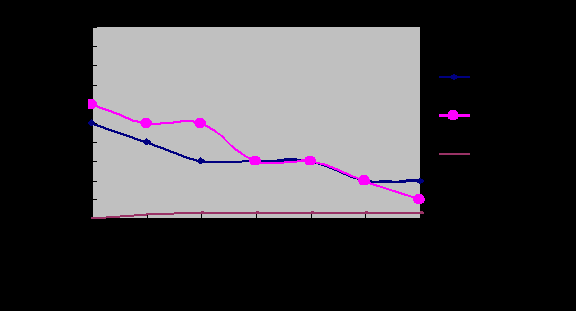
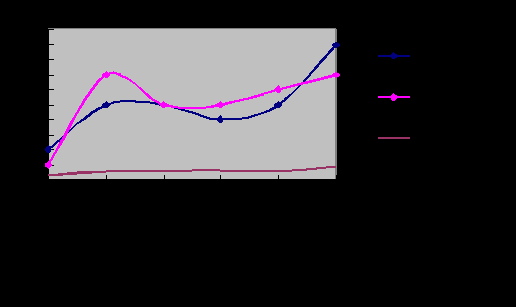
Выявлена закономерность изменения контура эндопротеза, свободной жидкости и состояния перипротезной фиброзной капсулы как в неосложненном варианте, так и при развитии ряда осложнений (рис.5,6).
 мм
мм
Рис.5. Динамика изменений глубины волн капсулы эндопротеза, уровня свободной жидкости и толщины перипротезной фиброзной капсулы по данным УЗИ в неосложненном варианте после увеличивающей маммопластики с помощью оболочечных (силиконовых) эндопротезов
При неосложненном течении количество свободной жидкости и глубина волн капсулы эндопротеза уменьшались постепенно в течение первых 12 месяцев. В последующем жидкость определялась только на большом увеличении в виде тонкой полоски, волнистость капсулы эндопротеза была слабо выражена. Фиброзная капсула оставалась в пределах нормальных показателей.
Преходящее локальное утолщение фиброзной капсулы определялось в зоне развития серомы. Стойкое локальное утолщение фиброзной капсулы до 0,55±0,07 мм выявлено в зоне развития гематомы и воспалительного процесса, что совпадает с мнением А.Б. Шехтер с соавт. (1995) и Л.Л. Павлюченко с соавт. (1997) об учащении развития капсулярного фиброза после сером, гематом и воспалительных процессов.
 мм
мм
Рис.6. Диапазон распределения средних значений глубины волн капсулы эндопротеза, уровня свободной жидкости и толщины перипротезной фиброзной капсулы при осложнениях увеличивающей маммопластики оболочечными силиконовыми эндопротезами
По результатам динамического УЗИ разработаны ранние признаки капсулярного фиброза и капсулярной контрактуры по состоянию перипротезной фиброзной капсулы и капсулы эндопротеза, соответствующие клинической классификации степени уплотнения молочной железы по Бейкеру.
В случае развития начальных проявлениях капсулярного фиброза (I-II степень по Бейкеру) отмечено изменение перипротезной фиброзной капсулы в виде неравномерного повышения ее эхогенности и толщины до 0,5±0,04 мм. Динамические тесты указывали на сохранение подвижности волн капсулы эндопротеза, но с быстрым восстановлением их первоначальной формы. Присоединение капсулярной контрактуры характеризовалось изменением (округлением) формы силиконового эндопротеза, появлением глубоких (более 0,6 см), грубых, устойчивых к давлению датчиком или пальпации, волн, увеличением эхогенности и толщины перипротезной фиброзной капсулы до 0,9±0,04 мм (что достоверно отличалось (p<0,05) от ее величины при неосложненном варианте течения послеоперационного периода – рис.7), нарушением дифференцировки между слоями капсулы эндопротеза, перипротезной фиброзной капсулой и окружающими гиперэхогенными мягкими тканями, слиянием их изображений в общий конгломерат. Эта картина соответствовала III-IV степени уплотнения молочной железы по Бейкеру.
 мм
мм

капсулярная неосложненный
контрактура вариант
Рис.7. Средние значения величины перипротезной фиброзной капсулы при неосложненном варианте течения послеоперационного периода и при развитии капсулярной контрактуры III-IV степени по Бейкеру.
В таблице 3 представлено соотношение клинических проявлений и ультразвуковых признаков капсулярной контрактуры по стадиям Бейкера.
Чувствительность УЗИ в диагностике капсулярной контрактуры составила 96.8%.
Таблица 3
Соотношение ультразвуковых и клинических признаков капсулярной
контрактуры по Бейкеру
 УЗ признаки УЗ признакиСтепень контрактуры | Толщина фиброзной капсулы (мм) | Глубина волн эндопротеза (см) | Динамический тест |
| I степень | 0,3±0,04 | 0,2–0,5 см | Волны легко расправляются |
| II степень | 0,5±0,04 | >0,5 см | Волны восстанавливают конфигурацию |
| III - IV степень | 0,9±0,045 (p<0,05) | > 0,6 см | Волны не расправляются |
Анализ полученных результатов инструментального исследования пациенток I группы после увеличивающей маммопластики с помощью силиконовых эндопротезов в неосложненном варианте и при выявлении осложнений подтвердил мнение, высказанное Г.И. Лукомским с соавт. (1997), о целесообразности разграничения понятий «капсулярный фиброз» и «капсулярная контрактура», а также о возможности развития капсулярного фиброза без наличия капсулярной контрактуры. Выявленные варианты формирования фиброзной капсулы показали один из механизмов возможного развития наиболее частого осложнения данного вида пластики – капсулярной контрактуры.
Так, при втором варианте течения послеоперационного периода даже незначительное уплотнение фиброзной капсулы и ее сокращение, приведет к развитию контрактуры эндопротеза, что подтверждает мнение ряда исследователей, указывающих на высокую вероятность развития капсулярной контрактуры после установки эндопротеза бóльшего размера, чем сформированное ложе эндопротеза (Павлюченко Л.Л. с соавт., 1997; Айвазьян Г.В. с соавт., 1998 и др.).
Показано, что при клинических признаках II степени изменений эндопротеза по Бейкеру, по данным УЗИ могли быть выявлены только признаки локального капсулярного фиброза, также могло быть сочетание капсулярного фиброза и капсулярной контрактуры. У всех пациенток с клиническими проявлениями капсулярной контрактуры III - IV степени по Бейкеру определялись признаки и капсулярного фиброза, и капсулярной контрактуры.
Возможности МРТ не позволили выявить развитие начальных признаков капсулярного фиброза. Диагностика капсулярной контрактуры проводилась по совокупности признаков, включающих изменение формы эндопротеза (его округление), выявление грубых складок имплантата, деформирующих его контур, изменение фиброзной капсулы и ее утолщение более 1,0 мм.
В результате проведенного исследования подтверждена высокая эффективного выявления жидкостных скоплений мягких тканей (серомы, гематомы, гель) с помощью УЗИ и МРТ, показанная в работах предшествующих лет (Middleton M.S., 1998; Заболотская Н.В. с соавт., 2005 и др.). Чувствительность обоих методов достигала 100,0%.
МРТ с высокой чувствительностью (100,0%) и специфичностью (88,2%) позволяла диагностировать надрывы и разрывы оболочечных силиконовых эндопротезов как внутренние без нарушения целостности фиброзной капсулы, так и наружные с нарушением фиброзной капсулы (классификация по Azavedo E. еt al., 1999). Анализируя результаты УЗИ, выявлен дополнительный тип ультразвуковой картины разрыва у пациентов с капсулярной контрактурой, перенесших многократные хирургические вмешательства. Плотная фиброзная капсула или ее фрагменты не пропускали ультразвуковые лучи, затрудняя локацию глубже расположенных тканей, что явилось причиной снижения чувствительности метода до 83,3%, при специфичности 86,7%, сопоставимой с МРТ.
Следует отметить, что во всех наблюдениях предварительный диагноз, сформулированный на основании клинических показателей и данных УЗИ, полностью совпадал с результатами последующих МРТ.
