Ядыкин александр Александрович урогенитальный кондиломатоз у мужчин: клиника, диагностика и лечение
| Вид материала | Автореферат |
- Тема Абсцесс, гангрена легкого и бронхоэктатическая болезнь, 394.58kb.
- 1. Параректальные свищи. Этиология. Патогенез. Классификация. Клиника. Диагностика., 80.83kb.
- Календарно-тематический план лекций по курсу «Общая хирургия и анестезиология», 98.95kb.
- Острый бронхит. Клиника, диагностика, лечение, 38.27kb.
- Обследование и лечение в сеуле клиника Святой Марии, 23.92kb.
- Методические рекомендации для практического занятия, 78.17kb.
- Тематический план практических занятий № п/п Темы практических занятий Кол-во часов, 60.6kb.
- Диагностика, клиника и лечение поражения центральной нервной системы туберкулезной, 140.99kb.
- Цикл тематического усовершенствования, 705.38kb.
- Кардиология, 60.83kb.
На правах рукописи
ЯДЫКИН
Александр Александрович
УРОГЕНИТАЛЬНЫЙ КОНДИЛОМАТОЗ У МУЖЧИН:
КЛИНИКА, ДИАГНОСТИКА И ЛЕЧЕНИЕ
14.01.23 – урология
14.01.10 – кожные и венерические болезни
АВТОРЕФЕРАТ
диссертации на соискание учёной степени
кандидата медицинских наук
Санкт-Петербург
2011
Работа выполнена в ГОУ ВПО «Санкт-Петербургская государственная медицинская академия имени И.И. Мечникова» Министерства здравоохранения и социального развития Российской Федерации.
Научные руководители: Доктор медицинских наук
Топузов Марлен Эскендерович
Доктор медицинских наук
Ключарёва Светлана Викторовна
Официальные оппоненты: Доктор медицинских наук, профессор
Аль-Шукри Сальман Хасунович
Доктор медицинских наук, профессор
Сухарев Алексей Владимирович
Ведущее учреждение: ФГБОУ ВПО «Санкт-Петербургский государственный университет», медицинский факультет.
Защита диссертации состоится « 19 » декабря 2011 года в ___часов на заседании диссертационного совета Д 208.090.05 при Государственном бюджетном образовательном учреждении высшего профессионального образования «Санкт-Петербургский государственный медицинский университет им. акад. И.П. Павлова» Министерства здравоохранения и социального развития Российской Федерации по адресу: 197022, Санкт-Петербург, ул. Л. Толстого, д. 6/8.
С диссертацией можно ознакомиться в библиотеке ГОУ ВПО «Санкт-Петербургский государственный медицинский университет им. акад. И.П. Павлова» Министерства здравоохранения и социального развития Российской Федерации.
Автореферат разослан «_____» _______________2011 г.
Ученый секретарь диссертационного совета
доктор медицинских наук, доцент Мясникова М.О.
Общая характеристика работы
Актуальность темы исследования. В последние годы в Российской Федерации, а также в ряде других стран, отмечается высокая распространённость папилломавирусной инфекции (ПВИ) с тенденцией к росту заболеваемости [Жолобов В.Е., 2006; Palefsky J.M., 2007]. Диагностика, лечение и профилактика этой инфекции становится одной из приоритетных задач в медицине, среди врачей различного профиля.
В настоящее время доказана ведущая роль онкогенных типов вируса папилломы человека (ВПЧ) в этиопатогенезе злокачественных новообразований аногенитальной области, в том числе рака шейки матки, рака полового члена, уретры. Исследуется роль ВПЧ в индукции рака мочевого пузыря и простаты [Сафронникова Н.Р., 2006; Шипицына Е.В., 2007; Чиссов В.И., 2008; Favre M., 2008]. ВПЧ низкого онкогенного риска (6 и 11 типы) вызывают развитие кондиломатоза аногенитальной области [Дмитриев Г.А., 2006].
Несмотря на широкие возможности диагностики заболевания, разработанные теоретические и методические основы единой системы эпидемиологического надзора и профилактики ПВИ и, ассоциированных с этой инфекцией, злокачественных новообразований, в том числе аногенитальной области, не редко пациенты обращаются к специалистам с длительным сроком манифестации заболевания. Это, связано с широким распространением субклинических и бессимптомных форм ПВИ, диагностика которых, порой, затруднительна [Бебнева Т.Н., 2007; Кузнецова Ю.Н., 2006].
На современном этапе развития медицины в мире, имеется множество методов консервативной и деструктивной терапии, однако эффективность их, порой, крайне низкая. Частота рецидивов заболевания у пациентов, прошедших курс лечения, остаётся высокой [Xie F.M., 2007; Chen K., 2007; Исаков В.А., 2007].
Особое внимание, по сравнению с другими специалистами, уделяют ВПЧ-инфекции врачи-гинекологи, в то время как мужчины остаются недообследованные или получают лечение в недостаточном объёме [Аполихина И.А., 2007].
Эти и многие другие вопросы, возникшие при изучении патогенеза, накопления опыта диагностики, лечения и профилактики урогенитального кондиломатоза у мужчин, определили актуальность проблемы, особенно в свете реализации национального проекта «Здоровье» и послужили основанием для проведения данного исследования.
Цель исследования: улучшение результатов лечения мужчин с урогенитальным кондиломатозом.
Задачи исследования:
1. Изучить распространённость папилломавирусной инфекции среди взрослого мужского населения Санкт-Петербурга, определить группы и факторы риска заболеваемости данной патологией.
2. Определить особенности современного клинического течения папилломавирусной инфекции у мужчин.
3. Оценить частоту встречаемости основных типов ВПЧ и сопутствующих микстинфекций передаваемых половым путём у больных с урогенитальным кондиломатозом.
4. Провести сравнительный анализ эффективности различных методов инвазивного лечения урогенитальных кондилом у мужчин.
5. Оценить изменения показателей иммунного статуса больных папилломавирусной инфекцией в зависимости от выбранной инвазивной методики лечения.
6. Разработать алгоритм лечения мужчин с урогенитальным кондиломатозом.
Научная новизна исследования. Доказана высокая распространённость урогенитального кондиломатоза среди взрослого мужского населения Санкт-Петербурга с преимущественным поражением лиц 21–30 лет, ведущих активную сексуальную жизнь. Установлены часто встречаемые клинические формы кондиломатоза у мужчин и взаимосвязь зоны поражения урогенитальной области с вероятностью поражения уретры. Дана оценка частоты встречаемости сопутствующей микстинфекции у мужчин с остроконечными кондиломами половых органов. Обоснована возможность применения различных методов инвазивной терапии в зависимости от клинического течения заболевания, а также разработаны оптимальные параметры высокоинтенсивного лазерного излучения в терапии урогенитальных кондилом. Выявлена взаимосвязь между методами инвазивной терапии и степенью улучшения иммунограммы после лечения. Разработан новый оптимальный лечебный алгоритм для пациентов, страдающих урогенитальным кондиломатозом.
Практическая значимость работы. Разработанные показания к выбору метода инвазивной терапии урогенитального кондиломатоза у мужчин позволили улучшить результаты лечения пациентов. Выявленная высокая частота поражения уретры кондиломатозом требует обязательного выполнения уретроскопии пациентам с поражением наружного отверстия уретры. Полученные результаты имеют важное значение для совершенствования мер профилактики заболеваемости урогенитальным кондиломатозом.
Основные положения, выносимые на защиту:
1. Папилломавирусная инфекция у мужчин, проявляющаяся урогенитальным кондиломатозом, относится к числу социально-значимых медицинских проблем, что подтверждает высокая распространённость заболевания в Санкт-Петербурге, с тенденцией к росту и с преимущественным поражением молодых людей.
2. Среди клинических проявлений кондиломатоза у мужчин, преобладают веррукозные формы. При наличии остроконечных кондилом наружного отверстия уретры, не редко поражаются и другие отделы мочеиспускательного канала.
3. В большинстве случаев у мужчин с урогенитальными кондиломами выявляются низкоонкогеные типы вируса папилломы человека. Среди сопутствующей микстинфекции преобладает хламидиоз.
4. Высокоинтенсивное лазерное излучение является наиболее эффективным методом лечения пациентов страдающих урогенитальным кондиломатозом с большой площадью поражения и позволяют значимо сократить сроки разрешения клинических проявлений и снизить вероятность возникновения рецидивов заболевания.
5. Наилучшие показатели иммунограммы у пролеченных пациентов выявляются в результате воздействия лазерных инвазивных методик.
6. Разработанный алгоритм лечения пациентов с урогенитальными кондиломами позволит повысить эффективность лечения.
Личный вклад автора в исследование. Конкретное личное участие автора в получении научных результатов исследования, излагаемых в диссертации, осуществлялось на всех этапах исследования. Произведены планирование диссертации, разработка формализованной карты. Проведена обработка данных, полученных из медицинских учреждений, по урогенитальному кондиломатозу у мужчин, клиническое обследование и лечение 1910 пациентов. Установлено диспансерное наблюдение за пациентами, прошедшими курс лечения урогенитального кондиломатоза. Доля участия автора в сборе информации более 80%, а в анализе и обобщении материала – 90%.
Апробация работы. Материалы исследования доложены и обсуждены на Международных, Всероссийских и региональных конференциях, совещаниях и семинарах: XXXVIII научно-практической конференции дерматологов и врачей смежных специальностей (Санкт-Петербург, 2003); научно-практической конференции «Первый Российский конгресс дерматовенерологов» (Санкт-Петербург, 2003); научно-практической конференции «Высокие хирургические, лазерные и информационные технологии в медицине Санкт-Петербурга и Северо-западного региона Российской федерации: перспективы дальнейшего развития» (Санкт-Петербург, 2003); конференции «Российско-шведский проект по контролю и профилактики ИППП» (Санкт-Петербург, 2004); научно-практической конференции «Проблемы укрепления здоровья и профилактика заболеваний (Санкт-Петербург, 2004); научно-практической конференции «Урогенитальные инфекции – междисциплинарная проблема» (Санкт-Петербург, 2005); научно-практической конференции «Человек и его здоровье-2005» (Санкт-Петербург, 2005); научно-практической конференции «Частные вопросы дерматовенерологии» (Саратов, 2006); II Всероссийском конгрессе дерматовенерологов (Санкт-Петербург,2007); 3-й межрегиональной научно-практической конференции «Доброкачественные новообразования и инфекции в урологии и гинекологии» (Санкт-Петербург, 2008); научно-практической конференции «Актуальные вопросы экспериментальной и клинической медицины-2009» (Санкт-Петербург, 2009); научно-практической конференции «Современные технологии в диагностике и лечении урологических заболеваний» (Санкт-Петербург, 2009); конференции молодых ученых Харьковской медицинской академии последипломного образования «Медицина XXI столетия» (Харьков, 2009); научно-практической конференции «Актуальные проблемы медицины и биологии» (Санкт-Петербург, 2010).
Внедрение полученных результатов в практику. Материалы исследования использованы при разработке методических рекомендаций «Применение хирургических лазеров в лечении остроконечных кондилом», утвержденные научно-координационным советом СПбГМА им. И.И. Мечникова, 2009 г. (Санкт-Петербург, Пискарёвский пр.,47). Основные положения и практические рекомендации диссертации внедрены в клиническую практику врачей городского кожно-венерологического диспансера №4 (Санкт-Петербург, Савушкина ул, 104), отделения урологии городской многопрофильной больницы №2 (Санкт-Петербург, Учебный пер., 5), городской больницы Святой преподобномученицы Елизаветы (Санкт-Петербург, ул. Вавиловых, 14), клинической больницы имени святителя Луки (Санкт-Петербург, Чугунная ул., 46). Результаты исследования используются в преподавании на циклах урологии и кожных и венерических болезней в учебных программах лечебного и медико-профилактического факультета, при подготовке интернов и клинических ординаторов на кафедрах урологии и кожных и венерических болезней Санкт-Петербургской государственной медицинской академии имени И.И. Мечникова (Санкт-Петербург, Пискарёвский пр.,47).
Публикации. По теме диссертации опубликовано 23 научные работы, в том числе 3 печатные научные работы в центральных периодических изданиях, рекомендованных Высшей Аттестационной Комиссией Министерства образования и науки Российской Федерации.
Структура и объём диссертации. Диссертация изложена на 182 страницах машинописного текста и состоит из введения, обзора литературы, двух глав собственных исследований, заключения, выводов, практических рекомендаций, списка цитируемой литературы и приложений. Диссертация иллюстрирована 28 таблицами и 21 рисунком и 2 приложениями. Библиографический указатель включает 290 источников литературы, в том числе 131 отечественных и 159 иностранных авторов.
Содержание работы
Пациенты и методы исследования
Основу работы составили данные обследования, лечения и наблюдения за 1910 больными мужчинами в период с 2001 по 2009 год, страдающими урогенитальным кондиломатозом в возрасте от 21 до 60 лет (средний возраст 27±3,6). Пациенты проходили обследование и лечение в клиниках дерматовенерологии и урологии, клинико-диагностической лаборатории ГОУ ВПО Санкт-Петербургской медицинской академии им. И.И. Мечникова, а также в районных кожно-венерологических диспансерах (КВД) №9 и №4 и кабинетах урологов городских поликлиник №111, №112, №41, №55.
В целях формирования однородной выборки больных, принимавших участие в исследовании, были использованы критерии включения и исключения, призванные к обеспечению репрезентативности, внешней и внутренней достоверности и воспроизводимости результатов научной работы в изучаемых группах. В группу сравнения были включены 725 мужчин, страдающих урогенитальным кондиломатозом сопоставимого возраста, без сопутствующей патологии, с верифицированным ВПЧ 6/11 типа, с площадью остроконечной кондиломы 0,5–2,0 см2. Документирование результатов исследования для последующей статистической обработки осуществлялось посредством заполнения индивидуальной медицинской карты больного.
При обследовании пациентов применяли бактериоскопический, метод прямой и непрямой иммунофлюоресценции, молекулярно-биологический, культуральный, серологический метод, иммунологические методы исследования, а также патоморфологическое исследование. Оценка состояния слизистой уретры проводилась с помощью уретроскопии. Сухая уретроскопия проводилась с помощью уретроскопа типа Valentin`а, а ирригационная уретроскпия выполнялась с помощью ригидного уретероскопа фирмы Storz (Германия). Все выполняемые лабораторные и инструментальные исследования выполнялись в соответствии с приказами Министерства здравоохранения и социального развития РФ и методическими рекомендациями для врачей.
Для лечения больных мужчин с аногенитальными кондиломами использовались четыре инвазивных метода терапии: бесконтактная лазерная фотодеструкция с использованием лазера на парах меди (БЛФД), контактная абляционная лазерная термодеструкция посредством использования полупроводникового лазера (КЛТД), электрокоагуляция (ЭК), криодеструкция (КД). Кроме того, все пациенты получали общепринятую противовирусную терапию.
БЛФД выполнялась посредством использования лазерного аппарата «Яхрома-Мед» (регистрационное удостоверение МЗ РФ № N29/01040400/0608-00). КЛТД выполнялась с применением лазерного аппарата АЛПХ-01-"ДИОЛАН" (регистрационное удостоверение МЗ РФ № ФС 022а2005/2610-05). ЭК аногенитальных бородавок у мужчин выполнялась с помощью аппарата электрохирургического высокочастотного ЭХВЧ-300-03-«ФОТЕК» (регистрационное удостоверение МЗ РФ № 29/01060602-03). Для КД использовали аппликаторы диаметром 3–5 мм.
Вычисление площадей остроконечных кондилом осуществлялось на основании их графических TIFF-изображений с использованием программы Data Master 2000 (© 1993, 2003 RRR), предназначенной для визуального редактирования и численной обработки данных. Для изучения субъективной оценки пациентом качества лечения нами был разработан метод интервьюирования пациентов на основании рекомендаций В.П. Адаскевича (2004).
Для научной систематизации, обобщения и анализа материалов исследования был использован ряд общепринятых статистических методов параметрической и непараметрической статистики. Для распределения участников в группы сравнения был использован метод рандомизации. Статистическая обработка результатов исследования проведена на персональном компьютере Intel Pentium Core 2Duo 1800 c операционной системой Windows XP Home Edition SP2 с использованием пакета прикладных программ Microsoft Office и Statistica 6.0.
Результаты исследования
В результате исследования было выявлено, что чаще всего урогенитальным кондиломатозом страдают мужчины молодого сексуально-активного возраста от 21 до 30 лет – 1129 человек (59,1%, р <0,001).
Показатели заболеваемости аногенитальными бородавками составили 40,0±0,9 на 100000 населения в 2001 г. и 47,0±0,9 на 100000 населения в 2009 г., абсолютный прирост составил за этот период 6,6 на 100000 населения, темп прироста за анализируемый период – 16,3%, а среднегодовой темп прироста – 2,1%, что является достаточно высоким показателем. В 2007 году отмечался максимальный уровень заболеваемости – 59,7±1,2 на 100000. Снижение количества выявленных случаев кондиломатоза наружных половых органов в 2009 году может быть связано с обращением пациентов в частные коммерческие клиники и отсутствием должной регистрации случаев данного заболевания.
Оценка частоты встречаемости кондиломатоза среди разных социально-профессиональных групп показала, что заболеваемость урогенитальным кондиломатозом превалирует среди рабочих и служащих (26,6%). Высокий удельный вес оказался среди студентов (23,1%) и неработающего населения трудоспособного возраста (20,6%). Реже всего заболеваемость кондиломатозом встречается у работников медицинских и образовательных учреждений (12,5%), предпринимателей (11,9%) и работников сферы обслуживания (5,3%). Из всех пациентов 78,3% имели сексуальные отношения с двумя и более женщинами. Наиболее активная в сексуальном отношении категория молодых мужчин является группой риска заражения и распространения ПВИ.
На момент обращения сроки манифестации клинических проявлений составляли от 5 дней до 4 месяцев, в 31,9% случаев (p <0,001) 3 недели. Первично по поводу данного заболевания обращались 73,7% пациентов. Выявленные особенности ПВИ у мужчин могут быть связаны с низким уровнем осведомлённости больных о заболеваниях передающихся половым путём и неадекватной просветительской работой среди населения медицинскими работниками.
Топографические особенности кондиломатоза полового члена связаны с основным путём передачи ПВИ. У 16,3% пациентов остроконечные кондиломы располагались изолированно на головке полового члена, у 14,4% – на крайней плоти полового члена, у 11,9% мужчин поражалось наружное отверстие уретры. Кроме ограниченного процесса нередко имело место сочетанное поражение кондиломами различных участков аногенитальной области. В 18,7% случаев отмечалось сочетанное поражение головки полового члена и наружного отверстия уретры, у 16,9% больных была поражена головка полового члена и крайняя плоть, у16,7% пациентов – крайняя плоть полового члена и наружное отверстие уретры. Таким образом, у 47,3% пациентов выявлялось ограниченное или сочетанное поражение наружного отверстия уретры кондиломами, что потребовало в последующем дополнительного обследования этих пациентов. В 47,3 % случаев при обследовании были выявлены веррукозные формы остроконечных кондилом, а у 15,4% пациентов – кератотическая форма. Полученные данные имеют значение при выборе метода дальнейшей диагностики и инвазивного лечения.
Одним из важнейших вопросов является проблема папилломавирусной микстинфекции. У 52,3% больных с выявленными сопутствующими урогенитальными инфекциями нередко определялось сочетание двух и более инфекций с кондиломатозом. У 49,4% из этих больных выявлялось сочетание с одной инфекцией, с двумя – 25,6%, с тремя – 16,1% , а с четырьмя и более – 8,9%. В 23,1% случаев выявлялся хламидиоз (p < 0,001) , в 16,4% – микоплазмоз, уреаплазмоз – у 15,1% пациентов и кандидоз в 14,9% случаев. Эти результаты характеризуют пациентов с остроконечными кондиломами как группу высокого риска распространения смешанных инфекций, передаваемых половым путём.
В 63,3% случаев наблюдения при обследовании выявлялся лишь один из типов вируса. Сочетание ВПЧ 6/11 типов было обнаружено у 79,5% больных, ВПЧ 16/18 типов – у 15,2% пациентов, ВПЧ 31/33 типов – у 1,6%; одновременное присутствие ВПЧ 6/11 и 16/18 типов было зафиксировано у 3,7% пациентов. В 57,6% случаев остроконечные кондиломы ассоциируются с ВПЧ низкого онкогенного риска 6 типа и в 20,8% – 11 типа. Кроме того, у 9 больных (0,8%), при наличии кондилом урогенитальной области, ВПЧ при ПЦР диагностике не обнаруживались. Пациенты с выявленными ВПЧ высокоонкогенного типами относятся к группе риска по онкологическим заболеваниям.
В результате проведенных исследований у всех пациентов до лечения были установлены признаки наличия вторичного иммунодефицита, о чем можно судить на основании достоверного снижения общего количества Т-лимфоцитов в периферической крови больных по сравнению с контрольной группой больных, особенно это было заметно в группе пациентов в качестве лечения, которым применялась криодеструкция остроконечных кондилом (51,9±3,8%).
В ходе проведения исследования в плазме крови пациентов было зарегистрировано достоверное снижение абсолютного и относительного количества CD3+ (до 42,32±2,05%), CD4+ (до 26,64±2,23%), CD16+ (до 9,85±1,01%), в то же время уровень содержания CD8+ повышался (до 38,04±2,83%), те же изменения происходили с показателем уровня CD22+, уровень которого увеличился до 27,03±1,59%.
В группе больных с папиломавирусной инфекцией так же наблюдалось снижение показателя иммунорегуляторного индекса (ИРИ), уменьшение уровня концентрации сывороточных Ig A (до 1,25±0,12 мг/мл) и Ig G (до 12,27±1,26 мг/мл), а уровень содержания Ig класса М наоборот увеличивался (до 2,59±0,34 мг/мл).
В процессе лечения отмечалась клинически значимая, тенденция к нормализации показателя абсолютного содержания Т-клеток в крови пациентов, которая была более выражена в начальной фазе испытаний, при первом динамическом контроле (до 55,3±2,0% в группе больных получавших лечение с помощью КЛТД и до 52,5±3,7% в группе ЭК). Достоверное увеличение показателя содержания CD3+ констатировалось и в заключительной фазе исследований (через 1 месяц), особенно среди пациентов получавших лечение с применением КЛТД (48,97±2,16%). Показатели содержания Т-хелперно/индукторной субпопуляции (CD4+) достоверно снижавшиеся в первой фазе исследования и значимо не отличавшиеся от нормальных значений после инвазивного вмешательства, к концу наблюдения вновь показывали тенденцию к росту (до 36,81±1,15% при КЛТД и до 27,71±1,11% при КД). В то же время, однонаправленность вектора снижения содержания Т-лимфоцитов супрессорно/цитотоксической субпопуляции (CD8+), положительным образом отразилась на величине показателя ИРИ, который в итоге наблюдения не отличался от нормальных значений. Общей тенденцией было так же волнообразное увеличение относительного и абсолютного содержания в крови Т-киллеров (CD16+), в больше степени при использовании КЛТД (до 14,31±0,24%) и в меньшей при ЭК (до 11,04±1,25%).
Аналогичными по характеру ответа на терапевтическое воздействие были и реакции неспецифического звена иммунитета: значительное и статистически значимое увеличение общего и относительного числа В-лифоцитов субпопуляции CD22+ у исследуемых больных, регистрируемое до лечения, снижалось до нормальных величин к концу исследования.
При оценке динамики показателей присутствия в периферической крови сывороточных иммуноглобулинов основных классов, отмечалась общая и относительно устойчивая тенденция к росту содержания IgА (до 1,69±0,14 мг/мл - КЛТД), снижению содержания IgG (до 11,89±0,97 мг/мл - БЛФД), а так же IgМ (до 2,42±0,21 мг/мл – КД), концентрации которого в плазме крови больных сохранялись на низком уровне и через 1 месяц после окончания терапии.
Анализ состояния системы естественной иммунорезистентности выявил вполне определенные различия показателей интерферонового статуса у пациентов в исследуемой группе и группе контроля. Так, для больных в изучаемых группах были характерны следующие изменения: относительно высокое содержание в крови сывороточного интерферона (sИФН) до 7±5 МЕ/мл, отчетливое снижение ИФН/ до 97±43 МЕ/мл и относительное снижение ИФН до 53±41 МЕ/мл. Выраженные явления дисбаланса интерферонов: низкий уровень содержания sИФН, низкие резервы продукции ИФН/ и ИФН были расценены как признаки выраженного иммунодефицита, депрессии активности системы ИФН и иммунной системы в целом. На фоне лечения уже при первом динамическом контроле отмечалось повышение показателей продукции и резервов системы ИФН, устойчиво сохранявшееся до конца испытаний, причём в большей степени эти изменения были характерны группе пациентов КЛТД (повышение уровня sИФН до 9±5 МЕ/мл, ИФН/ до 245±76 МЕ/мл, ИФН до 144±67 МЕ/мл) и в меньшей – из группы ЭК (повышение уровня sИФН до 8±4 МЕ/мл, ИФН/ до 199±35 МЕ/мл, ИФН до 112±21 МЕ/мл).
Полученные результаты важны для прогнозирования возможного рецидивирования заболевания и эффективности терапии, однако требуют дальнейшего изучения.
Большую роль в распространении ПВИ и эффективности лечения играет эндоуретральный кондиломатоз, ввиду сложности диагностики и, нередко, отсутствия жалоб на начальных этапах заболевания.
Эндоуретральные кондиломы были выявлены в 170 случаях (79,1%) из 215 обследованных пациентов с кондиломатозом наружного отверстия уретры. Поражение ладьевидной ямки выявлялось в 71,2% случаев (p < 0,001), пенильного отдела уретры в 19,0%, бульбозного – 8,8%. Реже всего поражались мембранозный (1,8%) и простатический (2,4%) отдел уретры. В 75,9% при наличии эндоуретральных кондилом, площадь поражения составляла 0,5 см2-1,0 см2. Сопряженности между площадью поражения кондиломатозом и отделом уретры выявлено не было. Нами также была выполнена сухая уретроскопия 35 из 359 пациентам с остроконечными кондиломами без поражения наружного отверстия уретры, однако, ни у кого из них не были выявлены эндоуретральные кондиломы.
Выбор метода лечения эндоуретрального кондиломатоза у исследуемых мужчин основывался на локализации новообразований, площади поражения и технических возможностей выполнения выбранной инвазивной методики. Для лечения эндоуретральных кондилом в 78 случаях из 170 (45,9%) применялась КЛТД, ввиду того, что данный способ имел технические возможности для доступа к этим образованиям, расположенным не только в ладьевидной ямке, но и в пенильном, бульбозном, мембранозном и простатическом отделах уретры.
Для оценки эффективности использования выбранных методов инвазивного лечения 725 пациентов из первичной выборки, оставшихся для дальнейшего изучения, согласно разработанной программе исследования, случайным образом (методом рандомизации) были разделены на 16 однородных групп в зависимости от метода инвазивного лечения, площади (I и II группа) и локализации очага поражения (группа А – поражение кожи полового члена без поражения уретры и группа В – без поражения уретры), (табл. 1).
Контрольный осмотр пациентов после инвазивного вмешательства выполнялся на 1-й, 5-й, 10-й, 20-й день, через 1, 3, 6 месяца. С учётом возможных различных результатов инвазивной терапии, эффективность лечения оценивалась по срокам эпителизации, количеству рецидивов и осложнений, а также субъективной оценки результатов лечения пациентом.
Таблица 1
Методы инвазивной терапии ОК у больных с различной площадью поражения и локализацией (N=725)
| Методы инвазивной терапии | I группа (S = 0,5–1,0 см2) | II группа (S = 1,0–2,0 см2) | ||||||
| группа А | группа В | группа А | группа В | |||||
| абс. | %* | абс | %* | абс. | %* | абс. | %* | |
| БЛФД (n=193) | 41 | 21,2±2,9 | 37 | 19,2±2,8 | 54 | 27,9±3,2 | 61 | 31,7±3,3 |
| КЛТД (n=208) | 59 | 28,4±3,1 | 48 | 23,1±2,9 | 50 | 24,1±3,0 | 51 | 24,4±3,0 |
| ЭК(n=182) | 54 | 29,6±3,4 | 40 | 21,9±0,8 | 51 | 28,0±0,9 | 37 | 20,5±0,8 |
| КД (n=142) | 38 | 26,7±3,0 | 42 | 29,6±3,1 | 32 | 22,5±2,8 | 30 | 21,2±2,8 |
| общ. кол-во больных абс. %** | 359 49,5±1,9 | 366 50,5±1,9 | ||||||
Примечание. * – % от n; ** – % от N.
В ходе исследования нами были установлены оптимальные параметры высокоэнергетического лазерного излучения в терапии урогенитальных остроконечных кондилом. Для удаления остроконечных кондилом с помощью КЛТД использовалась техника контактной вапоризации, поскольку контактные манипуляции сопровождаются наименьшим некрозом окружающих тканей. Применялся импульсно-периодический режим работы лазерного аппарата. При проведении данной лечебной процедуры применялись следующие параметры лазерного излучения: средняя мощность лазерного излучения – 20–25 Вт; длительность импульса – 0,05–0,1 с; длительность интервала – 0,5–0,7 с. Образования удаляли не глубоко (0,1 мм) до полного их исчезновения. При обширных поражениях (конгломераты более 1см2) началу процедуры вапоризации предшествовало иссечение основной массы опухоли. Эта процедура проводилась в двух режимах работы лазерного аппарата: режим 1 – непрерывный режим работы с мощностью лазерного излучения 12–15 Вт; режим 2 – импульсно-периодический режим работы с мощностью лазерного излучения 15–18 Вт; длительность импульса в пределах 0,2–0,3 с, интервал между импульсами в диапазоне 0,3–0,5 с. После отделения опухоли её основание подвергали контактной лазерной вапоризации, применяя следующие параметры воздействия: средняя мощность излучения – 8–15 Вт; длительность импульса – 0,05–0,1 с; длительность интервала – 1,0–1,5 с. Остатки новообразования удалялись до полного их исчезновения. Воздействие производилось на глубину 0,1–0,2 мм.
При использовании БЛФД регулировали мощность лазерного излучения на выходе световода и длительность экспозиции. Мощность лазерного потока излучения на выходе составляла 0,6–0,7 Вт, время экспозиции 0,4 с. Лазером обрабатывали каждый элемент до изменения цвета образования (побеления), импульсы укладывали плотно, расстояние 0,3 мм.
Полученные нами результаты исследования сроков эпителизации свидетельствуют, что они достоверно возрастали при увеличении площади поражения (рис. 1).
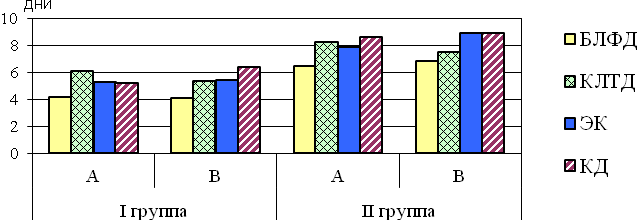
Рис. 1. Сроки эпителизации раны после применения
инвазивных методов лечения у пациентов с различной площадью
поражения и локализацией остроконечных кондилом.
После применения БЛФД раны заживали быстрее по сравнению с другими инвазивными методиками (от 4,1 до 6,8 дней). При использовании КЛТД сроки эпителизации снижались более существенно по сравнению с другми видами воздействия (от 5,3 дней в группе IВ до 8,2 дней в группе IIА). Наиболее длительными сроками эпителизации раны обладали ЭК и КД (до 8,9 дней).
Рецидивом кондиломатоза мы считали появление остроконечных кондилом в течение 6 месяцев на том же месте, где производилось их удаление тем или иным методом. Количество рецидивов нами оценивалось через 1, 3, 6 месяцев. Чаще всего рецидивы кондиломатоза выявлялись в 1-ый месяц после лечения. Рецидивы урогениатльного кондиломатоза наблюдались достоверно чаще после применения КД - в 33,1% случаев и ЭК в 22,0%, что сопоставимо с частотой рецидивов после использования БЛФД (21,2%). Применение КЛТД сопровождалось наименьшим процентом рецидивирования (11,5% выявленных случаев). Более высокая частота случаев возникновения рецидивов при инвазивном лечении остроконечных кондилом с большой площадью поражения связаны, вероятно, с невозможностью визуально чётко определить точные границы очага поражения. С увеличением сроков наблюдения за пациентами в послеоперационном периоде от 1 до 6 месяцев, количество случаев рецидивирования достоверно снижалось (рис. 2).
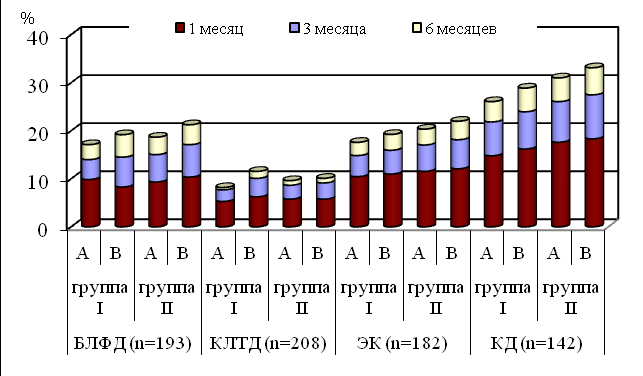
Рис. 2. Частота рецидивирования кондиломатоза после проведенного курса
инвазивного лечения.
После выполненного инвазивного лечения были выявлены случаи развития осложнений. Количество осложнений достоверно возрастало при увеличении площади воздействия инвазивным методом лечения на участок поражения кондиломатозом (рис. 3). При малых размерах кондиломы без поражения уретры количество осложнений после воздействия КЛТД, ЭК и КД достоверно не различается. Кроме того, при воздействии на остроконечные кондиломы локализованные в области уретры, частота возникновения осложнений, таких как развитие стриктур, достоверно увеличивается, ввиду особенностей строения и кровоснабжения данных отделов. Наибольшее количество осложнений нами было выявлено при воздействии КД на поражённый участок кожи полового члена (47,9%). Минимальным количеством осложнений (7,3%) обладал метод лечения остроконечных кондилом с использованием БЛФД. При использовании КЛТД было отмечено наибольшее количество случаев интраоперационного кровотечения (11 пациентов), что было связано с тем, что этот метод чаще остальных методов применялся при лечении эндоуретральных кондилом, а также особенностями строения слизистой уретры. Ранние послеоперационные осложнения чаще встречались после применения криодеструкции, причём было выявлено 9 случаев регионарных отёков ткани в области воздействия и 11 случаев инфицирования раны. Поздние послеоперационные осложнения превалировали после воздействия ЭК (6 случаев формирования стриктур уретры и 8 – гипертрофических рубцов головки полового члена и крайней плоти).
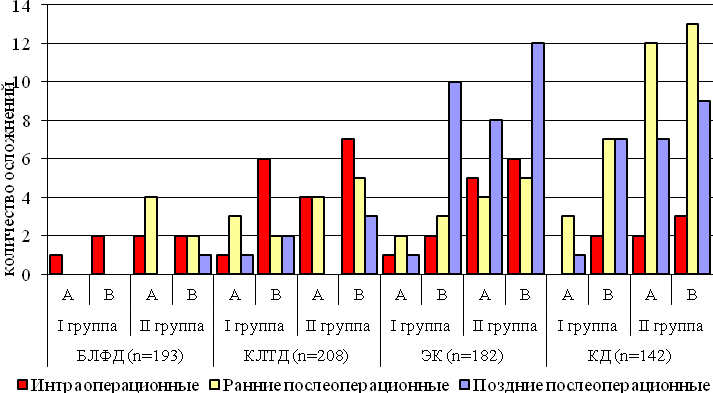
Рис. 3. Частота встречаемости осложнений в зависимости от метода
инвазивного лечения и группы исследуемых больных (N=725)
Большое значение в исследовании эффективности лечения мы отдавали изучению субъективной оценки пациентом качества лечения (рис.4). Для большинства пациентов (54,5%) немало важной была стоимость манипуляции, а также тот факт, насколько применяемая методика влияет на их распорядок дня и образ жизни (47,9%). По субъективным оценкам исследуемых пациентов, наиболее комфортными и доставляющими минимум неудобств являются применение лазерных инвазивных методик, в отличие от криотерапии, несмотря на то, что данный вид лечения ОК является наиболее дешёвым.
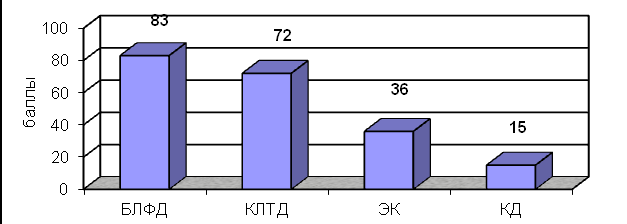
Рис. 4. Интегральная оценка эффективности лечения, полученная на основании субъективной оценки пациентами качества лечения
Проведенная исследовательская работа по изучению эффективности различных инвазивных методов лечения урогенитального кондиломатоза у мужчин позволило разработать новый оптимальный лечебный алгоритм для пациентов, что позволит улучшить результаты лечения и снизить распространенность заболеваемости кондиломатозом среди населения. При выборе методики лечения следует учитывать тот факт, что при малых площадях поражения наружных половых органов кондиломатозом без поражения уретры не выявлено достоверных различий между эффективностью различных методов инвазивного лечения. Однако, при увеличении площади поражения, особенно в сочетании с поражением наружного отверстия уретры и других ее отделов, предпочтение отдаётся высокоинтенсивным лазерным методам лечения.
Выводы
1. Папилломавирусная инфекция у мужчин в Санкт-Петербурге имеет высокую распространенность, достигающую 47 случаев на 100000 населения с ежегодным приростом 4,2%. Основными группами риска являются рабочие и служащие (26,6%), студенты (23,1%) и неработающие (20,6 %) в возрасте 21–30 лет, ведущие полигамный образ жизни.
2. В 47,3% случаев выявляются веррукозные формы остроконечных кондилом. У 55,0% пациентов отмечается сочетанное поражение кожных покровов и слизистых аногенитальной области. Эндоуретральные кондиломы у пациентов с поражением наружного отверстия уретры выявляются в 79,1% случаев, причём в 71,2 % случаев из них поражается ладьевидная ямка уретры, а в 4,2% случаев – мембранозный и простатические отделы уретры.
3. Наличие сопутствующей урогенитальной инфекции выявлены у 52,3% пациентов с папиломавирусной инфекцией. В 49,4% случаев кондиломатоз у мужчин ассоциируется с одним видом инфекции, в большинстве случаев с хламидиозом – 23,1%. ВПЧ низкого онкогенного риска 6 типа встречается у 57,6% больных.
4. Эффективность различных методов инвазивного лечения кондиломатоза у мужчин с площадью поражения 0,5-1,0 см2 достоверно не отличается. При площади поражения более 1,0 см2 частота осложнений и сроки эпителизации достоверно снижаются при использовании высокоэнергетического лазерного воздействия. При поражении уретры эффективность полупроводникового лазера выше конкурирующих методов.
5. Все виды инвазивной терапии, использующиеся при лечении больных с урогенитальным кондиломатозом, приводят к улучшению показателей иммунного статуса этой категории больных, однако использование лазерных методов инвазивного лечения делает эти изменения более значимыми.
6. Разработанный лечебный алгоритм определяет показания к выбору оптимального инвазивного метода лечения, что улучшает результаты лечения и снижает распространённость заболевания.
Практические рекомендации
1. Территориальным органам здравоохранения усилить контроль над коммерческими медицинскими центрами для улучшения выявляемости урогенитального кондиломатоза, повышения эффективности его лечения и профилактики.
2. Территориальным органам здравоохранения рекомендовать оснащать поликлиники и стационары современным лечебным лазерным оборудованием, повышать квалификацию врачей-специалистов для работы в области лазерной хирургии.
3. Главным врачам поликлиник и многопрофильных больниц, специализированных медицинских центров рекомендовать алгоритм выбора метода инвазивного лечения в практику амбулаторных и стационарных врачей урологов и дерматовенерологов.
4. Врачам урологам и дерматовенерологам поликлиник и стационаров усилить учёт и регистрацию манифестных и бессимптомных форм папилломавирусной инфекции. Проводить санитарно-просветительскую работу среди населения, в трудовых коллективах, высших и средних учебных заведениях, направленную на повышения уровня осведомлённости о ИППП, в том числе и ПВИ.
5. Ввести в практику обследования пациентов с остроконечными кондиломами наружного отверстия уретры врачами урологами и дерматовенерологами обязательную уретроскопию.
Список работ, опубликованных по теме диссертации
1. Ключарёва С.В., Ядыкин А.А., Киселёв В.И. Проблемы лечения папилломавирусной инфекции, пути их решения // Клиническая дерматология и венерология. – 2010. – № 5. – С. 38–47.
2. Топузов М.Э., Ядыкин А.А., Ключарёва С.В., Зеленская И.А., Войнилко М.В. Особенности течения папилломавирус-индуцированных заболеваний половых органов у мужчин // Профилактическая и клиническая медицина. – 2011.-№1. – С. 98-100.
3. Ядыкин А.А., Ключарёва С.В., Топузов М.Э., Зеленская И.А. Состояние иммунного статуса у пациентов с урогенитальным кондиломатозом, получавших иммунотерапию перед инвазивным лечением полупроводниковым лазером // Профилактическая и клиническая медицина. – 2011. – № 1. – С. 152–154.
4. Ядыкин А.А., Панин А.Г., Ключарёва С.В., Киселёв О.И., Зеленская И.А. Диагностика и лечение остроконечных кондилом полового члена // Вестник Санкт-Петербургской государственной медицинской академии им. И.И. Мечникова. – 2003. – № 1. – С. 220–221.
5. Ядыкин А.А., Панин А.Г., Ключарёва С.В., Зеленская И.А. Применение иммунотерапии в комплексном лечении папилломовирусной инфекции // Материалы XXXVIII научно-практической конференции дерматологов и врачей смежных специальностей. – СПб., 2003. – С. 53–54.
6. Ядыкин А.А., Панин А.Г., Зеленская И.А., Ключарёва С.В. Диагностика остроконечных кондилом полового члена // Материалы I Российского конгресса дерматовенерологов. – СПб., 2003. – С. 175.
7. Ядыкин А.А., Панин А.Г., Мамонтова Е.А., Ключарёва С.В. Диагностика и лечение высокоэнергетическим лазером остроконечных кондилом полового члена // Высокие хирургические, лазерные и информационные технологии в медицине Санкт-Петербурга и Северо-западного региона Российской федерации: перспективы дальнейшего развития: материалы конференции. – СПб., 2003. – С. 162–163.
8. Ядыкин А.А., Панин А.Г., Мамонтова Е.А., Ключарёва С.В. Лазеротерапия вирусных заболеваний в практике уролога // Высокие хирургические, лазерные и информационные технологии в медицине Санкт-Петербурга и Северо-западного региона Российской федерации: перспективы дальнейшего развития: материалы конференции. – СПб., 2003. – С. 168–170.
9. Данилов С.И., Пирятинская В.А., Ядыкин А.А., Ключарёва С.В. Особенности течения остроконечных кондилом и их современная терапия // Журнал акушерства и женских болезней. – СПб., 2004. – Т. LIII, апрель: Сб. конф. «Российско-шведский проект по контролю и профилактики ИППП». – С. 130–131.
10. Стецик О.В., Ядыкин А.А., Ключарёва С.В. Современные подходы к лечению остроконечных кондилом полового члена // «Проблемы укрепления здоровья и профилактика заболеваний». – СПб., 2004. – С. 130–131.
11. Данилов С.И., Пирятинская В.А., Ключарев Г.В., Ядыкин А.А., Ключарёва С.В. Клиника и современная терапия СО2-лазером остроконечных кондилом // Урогенитальные инфекции – междисциплинарная проблема: материалы конференции. – СПб., 2005. – С. 46–48.
12. Ядыкин А.А., Зеленская И.А. Лазерная фотодеструкция в лечении больных кондилломатозом // Тезисы докладов научно-практической конференции «Человек и его здоровье–2005». – СПб. : СПбГМА им. И.И. Мечникова, 2005. – С. 329.
13. Ядыкин А.А., Ключарёва С.В. Остроконечные кондиломы – особенности течения и современная терапия // Частные вопросы дерматовенерологии: материалы межрегиональной научно-практической конференции с международным участием. – Саратов, 2006. – С. 130–131.
14. Ядыкин А.А., Каткявичене Е.В., Ключарёва С.В. Папилломавирусная инфекция – скрининговые исследования и комплексный метод терапии // Материалы II Всероссийского конгресса дерматовенерологов. – СПб., 2007. – С. 131.
15. Ядыкин А.А., Ключарёва С.В., Василевский А.Ю., Зеленская И.А. Особенности течения остроконечных кондилом и современная терапия // Доброкачественные новообразования и инфекции в урологии и гинекологии: материалы 3-й межрегиональной научно-практической конференции. – СПб., 2008. – С. 84–86.
16. Ядыкин А.А., Панин А.Г., Василевский А.Ю., Зеленская И.А., Ключарёва С.В. Эпидемиология кондиломатоза у мужчин // Вестник Российской военно-медицинской академии. – 2009. – № 1 (25). С. 726–728.
17. Селиванова О.Д., Романова В.Л., Ядыкин А.А., Ключарёва С.В. Оценка возможности малигнизации факультативных преканцерозов кожи (ФПФ) и их лазеротерапия // Вестник Российской военно-медицинской академии. – 2009. – № 1 (25). – С. 896–897.
18. Ядыкин А.А., Зеленская И.А. Частота встречаемости урогенитальных инфекций у мужчин с остроконечными кондиломами // Тезисы докладов научно-практической конференции «Актуальные вопросы экспериментальной и клинической медицины-2009». – СПб. : СПбГМУ, 2009. – С. 128–129.
19. Ядыкин А.А., Панин А.Г., Ключарёва С.В., Зеленская И.А. Особенности клинического течения аногенитальных кондилом у мужчин // Материалы научно-практической конференции «Современные технологии в диагностике и лечении урологических заболеваний», СПб: СПбГМУ. – 2009. – С. 119.
20. Ключарёва С.В., Топузов М.Э., Ядыкин А.А., Зеленская И.А. Современная инвазивная терапия СО2-лазером остроконечных кондилом // Сборник материалов конференции молодых ученых Харьковской медицинской академии последипломного образования «Медицина XXI столетия». – 2009. – С. 131–132.
21. Ключарёва С.В., Ядыкин А.А. Применение хирургических лазеров в лечении остроконечных кондилом: методические рекомендации для врачей. – СПб., 2009. – 36 с.
22. Ядыкин А.А., Ключарёва С.В., Топузов М.Э. Клиническое течение кондиломатоза у мужчин // Материалы науч. трудов «Актуальные проблемы медицины и биологии». – СПб., 2010. – С. 387–389.
23. Ключарёва С.В., Топузов М.Э., Ядыкин А.А. Эпидемиологические особенности кондиломатоза у мужчин // Материалы науч. трудов «Актуальные проблемы медицины и биологии». – СПб., 2010. – С. 392–393.
