Атипичная мания у детей и подростков. Клиника, диагностика, лечение 14. 00. 18 Психиатрия
| Вид материала | Автореферат |
- Тема Абсцесс, гангрена легкого и бронхоэктатическая болезнь, 394.58kb.
- 1. Параректальные свищи. Этиология. Патогенез. Классификация. Клиника. Диагностика., 80.83kb.
- Календарно-тематический план лекций по курсу «Общая хирургия и анестезиология», 98.95kb.
- Диагностика, клиника и лечение поражения центральной нервной системы туберкулезной, 140.99kb.
- Врожденные пороки развития лица, врожденные расщелины верхней губы и неба. Этиология,, 339.63kb.
- Острый бронхит. Клиника, диагностика, лечение, 38.27kb.
- Обследование и лечение в сеуле клиника Святой Марии, 23.92kb.
- Клиника, диагностика и лечение опухолей семейства саркомы юинга грудной стенки у детей, 380.2kb.
- Методические рекомендации для практического занятия, 78.17kb.
- Тематический план практических занятий № п/п Темы практических занятий Кол-во часов, 60.6kb.
На правах рукописи
Пилюгина Людмила Владимировна
АТИПИЧНАЯ МАНИЯ У ДЕТЕЙ И ПОДРОСТКОВ.
КЛИНИКА, ДИАГНОСТИКА, ЛЕЧЕНИЕ
14.00.18 – Психиатрия
АВТОРЕФЕРАТ
диссертации на соискание ученой степени
кандидата медицинских наук
Москва – 2006
Работа выполнена на кафедре детской и подростковой психиатрии, психотерапии и медицинской психологии РМАПО
НАУЧНЫЙ РУКОВОДИТЕЛЬ
доктор медицинских наук, профессор Ю.С. Шевченко
ОФИЦИАЛЬНЫЕ ОППОНЕНТЫ
доктор медицинских наук, профессор С.А. Овсянников
кандидат медицинских наук В.В. Коновалова
ВЕДУЩАЯ ОРГАНИЗАЦИЯ
Научный центр психического здоровья РАМН
Защита диссертации состоится «29» ноября 2006 года в 14 часов на заседании диссертационного совета Д 208. 044. 01 при Федеральном государственном учреждении «Московский НИИ психиатрии Федерального агентства по здравоохранению и социальному развитию». Адрес: 107076, ул. Потешная, д. 3.
С диссертацией можно ознакомиться в библиотеке ФГУ «Московский НИИ психиатрии Федерального агентства по здравоохранению и социальному развитию».
Автореферат разослан « » 2006 г.
Ученый секретарь диссертационного совета
кандидат медицинских наук Т.В. Довженко
О Б Щ А Я Х А Р А К Т Е Р И С Т И К А Р А Б О Т Ы
Актуальность исследования.
В последние десятилетия отмечается рост пограничной психической патологии, обусловленной резидуально-органической неполноценностью ЦНС, в том числе синдрома гиперкинетического расстройства поведения (по МКБ – 10) или синдрома дефицита внимания с гиперактивностью (СДВГ) (по DSM - IV) (Н.Н. Заваденко, 1998; И.П. Брязгунов, Е.В. Касатикова, 2002; О.П. Ковтун и соавт., 2003; R.A. Barkley, 1990; A. Baumgaertel et al., 1995; M. Gaub et al., 1997). Кажущаяся простота верификации СДВГ определяет нередкие случаи его гипердиагностики не только в первичной педиат-рической сети, но и в специализированной педо-психиатрической практике. Среди сос-тояний, с которыми следует дифференцировать СДВГ, наименее изученными являются аффективные, в частности маниакальные расстройства в детском возрасте, протекающие с выраженным психомоторным возбуждением по типу «возбужденной мании» (W. Zeh, 1959; А.С. Ломаченков, 1978) которое может быть ошибочно расценено как непроцессуальная гиперактивность (Ю.С. Шевченко, 2000, 2003). В то же время терапия маниакальных состояний предполагает принципиально иной подход, чем при СДВГ (И.В. Буреломова, 1986; Н.М. Иовчук, 1989).
Некоторые зарубежные авторы (A. Annell, 1969; R.L. Jenkins, 1969; E.R. Davis, 1979; S.C. Feinstein, E. Wolpert, 1979; C.D. Casat, 1982) считают поведенческие расстройства, которые описываются в рамках синдрома детской гиперактивности, «продромальной манией». Также выдвигаются предположения о возможной коморбидности маниакального синдрома и синдрома гиперактивности (S.A. West, S. McElroy, S. Strakowski et al., 1995; J. Biederman, S. Faraone, E. Mick et al., 1996).
При этом существуют трудности диагностики атипичных вариантов маний в связи с тем, что в работах, посвященных детским маниям, недостаточно полно описаны роль резидуально-органической неполноценности в формировании клинической картины атипичной мании, возрастные особенности маниакального синдрома, и особенно поведенческих нарушений, всегда сопровождающих данное аффективное расстройство. К тому же девиации поведения при маниях в детском возрасте бывают столь массивными, что «маскируют» собственно аффективные расстройства и стоящие за ними признаки процессуального заболевания, которые длительное время остаются нераспознанными и, соответственно, не получают адекватной коррекции (М.И. Лапидес, 1970; В.М. Башина, 1981; А.А. Северный, Н.М. Иовчук, 1984, 1985; Н.М. Иовчук, 1989; М.В. Коркина и соавт., 2002; Ю.С. Шевченко, 2000, 2003).
Учитывая высокий процент пациентов с заболеваниями, являющимися различными вариантами проявления резидуально-органической недостаточности ЦНС среди всех больных амбулаторной психиатрической практики, актуальными представляются: разработка четких критериев разграничения состояний лишь внешне напоминающих детскую гиперактивность, но имеющих в своей основе более глубокие расстройства; расширение знаний о возрастных особенностях и основных тенденциях развития эндогенных маний, маскированных двигательной расторможенностью и нарушениями поведения; разработка принципов лечения и реабилитации больных с данным нарушением. Все это определило выбор темы настоящего исследования.
Цель и задачи исследования. Целью настоящего исследования является изучение особенностей клиники и течения атипичной мании у детей и подростков и разработка на этой основе критериев ее дифференциальной диагностики и принципов терапии. Исходя из этого, ставились следующие задачи:
- Выявление феноменологических особенностей атипичной мании эндогенной природы в детском и подростковом возрасте.
- Определение основных закономерностей течения атипичной мании эндогенной природы у детей и подростков.
- Изучение роли резидуально-органической патологии ЦНС в формировании клинической картины СДВГ и атипичной мании у детей.
- Разработка основных принципов терапевтического и социореабилитационного подхода к детям и подросткам, больным атипичной манией.
Научная новизна работы. Впервые произведено изучение атипичной мании, протекающей в рамках малопрогредиентной шизофрении, выявлены ее основные феноменологические особенности. Впервые путем динамического наблюдения определены основные закономерности развития этой формы патологии вплоть до окончания среднего пубертатного возраста. Выявлен вклад резидуально-органической недостаточности ЦНС в формирование и течение основного расстройства. Проанализирован комплекс процессуальных и аффективных расстройств, вызывающих дезадаптацию детей и подростков, глубина которой несоизмерима с малопрогредиентным течением шизофрении и субпсихотическим уровнем аффективных нарушений. Обоснована необходимость комплексного лечения больных, включающего фармакотерапию, психотерапию и социореабилитационные мероприятия.
Практическая значимость работы. Описанные психопатологические особенности атипичной «возбужденной» мании эндогенной природы детско-подросткового возраста позволяют своевременно установить аффективную природу патологических состояний, часто маскированных двигательной расторможенность и массивными нарушениями поведения. Выявленное своеобразие атипичной мании помогает уже на ранних этапах установить процессуальную природу данного расстройства и отграничить его от внешне сходных состояний, возникающих при резидуально-органической недостаточности ЦНС. Изложенные принципы фармакотерапии демонстрируют необходимость использования комбинированной терапии атипичной мании с назначением средневозрастных доз психотропных препаратов. Разработанные рекомендации по реабилитации способствуют преодолению социальной дезадаптации, что создает условия для максимально возможного благоприятного формирования подрастающей личности.
Апробация работы. Материалы диссертации докладывались и обсуждались на детской секции Российской конференции «Аффективные и шизоаффективные расстройства» (Москва, октябрь, 2003 г.), на межкафедральной научной конференции, проводимой в рамках «Ковалевских чтений», 18 ноября 2004 года на кафедре детской и подростковой психиатрии, психотерапии и медицинской психологии РМАПО. Основные результаты диссертации были представлены в виде стендового доклада на 14 съезде психиатров России (Москва, ноябрь, 2005 г.), доложены на конференции, посвященной 80-летию со дня рождения К.С. Лебединской «Нарушения эмоционального развития как клинико-дефектологическая проблема», проходившей в ИКП РАО 20 декабря 2005.
Диссертация апробирована на заседании кафедры детской и подростковой психиатрии, психотерапии и медицинской психологии РМАПО 23 марта 2006 года.
Публикации по теме диссертации. По материалам исследования опубликовано 9 работ, список которых приводится в конце автореферата.
Объем и структура диссертации. Диссертация изложена на 208 страницах машинописного текста (основной текст 144, указатель литературы 16, приложение 48 страниц) и состоит из введения, 4 глав (обзор литературы, общая характеристика материала и методика исследования, феноменологические особенности атипичной мании у детей и подростков, динамика синдрома атипичной мании эндогенной природы, принципы фармакотерапии и реабилитации детей и подростков с синдромом атипичной мании), заключения, выводов и приложения. Библиографический указатель содержит 191 наименование (из них отечественных 105, иностранных 86). Приведено 13 таблиц, 11 диаграмм, 4 клинических наблюдения.
Содержание работы.
Материалы и методы исследования.
Работа проводилась в период с 2002 по 2005 год на базе ДПБ № 6 г. Москвы, Городского психоневрологического диспансера для детей и подростков при ДПБ № 6.
Группа больных для данного исследования была сформирована на основании следующих критериев включения:
наличие в клинической картине болезни эндогенного маниакального состояния, длительностью не менее половины жизни ребенка к моменту обследования, доминирование атипичного маниакального синдрома в клинической картине болезни («ядерное расстройство»), возраст ребенка на момент включение в исследование от 3 до 15 лет.
Критериями исключения являлись: краткосрочные, остро возникающие фазные мании, длительность маниакального состояния менее 1 года, гебефренный синдром любой этиологии как основное проявление болезненного состояния, текущее органическое заболевание головного мозга, психоорганический синдром как «стержневое» и единственное формообразующее расстройство, определяющее клиническую картину болезни, признаки патологического формирования личности (формирование психопатии) гипертимного, эксплозивного, циклоидного типов.
В работе были использованы следующие методы исследования: основные – клинико-психопатологический, клинико-динамический и патопсихологический. Для получения достоверных анамнестических данных использовались: сбор сведений у родителей (обычно у матери) и при возможности у других родственников (как правило, бабушек); изучение заключений районных психиатров, характеристик из детских дошкольных и школьных учреждений. Дополнительные методы исследования – нейропсихологический и статистический. Нейропсихологическое обследование и оценка результатов проводились по методике Семенович А.В. (1998, 2002). Статистический анализ полученных данных выполнялся с использованием программы BIOSTATISTICA 4.03. Значимость различий относительных величин оценивалась по критерию z. Статистически значимыми считались различия между выборками при величине р ≤ 0,05.
Первоначально были обследованы 143 ребенка с подозрением на маниакальное состояние, из которых в соответствии с критериями включения и исключения, отобраны 50 больных (45 мальчиков и 5 девочек) в возрасте от 3 до 15 лет (средний возраст 8,78 2,9 лет) с атипичной манией, составившие основную группу.
Контрольную группу составили дети с гиперкинетическим расстройством поведения, диагностированным по критериям МКБ – 10. В данную группу вошли 20 пациентов от 5 до 10 лет (все обследованные - мальчики), средний возраст 6,69 1,8 лет.
Гендерные различия в отобранном клиническом материале выявились по окончании набора и не являлись результатом селективного отбора по половому признаку. Т.е. отбирались все дети, обращавшиеся за помощью, по критериям включения. Статистически достоверное (р < 0,05) преобладание мальчиков над девочками в основной группе явилось особенностью нашего материала. Полное отсутствие девочек в контрольной группе определялось, с одной стороны, небольшим объемом попавшего в наше исследование материала, с другой - нозологической специфичностью СДВГ. Данное расстройство достоверно чаще в 1,5 – 4 раза обнаруживается у мальчиков (И.П. Брязгунов, Е.В. Касатикова, 2002).
Таблица 1
Распределение больных основной и контрольной групп по полу и возрасту
| Возраст (в годах) | Основная группа | Контрольная группа | ||||||
| Мальчики | Девочки | Мальчики | Девочки | |||||
| абс | % | абс | % | абс | % | абс | % | |
| 3 - 4 | 5 | 10 | - | - | - | - | - | - |
| 5 - 6 | 6 | 12 | 1 | 2 | 7 | 35 | - | - |
| 7 - 10 | 23 | 46 | 2 | 4 | 13 | 65 | - | - |
| 11- 15 | 11 | 22 | 2 | 4 | - | - | - | - |
| Итого | 45 | 90 | 5 | 10 | 20 | 100 | - | - |
При обследовании установлено, что у всех 50 больных основной группы (100 %) первые психопатологические феномены, которые можно было расценить как признаки манифестации болезненного процесса, имели место уже в раннем возрасте (до 3 лет). Однако возраст первого обращения к психиатру колебался в диапазоне от 3 до 13 лет, в среднем – 6.92 ± 2.1 лет.
При нозологической оценке было выявлено, что атипичная «возбужденная» протекала в рамках: БПР – 1 наблюдение, РДА - 5 случаев и малопрогредиентной психопатоподобной шизофрении - 44 случая.
Результаты исследования.
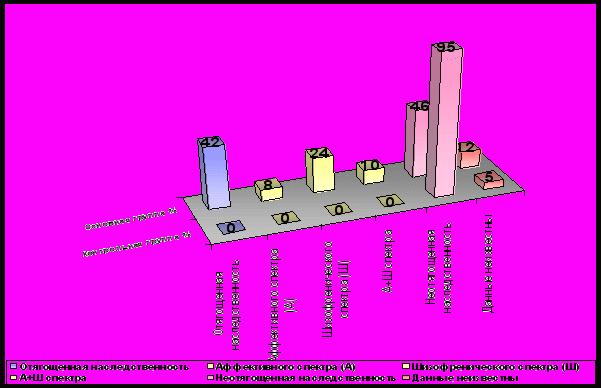
Изучение наследственных факторов пациентов основной группы показало, что 21 ребенок (42 %) имел наследственную отягощенность эндогенными аффективными заболеваниями, патологией шизофренического спектра и их комбинациями. Неотягощенная наследственность достоверно чаще встречалась у пациентов контрольной группы (р = 0.001) (диагр. 1).
Диаграмма 1 Наследственная отягощенность
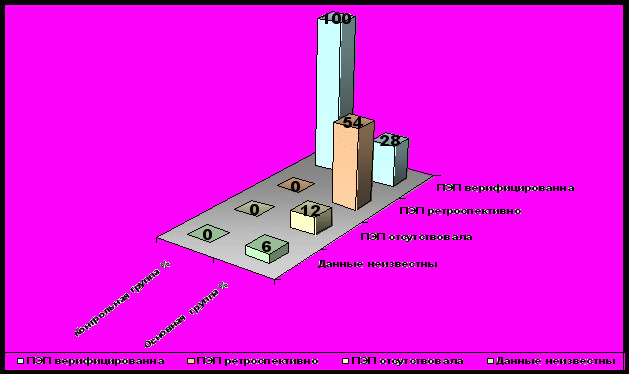
82 % детей основной группы имели перинатальную энцефалопатию (ПЭП), которая в 28 % случаев была верифицирована, в 54 % - диагностирована ретроспективно (диаграмма 2), протекавшую, в основном, в легкой форме в виде синдрома двигательных нарушений. Все пациенты контрольной группы имели верифицированную ПЭП. Однако в 80 % случаях она протекала в наиболее тяжелой форме («чистый» гипертензионно-гидроцефальный синдром или в сочетании с синдромом двигательных нарушений), в то время как в основной группе наиболее тяжелый вариант течения встречался лишь у 26 % детей.
Диаграмма 2 Перинатальная энцефалопатия
Перинатальная патология ЦНС у детей основной группы приводила к формированию преимущественно дизонтогенетических форм резидуально-органических расстройств по патогенетической классификации В.В. Ковалева (1995). В патогенезе этих состояний преобладают проявления нарушенного развития, и значительно в меньшей степени участвуют явления повреждения и выпадения. У детей контрольной группы такие же факторы риска привели к формированию синдрома дефицита внимания и гиперактивности, относящегося к смешанной форме резидуально-органических расстройств, в патогенезе которой относительно равномерно участвуют явления нарушенного развития с симптомами повреждения и выпадения. Наличие резидуально-органических состояний у детей обеих групп, особенно на первых этапах формирования болезни, приводило к нарушению онтогенеза и, как следствие, внешней схожести клинических картин имеющихся расстройств. Формирование эндогенного маниакального синдрома проходило на фоне измененного онтогенеза, что, возможно, и приводило к атипичности мании.
У пациентов с «возбужденной» манией в 46 % наблюдений имел место дизонтогенез по типу ретардации, 50 % – по типу асинхронии, 2 % детей развивались ускоренными темпами и в 2 % случаев данные о развитии отсутствовали.
Психическое развитие детей с гиперкинетическим расстройством поведения в 90 % случаях протекало по типу ретардации. При сопоставлении типа психического дизонтогенеза в основной и контрольной группах с использованием критерия z были выявлены статистически достоверные различия. Ретардация достоверно чаще встречалась у пациентов контрольной группы (р < 0,05), асинхронный и ускоренный дизонтогенез имел место исключительно у пациентов основной группы, нормальным онтогенез - только в контрольной группе.
Анализ клинической картины и динамики развития атипичной «возбужденной» мании. Структура аффективного синдрома отличалась дисгармоничностью со значительным преобладанием моторного возбуждения. Пациенты основной группы имели слегка повышенный фон настроения с эйфоричностью, дурашливостью, неадекватно завышенной самооценкой, граничащей с рудиментарными идеями величия, и выраженное двигательное возбуждение с неутомимостью, моторной неловкостью, нередко приводившей к повышенному травматизму. Умеренное расторможение идеаторной сферы проявлялось ускорением ассоциативных процессов, что клинически проявлялось многоречивостью в форме монолога, доходившей порой до степени «речевого напора», ускоренным темпом речи, незавершенностью высказываний с переходом к новым сообщениям, обильным фантазированием бредоподобного и агрессивного характера. Содержанием их творчества становились придуманные страны и города, существа с необычными именами, вовлеченные в грандиозные сражения, описания катастроф с отталкивающими подробностями. Фантазии отличались своеобразием, неразвернутостью, стереотипностью и примитивностью сюжетных линий. В большей части наблюдений они носили отчетливый сверхценный характер, и тогда односторонне повышенная активность становилась единственной формой целенаправленной деятельности в ущерб основной жизни.
Суточные колебания аффекта, выявлявшиеся в 58 % случаев, отличались своеобразием: в утренние часы имело место усиление тимического компонента с присоединением конфликтности и раздражительности, к вечеру же значительно усиливалось моторное возбуждение, доходя порой до неуправляемой двигательной бури. В оставшихся 42 % случаев фон настроения был незначительно повышен в течение суток и характеризовался тусклыми эмоциональными реакциями, при этом отмечались ситуационно зависимые и аутохтонные колебания аффекта, когда на высоте состояния появлялась недифференцированные агрессия, направленная вовне.
Соматовегетативные проявления маниакального состояния заключались в повышении общей сопротивляемости соматогенным вредностям, изменении режима питания и аппетита с отказом от горячих блюд и стремлением к сладким и мучным продуктам. Уменьшалась общая продолжительность сна, появлялись ночные пробуждения с периодами бодрствования. Особенно ярко соматовегетативный компонент проявлялся у дошкольников и младших школьников, что обусловлено сохраняющейся актуальностью соответствующего (соматовегетативного инстинктивного) онтогенетического уровня «патологического нервно-психического реагирования» (В.В. Ковалев, 1995).
Стойкие массивные нарушения поведения, не поддающиеся педагогической коррекции, доминировали в клинике атипичной «возбужденной» мании. Причинами глубокой степени выраженности поведенческих расстройств были как усиление собственно моторной сферы (расторможенность), так и оживление, извращение инстинктов и влечений. Именно расстройства поведения заставляли родителей обращаться за помощью к психиатрам и, значительно затрудняя нахождение пациентов в детских коллективах, приводили их к социальной дизадаптации. Психопатоподобные нарушения проявлялись в виде агрессивно-садистических действий, которые в ряде случаев носили гебоидный оттенок, сексуальной расторможенности, бездумного воровства и эпизодических уходов из дома.
Агрессивно-садистическое поведение, наиболее выраженное у дошкольников и младших школьников, проявлялось в стремлении причинять родным и близким, портить их любимые вещи. Страдания вызывали смех и веселье больных. Открытая агрессия с «веселым возбуждением», сопровождающаяся садистическими угрозами и ругательствами, проявлялась в контактах со сверстниками. У некоторых пациентов на высоте возбуждения аффект трансформировался в злость, появлялись спонтанно начинающиеся и заканчивающиеся приступы немотивированной агрессии, длившиеся до 2 часов. Свободная игровая деятельность, отражая фантазии пациентов, так же носила агрессивно-разрушительный характер. На фоне повышенного аффекта дети сочиняли истории кровавых убийств, мировых войн, «упиваясь» жестокими, отвратительными деталями.
Сексуальная расторможенность в виде несвойственного возрасту интереса к вопросам пола и размножения, стремления прижиматься к интимным частям тела матерей или женщин педагогов, сальных высказываний, наиболее ярко проявлялась у детей дошкольного и младшего школьного возраста.
Бездумное присвоение чужих вещей и денег не носило тотального характера, в основе имело стремление к получению удовольствий.
Уходы из дома имели место в основном у подростков и не доминировали в структуре психопатоподобных расстройств.
Специфические черты клинической картине «возбужденной» мании придавали не только атипичная структура аффективной триады и массивность психопатоподобных нарушений, но и маскированная маниакальным синдромом симптоматика шизоидного круга, имевшая место в 88 % случаев.
Больные, несмотря на маниакальное возбуждение, не стремились к контактам со сверстниками, оставаясь одинокими. В семье симбиотическая привязанность к матери сочеталась с формальностью, эмоциональной уплощенностью, признаками психэстетической пропорции по типу «дерево-стекло» и амбивалентностью.
Игры и фантазии были аутистичны, оторваны от реальности и непонятны для окружающих. Кроме того, у части детей дошкольного возраста в игровой деятельности доминировали игры с перевоплощением в насекомых, животных, неодушевленные предметы (вагон метро), которые определяли их поведение не только среди родных, но и вне дома. Т.П. Симсон (1935, 1948), Г.Е. Сухарева (1955), В.Н. Мамцева (1958, 1964), М.Ш. Вроно (1971), В.В. Ковалев (1985) расценивали подобные формы сверхценной деятельности как продуктивно-дизонтогенетические проявления в рамках шизотипических расстройств.
Нарушения мышления в виде соскальзований и разноплановости, элементы синдрома психического автоматизма: ощущения чуждости, сделанности фантазий, обрывы и наплывы мыслей, ощущение пустой головы, однозначно указывали на процессуальную природу имеющегося расстройства.
Яркой особенностью клиники было присутствие страхов на фоне маниакального возбуждения, а также их вычурное содержание. Пациенты страшились детей, людей, лестниц, новых игрушек, шума листвы, ветра, трещин на асфальте, больших листьев растений. Они жаловались на страх превратиться в слюну, боялись во время купания вида воронки стекающей воды.
Отчужденность и аутичность пациентов, а также наличие вычурных страхов на фоне маниакального возбуждения, массивность агрессивно-гебоидных нарушений поведения и сексуальной расторможенности у детей младшего возраста, амбивалентность, формальность в отношениях с родными и открытость до обнаженности в общении с посторонними, увлеченность сложными областями науки при несостоятельности в решении простейших бытовых вопросов, невозможность усвоения школьной программы при формально сохранном интеллекте, указывали на диссоциированность всех сфер психики наших пациентов.
Рудиментарные обманы восприятия (зрительные иллюзии устрашающего характера в темное время суток, слуховые обманы по типу окликов по имени), стереотипии и инертность при маниакальном возбуждении, неконгруэнтные ведущему аффекту бредоподобные страхи, некоторая параноидность в отношении сверстников делали клиническую картину атипичной «возбужденной» мании эндогенной природы полиморфной.
Патопсихологическое обследование пациентов основной группы выявило специфические особенности мышления, элементы разлаженности психической жизни и признаки аутизации на фоне маниакального оживления. Всех больных отличали нарушение целенаправленности, разноплановость мышления, наличие соскальзований на побочные ассоциации, обобщений по латентным признакам, неспособность выдерживать одну линию рассуждений, амбивалентность, диссоциированность и яркая неравномерность умственных достижений.
Нейропсихологическое обследование детей с атипичной «возбужденной» манией выявило выраженную неустойчивость внимания, признаки функциональной дефицитарности подкорковых образований, функциональной несформированности межполушарного взаимодействия и префронтального (лобного) отдела коры головного мозга. Признаки утомления и истощения в процессе обследования не выявлялись, что отличало этих пациентов от детей с резидуально-органической патологией.
Клиническая картина атипичной «возбужденной» мании в рамках РДА сочетала в себе типичные признаки РДА и доминировавшего маниакального возбуждения. Дети были отрешены от внешнего мира, имели ускоренную по темпу и увеличенную по объему аутистическую речь, лишенную коммуникативных функций, и жизнедеятельность, пронизанную массивными стереотипиями. Признаков прогредиентности на момент наблюдения нами обнаружено не было, однако полностью исключить возможность трансформации РДА в шизофренический процесс в дальнейшем, учитывая малый возраст наблюдавшихся пациентов, не представлялось возможным. Атипичная мания обладала всеми выше описанными характеристиками за исключением нарушений поведения, которые отсутствовали.
В одном наблюдении атипичной мании в рамках БПР клиническая картина определялась маниакальным синдромом, аналогичным тому, что был описан выше, с несколько укороченным ночным сном, усилением маниакального возбуждения в весенний период и негрубыми нарушениями поведения. Расстройств шизофренического спектра на протяжении всего периода наблюдения обнаружено не было.
Рассматривая динамику развития основных клинических синдромов у пациентов основной группы, мы обнаружили, что 98 % детей имели нарушения раннего развития. В случаях психического дизонтогенеза по типу ретардации (46 %) имело место позднее по сравнению с возрастной нормой созревание психомоторных и речевых функций, сама же последовательность этапов развития нарушена не была. Формирование стато-моторных функций запаздывало на 2 – 3 месяца. Развитие крупной и мелкой моторики оказывалось грубо нарушенным. При этом отмечалось увеличение двигательной активности. Первые слова появлялись после полутора лет, а простейшие фразы к трем годам. Речь была косноязычной и в 32 % случаев требовала логопедической коррекции. Имело место более позднее становление навыков опрятности. Формирование предпосылок интеллекта так же оказывалось задержанным. Дети плохо усваивали программу младших групп детского сада, не могли без внешней помощи выполнять простые инструкции, с трудом овладевали операциями, требующими тонкой моторной дифференциации. У них медленно формировалась пространственная ориентация, счетные операции, страдал фонематический слух и слухоречевая память. Они производили впечатление «расторможенных», сверхвозбудимых детей. С течением времени к клинике задержанного развития присоединялись нарушения поведения по типу психопатоподобных, за которым стояли аффективные нарушения.
Линия развития детей с дизонтогенезом по типу асинхронии (50 %) характеризовалась неравномерностью, диссоциированностью психического развития с сочетанием, как признаков ретардации, так и акселерации. Искажались и темпы, и последовательность формирования отдельных психических функций.
Сфера двигательной активности длительное время запаздывала в созревании и имела те же качественные характеристики, что и при задержанном развитии. Нарушалась последовательность формирования стато-моторных функций (дети сначала начинали вставать и ползать, затем сидеть и ходить, либо сидеть и ходить одновременно). При этом двигательная активность была повышена с первых месяцев.
Речевое развитие опережало формирование стато-моторных функций. Еще самостоятельно не ходящие дети уже могли говорить. Некоторые сразу начинали говорить фразами, минуя стадию отдельных слов, при этом длительное время говорили о себе в 3-ем лице, обращаясь к матери, называли ее по имени или каким-нибудь своеобразным прозвищем.
В 10 % случаях в группе детей с асинхронным дизонтогенезом на этапах гуления и лепета, имели место периоды полного прекращения речевой активности. Дети переставали вокализировать, при этом иногда появлялись необычные звукосочетания, которые они монотонно повторяли. Период измененной речевой активности или отсутствия речи длился от 2 – 3 до 6 – 8 недель. Затем дети заново начинали проходить этапы речевого развития. Эпизоды измененной речевой активности наряду с другими особенности инстинктивной жизни, описанными ниже, были расценены нами как манифестация патологического процесса.
Асинхронно развивающиеся дети выглядели необычно взрослыми, задавали вопросы на философские темы, не интересуясь играми, соответствующими их возрасту. Рано (к 3 – 4 годам) научившись читать, они были увлечены, иногда до степени охваченности, изучением технических словарей, энциклопедий, инструкций к бытовым приборам.
В случае развития ускоренными темпами (ребенок с БПР) последовательность формирования стато-моторных и речевых функций не отличалась от нормы, с той только разницей, что все навыки появлялись с опережением на 1 – 3 месяца.
Манифестации болезненного процесса у всех пациентов с атипичной «возбужденной» манией не зависимо от типа дизонтогенеза обнаруживалась в течение первых лет жизни, у 44 % детей на 1-м году, проявляясь на соматовегетативном, инстинктивном уровне. Нарушалось соотношение продолжительности периодов сна и бодрствования с удлинением последних, появлялась инверсия сна. Общая продолжительность сна была значительно снижена (до 8 – 10 часов в сутки). Крайней степенью нарушения сна, обнаруженное нами в 8 % случаев, было практически полное его отсутствие с рождения (не более 6 часов в сутки). В 6 % наблюдений отмечалось значительное удлинение продолжительности сна на протяжении нескольких месяцев до 17 - 20 часов в сутки при отсутствии каких-либо признаков соматического неблагополучия. Отмечалось изменение чувствительности на дискомфорт, как в сторону повышения, так и понижения, вплоть до полного ее отсутствия. Имели место периоды частого необъяснимого беспричинного плача.
Изменения пищевого инстинкта на первом году жизни проявлялись в увеличенной потребности в питье на фоне уменьшения объема питания, либо в необходимости ежечасных кормлений, включая ночное время. В 8 % случаях у пациентов отсутствовало чувство голода, они были абсолютно равнодушны к тому кто, чем и сколько раз кормит их, механически поглощая пищу.
Синдром атипичной «возбужденной» мании в том виде, в котором мы наблюдали его в период включения больных в исследование, был полностью сформирован к 3 – 4 годам. На первом-втором годах жизни, как это было описано выше, превалировали нарушения сна и пищевого поведения. Зачастую, еще до приобретения навыков самостоятельной ходьбы, к соматовегетативным нарушениям присоединялась повышенная моторная активность, нарастающая в динамике. При тщательном сборе сведений удавалось выявить, что повышение аффективного фона в виде постоянной улыбки на лице, отсутствия адекватных реакций на наказания, разлуку с близкими, имело место к концу первого - началу второго года жизни, и не расценивалось родителями как нарушение. После становления фразовой речи (около 1,5 - 3 лет, в зависимости от характера дизонтогенеза) обнаруживалась повышенная речевая активность, часто не направленная на окружение. О наличии ускорения ассоциативных процессов в виде усиленного фантазирования можно было говорить ближе к четырем годам. В дальнейшем маниакальная триада (дурашливый, эйфоричный аффект с отчетливо завышенной самооценкой, усиленное бредоподобное фантазирование, доминирующее двигательное возбуждение без признаков усталости и истощения) оставалась стабильной и неизменной вплоть до окончания среднего пубертатного периода (14 – 15 лет), которым было ограничено наше исследование.
Помимо доминирующей симптоматики маниакального возбуждения у пациентов основной группы на этапах раннего развития удалось обнаружить психопатологические черты шизофренического круга, касающиеся, прежде всего, эмоциональной сферы.
Особенности развития эмоциональной сферы заключались в нарушенном формировании контактов. Комплекс оживления был неотчетливо выражен, недифференцирован или отсутствовал. Зачастую матери не могли понять, что вызывает оживление их младенцев. Подрастая, одни дети становились все более отчужденными, закрытыми для окружающих. Другие, напротив, полностью зависели от матери, не испытывая при этом истинной потребности в близости, оставались холодны и формальны. В общении со сверстниками пациенты были крайне пассивны и равнодушны, либо активно избегали общения с ними. Зачастую с младшего возраста наши пациенты проявляли параноидность в отношении других детей и были агрессивны с ними. По мере взросления аутистические особенности эмоциональной сферы заострялись.
Игровая деятельность, как было описано выше, отличалась своеобразием и стереотипностью. В качестве игрушек дети предпочитали использовать предметы быта, однотипно манипулировали ими, не нуждаясь в участии взрослых, проявляли свое недовольство, если их предметы кто-нибудь перемещал с места на место или просто трогал. Могли подолгу слушать тиканье часов, играть с веревочкой или дверцей от шкафа, часами монотонно кружить по дому, или изрисовывали один альбом за другим повторяющимися рисунками, выполненными простым карандашом или ручкой.
С началом посещения детских дошкольных и школьных учреждений своеобразие, чудаковатость детей, их специфические манеры движений, мимика, необычные увлечения, формальность контактов, неспособность придерживаться общих правил, превращали пациентов в объекты насмешек и издевательств со стороны сверстников.
Нарушения поведения агрессивно-разрушительного характера, появляясь на ранних возрастных этапах, были максимально выражены у дошкольников (4 – 6 лет) и младших школьников (7 – 9 лет), реже отмечались у детей предпубертатного возраста (10 -11 лет). К младшему пубертатному возрасту (12 –15 лет) в поведении подростков сохранялись только агрессивные тенденции, ограниченные рамками семьи. Кроме того, агрессивно-разрушительные мотивы оставались основным содержанием их фантазий.
Поведенческие расстройства, сопровождающиеся сексуальной расторможенностью, также доминировали у детей дошкольного и младшего школьного возраста. В препубертате активность сексуальной сферы уменьшалась, а у подростков младшего и среднего пубертатного возраста, формально находившихся в периоде полового созревания, сексуальные вопросы не попадали в зону их интересов.
Уходы из дома и бродяжничество в структуре психопатоподобного поведения, напротив, становились более выраженными у детей в пубертатном периоде. Пациенты уходили из дома в момент наибольшей выраженности маниакального возбуждения. Во время уходов бесцельно бродили по городу в одиночестве, не нуждаясь в компании и общении. При попытке милиции вернуть их домой, сопротивления не оказывали, пассивно подчиняясь требованиям.
Нелепые бредоподобные страхи появлялись на фоне маниакального аффекта в младшем дошкольном возрасте, иногда до становления фразовой речи, достигали наибольшей выраженности к 5 – 7 годам, к 8 – 10 годам стереотипизировались, их аффективная заряженность, ослабевая, сходила на нет.
Анализ динамики болезни у пациентов старшей возрастной группы показал, что к 14 – 15 годам клинические проявления маниакальных расстройств блекнут на фоне медленно нарастающих изменений личности шизофренического типа. Признаки диссоциации, пронизывающие все сферы психической жизни, неуклонно нарастающая аутизация, нарушения мышления, проявления психического автоматизма с рудиментарными идеями воздействия, медленное снижение продуктивности и целенаправленности в деятельности начинают доминировать в клинической картине болезни.
Аффективные нарушения противоположного полюса были обнаружены в нашем материале лишь у 12 % пациентов основной группы, в том числе у ребенка, страдающего БПР. Депрессивные эпизоды с преобладанием тоски, двигательной и идеаторной заторможенности отмечались в младшем школьном возрасте. Они характеризовались незначительной глубиной, имели правильный циркадный ритм суточных колебаний аффекта. Соматовегетативный компонент проявлялся снижением аппетита и нарушениями сна, в виде бессонницы и ночных кошмаров. Периоды сниженного настроения длились несколько недель (от 4 до 6 - 8) и спонтанно заканчивались. На их фоне стихали психопатоподобные нарушения поведения. В наших единичных наблюдениях мы не обнаружили психопатоподобных эквивалентов депрессии, о которых писала И.Н. Татарова (1985). Чередование аффективных фаз было лишено какой-либо закономерности или связи с происходящими в жизни пациентов событиями.
Единственное наблюдение атипичной «возбужденной» мании в рамках БПР не позволило нам говорить о каких-либо тенденциях развития, особенностях и прогнозе заболевания.
Изучение пациентов основной группы проводилось в сопоставлении с детьми, страдающими гиперкинетическим расстройством поведения, обусловленным перинатальной резидуально-органической патологией.
Изолированное моторное возбуждение, повышенная отвлекаемость, импульсивность, эмоциональная лабильность и наличие нарушений поведения делали рисунок поведения пациентов контрольной группы на первый взгляд схожим с поведением больных, страдающих атипичной «возбужденной» манией. Однако, специфическое сочетание основных симптомов, составляющих маниакальную триаду при отсутствии утомляемости и истощаемости психических процессов, а также нарушения мышления и признаки диссоциации никогда не встречались у детей контрольной группы. Так же изолированное увеличение двигательной активности в сочетании с истощаемостью и дефицитом внимания, обнаруженные нами у всех детей контрольной группы, не имели места в клинической картине болезни детей с атипичной «возбужденной» манией.
Пациенты контрольной группы легко перевозбуждались при эмоциональной и интеллектуальной нагрузке. Пик моторной активности приходился на вечерние часы, что было связано с истощением тормозных влияний коры головного мозга, и часто заканчивался астенической реакцией в виде слез.
Нарушения поведения носили характер драчливости и имели психологически понятную связь с контекстом ситуации, определялись слабостью контроля, отсутствием волевых задержек и не имели гебоидной окраски.
Во всех наблюдениях имели место нарушение засыпания и беспокойный сон, а также повышенная потребность в сне. При сопоставлении структуры нарушений сна в основной и контрольной группах с использованием критерия z (для относительных величин) были выявлены статистически достоверные различия. В контрольной группе преобладало изолированное нарушение засыпания (р = 0,002), полностью отсутствовали нарушения, связанные с укорочением общей продолжительности сна; в основной группе никогда не встречалось увеличение суточной потребности в сне.
Проблемы в усвоении учебного материала у детей контрольной группы были обусловлены медлительностью, трудностями включения и переключения в работе, повышенной отвлекаемостью, рассеянностью, сложностями распределения внимания и удержания инструкций, необходимостью постоянного внешнего контроля, т.е. особенностями, характерными для резидуально-органической недостаточности ЦНС и принципиально отличались от причин, затрудняющих обучение детей основной группы (моторное и идеаторное возбуждение, нарушения мышления, стереотипии).
Личностные черты пациентов контрольной группы характеризовались выраженной инфантильностью: дети были эмоционально выразительны и синтонны, иногда ласковы до прилипчивости, наивны, подчиняемы, в общении со взрослыми не соблюдали дистанцию. Их восприятие себя напрямую зависело от оценок взрослых. В деятельности преобладали игровые интересы, характерные для детей младшей возрастной группы, познавательные интересы и мотивация к обучению в школе длительное время оставались невыраженными. Их проступки носили характер бездумных шалостей, проказ и были психологически понятны для окружающих. Нарушения поведения, связанные с двигательной расторможенностью и эмоциональной лабильностью, были лишены вычурности и своеобразия. Агрессивные выпадки имели в основе импульсивность, слабость волевых задержек и контроля, а не неуправляемое стремление причинять боль.
Патопсихологическое обследование больных контрольной группы выявило незрелость эмоционально-волевой сферы, отсутствие установок на познавательную деятельность; мышление характеризовалось поверхностью, инертностью и тяготело к конкретному. Каких-либо признаков процессуальных заболеваний шизофренического спектра обнаружено не было.
Нейропсихологическое обследование детей с СДВГ обнаружило незрелость лобных и лобно-базальных структур, нарушение корково-подкорковых взаимодействий, трудности концентрации и распределения внимания, нестойкое удержание программы, снижение объема слухоречевой и/или зрительной памяти, слабость программирования и контроля над произвольной деятельностью, повышенную пресыщаемость, лабильность, истощаемость психического тонуса. Эти данные говорили о значительно большей глубине и распространенности функциональных нарушений ЦНС по сравнению с детьми основной группы.
Психическое развитие детей контрольной группы, протекавшее по типу ретардации, обладало всеми описанными выше признаками, характерными для данного типа дизонтогенеза. Раннее развитие 10 % пациентов контрольной группы не отличалось от нормального онтогенеза.
Первые признаки гиперкинетического расстройства в виде моторной расторможенности, импульсивности, невнимательности появлялись еще в дошкольные годы. К началу обучения, когда добавлялись трудности принятия новой социальной роли ученика и связанных с ней обязанностей, сложности усвоения учебного материала, можно было с уверенностью говорить о диагнозе СДВГ.
Патопсихологическая сущность состояния детей с дефицитом внимания и гиперактивностью (DSM - IV) с течением времени принципиально не изменялась, однако психическое развитие, протекавшее на изначально дефицитарной почве, приводило в будущем к искажению формирования конкретных функций, поведенческих навыков и личностных свойств (Ю.С. Шевченко и др., 2003).
В наше исследование в контрольную группу вошли дети не старше 10 лет, в связи с чем, мы не имели возможности проследить динамику гиперкинетического расстройства поведения в старшей возрастной группе.
Психофармакотерапия больных обеих групп включала восстановительную терапию основных психических нарушений, а также реадаптацию и создание условий для непрекращающейся социализации, на необходимость которых указывал М.М. Кабанов (1981, 1985). Проводилась с учетом возраста, глубины расстройств и индивидуальной чувствительности.
Тактика ведения пациентов основной группы зависела не только от глубины атипичной «возбужденной» мании, но и от того, в каких условиях лечился ребенок – стационарных или амбулаторных.
Лечение пациентов младшего дошкольного возраста, находившиеся на амбулаторном лечении, начиналось с введения малых нейролептиков (сонапакса, тералена), которые проявляли избирательную активность относительно психопатоподобных нарушений и патологии сферы влечений. При малой их эффективности применялись седативные нейролептики хлорпротиксен, а затем и лепонекс (клозапин, азалептин) в возрастных дозах. Преимущество лепонекса заключалось в практически полном отсутствии экстрапирамидных побочных явлений. Однако он недостаточно эффективно купировал повышенные тимический и ассоциативный компоненты маниакальной триады. Кроме того, длительный прием лепонекса требовал контроля состояния кроветворной системы. Резидуально-органическая патология, имевшая место у 82 % детей, снижала переносимость нейролептической терапии, вынуждала проводить дегидратационную терапию, вводить нейрометаболиты, которые улучшали переносимость основных препаратов.
Для стабилизации аффективного статуса мы пытались вводить в терапию финлепсин (карбамазепин), однако в большинстве случаев появление побочных эффектов в виде сонливости, тошноты, рвоты и головной боли не позволяло использовать этот препарат в возрастных дозировках. В ряде случаев сонапакс, использовавшийся как корректор поведения, выполнял и функцию нормотимика.
Применение большого количества препаратов, необходимость их замены из-за появления побочных эффектов, заметно затрудняли установление комплаенса с родителями, что являлось слабой стороной амбулаторного лечения.
Сильной стороной амбулаторного ведения больных являлось постоянное их нахождение в микросоциуме, что «обеспечивало естественный процесс психического и социального развития в условиях болезни» и способствовало «преодолению патологических механизмов, которые тормозят психическое развитие и ведут к его дисгармонии» (В.В. Ковалев, 1981).
Реадаптационные мероприятия включали в себя разъяснительную работу и рациональную психотерапию, которые проводились с родителями. При стабилизации психического состояния родителям и их больным детям рекомендовали семейную психотерапию для коррекции внутрисемейных отношений. Пациентам создавалась возможность получения индивидуальной или групповой психотерапевтической поддержки, однако трудности установления конструктивных отношений, особенности ассоциативной деятельности и восприятия окружающих, резко ограничивали возможности такой работы.
В стационарных условиях лечение начиналось (особенно в группе дошкольников) с хлорпротиксена, при неэффективности которого использовался галоперидол в возрастных дозах (от 0,3 – 0,5 до 4,5 мг/сут) с корректором. В целях купирования коротких эпизодов маниакального возбуждения психотической глубины иногда применялись аминазин и тизерцин. Коррекция нарушений, обусловленных резидуально-органической недостаточностью, не отличалась от таковой при амбулаторном ведении пациентов. Пациенты, находившиеся на стационарном лечении, выписывались с отчетливым улучшением на поддерживающей терапии седативным нейролептиком, необходимость которой сохранялась длительное время.
Недостатком ведения больных в условиях стационара являлось изменение микросоциального окружения детей и возникновение явлений госпитализма. С родителями стационированных детей также велась психообразовательная работа. Мы рекомендовали скорейшее возвращение пациентов в здоровую среду сверстников с предоставлением дополнительного выходного дня в течение школьной недели.
Реабилитация пациентов с СДВГ проводилась с использованием схемы комплексной многоуровневой лечебно-коррекционной помощи детям и подросткам с СДВГ, включавшей в себя помимо медикаментозной терапии, нейропсихологическую коррекцию (А.В. Семенович и др., 1998, 2002) и интегративную семейно-групповую методику интенсивно-экспрессивной психотерапии и психокоррекции (ИНТЭКС), разработанную Ю.С. Шевченко и В.П. Добриденем (1998). ИНТЭКС состояла из комплекса развивающих игр, направленных на изолированную коррекцию отдельных элементов синдрома гиперактивности (Ю.С. Шевченко, 1997; Ю.С. Шевченко, М.Ю. Шевченко, 1997), психотерапевтического взаимодействия с больными и их семьями для создания и закрепления желательных моделей поведения.
Медикаментозная терапия детей с СДВГ включала в себя препараты ноотропного ряда, диуретики, вазоактивные средства и витамины группы В в возрастных дозировках. Курс лечения повторялся 2 - 4 раза в год. Для оптимизации режима школьного обучения мы рекомендовали гиперактивным детям щадящий условия: обучение в классах с меньшей численностью детей, обучение ребенка на первой парте (контакт глаз учителя и ребенка улучшает концентрацию внимания), меньшую продолжительность занятий (до 30 мин). В группе больных с гиперкинетическим расстройством поведения именно нейропсихологическая и психолого-педагогическая части коррекционных мероприятий являлись ведущими и при адекватном их использовании в сочетании с медикаментозным воздействием приводили к положительной динамики патологического состояния.
Таким образом, основным методом воздействия на ведущие нарушения при атипичной «возбужденной» мании эндогенной природы являлась психофармакотерапия, а синдром гиперкинетического расстройства поведения корректировался нейропсихологическими и психолого-педагогическими методами в совокупности с медикаментозной терапией.
В Ы В О Д Ы
1. Атипичная мания эндогенной природы у детей и подростков характеризуется дисгармоничной структурой аффективного синдрома с доминирующим двигательным возбуждением при умеренно выраженном ускорении ассоциативных процессов и незначительно повышенном настроении, полиморфизмом и рудиментарностью симптоматики.
2. Длительно существующий синдром атипичной мании наиболее часто развивается в рамках малопрогредиентной шизофрении. Начинаясь в раннем детстве и заканчивая свое формирование к дошкольному возрасту, он характеризуется устойчивым психопатологическим ядром, сохраняющимся вплоть до среднего пубертатного возраста, без трансформации в аффективное расстройство противоположного полюса.
3. В отличие от психопатоподобных состояний непрогредиентной природы, девиации поведения с агрессивностью и нарушением влечений в рамках эндогенного процесса, протекающего с атипичной манией, максимально выражены у дошкольников и младших школьников, реже отмечаются у детей предпубертатного возраста и практически полностью отсутствуют у подростков.
4. Аффективные нарушения противоположного полюса с преобладанием тоски, двигательной и идеаторной заторможенности, отмечающиеся в единичных случаях, возникают в школьном возрасте, характеризуются незначительной глубиной, длятся не более нескольких недель и спонтанно заканчиваются.
5. Наличие общих патогенетических (в частности, энцефалопатических и дизонтогенетических) механизмов и резидуально-органической церебральной недостаточности (преимущественно перинатальной природы) сближает клинические проявления атипичной мании и СДВГ, что вызывает определенные дифференциально-диагностические трудности и требует проведения углубленного психопатологического анализа, дополнения его параклиническими исследованиями, включающими пато- и нейропсихологические методы.
5.1 Патопсихологические особенности атипичной мании эндогенной природы заключаются в специфических нарушениях мышления, признаках аутизации и диссоциации психических процессов на фоне маниакального возбуждения, яркой неравномерности умственных достижений, в отличие от незрелости эмоционально-волевой сферы, инертности и поверхностном мышлении при СДВГ.
5.2 Нейропсихологические особенности атипичной мании эндогенной природы заключаются в выраженной неустойчивости внимания, признаках функциональной дефицитарности подкорковых образований, функциональной несформированности префронтального (лобного) отдела коры головного мозга и межполушарного взаимодействия при отсутствии признаков утомления и истощения. СДВГ характеризуется трудностями концентрации и распределения внимания, незрелостью лобных и лобно-базальных структур, нарушением корково-подкорковых взаимодействий, снижением объема слухоречевой и/или зрительной памяти, слабостью программирования и контроля над произвольной деятельностью, повышенной пресыщаемостью, лабильностью, истощаемостью психического тонуса.
6. Глубина социальной дизадаптации определяется длительным неадекватным коррекционно-педагогическим, а порой и лечебным, подходом к этим детям, обусловленным ошибочной трактовкой природы их двигательного возбуждения и массивных нарушений поведения. Это требует мероприятий, обеспечивающих большую информированность родителей и воспитателей, а также педиатров и неврологов о данном расстройстве и своевременность направления таких детей к детскому психиатру.
7. Эндогенная природа аффективного расстройства определяет ведущую роль в его лечении нейролептическим средствам с седативным профилем. В то же время наличие расстройств, обусловленных дизонтогенетическими и энцефалопатическими факторами, диктует необходимость включения в лечебно-реабилитационную программу соответствующих мероприятий (в частности, назначения ноотропов и осуществления коррекционно-педагогических и медико-психологических воздействий).
Список работ, опубликованных по теме диссертации
1. Шевченко Ю.С., Пилюгина Л.В. «Возбужденная мания» у детей. Критерии диагностики. // Материалы Российской конференции «Аффективные и шизоаффективные расстройства».- М., 2003. – С.198.
2. Пилюгина Л.В. Диагностика атипичной «возбужденной мании», маскированной гиперкинетическим и психопатоподобным поведением у детей. // Материалы межвузовской научно-практической конференции «Психология здоровья: семейный аспект». - М., 2004. – С. 113-117.
3. Пилюгина Л.В. Проблема эндогенных маниакальных состояний в детском возрасте в отечественной и зарубежной литературе. // Журн. «Вопросы психического здоровья детей и подростков». - 2005(5), № 1. – С.97-107.
4. Пилюгина Л.В. Проблема эндогенных маниакальных состояний в детском возрасте в отечественной и зарубежной литературе. // Журн. «Вопросы психического здоровья детей и подростков». - 2005(5), №2. – С. 112-122.
5. Пилюгина Л.В. Клиника атипичной «возбужденной» мании у детей и подростков. // Материалы 14 съезда психиатров России. - М., 2005. – С. 214.
6. Пилюгина Л.В. Клинические особенности эндогенных маниакальных состояний у детей и подростков. // Материалы конференции, посвященной 80-летию со дня рождения К.С. Лебединской «Нарушения эмоционального развития как клинико-дефектологическая проблема». - ИКП РАО, М., 2005, № 45, электронная версия.
7. Шевченко Ю.С., Пилюгина Л.В. «Возбужденная мания», маскированная психопатоподобным синдромом у детей и подростков. Вопросы диагностики. // Материалы конференции, посвященной 80-летию со дня рождения К.С. Лебединской «Нарушения эмоционального развития как клинико-дефектологическая проблема». - ИКП РАО, М., 2005, № 55, электронная версия.
8. Пилюгина Л.В. Атипичная эндогенная мания в детско-подростковом возрасте. // Материалы Российской конференции «Современные принципы терапии и реабилитации психических больных». – М., 2006. - С.234.
9. Пилюгина Л.В. Динамика атипичной эндогенной мании в детско-подростковом возрасте. // Журн. «Социальная и клиническая психиатрия» (сдано в печать).
