Книга вторая Дж. Эдвард Морган-мл. Мэгид С. Михаил Перевод с английского
| Вид материала | Книга |
- Книга первая Дж. Эдвард Морган-мл. Мэгид С. Михаил Перевод с английского, 10010.77kb.
- А. Конан-Дойль новоеоткровени е перевод с английского Йога Рàманантáты, 2314.23kb.
- Copyright Сергей Александровский, перевод с английского Email: navegante[a]rambler, 619.61kb.
- "книга непрестанности осириса " 177, 7373.41kb.
- Н. М. Макарова Перевод с английского и редакция, 4147.65kb.
- Трудового Красного Знамени гупп детская книга, 2911.61kb.
- Трудового Красного Знамени гупп детская книга, 2911.77kb.
- Уайнхолд Б., Уайнхолд Дж. У 67 Освобождение от созависимости / Перевод с английского, 11462.2kb.
- Малиновской Софьи Борисовны Специальность: журналистика Специализация: художественный, 969.08kb.
- Духовные истины в психических явлениях перевод с английского 3-е издание Москва «Философская, 1557.75kb.
Снижение почечной экскреции калия возникает в следующих случаях: (1) выраженное уменьшение скорости клубочковой фильтрации; (2) снижение активности альдостерона или (3) нарушение секреции калия в дистальных отделах нефрона.
При скорости клубочковой фильтрации менее 5 мл/мин почти всегда возникает гиперкалиемия. На фоне высокой калиевой нагрузки (алиментар-ного, метаболического или ятрогенного характера) гиперкалиемия может развиться и при менее выраженном нарушении почечной функции. Помимо того, уремия снижает активность NaVK+-Sa-висимой АТФ-азы.
Снижение активности альдостерона наблюдается при первичном нарушении синтеза гормона в надпочечниках или дефекте в системе ренин-ан-гиотензин-альдостерон. При первичной надпочеч-никовой недостаточности (болезнь Аддисона) и дефиците 21-гидроксилазы нарушается синтез альдостерона. Синдром изолированного гипоаль-достеронизма (синонимы: гипорениновый альдо-стеронизм или почечный канальцевый ацидоз IV типа) обычно сочетается с сахарным диабетом и почечной дисфункцией; у таких больных нарушена способность к повышению секреции альдостерона в ответ на гиперкалиемию. Заболевание обычно протекает бессимптомно, но при увеличении поступления калия и применении калийсбе-регающих диуретинов развивается гиперкалиемия. Кроме того, для гипоренинемического гипоальдос-теронизма характерны потери натрия и гиперхло-ремический метаболический ацидоз. Подобная картина была описана у некоторых больных СПИД, имеющих сопутствующую надпочечнико-вую недостаточность (вследствие цитомегалови-русной инфекции).
Применение препаратов, воздействующих на систему ренин-ангиотензин-альдостерон, влечет за собой риск развития гиперкалиемии, особенно при почечной недостаточности. Нестероидные противовоспалительные средства (кроме, возможно, сулиндака) угнетают опосредуемое проста-гландинами высвобождение ренина. Ингибиторы АПФ препятствуют образованию ангиотензина II, который стимулирует секрецию альдостерона. Большие дозы гепарина тоже способны нарушать секрецию альдостерона. Калийсберегающий диу-ретик спиронолактон является конкурентным антагонистом альдостероновых рецепторов в почках. Механизм возникновения гипоренинемического гипоальдостеронизма под действием циклоспори-на не ясен.
Выведение калия через почки может снижаться из-за врожденного или приобретенного нарушения его секреции в дистальном отделе нефрона. Подобные нарушения возникают даже при нормальной функции почек, они не поддаются лечению минералокортикоидами. При псевдогипо-альдостеронизме отмечается врожденная резис-тентность почек к альдостерону. Заболевания, при которых нарушается секреция калия, включают системную красную волчанку, серповидно-клеточную анемию, обструкцию мочевыводящих путей, а также циклоспориновую нефропатию пересаженной почки.
^ Гиперкалиемия вследствие повышенного поступления калия в организм
В норме увеличение поступления калия в организм редко сопровождается гиперкалиемией — за исключением тех случаев, когда в/в быстро вводят большое его количество. Вместе с тем калиевая нагрузка может вызвать гиперкалиемию при почечной недостаточности, при дефиците инсулина, а также у больных, получающих (32-адреноблокато-ры. Часто остаются незамеченными такие источники поступления калия, как калиевая соль пенициллина, заменители поваренной соли (как правило, это соли калия), перелитая цельная кровь с длительным сроком хранения. К 21-му дню хранения концентрация калия в плазме цельной крови может достигнуть 30 мэкв/л.
^ Клинические проявления гиперкалиемии
Наиболее значимо влияние гиперкалиемии на скелетные мышцы и миокард. Генерализованная мышечная слабость возникает при концентрации калия в плазме > 8 мэкв/л. Ее причиной является стойкая спонтанная деполяризация и инактивация натриевых каналов мембраны мышечных клеток (как при применении сукцинилхолина), что в конце концов приводит к восходящему параличу.
При концентрации калия в плазме > 7 мэкв/л замедление деполяризации в миокарде становится клинически значимым (рис. 28-6). По мере возрастания концентрации калия в плазме динамика изменений на ЭКГ выглядит следующим образом: высокий заостренный зубец T (часто сочетается с укороченным интервалом QT) -* расширение комплекса QRS —» удлинение интервала PQ —* исчезновение зубца P —* снижение амплитуды зубца R —* депрессия сегмента ST (иногда подъем) —* комплексы ЭКГ синусоидальной формы —» фиб-рилляция желудочков и асистолия. Гиперкалиемия незначительно влияет на сократимость мио-
карда. ^ Гиперкалъциемия, гипонатриемия и ацидоз усиливают действие гиперкалиемии на сердце.
Лечение гиперкалиемии
Гиперкалиемия > 6 мэкв/л является показанием к лечению ввиду высокого риска смертельного исхода. Устраняют кардиотоксические проявления, мышечную слабость и нормализуют концентрацию калия в плазме. Методы лечения зависят от тяжести клинических проявлений и причин гиперкалиемии. При гиперкалиемии, сопряженной с ги-поальдостеронизмом, назначают заместительную терапию минералокортикоидами. Необходимо отменить прием препаратов, способствующих гиперкалиемии, а также уменьшить или прекратить поступление калия в организм.
Кальций (5-10 мл 10% раствора глюконата кальция или 3-5 мл 10 % раствора хлористого кальция) частично устраняет кардиотоксические эффекты гиперкалиемии и поэтому используется при выраженной клинической симптоматике. Действие кальция наступает быстро, но, к сожалению, носит преходящий характер. У больных, принимающих дигоксин, кальций рекомендуется применять с осторожностью, поскольку он способствует возникновению гликозидной интоксикации.
При метаболическом ацидозе инфузия бикарбоната натрия (обычно 45 мэкв) способствует поступлению калия в клетки и в течение 15 мин может снизить его концентрацию в плазме. (32-Адреномиметики способствуют перемещению калия в клетки и применяются при острой гиперкалиемии, сопряженной с массивными гемотранс-
фузиями (гл. 29); адреналин в низких дозах (0,5-2 мкг/мин) позволяет быстро снизить концентрацию калия в плазме и, кроме того, оказывает положительное инотропное действие. Инфузия глюкозо-инсулиновой смеси (30-50 г глюкозы и 10 ЕД инсулина) способствует перемещению калия в клетки, но максимальный эффект развивается не сразу, а в течение 1 ч.
При относительно сохранной функции почек показан фуросемид, который повышает экскрецию калия с мочой. При тяжелой дисфункции почек вывести калий из организма удается только с помощью ионообменных смол (например, полистиролсуль-фонат натрия внутрь или в клизме): 1 г полистирол-сульфоната натрия связывает 1 мэкв K+ и высвобождает 1,5 мэкв Na+; доза при приеме внутрь составляет 20 г в 100 мл 20 % раствора сорбитола.
Диализ показан при выраженной или рефрак-терной гиперкалиемии. Гемодиализ значительно быстрее и эффективнее, чем перитонеальный, снижает концентрацию калия в плазме. Гемодиализ позволяет удалить до 50 мэкв калия в 1 ч, перитонеальный диализ — 10-15 мэкв/ч.
Анестезия
При гиперкалиемии плановые операции откладывают, пока концентрация калия в крови не будет снижена до нормы. Необходимо также не допустить ее повторного повышения. Проводят тщательный ЭКГ-мониторинг. Противопоказано введение сукцинилхолина и любых калийсодержащих инфузионных растворов (например, раствора Рин-гера с лактатом). Во избежание повторного повы-
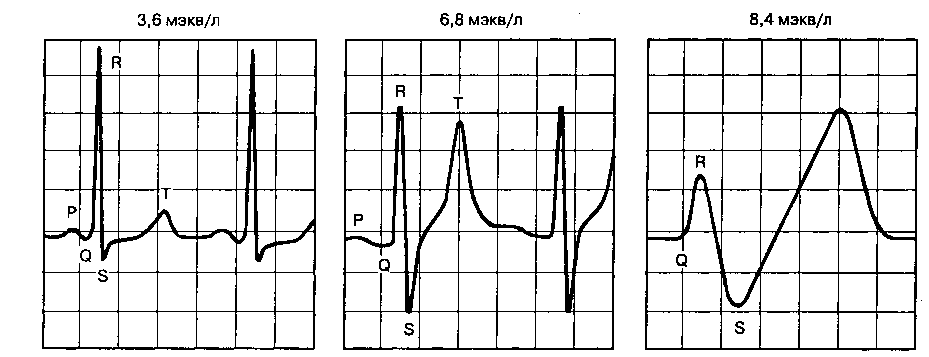
Рис. 28-6. Электрокардиографические признаки гиперкалиемии. По мере возрастания концентрации калия в плазме динамика электрокардиографических изменений выглядит следующим образом: высокий остроконечный симметричный зубец T, часто в сочетании с укороченным интервалом QT —»• расширение комплекса QRS, удлинение интервала PQ, исчезновение зубца P, снижение амплитуды зубца R, депрессия (иногда подъем) сегмента ST -» комплексы сину-соидальной формы —»• наконец, фибрилляция желудочков или асистолия
шения концентрации калия в плазме во время операции необходимо предупреждать возникновение метаболического и дыхательного ацидоза. ИВЛ целесообразно проводить в режиме умеренной гипервентиляции. И наконец, необходим мониторинг нервно-мышечной проводимости, поскольку гиперкалиемия усиливает действие миорелаксантов.
^ Нарушения обмена кальция
Кальций содержится в основном в костях (98 %), но поддержание его нормальной внеклеточной концентрации чрезвычайно важно. Ионы кальция вовлечены практически во все физиологические процессы, включая мышечное сокращение, высвобождение нейромедиаторов и гормонов, свертывание крови и метаболизм костной ткани. Следовательно, нарушения обмена кальция способны привести к тяжелым расстройствам многих физиологических процессов.
^ Обмен кальция в норме
В норме суточное потребление кальция составляет 600-800 мг. Всасывание происходит главным образом в проксимальном отделе тонкой кишки. В кишечнике также осуществляется секреция кальция, скорость которой постоянна и не зависит от абсорбции. Обычно до 80 % потребляемого кальция выделяется с калом.
Экскреция кальция осуществляется через почки, составляя в среднем 100 мг/сут, и может варьироваться от 50 до > 300 мг/сут. В норме 98 % фильтруемого в почечных клубочках кальция реабсорбируется. Реабсорбция кальция (как и натрия) происходит в проксимальных канальцах и в восходящей части петли Генле. В дистальных канальцах реабсорбция кальция зависит от секреции паратиреоидного гормона (ПТГ), тогда как реабсорбция натрия — от секреции альдостерона. Повышение концентрации ПТГ в крови увеличивает реабсорбцию кальция в дистальных канальцах и снижает его экскрецию почками.
^ Концентрация кальция в плазме
В норме концентрация кальция в плазме составляет 8,5-10,5 мг/100 мл (2,1-2,6 ммоль/л). Приблизительно 50 % кальция плазмы находится в свободной ионизированной форме, 40 % связано с белками (восновном с альбумином) и 10 % — с анионами (с цитратом и аминокислотами). Физиологически активным является свободный ионизированный кальций, величина концентрации которого ([Ca2+]) наи-
более ваясна в клинической практике. В норме [Ca2+] равна 4,5-5 мг/100 мл (2,2-2,5 мэкв/л, или 1,1-1,25 ммоль/л). Изменение концентрации альбумина в плазме влияет на общую концентрацию кальция, но не на концентрацию ионизированного кальция: при изменении концентрации альбумина в плазме на 1 г/100 мл общая концентрация кальция изменяется в том же направлении на 0,8-1 мг/100 мл.
Изменение рН непосредственно влияет на степень связывания кальция с белками и, таким образом, на концентрацию ионизированного кальция. Уменьшение рН плазмы на каждые 0,1 сопровождается увеличением концентрации ионизированного кальция на 0,16 мг/100 мл; соответственно, при повышении рН плазмы на каждые 0,1 концентрация ионизированного кальция уменьшается на 0,16 мг/1 OO мл.
^ Регуляция внеклеточной концентрации ионизированного кальция
Поступление кальция во внеклеточную жидкость происходит либо при всасывании из кишечника, либо в результате резорбции из костной ткани; не более 0,5-1 % кальция костей участвует в обмене с внеклеточной жидкостью. Кальций может покидать внеклеточное пространство за счет: 1) депонирования в костях; 2) экскреции с мочой; 3) секреции в ЖКТ и 4) экскреции с потом. Внеклеточная концентрация ионизированного кальция регулируется ПТГ, витамином D и кальцитонином. Эти гормоны оказывают действие на кости, дистальные почечные канальцы и тонкую кишку.
^ Главнъш регулятором концентрации Ca2+ в плазме является ПТГ. Снижение концентрации Ca2+ в плазме стимулирует секрецию ПТГ, а повышение — ин-гибирует. ПТГ оказывает следующие эффекты: 1) мобилизует кальций из костей; 2) стимулирует реабсорбцию кальция в дистальных почечных канальцах; 3) опосредованно увеличивает всасывание кальция в тонкой кишке путем ускорения синтеза 1,25-дигидроксихолекальциферола в почках.
В организме существует несколько форм вита-мина D, но максимальной биологической активностью обладает 1,25-дигидроксихолекальциферол. В ходе метаболизма холекальциферол (большей частью эндогенный) превращается в печени в 25-холекальциферол, который затем в почках преобразуется в 1,25-дигидроксихолекальцифе-рол. Секреция ПТГ и гипофосфатемия усиливают второй этап (почечный) метаболического превращения. Витамин D стимулирует всасывание кальция в кишечнике, способствует действию ПТГ на кости и увеличивает реабсорбцию кальция в дистальных канальцах почек.
Кальцитонин — это полипептидный гормон, который вырабатывается парафолликулярными клетками щитовидной железы. Гиперкальциемия стимулирует секрецию кальцитонина, а гипокаль-циемия, наоборот, угнетает. Кальцитонин подавляет резорбцию костей и стимулирует почечную экскрецию кальция.
Гиперкальциемия
Гиперкальциемия возникает при многих заболеваниях (табл. 28-11). При первичном гипер-паратиреозе секреция ПТГ повышена и не зависит от концентрации Ca2+. Напротив, при вторичном гиперпаратиреозе (хроническая почечная недостаточность или нарушение всасывания кальция) концентрация ПТГ повышена вследствие хронической гипокальциемии (гл. 32). Иногда устойчивый вторичный гиперпаратиреоз приводит к автономной секреции ПТГ с последующей нормализацией или повышением [Ca2+] (третичный гиперпаратиреоз).
При злокачественных новообразованиях ги-перкальциемия способна возникать независимо от наличия метастазов в костях. Основную роль в этом процессе играет прямая деструкция костной ткани или секреция гуморальных медиаторов гиперкальциемии (ПТГ-подобные вещества, цито-кины или простагландины). Гиперкальциемия вследствие повышенного вымывания кальция pis костей наблюдается и при доброкачественных состояниях (например, болезни Педжета, длительной иммобилизации). Повышенное всасывание кальция в кишечнике может сопровождаться ги-
^ ТАБЛИЦА 28-11. Причины гиперкальциемии
| Гиперпаратиреоз Первичный Третичный Злокачественные новообразования Передозировка витамина D Передозировка витамина А Болезнь Педжета Гранулематозные заболевания Саркоидоз Туберкулез Длительная иммобилизация Молочно-щелочной синдром Тиреотоксикоз Надпочечниковая недостаточность Побочное действие лекарственных препаратов Тиазидные диуретики Литий |
перкальциемией при молочно-щелочном синдроме (значительное увеличение поступления кальция), гипервитаминозе D или гранулематозных заболеваниях (высокая чувствительность к витамину D). Механизм развития гиперкальциемии при других заболеваниях не изучен.
^ Клинические проявления гиперкальциемии
Гиперкальциемия часто проявляется анорексией, тошнотой, рвотой, слабостью и полиурией. Атаксия, раздражительность, сонливость и спутанность сознания могут быстро смениться комой. Вначале, пока не разовьется гиповолемия, нередко возникает артериальная гипертензия. На ЭКГ отмечается укорочение сегмента ST и интервала QT. Гиперкальциемия значительно повышает чувствительность миокарда к сердечным гликозидам. Она утяжеляет течение панкреатита, язвенной болезни и почечной недостаточности.
^ Лечение гиперкальциемии
Симптоматическая гиперкалъциемия требует немедленной коррекции. Наиболее эффективный метод лечения включает увеличение диуреза до 200-300 мл/ч путем инфузии физиологического раствора и стимуляцию почечной экскреции кальция с помощью петлевых диуретинов. Необходимо восполнять потери калия и магния с мочой. При выраженной гиперкальциемии (> 15 мг/100 мл) применяют би-фосфонаты (60-90 мг памидроната) или кальцито-нин (2-8 ЕД/кг). При почечной или сердечной недостаточности может возникнуть необходимость в проведении гемодиализа. В ряде случаев используют и другие препараты, например глюкокортико-иды, пликамицин (митрамицин) или фосфаты.
Анестезия
Гиперкальциемия является неотложным состоянием и, по возможности, ее надо устранить до индукции анестезии. Следует тщательно контролировать концентрацию ионизированного кальция в плазме. Если операцию отложить нельзя, то еще до индукции анестезии начинают стимулировать диурез (введением физиологического раствора и петлевого диуретика), принимая меры для предотвращения гиповолемии; при сниженном сердечном резерве показан мониторинг ЦВД и ДЗЛА. Определение концентрации калия и магния в динамике позволяет своевременно выявить ятрогенную ги-покалиемию и гипомагниемию. При гиперкальциемии реакция на анестетики непредсказуема. Если операцию проводят под общей анестезией, то показана ИВЛ. Необходимо избегать возникновения
ацидоза, при котором еще больше увеличивается концентрация кальция в плазме.
Гипокальциемия
Диагноз гипокальциемии ставится только по результатам определения концентрации ионизированного кальция в плазме. Если прямое определение [Ca2^] невозможно, то при гипоальбуминемии общую концентрацию кальция в плазме необходимо корректировать. Причины возникновения гипокальциемии представлены в табл. 28-12.
Наиболее распространенная причина симптоматической гипокальциемии — гипопаратиреоз, который может быть послеоперационным, идио-патическим, элементом множественной эндо-кринопатии (чаще всего при надпочечниковой недостаточности) или же сочетается с гпомагние-мией. Известно, что дефицит магния нарушает секрецию ПТГ и препятствует его воздействию на кости. Гипокальциемия при сепсисе обусловлена угнетением секреции ПТГ. Гипофосфатемия относительно часто становится причиной гипокальциемии, особенно при ХПН. Причиной гипокальциемии может быть дефицит витамина D; в свою очередь, дефицит витамина D может быть обусловлен недостаточным поступлением его с пищей, нарушением всасывания или метаболизма.
Связывание кальция ионами цитрата, входящего в состав консерванта для компонентов крови, является важной причиной гипокальциемии в пе-риоперационном периоде. Такое преходящее снижение [Ca2+] может возникнуть после быстрой инфузии больших объемов альбумина. Полагают, что Гипокальциемия при остром панкреатите обусловлена преципитацией кальция в жирах вследствие высвобождения липолитических ферментов и некроза жировой ткани; сходный механизм развития гипокальциемии наблюдается при жировой эмболии. При рабдомилиозе возникает преципитация кальция в поврежденных мышцах.
Редкие причины гипокальциемии включают кальцитонинпродуцирующую медуллярную карциному щитовидной железы, остеобластные метастазы (при раке молочной или предстательной железы) и псевдогипопаратиреоз (врожденная резистентность к ПТГ). Преходящая гипокальцие-мия возникает после применения гепарина, прота-мина или глюкагона.
Клинические проявления гипокальциемии
Проявления включают парестезии, спутанность сознания, ларингеальный стридор (ларинго-спазм), карпопедальный спазм (симптом Труссо),
спазм жевательных мышц (симптом Хвостека) и судороги. Описаны случаи желчной колики и бронхоспазма. Повышение возбудимости миокарда иногда приводит к аритмиям. Снижение сократимости миокарда влечет за собой риск развития сердечной недостаточности и/или артериальной гипотонии. Может ослабляться реакция на дигоксин и |3-адреномиметики. На ЭКГ выявляют удлинение интервала QT, хотя выраженность изменений на ЭКГ не всегда коррелирует с тяжестью гипокальциемии.
Лечение гипокальциемии
^ Симптоматическая гипокалъциемия — это неотложное состояние, которое является показанием к немедленной инфузии хлорида кальция (3-5 мл
ТАБ Л И ЦА 28-12. Причины гипокальциемии
| Гипопаратиреоз |
| Послеоперационный |
| Идиопатический |
| Инфильтративные заболевания паращитовидных |
| желез |
| Гипомагниемия |
| Сепсис |
| Ожоги |
| Псевдогипопаратиреоз |
| Дефицит витамина D |
| Недостаточное поступление с пищей |
| Нарушения всасывания |
| Послеоперационные (гастрэктомия, короткий ки- |
| шечник) |
| Воспалительное заболевание кишечника |
| Хронический панкреатит |
| Билиарный цирроз печени |
| Нарушения метаболизма витамина D |
| Врожденный дефект |
| Почечная недостаточность |
| Печеночная недостаточность |
| Побочное действие лекарственных препаратов |
| (фенобарбитал, фенитоин) |
| Гиперфосфатемия |
| Преципитация кальция |
| Панкреатит |
| Рабдомиолиз |
| Жировая эмболия |
| Связывание кальция халатными соединениями |
| Массивное переливание крови (риск возникновения |
| гипокальциемии особенно высок при заболевани- |
| ях печени, почек и гипотермии) |
| Быстрая инфузия большого количества альбумина |
^ 10 % раствора) или глюконата кальция (10-20 мл 10 % раствора). (В 10 мл 10 % раствора CaCl2 содержатся 272 мг Ca2^, тогда как в 10 мл 10 % раствора глюконата кальция — только 93 мг Ca24.) Чтобы избежать выпадения осадка, во время инфузии раствор кальция нельзя смешивать с растворами, содержащими бикарбонат или фосфат. При коррекции гипокальциемии в динамике определяют концентрацию ионизированного кальция в плазме. В случае необходимости кальций вводят повторно или переходят на постоянную инфузию в дозе 1-2 мг/кг/ч. Для исключения гипомагние-мии обязательно измеряют концентрацию магния в плазме. При хронической гипокальциемии внутрь назначают карбонат кальция и витамин D. Лечение гипофосфатемии обсуждается ниже.
