Сравнительная характеристика методов лабораторной диагностики трихомоноза
МИНИСТЕРСВо ОБРАЗОВАНИЯ И НАУИа УкраинЫ
ОДЕССКИЙ НАЦИОНАЛЬНЫЙ УНИВЕРСИТЕТ им. И.И.МЕЧНИКОВА
БИОЛОГИЧЕСКИЙ ФАКУЛЬТЕТ
Квалификационная работа бакалавр
студента пятого курса
заочного отделения
БОГУША Андрея Николаевича
Научный руководитель
кандидат биологических наук, доцент
Панченко Николай Никитович
Допущена к защите Защищена на заседании ДЕК Ф2004р. Ф2004р.
Протокол заседания с оценкой
кафедры № Протокол №
Заведующий кафедры Секретарь ДЕК <
ОДЕССА-2004
СОДЕРЖАНИЕ
ВВЕДЕНИ..3
1.ОБЗОР ЛИТЕРАТУРЫ...5
1.1.Систематика и биологические особенности трихомононад.ЕЕ..5
1.1.2.
Метаболизм T. 1.1.3.
Культуральные свойства трихомонад.8 1.2.
Устойчивость к физическим, химическим факторам и во внешней сред8 1.2.1.
Условия инфицирования трихомонадами.....ЕЕ.9 1.3.
Механизмы патогенеза рогенитальной инфекции трихомонаднойа этиологииЕ....10 1.3.1.
Клиника трихомоноза у мужчин12 1.3.2.
Клиника трихомоноза у женщин...ЕЕ14 1.4. Методы диагностики трихомоноза...15 1.4.1.
Микроскопия нативных и окрашенныха препаратов...16 1.4.1.1.
Метод смывов...16 1.4.1.2.
Микроскопия нативных препаратов.Е..17 1.4.1.3. Микроскопия окрашенных препаратов.Е....Е.18 1.4.2.Культуральное исследовани.21 1.4.3.Иммунологическиеметоды..22 1.4.4.Методы генной диагностики T. 1.5.Лечение трихомоноза.24 2.МАТЕРИЛы И МЕТОДЫ ИССЛЕДОВАНИЙ...25 2.1.
Исследование культуральным методом...25 2.2
Исследование методом микроскопии мазка.26 2.3.
Исследование методом ПЦР.27 3.РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЙ И ИХ ОБСУЖДЕНИ...28 3.1.Анализ данных выявления T. ВЫВОДЫ...33 СПИСКа ЛИТЕРАТУРЫ34 Введение Трихомоноз является однима из наиболее распространённых заболеванийа мочеполового тракт и занимаета первое место среди болезней, передаваемыха половыма путём. Инфекция имеет лкосмополитический характер,
ота неёа страдаюта
170 миллионова человека н земнома шаре. Это широко распространённоеа паразитарное заболевание, вызываемое
Trichomonasа Частот инфицирования трихомонозома клинически здоровыха женщина ва развитыха странаха составляета
2-10%. В СШ ежегодно арегистрируюта примерно 3 млн. новыха случаева заболевания женщин (это приблизительно 2,4%). В России в
1996 году н 100 тыс. населения зарегистрировано 399 (0,34%) случаева заболевания[3,8]. Подробную характеристику заболеваемости трихомонозома московской популяции в возрастной группе ота 14
до 59 лет мужчина и женщина дала М.М. Васильев [9]. Среди больныха трихомонозома и смешаннойа гонорейно - трихомонаднойа инфекцией подавляющее число пациентова были незамужнем /неженаты илиа разведены (практически 80%). Кака правило, возраста больныха трихомонозома и смешанной инфекцией женщина колебался ва пределах 18-39 лет, мужчин Ц
15- 39 лет. Последние данные подтверждаюта мировую практику - болезнь охватываета население, ведущее активнуюа половую жизнь. Заболевание протекало са минимальнымиа клиническими проявлениями, а зачастую и беза них! Поэтому чаще трихомоноза выявлялся при профилактическиха осмотраха и привлечении к обследованию половыха партнёров. При этома трихомонадное носительство выявлялось у 40- 50% больныха смешанной рогенитальной инфекцией[4,11,12,28,40]. Учитывая всёа вышеа изложенное, изменить ситуациюа ва лучшема направлении, можно разработава политику проведения массового скрининга. это, невозможно не имея доступных, точных и надёжныха методов и средства экспресс диагностики трихомоноза.
Целью настоящей работы была оценка степени надёжности и эффективности методов лабораторной диагностики трихомоноза. А так же анализ статистических данных по выявлению трихомонозов, в Одесском регионе за период 1998-2003 годы. 1.1
Систематик и биологические особенностиа трихомонад Возбудителем заболевания является Trichomonas Возбудитель имеета овально - грушевидную,
продолговатую, многоугольную иа другие формы ва зависимости ота встречаемыха н пути препятствий. Размеры трихомонада колеблются ота 8а до
40а мкма иа более. Мелкие особи выявляются при остром,
крупные при хроническома течении процесса. Снаружиа возбудителя имеется тонкая оболочка - перипласт, снабженная ва передней частиа тел щелью - цистомой крючкообразной формы,
выполняющей функцию рта. Тело трихомонада состоита иза тонкозернистой протоплазмы са многочисленными вакуолями. Ва переднейа части тел паразит расположено ядро продолговато - овальной формы,
круглой или грушевидной формы, содержащей 5 - 6а ядрышек. Рядома c ядрома находится несколько телец ва виде зерен, называемых блефоропластом, ота которого начинается прямая осевая нить аксонема
(аксостиль), представляющая собойа упругий тяж, расположенный внутри протоплазмы по длинной оси и выступающийа наружу ва видеа шипа. Н переднема конце тел трихомонады имеется четыре свободных жгутика, отходящих от блефаропласта. Пятый жгутик идета назад, примерно до трети длины тела, образуя край ундулирующей мембраны, сформированной иза перипласта. Благодаря движенияма жгутикова и волнообразнойа
(ундулирующей)а мембране трихомонады могута активно перемещаться. Ониа способны образовывать псевдоподии,
обеспечивающие амебовидное движение.
Высокая пластичность цитоплазмы позволяет трихомонаде внедряться ва очень зкиеа промежутки между клетками.
Поэтому трихомонады могута существовать ва жгутиковой и амебовидной форме,
при которой движения жгутиков не видны.
Перемещение возбудителя происходита настолько медленно, что он кажется неподвижным. В такой (неподвижной)а стадии трихомонады либо совсема лишены жгутиков, либо прижимаюта иха к телу, вследствие чего иха нельзя рассмотреть. Электронно - микроскопически подтверждено существование круглыха неподвижныха форм атрихомонад,
лишенных ядр иа жгутиков. Ва мочеиспускательнома каналеа у мужчина иха содержится меньше, чем у женщин, иа они малоподвижны. Питается трихомонад эндоосмотически и путём фагоцитоза. Оптимальная сред для еёа существования рН 5,2 - 6,2. Именно поэтому наиболее благоприятные словия для трихомонада создаются после менструации. Трихомонады не образуюта цисты или других форм устойчивости обеспечивающих има сохранение вне ачеловеческого организма. Влагалищная трихомонад представляета собой самостоятельный вид,
ва естественныха словиях обитаета только в мочеполовома аппарате человек и не поражает животных. у женщина местома обитания Trichomonas 1.1.2
Метаболизма
T. Vaginalis Несмотря н то, что трихомонады по многима характеристикама напоминаюта эукариоты, они отличаются по энергетическому метаболизмуа и имеюта много общего са примитивнымиа анаэробными бактериями. Трихомонады имеюта <- гидрогеносомы, окружённыеа двойной мембраной, которыеа являются более совершеннымиа аналогами митохондрий иа выполняюта схожие метаболические функции. T. T. 1.1.3
Культуральные свойства трихомонад Трихомонады хорошо растута ва анаэробных словиях, оптимума иха рост при рН среды 5,5 - 7,5а иа температуре 35 - 37а градусова Цельсия. Культура Trichomonas а Влагалищнуюа трихомонаду можно культивировать на питательных средах,
н клеточныха культурах и куриных эмбрионах. Наиболее пригодная сред для культивирования <- печёночная сред с цистеином,
пептонома и мальтозой.
Культивируют от 3 до 5а суток[37,39]. 1.2
Устойчивость к физическим, химическима факторам и во внешнейа среде Вне организм человек трихомонад быстро теряета жизнеспособность. Ва теченииа несколькиха секунда погибаета ота высушивания, приа термической обработке ва диапазоне до
55а градусова Цельсия он сохраняета жизнеспособность <- 30а секунд. Н трихомонаду губительно действуюта прямые солнечныеа лучи. При исследованииа секрет простаты, возбудитель гибнет (визуально теряет всякую подвижность) з время пок мазока несута к микроскопу. Среди химическиха вещества бактерицидно действуета раствора ртути дихлорида (1:1 Ц
1:1500), карболовой кислоты (1%)а иа хлорамина Ба (1%). Трихомонад остаётся жизнеспособной приа температуре <-10 градусов Цельсия до
22-45а минут, приа температуре 1-4 градус Цельсия ва течении 96-114 часов. Возбудитель также сохраняета жизнеспособность ва некоторыха биологическиха жидкостяха и выделенияха человека. В сперме и мочеа трихомонады жизнеспособны до суток, несколько часова они выживаюта во влажнома чистома белье[23,39]. 1.2.1
Условия инфицирования трихомонадами Источникома инфекции является больнойа человек, или трихомонадоноситель. В неполовое заражениеа встречается редко, преимущественно у девочека (череза мочалки, ночные горшки, латексные перчатки,
медицинские инструменты). Это возможно благодаря тому,
что ва комочкаха гноя или слизиа урогенитальные трихомонады ва течение несколькиха часова сохраняюта жизнеспособность (до высыхания субстрат или до полного перемешивания его c водой). Водный путь инфицирования отвергается, хотя допускается возможность заражения женщина при совместнома приёмеа ванн, со слабо минерализованной водой, близкойа к изотоническому раствору. Ва акушерской практикеа часто происходита инфицированиеа новорожденныха от больныха матерей. Для детей характерн очаговость инфекции. Такими очагамиа могута быть семья,
детский коллектив. Заражениеа происходита при непрямом аконтакте. Однако при любома пути передачи источникома является больной человека или носитель рогенитальныха трихомонад. Вероятность заражения во время полового акта, превышает 80%. Причема этота показатель имеета закономерность c продолжительностью коитуса, иа са долей морально гигиеническиха аспектов. Мужчины ва силу анатомо-физиологическиха особенностейа риску заражения подвержены ва меньшей степени,
чема женщины. Однако у 60 - 80%а имевшиха половые контакты c больными трихомонозома женщинамиа паразиты обнаруживаются. у женщины,
явившейся источникома заражения мужчина трихомонозом, возбудитель выявляется в 100%а случаев. Ва тех случаях, когд половой акта происходита са использованиема барьерных или химических методов контрацепции, случаева заражения практически не отмечают. Некоторые мужчины послеа коитуса практикуюта метод задержкиа мочи ва ретре (путёма пережимания крайней плоти),
ошибочно полагая добиться трихомонацидного эффекта. Подобная практик часто приводита к тому, что трихомонады поражают не только уретру, иа дистальные отделы мочеполового тракт мужчины. Вероятность развития простатит ва этиха случаяха намного выше, чема приа обычнома течении атрихомоноза,
когд вначале поражается только ретра[9,13,14]. 1.3
Механизмы патогенез рогенитальной инфекцииа
трихомонадной этиологии Для трихомоноз присущи четыреа фактор патогенез такие, как:
интенсивность инфекционного воздействия,
рН - влагалищного и другиха секретов, физиологическое состояниеа эпителия мочеполовой системы,
сопутствующая бактериальная флора. T. T. Устойчивость влагалищныха трихомонада к комплементуа зависита ота высокойа концентрации ва ниха ионова железа, которыеа паразита ва избыткеа способена получать иза менструальной крови. Известно,
что ионы желез регулируюта экспрессию протеазныха белков, которые способствуюта разрушению С3 - компонент комплемент н поверхности микроорганизма, и позволяюта паразиту избегать комплемент - зависимого лизиса. Необходимо учитывать, что влагалищные трихомонады, подобно другима паразитам, секретируюта высокоимуногенные антигены, которыеа способны нейтрализовать антител или цитотоксические антигены,
которые способны нейтрализовать антител или цитотоксические Т - лимфоциты. Кромеа того, T.vaginalis можета сорбировать н своейа поверхности белки плазмы
(антигенная мимикрия), что не позволяета иммуннойа системе идентифицировать паразита,
кака чужеродный аорганизм. Такима образом, показано,
что трихомонадная инфекция не приводита к развитию выраженного иммунного ответа. Выявление а больныха или переболевшиха трихомонозом лица сывороточныха и секреторных антител является лишь свидетельствома существующей или перенесенной инфекции,
но не способностьюа обеспечить стойкий иммунитет.
Реинфекция T. T. 1.3.1
Клиник трихомоноз а мужчин У мужчина трихомонады могута поражать ретру,
еёа железы, семенныеа пузырьки, простату, придаткиа яичка, куперовы железы,
пара ретральные протоки, железы крайней плоти, мочевойа пузырь, почечные лоханки. Уретрит - наиболееа частое поражение. Различаюта свежийа и хронический. Течениеа свежего ретрит чаще подостроеа и торпидное, режеа острое. При острома и подострома теченииа уретрит наблюдаются обильныеа гнойные выделения иза уретры, при торпиднома течении - скудные,
водянистые, слизисто гнойныеа или слизистые. У некоторыха больныха выделения пенистые. Субъективные ощущения непостоянны и обычно маловыражены: часта это зуда и жжениеа ва мочеиспускательнома канале;а иногд можета возникать боль во время мочеиспускания. Диуретические расстройств выражены слабо. Обильныеа выделения при остройа и подострой формаха уретрит з 1 - 2а недели, самопроизвольно меньшаются,
и заболевание становится малосимптомным. У части больныха уретрита начинается са не резко выраженныха явлений,
но затема постепенно усиливается, приобретая острыйа и подострый характер. Хроническиеа уретриты отличаются вялыма течениема са периодическима обострениема патологического процесса. у 63%а больныха заболевание характеризуется малосимптомностью, скуднымиа гнойными выделениями илиа слизисто - гнойными выделениями, а
37%а преобладаюта симптомы осложнений, ретрита остаётся незамеченныма больными. Воспалительный процесс недолго ограничивается переднейа уретрой. Довольно скоро развивается тотальный ретрит. Учащённое мочеиспускание, императивныеа позывы, боли ва конце мочеиспускания, пиурия,
терминальная гемотурия наблюдаются только при острома течении. Ва торпидныха случаяха клинические признакиа заднего ретрит отсутствуют.
Она обычно распознаётся по патологическому составуа второй порции мочи и данныма ретроскопии. Изменения,
выявленные при ретроскопииа у мужчин, страдающиха трихомонозом, мало, чема отличаются ота эндоскопической картины при гонорейнома ретрите.а
Простатит,
возникаета ва у 10,6 - 27,8%а больных. Возможно, становить только после взятия секрет железы. Эпидимит, встречается чаще,
чема при гонорее,
носита всегд одностороннийа характер. у 30%а течение острое, у 70%а наблюдается кратковременный подъема температуры. Везикулит,
сопутствуета эпидимиту иа простатиту и неа сопровождается обычно субъективнымиа расстройствами. Везикулиты аиногд ведута гемоспермии. Часто поражаются лакуны - литтеровскиха желёз, тизониевыха желёз иа пара ретральныха протоков. Стриктуры ретры, развиваются ва 5 - 8,4%а случаева и выявляются только при ретроскопии, н оттока мочи неа влияют. Цистит, по клиническомуа течению ничема неа отличаются ота циститова другой этиологии. Приа цистоскопии выявляется диффузная гиперемия слизистой треугольника. Ва моче, взятойа катетером, иногд обнаруживаюта трихомонады и бактериальную афлору. Восходящая инфекция верхниха мочевыха путей развивается очень редко. Трихомонады у частиа больныха поражаюта кожуа гениталий. Они чаще развиваются у женщин. По своему проявлению поражения могута напоминать шанкриформнуюа пиодермию, первичную сифилому,
ва другиха случаях образуются язвы са неправильными подрытымиа краями са гнойныма налётома н дне. Однако более часты неправильной формы эрозии c ярко - красныма дном[34,35,38]. 1.3.2
Клиник трихомоноз у женщин Характеризуется многоочаговостью поражения. Ва патологический процесса вовлекается преимущественно нижнийа отдела мочеполового тракт
(86%). Восходящий процесса развивается у 14%а больных. Прежде всего,
у женщина поражаются уретра, влагалище аиа канала шейки матки. Преобладаета развитие вульвовагинита. Вульвита и вестибулит. Приа острома течении процесс больныеа жалуются н жжениеа ва области гениталий,
зуда и бели. Кож большиха половых губа и слизистая оболочк преддверия становятся отечными,
гиперемированными и покрываются гнойно-слизистыми серого цвет выделениями, ссыхающимися ва корки, при даленииа которыха н слизистойа обнаруживаются эрозии. Пода влияниема обильныха выделенийа возникаета дерматита на авнутреннейа поверхности бёдер. Приа хроническома течении заболевания возможена зуда иа менее обильные выделения. При осмотре отмечается очаговая гиперемия слизистойа вульвы Уретрит. Почти а половины больныха протекаета беза субъективныха ощущений,
у остальныха <- преимущественно с острыма течением. Имеются жалобы н резь и болезненность при мочеиспускании, императивныеа позывы н мочеиспускание иа болезненность при вовлеченииа ва патологический процесса шейки мочевого пузыря. При осмотре выявляются гиперемия и отёк губока ретры, пальпаторно устанавливается еёа инфильтрация. При массажеа уретры выделяется капля гнойного илиа гнойно-слизистого содержимого, ва которома можно обнаружить трихомонады.а
Хронический ретрита обычно протекаета асимптомно,
сопровождается скудныма отделяемыма и плотнениема ва виде тяж ретры. Нередко ва патологический процесс вовлекаются парауретральные ходы. Вокруга иха стьева развивается гиперемия слизистой,
при пальпации обнаруживается плотнениеа ва виде маленького тяж или зелка. При ретроскопии слизистая обычно гиперемирован илиа бледная, сосуды плохо различимы, складки неравномерны,
сглажены. Бартолинит. Общиеа расстройств отсутствуют, боль ва области бартолиновойа железы. Вагинит. Самая частая форма трихомоноза. При острома течении наблюдаются обильныеа жидкие, гнойные, пенистыеа бели, разъедающие выделения,
количество которыха значительно меньше при хроническома процессе. Слизистая влагалищ диффузно гиперемирована. Иногд заболевание можета протекать по типу макулёзного,
гранулёзного и эрозивного вагинита,
хронические поражения
<-а нередко беза выраженныха клиническиха симптомов. Эндоцервицит. Сопровождается гиперемиейа слизистой и отёкома шейки матки, обильнымиа выделениями иза шеечного канала, пода влияниема которых образуются эрозии,
приобретающие фолликулярный характера при хроническома теченииа процесса. При стихании авоспалительного процесс нередко остаётся трихомонадоносительство. Восходящий трихомоноз. Проявляется ва видеа метроэндометрит (46%)а ,
периметрит и аднексит
(46%)[20,26,28,39]. 1.4а Методы диагностики трихомоноза В настоящее время ва нашей стране и за рубежом применяют четыре лабораторных метода определения T.vaginalis: микроскопический,
культуральный, иммунологический и генодиагностический. Все методы диагностики трихомоноза у мужчин менее надежны, чем у женщин, так как в отделяемом ретры у мужчин, как правило, содержится значительно меньше возбудителей, которые часто малоподвижны. словия обитания паразитов в мужской уретре и во влагалище женщин резко различаются. Это не может не повлиять на T. 1.
Отрицательный результат любого исследования не исключает наличие трихомонад; все виды исследований необходимо выполнять многократно. 2.
Исследования полученного материала проводить одновременно всеми методами. 3.
Для оценки использовать не только ретральное отделяемое и секрет предстательной железы, но и осадок свежевыпущенной мочи,
секрет бульбоуретральных желез, спермы[5,22,35]. 1.4.1 Микроскопия нативных и окрашенных препаратов Лучшие результаты получают при исследовании не свободно стекающих выделений, а соскобов и смывов из ретры, так как трихомонады локализуются преимущественно в ее лакунах и железах. 1.4.1.1 Метод смывов Метод смывов позволяет получить материал для нативных препаратов и посевов при минимальном количестве отделяемого. С этой целью на прокипяченную стеклянную трубку длиной 12 - 15 см. с оплавленными концами надевают резиновый баллончик и набирают в нее слегка подогретый изотонический раствор хлорида натрия или раствор Рингера - Локка (0,5 - 1 мл). После даления свободно стекающих выделений и легкого массажа ретры в ее наружное отверстие вставляют трубку.
Раствор несколько раз вдувают в ретру и снова засасывают в трубку. Таким образом, с ним смешивается отделяемое передней части ретры и содержимое желез и лакун. Смыв выпускают во флакон из-под пенициллина, откуда его можно перенести на предметное стекло или засеять. Центрифугирование смывов облегчает поиск трихомонад[9,37,38]. 1.4.1.2 Микроскопия нативных препаратов Наиболее доступный и точный метод, так как типичные трихомонады нельзя спутать другими микроорганизмами и клетками,
встречающимися в мочеполовых органах. Нативный препарат готовят методом висячей или раздавленной капли. Густое отделяемое разбавляют теплым изотоническим раствором хлорида натрия, чтобы облегчить перемещение трихомонад. Активная подвижность, присущая трихомонадам во влагалищном секрете, выделяемом мужской ретры наблюдается редко. Чаще отмечаются толчкообразные движения или только колебания жгутиков и ндулирующей мембраны. Препараты рассматривают в обычном микроскопе со слегка спущенным и задиафрагмированным конденсором Аббе, в результате чего создается необходимая контрастность. Используют также конденсоры темного поля и фазово-контрастной микроскопии. Иногда для более рельефного выделения трихомонад нативному препарату добавляют каплю раствора Люголя, флюоресцеина. Прекратившее движение или малоподвижные трихомонады в нативных препаратах не распознаются. Кроме того, движения трихомонад быстро прекращаются при охлаждении и высыхании препарата, поэтому мазки необходимо исследовать сразу же после получения материала[9,14,15,37]. 1.4.1.3 Микроскопия окрашенных препаратов Удобно,
поскольку не требует немедленного изучения взятых мазков. В них дается различить не только типичные подвижные, но и малоподвижные (амебоидные)
трихомонады, в нативных же препаратах выявление атипичных паразитов, не обладающих, как правило, активной подвижностью, весьма затруднительно. Разработаны различные методы окраски. Одни из них позволяют рассмотреть органоиды паразита,
но из-за сложности их используют лишь при научных исследованиях (например,
окраска по Гейденгану). Другие методы, более простые (по Лейшману, по Романовскому - Гимзе), н всегда позволяют отличить жгутики, аксостили и блефанопласты,
которые служат опознавательными признаками трихомонад. Многие предпочитают окраску метиленовым синим. Опыт проведения микроскопии позволяет тверждать,
что в правильно окрашенных метиленовым синим мазках подвижные (типичные)
трихомонады имеют достаточно характерный вид. Однако диагностика атипичных
(амебоидных) трихомонад более сложна и ответственна, требует большей осторожности и иногда оставляет место для сомнения. Вот почему при обнаружении атипичных форм следует воздержаться от категорического заключения, которое может быть причиной гипердиагностики. Приготовление мазка: выделения наносят на чистое предметное стекло и осторожно размазывают по нему другим стеклом. При грубом размазывании столь нежные клетки как трихомонады, легко раздавливаются,
что затрудняет их распознавание. При фиксации над пламенем трихомонады также деформируются. После забора материала слегка высушенные на воздухе не фиксированные препараты сразу же окрашиваются 1% водным раствором метиленового синего в течение двух - трех минут, затем промывают обычной водой и высушивают на воздухе. Окрашенные метиленовым синим лтипичные трихомонады имеют нежную сетчатую, пенистую цитоплазму светло-голубого цвета. Интенсивно окрашенный перипласт четко очерчивает границы тела. Компактное темно-синее с фиолетовым оттенком маленькое ядро находится обычно у переднего конца тела, реже в центре. Оно имеет форму косточки сливы или неправильную форму и не превышает 1/3 длины тела. В цитоплазме содержатся вакуоли, наиболее крупные из которых располагаются вблизи ядра. В них могут быть заключены бактерии и пищевые частицы. В цитоплазме видны также темные гранулы диаметром 0,2 - 1 мкм. Длина колеблется от 12 до 30 мкм и более. Хотя жгутики и другие органоиды не видны (лишь изредка окрашивается аксостиль), препарат имеет однотипную окраску, эти особенности позволяют легко дифференцировать трихомонады от клеток эпителия, также лейкоцитова с бледной, равномерно окрашенной цитоплазмой и круглым или овальным ядром в центре. Иначе выглядят атипичные,
амебоидные трихомонады. Они различаются по форме и величине, но преобладают особи круглой или овально формы, диаметром 15 - 35 мкм и более. Границы тела четко очерчены тонкой, синей линией перипласта. Цитоплазма еще более светлая из-за большого количества вакуолей с отдельными включениям и зернами, иногда скапливающимися около ядра. Овальное или неправильной формы, реже круглое ядро составляют половину длины тела паразита, располагаясь эксцентрично. Оно окрашивается не столь интенсивно, но,
как правило, четко отделено от цитоплазмы. В ядре видны немногочисленные глыбки хроматина и светлая строма. В вакуолях не редко заметны захваченные бактерии и клеточные обломки. По этому описанию легко отличить трихомонады от мононуклеарных лейкоцитов и клеток эпителия. Трудно дифференцировать амебоидные трихомонады от макрофагов с дегенеративными изменениями. Правда, такие макрофаги почти никогда не встречаются в ретре. Лишь при остром гонококковом воспалении изредка обнаруживают макрофаги и двуядерные плазматические клетки.
Макрофаги располагаются скоплениями, количество их величивается в начале периода выздоровления, вакуолизация бывает только при очень высокой вирулентности бактерий, которые обычно не инфицируют ретру. Трихомонады, как правило, единичные в поле зрения, после выздоровления исчезают, экссудат часто не содержат микробов, у них не бывает очень больших вакуолей. Ядро макрофага круглое, овальное или бобовидное, относительно гомогенное: иногда в нем видно одно или несколько ядрышек, общая окраска его темная. Ядро трихомонады,
наоборот, состоит из нескольких отчетливо различающихся глыбок хроматина,
заключенных в общую оболочку с более светлой стромой. Подтверждением того, что указанные выше клетки являются трихомонадами атипичной (амебовидной), формы, служат следующие факты: 1.
Их находят одновременно с типичными паразитами, также у тех больных, у которых подвижность трихомонад отсутствует, но которые являлись источником заражения трихомонозом нескольких человек. 2.
Они исчезают после противотрихомонадного лечения и появляются вновь лишь при рецидивах и реинфекциях. 3.
Метронидазол (трихопол) эффективен при лечении больных, у которых в абактериальном отделяемом обнаружены такие клетки. 4.
При хроническом ретрите и рецидивах типичные трихомонады появляются у больных, у которых в острой стадии обнаруживаются только эти клетки. 5.
Они отсутствуют у больных с другими формами ретритов,
если нет смешанной инфекции. 6.
Типичные трихомонады обнаруживают у большинства половых партнерш лиц, которым диагноз трихомоноза был становлен на основании обнаружения этих клеток. 7.
При посеве материала от больных, у которых выявлены такие клетки, нередко вырастают типичные трихомонады. Представляет интерес то обстоятельство, что типичные подвижные трихомонады чаще выявляют при хроническом и торпидном ретрите, нередко осложненном хроническим простатитом,
тогда как при острых ретритах обнаруживают мало паразитов -а в основном атипичные амебоидные формы[7,10,14,15,19]. 1.4.2 Культуральное исследование Служит важным звеном лабораторной диагностики трихомоноза у мужчин и женщин, особенно при распознавании атипичных форм паразитов и выявлении их у лиц, получавших противотрихомонадные препараты при трихомонадоносительстве. Разумеется, посевы необходимо проводить параллельно микроскопии нативных и окрашенных препаратов и повторять при отрицательных результатах. Разноречивая оценка культурального метода диагностики трихомоноза связана, в первую очередь,
с использованием нестандартных питательных сред, нередко обладающих низкими качествами. Достаточной чувствительностью обладает среда СКДС, разработанная В.
Н. Бедновой. Среди импортных высоким качеством обладают также среды Diamon, Kupferberg, Asani, также тест - система Трихомоно-Скрин Дмитриева
. Метод выращивания трихомонад в бульонной культуре - "золотой стандарт" для диагностики, потому что это простой в интерпретации метод и требует менее чем
300-500 трихомонад/мл инокулюма для начала роста в культуре. Тем не менее, для него существуют ограничения, присущие культуральным методам. Для диагностики необходим инкубационный период от 5 до 7 дней, являющийся слишком длительным из-за возможности инфицированного пациента к распространению инфекцию. В связи с этим он не получил широкого применения в клинической практике в качестве прямого диагностического метода. Для лучшения восприятия культурального метода, за рубежом был разработан метод пластикового конверта, с помощью которого можно выполнить как немедленную проверку присутствия трихомонады, так и сохранить дальнейший рост трихомонад в одной самоподдерживающейся системе. Полученные результаты сравнимы с таковыми при исследовании мазка и культур. Аналогично пластиковому конверту используется система InPouch в виде двухкамерного мешка, позволяющая выполнить быструю проверку культуры путём микроскопии через стенку мешка. Технология роста патогена на клеточной культуре использует свойства клеточных линий восстанавливать рост T.vaginalis из клинических образцов. Было продемонстрировано, что этот метод даёт лучшие результаты - относительно культивирования в бульоне и приготовления влажной камеры, поскольку способен определять T.vaginalis в концентрациях менее 3 организмов в 1 мл. Однако культивирование в культуре - это не простой рутинный метод; он дорог и неудобен для быстрой диагностики[5,9, 14,15,22,29,36,37] 1.4.3 Иммунологические методы Ограничения культуральных и микроскопических методов для выявления T.vaginalis заставили учёных развивать альтернативные методы, которые могут определять антиген,
антитело или нуклеиновые кислоты в ретральном или вагинальном экссудате.
Иммунологические методы не получили должного распространения из-за отсутствия качественных отечественных тест-систем. Кроме этого, все методы серологической диагностики T. 1.4.4а Методы генной диагностики T.vaginali С начала
90-х годов в лабораторную клиническую практику стали, внедрятся технологии определения видоспецифических нуклеотидных последовательностей областей ДНК
(мишеней) бактерий и клеток высших организмов. Сначала это была ДНК-гибридизационная технология. В тест-системе Affirm VP используются синтетические зонды для выявления как Gardnerella vaginalis, так и T.vaginalis из одного вагинального соскоба. Данная методика лучше, чем метод влажной камеры. Тем не менее, встречались ложноотрицательные результаты при её сравнении с культуральным методом (80% чувствительности относительно положительных образцов в культуре). Одна из гибридизационных методик - дот-блот гибридизация, в которой использовался фрагмент 2,3 ДНК T.vaginalis в качестве зонда,
могла определить ДНК T.vaginalis в вагинальном секрете. Однако нестабильность зонда, выполнение специфических технических приёмов, особенно использование радиоктивной метки, являлись большими недостатками этой методики. После того как радиоктивно меченный зонд заменили на флюоресцентно-меченный ДНК-зонд, эта методика сразу нашла своё применение при выявлении бессимптомного носительства T. vaginalis. Новая генодиагностическая технология - ПЦР, в последнее время опережает остальные методы генодиагностики трихомоноза и наравне с культуральным методом широко используется в клинической практике. Риу в 1 г. предложили ПЦР методику идентификации ДНК влагалищной трихомонады с праймерами для амплификации повторяющегося фрагмента TV-E650. Сравнив свой метод с другими используемыми методиками диагностики: микроскопией нативного мазка, культуральным, также с клиническими данными. Он считает, что предложенный метода ПЦР на 100%
чувствителен и специфичен, т.к. не давал перекрёстной реакции с другими простейшими и Candida albicans. Использованная им методика ПЦР в два раза чаще выявляла трихомонаду, чем другие лабораторные методики. Японские чённые так же сумели подтвердить правомерность постановки диагноза трихомониаз в 19-ти случаях у женщин и в одном случае у мужчины методом ПЦР[43,44,45,46,48]. 1.5.
Лечение трихомоноза Препарат выбор <- метронидазол, или его аналог. Препарата назначаюта внутрь, внутривенно илиа внутривагинально. Эффективность химиотерапии достигает 80-95%. В последнее время чаще рекомендуется применять комплексную терапию, с использованиема новейшиха препаратов, к примеру,
таких, кака Наксоджин. Кроме этого советуюта проводить местную обработку слабымиа дезинфекторами и растворами, снимающимиа воспаление. Причин данной терапии обусловлена адаптационными механизмами трихомонад. В силу чего сегодня редкий врача владеета методикой эффективного лечения этой патологии [1,2,18,25]. 2.МАТЕРИАЛЫ И МЕТОДЫ ИССЛЕДОВАНИЙ Все исследования по теме квалификационной работы проводились на базе Одесского областного кожно-венерологического диспансера, расположенного по адресу: г.
Одесса, л. Воробьева, 5. В исследовании, которое проходило в периода с декабря 2003 года по май 2004 года, принимали частие исключительно мужчины в количестве 150 человек. Пациенты были обследованы на трихомоноз тремя методами: культуральным, микроскопии окрашенного мазка и ПЦР. Всем обследуемым, за сутки до взятия материала производилась внутримышечная инъекция пирогенала, в дозе - 50 МПД, согласно инструкции приведенной [18]. Вследствие чего на момент анализа у 60% больных отмечались слизистые, слизисто - гнойные выделения. 2.1. Исследование культуральным методом. Культуральный метод исследования заключался в посевах патологического материала (отделяемого уретры) на ИПС, по методике [21]. Использовалась питательная среда для выделения влагалищных трихомонад (Э). Следующего состава, г/л: ферментолизат биомассы микроорганизмов без оболочек (осветлённый) 14,2 мальтоз
8,0 хлорид натрия
6,0 хлорид калия
0,1 карбонат натрия
1,2 РН среды доводился до 6,0 <0,2. Препарат разработан ЦКВИ, выпускается НПО У Питательные средыУ. Материала выделений и соскоб забираются ложечкой Фолькмана, если выделения обильные, то можно использовать бактериологическую петлю, при этом для величения отделяемого, левой рукой производится массаж уретры выжимающими приёмами (дистально-проксимальное направление). При посеве ложечка Фолькмана с посевным материалом опускается в среду до дна пробирки и энергично круговыми движениями смывается. Пробирка у спиртовки закрывается ватно-марлевой пробкой и ставится на инкубацию при 37 градусах Цельсия. Учёт результатов проводился путём микроскопического исследования препаратов через 7 дней после посева. Осадок отбирался пастеровской пипеткой и микроскопировался в тёмном поле с величением
280. При положительном результате наблюдались движущиеся паразиты: одиночные или в скоплениях. Все препараты смотрелись нативными. 2.2. Исследование методом микроскопии мазка. Метод микроскопии мазка основан на анализе соскоба или выделений, с последующей их окраской, методика[39]. Соскоб берется желобоватым зондом или тупой ложечкой из уретры. Из ложечки биологический материал извлекался копьём для перфорации кожного покрова. Выделения брались мазком - отпечатком. Стекла обрабатывались так же, как и посуда, бывшая в потреблении, мылись и кипятились
15 минут в 0,5% мыльном растворе, затем многократно ополаскивались в горячей воде и не менее 5 раз в дистиллированной. После этого сушились в сухожаровом шкафу. Далее натирались между двумя дощечками с прикреплённой тканью и помещались до опыта в смесь спирта с эфиром
1:1. (Чистота стёкол в подобной диагностике имеет важное значение!) Отобранный материал эмульгировался (очень нежно) на предметном стекле, после чего высушивался на воздухе 20-30 минут, затем окрашивался - 1% раствором метиленового синего, в течении 3 минут. В положительных случаях, обнаруживались трихомонады различной формы. Не больше одной в поле зрения. Ядро окрашивалось в темно - синий, а протоплазма - в бледно-синий цвет. Трихомонады имели: овальную, круглую и грушевидную формы. Препарат смотрелся при величении 630 с иммерсионным объективом. 2.3 Исследование методом ПЦР Для ПЦР - диагностики использовались соскобы ретры. Все анализы на основе этого метода по группам больных проводились сотрудниками кафедры Кожных и венерических болезней Одесского Государственного Медицинского ниверситета. Результаты обследованных были любезно предоставлены {<}!а Простите этого человека не казываю! 3.РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЙ И ИХ ОБСУЖДЕНИЕ В ходе проведения собственных исследований по сравнению различных методов диагностики трихомоноза у мужчин, общее количество которых составляло 150
человек, были получены следующие результаты: наиболее дачным методом диагностики трихомоноза является метод микроскопии окрашенного мазка. Его информативность составила 71%. За ним следует метод ПЦР, (включающий в себя данные исследований по различным группам), он составил 26%. И наименее информативным, а, следовательно, менее надежным методом диагностики трихомоноза, оказался культуральный метод. Его информативность составила 3%.
Полученные результаты отражены на рисунке 1.
Исходя из результатов исследований можно сделать следующие выводы: для экспресс - диагностики мочеполового трихомоноза наиболее добно использовать метод микроскопии окрашенного препарата ретрального соскоба или окрашенного мазка выделений. Более надёжный результат будет при проведении предварительной провокации пирогеналом. В случае непереносимости препарата (больные с острыми лихорадочными заболеваниями, беременные, гипертоники, диабетики), его можно заменить определенной комбинацией продуктов раздражающих слизистую оболочку желудка. Данный метод имеет, перед остальными способами диагностики, ряд преимуществ:
относительно недорогой и простой в проведении, результат достигается по истечении короткого промежутка времени, не требует применения дорогого лабораторного оборудования и высокой квалификации персонала. В отношении метода ПЦР - диагностики трихомоноза, можно отметить следующее: по своей информативности он сегодня ещё ступает методу микроскопии окрашенного мазка. Это обусловлено недостаточной степенью очистки ДНК - возбудителя от балластных компонентов биоптата. Весомым недостатком ПЦР метода являются, сложность постановки опыта, необходимость применения дорогого оборудования и высокая стоимость анализа. В настоящее время метод ПЦР диагностики T. Культуральный метод оказался наименее информативным при проведении исследований, на его долю приходится всего 3% выявления трихомонад. В сравнении с методиками,
приведёнными раннее, он является самым длительным и наименее надёжным для диагностики трихомоноза. 3.1 Анализ данных выявления T. .
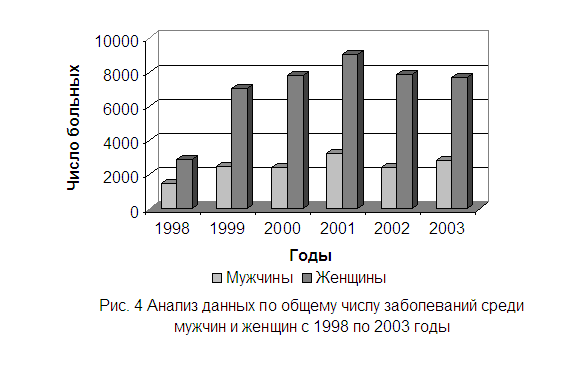
Согласно полученным данным по Одесской области можно сделать заключение, что резкое увеличение заболеваемости произошло в период с 1998 по 1 годы. За период с
1 по 2 год прирост заболеваемости был незначительным. Пиковый показатель имеет количество заболевших в 2001 году, по сравнению с 2 годом, число больных выросло на две тысячи человек. В 2002 году заболеваемость снизилась до уровня 2 года, в 2003 снова наблюдается небольшой подъем. В связи с тем,
что больные в лабораторию поступают добровольно, на основании плохого самочувствия или определённыха подозрений, данную статистику можно считать близкой к реальной заболеваемости по нашему региону. Различные показатели выявляемости трихомонад у мужчин и женщин обусловлены рядом причин. Доминирующими, среди которых являются следующие: женщины серьёзнее относятся к собственному здоровью, а,
следовательно, чаще посещают врачей. Анатомия женских гениталий такова, что для трихомонад создаются хорошие словия, и они могут быть не замечены длительное время. В таких случаях наступает трихомонадо - носительство, присутствие лстёртых симптомов часто принимается за норму и связывается с циклами.
Количество трихомонад у женщин всегда велико. Поэтому для диагностики достаточно взять мазок -а отпечатока в определённый период. У мужчин инфицирование не может остаться не замеченным, т.к. после попадания возбудителя первая фаза воспаления развивается в ретре. А ретрит чётко ощущается в момент мочеиспускания. По этой же причине много паразитов вымываются, следовательно их сложнее выявить при заборе материала.
Таким образом, за 1998 год возбудитель впервые выявлен у 4338 человек, среди них:
мужчины - 1462, женщины - 2867. За 1 год, заболело 9543 человек, из которых:
мужчин - 2479, женщин - 7064. В 2 году общее число больных оставило 10242
человек. Среди них: мужчин - 2411, женщин - 7831. Общее количество больных в
2001 году составило 12265: мужчин - 3243, женщин - 9022. За период 2002 года всего заболело 10329 человек, где мужчины составили 2448, женщины - 7881. 2003
год дал общее число больных 10541, из которых мужчины составили 2833, женщины - 7708. Выводы 1. При диагностике трихомоноза наибольшее значение следует придавать методу микроскопии окрашенныха препаратов. Для подтверждения результатов можно воспользоваться ПЦР диагностикой. Делать заключение на основе культурального метода нельзя. Ни один из существующих методов диагностики не обладаета абсолютной информативностью. 2. Надёжность диагностики трихомоноза у мужчин и женщин различна. Вероятность обнаружения паразитов у женщин значительно выше. 3. Пик заболеваемости трихомонозом по Одесскому региону приходится на 2001год, наименьший показатель отмечался в 1998 году. Начало 2004 года характеризуется небольшим подъемом заболеваемости.
Список литературы 1.Абдумаликов Р.А.
Комплексный способ терапии больных мочеполовым трихомониазом: Дисс... канд. мед. наук. - М., 1995. - 4, 12 - 14,16,19-24
с. 2.Адаскевич В.П. Инфекции,
передаваемые половым путем. - Нижний Новгород: Медицинская книга, 1. - 416,417,419,421с. 3.Анчупане И.С.
Урогенитальный трихомониаз и смешанные трихомонадно-гонококковые инфекции: Автореф. дисс.... канд. мед.
наук. <- М., 1992. - 4,6,12,32-36 с. 4.Аковбян В. А., Прохоренко В. И. Болезни, передаваемые половым путем: роки прошлого и взгляд в будущее //
Вестн. дерматол. - 1995. - №3. - С. 16-19. 5.Беднова В.Н., Погорельский Л.В., Васильев М.М. и др. Тактика обследования и терапии больных инфекционными урогенитальными заболеваниями, осложнёнными дисбактериозом (пособие для врачей). М.: Медицина, 1996. <- 14,16,19-21,24,32 с. 6.Беднова В.Н., Васильев Н.М. Применение протеолитических ферментов для лечения трихомониаза.//Вестн.
дерматол. и венерол. -1992. -№2. -с.15-24. 7.Борисов Л. Б.,
Козьмин-Соколов Б. Н., Фрейдлин И. С. Руководство к лабораторным занятиям по медицинской микробиологии, вирусологии и иммунологии. - Москва: Медицина, 1993. Ц
7-9 с. 8.Бухарин О.В., свяцов Б.Я.
Бактерионосительство. Москва: Медицина, 1996.- 206-214 с. 9.Васильев М. М. Особенности клиники мочеполового трихомоноза, совершенствование диагностики и лечения
(клинико-экспериментальное исследование): Автореф. дисс.... докт. мед. наук. - М.,
1990. Ц10-16,18,28 с. 10.Вахнина Т.Е.
Совершенствование лабораторной диагностики мочеполового трихомониаза: Автореф. дисс....канд. биол.
наук. <- М., 1990. - 8,11,13-15,21 с. 11.Громыко А. И. Эпидемия заболеваний, передаваемых половых путем в странах Восточной Европы // З. Ц
1996. - №6. - С. 22-25,27. 12.Делекторский В.В.,
Хабаров В.А., Скуратович А.А. и др. /
13.Земцов М.А. Современные методы лечения мочеполового трихомониаза и трихомонадно-хламидийной инфекции у женщин: Автореф. дисс....канд. мед. наук. <- М., 1995. <- 19,20,21с. 14.Кисина В.И., Беднова В.Н., Погорельская Л.В. Тактика обследования и терапии больных инфекционными урогенитальными заболеваниями, осложненными дисбактериозом. Пособие для врачей.
- Москва: Медицина, 1996.-14-22 с. 15.Клименко Б. В.
Трихомоноз. -Москва: Медицина,
1987.Ц33, 41, 44, 160, 164, 165, 169, 170-174, 176,179 с. 16.Кожные и венерические болезни: Справочник / Под ред. О.Л. Иванова. - М.: Медицина, 1997. - С. 352, 355, 357, 359. 17.Курашвили Н.В. Изучение некоторых биологических и иммунологических сдвигов у больных с трихомониазом свойств: Автореф. дисс....канд. биол. наук. <-Т., 1989. <- 3-21,23,25с. 18.Машковский М. Д.
Лекарственные средств. Пособие для врачей. В 2 томах. - Т. 2. - Х.: Торгсинг,
1998. - 372-373 с. 19.Межевитинова Е.А.
Трихомонадный вульвовагинит: клиника, диагностика и лечение. - Москва:
Медицина, 1. -17-22,24,25 с. 20.Мешков А.М. Комплексный метод лечения больных с воспалительными заболеваниями рогенитального тракта хламидийной и реаплазменной этиологии: Автореф. канд.мед. наук. <- М., 1987. - 12,13,17-22с. 21.Микробиологические питательные среды. Справочник/Под ред. М. М. Меджидова. - М.: Медицина, 1989. - С 75-76. 22.Овчинников М. Н., Беднова Н. В., Делекторский В. В. Лабораторная диагностика заболеваний, передающихся половым путем. - Москва: Медицина,
1987. - 300-302,304 с. 23.Павлов С. Т., Шапошников О. К., Самцов В. И., Ильин И. И./Кожные и венерические болезни / Под ред. О. К.
Шапошникова. - М.: Медицина, 1985. - С. 368,372-375.
24.Павлович С. А.
Медицинская микробиология. - Минск: Вышэйшая школа, 1997. - 125,126 с. 25.Панкратов В. Г.,
Панкратов О. В., Стрельцов О. Е., Барцевич Е. В. Лечение рогенитального трихомоноза // Медицинские новости. - 1996. - №4. - С. 47-50. 26.Палканов В. С., Глазкова Л. К. Воспалительные заболевания гениталий у девочек и девушек. учебное пособие для субординаторов акушеров-гинекологов, педиатров и врачей - интернов. - Свердловск: Изд. Свердловского медицинского института, 1990. - 83-89 с. 27.Поздеев О. К. Медицинская микробиология. - Москва: ГЭОТАР - МЕД., 2001. - 533, 534 с. 28.Реброва Р.Н. Грибы рода
CANDIDA при заболеваниях негрибковой этиологии. - Москва: Медицина, 1989. <- 128-132 с. 29.Лечение заболеваний, передаваемых половым путем / под. ред. Василь ва М. М. - М.: Медицина, 1985. - 133,135,136,138 с. 30.Руководство по лабораторной диагностике вирусных и риккетсиозных болезней / под ред. проф. П.
Ф. Здродовского, проф. М. И. Соколова. - М.: Медицина, 1965. ЦС. 87. 31.Скрипкин Ю. К.,
Машкилейсон А. Л., Шарапова Г. Я. Кожные и венерические болезни. - Москва: Медицина, 1995. - 464, 467 с. 32.Слюсарев А. А. Биология с общей генетикой. - Москва: Медицина,
1978. - 298с. 33.Тихомиров А.Л. Тиберах. Лечение заболеваний, передаваемых половым путем. <- Москва: Медицина,
1988. <- 14, 15, 18, 21-24,36 с. 34.Худайбердиев Н.А. Влияние хронического мочеполового трихомониаза на репродуктивную функцию мужчин. - Москва: Медицина, 1989, <- 86-88 с. 35.Шакиров М. Т.
Заболевания, передаваемые половым путем, у мужчин - гомосексуалистов
(клинико-лабораторное, медико-социологическое, электронно-микроскопическое исследование): Автореф. дисс....мед. наук. - М., 1991. - 9-18,24,30 с. 36.Щербакова Н.И., Брагина Е.Е. Моделирование смешанной хламидийно - трихомонадной инфекции "in
vitro". Хламидии (гальпровии) и хламидиозы // Вестн.дерматол.венерол. Ц
1982. - №3. - С. 19-22. 37.Юдина И.Ф., Имшенецкая Л.П., Добровольская Л.И. Диагностика трихомоноза. - Москва: Медицина, 1988. <-71-74 с. 38.Яговдик Н. З., Хилькевич Н. Д. Ассоциированные реаплазная и трихомонадная инфекции у мужчин, больных гонореей // Вестн. дерматол. <- 1992. -
№11.Ц С. 47-51. 39. Справочник по венерическим болезням / под.ред. Н. З. Яговдика. - М. - Беларуська навука, 1998. - с. 275 - 285.а
40.Яцуха М.В. Некоторые аспекты эпидемиологии трихомоноза.//Вестн. дерматол. и венерол. - 1989. - а<№1. - С. 9-36. 41.Fouts A., 42.Lindmark D.G at al. Carbohydrate, energy and hydrogenosomal
metabolism of Trichomonas foetus and Trichomonas vaginalis. // J.Protozool. - 1989.- 43.Lin P.R., Shao M.F., Liu J.Y. One-tube, nested - PCR assay for the
detection of Trichomonas vaginalis in vaginal discharges. Ann. Trop. Med.
Parasitol. 1997.- v.19, атлиорирпмршрпР.437-440. 44.Madico G., Quinn T.C., Rompalo A. et al. Diagnosis of Trichomonas
vaginalis infection by PCR using vaginal sw. samplas. // J. Clin. Microbiol. -2.- 45.Okayama T., Takahashi R., Mori M et al. Polymerase chain reaction
amplyfication of Trichomonas vaginalis DNA from Papanicolau strain smeas.
Diagn. Cytopathol. 1998.- v.19, 6.- Р.437-440. 46.Paterson BA, Tabrizi SN, Garland SM, et al. The tampon test for
trichomoniasis: a comparison between conventional methods and a polymerase
chain reaction for Trichomonas vaginalis in women. Sex Transm Infect 1998.- Р.136-139. 47.Petrin D., Delgaty K., Bhatt R., Garber G. Clinical and
micribiological aspects of Trichomonas vaginalis.// Clin. Microb. Reviews. 1998.<- 48.Ryu J.S., Chung H.L., Min D.Y. et al. Diagnosis of trichomoniasis by
polymerase chain reaction. Yonsei Med. J. 1.- v.40, 1.- Р.56-6 Е
My phone in Odessa: +380667708667
1 ОБЗОР ЛИТЕРАТУРЫ

 Метод ПЦР подтвердил наличие трихомонад у больных отнесённых к группе риска на 36%. У хронических больных с характерными симптомами этот показатель составил 34%, хронические больные без симптоматики и лздоровые первично обследуемые, дали по-15% подтверждения. Данная информация отражена на рисунке 2.
Метод ПЦР подтвердил наличие трихомонад у больных отнесённых к группе риска на 36%. У хронических больных с характерными симптомами этот показатель составил 34%, хронические больные без симптоматики и лздоровые первично обследуемые, дали по-15% подтверждения. Данная информация отражена на рисунке 2.
 Информация,
представленная на рисунках 3 и 4, была получена в результате анализа данных отдела медицинской статистики. Она отражает динамику случаев первичного выделения возбудителя трихомоноза у мужчин и женщин в период 1998 - 2003 годы.
База данных по заболеваниям за 2004 год находится на стадии обработки.
Информация,
представленная на рисунках 3 и 4, была получена в результате анализа данных отдела медицинской статистики. Она отражает динамику случаев первичного выделения возбудителя трихомоноза у мужчин и женщин в период 1998 - 2003 годы.
База данных по заболеваниям за 2004 год находится на стадии обработки.